放射線技師に静脈路確保など認める法令改正、メディカル・スタッフが現に実施可能な業務の移管推進―医師働き方改革タスクシフト推進検討会
2020.2.21.(金)
医師の働き方改革を実現するためには、医師から他職種へのタスク・シフティングを進めることが急務であり、まず、「現行法令で実施可能な業務・行為」(看護師による予診など)について再整理を行うとともに、医師の意識改革、受け手の技術確保、受け手の余力確保などによって移管を促していく―。
また現行法令では実施不可能な、技師・技士による「静脈路確保」などを可能とするために、法令の改正を行い、さらに安全性確保のための「研修」を追加要件とする―。
こういった議論が、2月19日に開催された「医師の働き方改革を進めるためのタスク・シフト/シェアの推進に関する検討会」(以下、検討会)で行われました。議論は相当煮詰まってきており、近く取りまとめに向けた議論が行われそうです(前回(第5回)検討会に関する記事はこちら、前々回(第4回)検討会に関する記事はこちら、その前の回(第3回)検討会に関する記事はこちら、その前の回(第2回)検討会に関する記事はこちら、その前の回(第1回)検討会に関する記事はこちら)。

2月19日に開催された、「第6回 医師の働き方改革を進めるためのタスク・シフト/シェアの推進に関する検討会」
目次
現在でも他職種が実施可能な業務、広範であり医師の負担軽減効果「大」
厚生労働省の「医師の働き方改革に関する検討会」による昨春(2019年3月末)の取りまとめ(勤務医の時間外労働上限を原則「年960時間以下」、救急部門や研修医等について特例的に「年1860時間以下」とし、一方で各病院に健康確保措置を義務付けるなど)を受け、現在、いわゆるB・C水準医療機関の指定等の枠組みが検討されています(関連記事はこちらとこちらとこちらとこちらとこちらとこちらとこちらとこちら)。
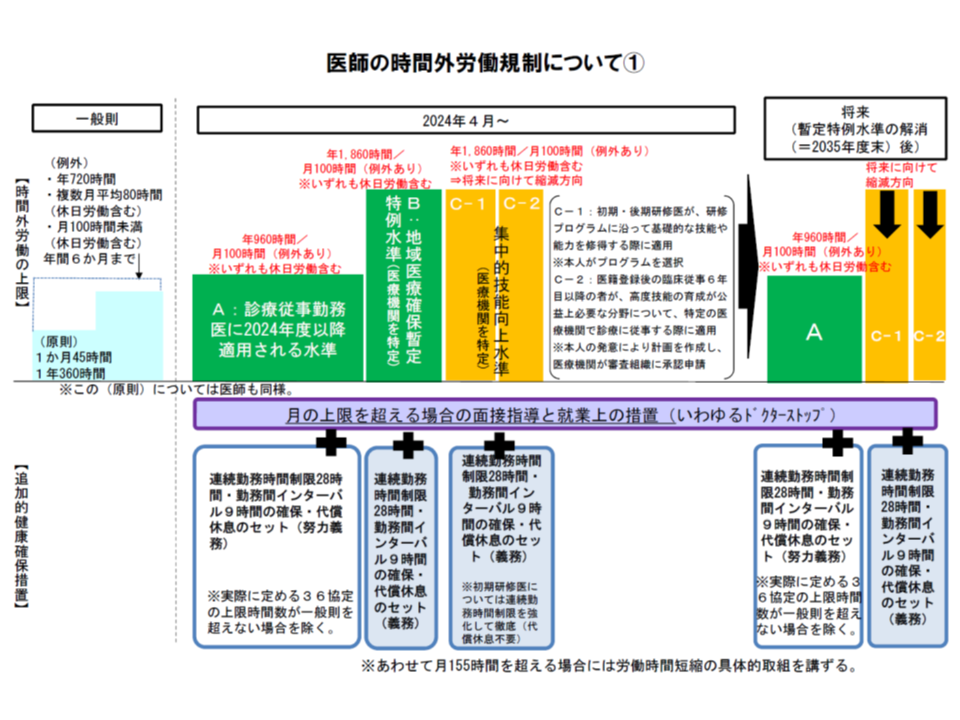
こうした時間外労働上限は、現行の仕組み(無制限に時間外労働が可能)を著しく厳格化するもので、遵守に当たっては、すべての医療機関で「医師の労働時間短縮」を強力に進めることが必要で、「労務管理の徹底」(いわゆる36協定の適切な締結など)や「タスク・シフティング等による労働時間そのものの短縮」などが強く求められます。
タスク・シフティングに関しては、医療関係団体から提案された「6分野、286業務・行為」を、現行法令に照らして(A)現行制度の下で実施可能(B)現行制度の下で実施可能か否かが明確に示されていない(C)現行制度の下では実施できないが、実務的には十分実施可能で法改正等を行えば実施可能―の3グループに分類しました。
このうち(A)(B)の業務・行為については、厚労省がこれまでの議論を踏まえた整理を行いました。
まず、どのような業務・行為が対象になるかと言えば、極めて広範に及びますが、例えば「職種に関わりなく特に推進するもの」として次のような整理が行われています。このほか、メディカル・スタッフごとに広範な業務・行為について「今すぐにでも医師からの移管が可能である」ことが明確にされます。
▼説明と同意取得(例えば、看護師による「検査等の説明、各種書類の説明・同意書の受領」など)
▼診察前の予診・問診(例えば、看護師による「診察前や検査前のバイタルサイン測定・トリアージ・リスク因子のチェック」などの情報収集など)
▼各種書類の下書き・仮作成(例えば、医師事務作業補助者による「診療緑の情報をもとにした損保会社等への診断書・特定疾患等の申請書・介護保険主治医意見書等・入院診療計画書・退院療養計画書等の作成」など
▼患者の誘導(例えば、看護師による「RI核種投与後の患者の安静待機室への誘導」など)

現在でも他職種に移管可能な行為の整理(医師働き方改革タスクシフト検討会1 200219)
●現行法令でも医師から移管可能な業務・行為の整理案はこちら(検討会資料)
タスク・シフティングメニュー作成し、各病院がその中から自院に見合う項目を選択
もっともこうした行為は、現在でも「医師からの移管が可能」であるにも関わらず、それが進んでいないわけですから、単に「こうした業務が医師から移管可能です」と明示したとしても実際にタスク・シフティングが進むかは疑問です。厚労省は、医療関係団体からのヒアリングを踏まえて「なぜ、これまでに業務移管が進まなかったのか」を分析。
その分析結果も踏まえて、次のような方策で「業務移管を促進する」考えも併せて示しています。
▼B・C水準医療機関で策定する「医師労働時間短縮計画の項目」として掲げる(メニュー一覧として位置づけ、各病院でメニューの中から「自院にマッチした項目」を選択していくイメージ)
▼B・C水準指定に向けた「評価機能による評価項目」に位置付ける
▼好事例を分析し、各医療機関の業務改善を支援する都道府県の医療勤務環境改善支援センターによる活用を可能とする
▼B・C水準医療機関で「タスク・シフティング/シェアリングに関する研修」を要件化する
▼「看護職から他職種への業務移管」も促進する(医師→看護師→看護補助者などの業務移管の流れを作る)
広範な業務・行為を、言わば「タスク・シフティング/シェアリングのメニュー表」に位置付け、そこから各医療機関で「自院にマッチするものはどれか」を選択し、医師労働時間短縮計画へ盛り込んだり、評価機能による評価項目としていくイメージです。
これらは裵英洙構成員(ハイズ株式会社代表取締役)の提案をベースに、▼マネジメント研修などを通じて管理者や管理職をはじめとする医師の「意識改革」を促す → ▼タスク・シフティング/シェアリング研修による「業務移管可能な技術」を身につける → ▼ICT導入や看護師から他職種へのさらなる業務移管などによって「余力」を確保する―と分類することも可能です。まず、「業務移管を進めよう」という意識が現場になければ、国や自治体がどれだけ音頭をとっても動きません。また闇雲に「業務移管」を進めても、「受け手側の技術が未熟」なままでは医療安全が確保されず、また「余力」がなければ当該職種(とりわけ看護師)がパンクしてしまいかねません。裵構成員は「院長にとどまらず、いわば中間管理職の意識改革が極めて重要である」とも強調しています(中間管理職が「俺の若い頃はなあ・・・」と考えていたのではタスク・シフティング/シェアリングは進まない)。
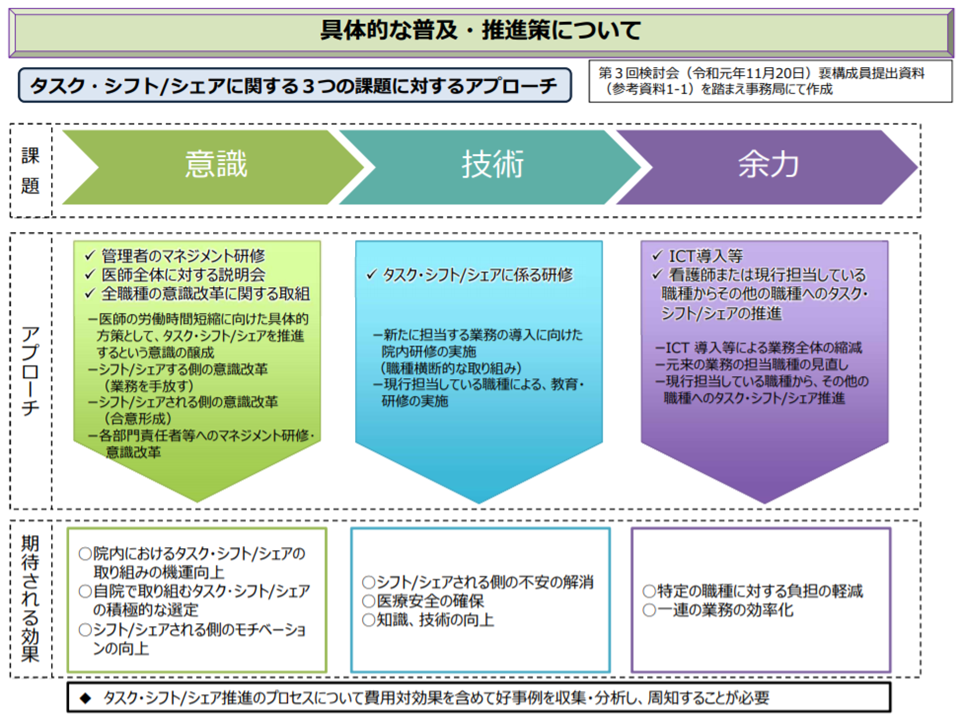
タスクシフト推進策(医師働き方改革タスクシフト検討会2 200219)
こうした(A)(B)業務・行為は、範囲が極めて広範であるため、また今すぐにでも取り組めるため、実際に医師から他職種への移管が進めば、その効果(医師の負担軽減)は非常に大きくなると期待できます。厚労省は、検討会取りまとめを踏まえて、通知等で「どのような業務・行為が医師から他職種へ移管できるのか」「移管を進めるために、各医療機関でどういった取り組みをすべきなのか」などを示すことになります。
技師・技士による静脈路確保など可能とする法令改正の検討、順調に進む
一方、現行法令では業務移管ができない(C)の業務・行為については、(1)各資格法における資格の定義と、それに付随する行為の範囲内であるか(2)その職種が担っていた従来の業務の技術的基盤の上にある隣接業務であるかと(3)教育カリキュラムや卒後研修などによって安全性を担保できるか―という3つの視点に立って選別し、▼(1)(2)(3)すべてを満たす▼(1)と(3)を満たす―業務・行為をピックアップしました。
さらに、各業務・行為について、学会等の意見を踏まえて、どのような研修等を行えば(3)の「安全性」を担保できるかも、あわせて整理しています。
【a】(1)(2)(3)すべてを満たす業務・行為のうち「現行養成課程で必要な知識の習得が明確に担保されている業務・行為」
→新たな研修義務は課さない。ただし医療安全上の配慮が特に必要な場合は、▼事前の医師の明確な指示▼緊急時の連絡体制の整備▼緊急時のマニュアル整備―などを留意事項通知として示す(極論すれば追加研修等は不要)
【b】(1)(2)(3)すべてを満たす業務・行為のうち「現行養成課程で必要な知識の習得が担保されていることが明確でない業務・行為」
→養成課程で必要な教育内容として明確化し、既に有資格の者について通知で「当該業務・行為の実施に当たって追加的な知識の修得が必要な者について、職能団体が実施する研修を受けること」を求める(言わば、追加研修を推奨する)
【c】(1)と(3)のみを満たす業務・行為
→養成課程で必要な教育内容を追加し、既に有資格の者について法令で「厚生労働大臣が指定する研修を受講すること」を業務実施の要件とする(追加研修を義務化する)
まず、診療放射線技師・臨床工学技士・臨床検査技師の3職種に共通する「移管可能な業務・行為候補」として静脈路の確保と、それに関連する行為があげられます。
▽診療放射線技師:静脈路を確保し、造影剤注入装置・RI検査医薬品注入装置を接続する(安全確保のために追加研修を義務付け【c】)。さらにRI検査医薬品注入装置を操作し、造影剤・RI検査医薬品投与終了後に抜針・止血を行う(安全確保のための追加研修を推奨【b】)
▽臨床工学技士:手術室等で生命維持管理装置を使用する治療において、当該装置や輸液ポンプ・シリンジポンプに接続するために静脈路を確保し接続する(既に一部実施している行為であり、安全確保のための追加研修を推奨する【b】)。さらに、手術室等で生命維持管理装置を使用する治療において、輸液ポンプ・シリンジポンプを用いて薬剤を投与し、投与後に静脈路を抜針・止血する(安全確保のための追加研修を推奨【b】)。
▽臨床検査技師:採血に伴い静脈路を確保し、電解質輸液(ヘパリン加生理食塩水含む)に接続する(安全確保のために追加研修を義務付け【c】(従前は【b】であったが、【c】に厳格化))。
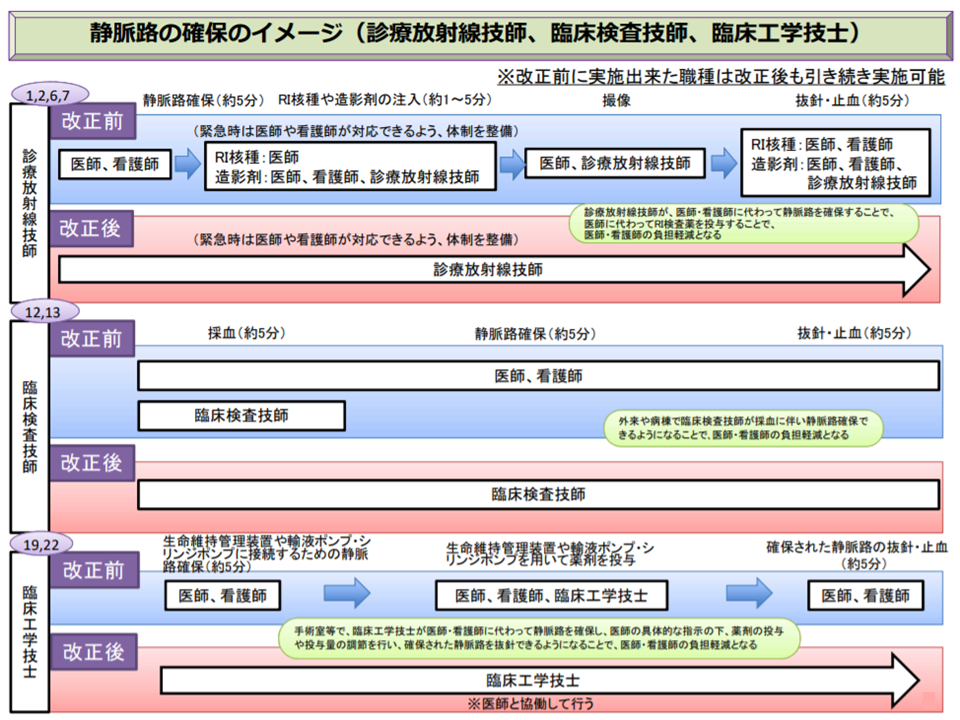
技師・技士による静脈路確保の実施案(医師働き方改革タスクシフト検討会3 200219)
なお、医療安全確保のために「医師が同席し、具体的な指示を技師・技士に行う」ことが想定されますが、一連の業務を技師・技士が一貫して実施可能となるため、医師や看護師の負担が相当程度軽減できると期待されます。この点、齋藤訓子構成員(日本看護協会副会長)らは「看護師がこれらの業務を推進したほうが早い」との考えを強調しましたが、今村聡構成員(日本医師会副会長)や猪口雄二構成員(全日本病院協会会長)は「看護師も極めて多忙であり、看護師から技師・技士への業務移管によって、看護師の負担軽減も期待できる」「少子化が進み、今以上に看護師等確保が困難になる将来も見据えてタスク・シフティング/シェアリングを検討する必要がある」と理解を求めています。
また、3職種個別に移管可能な業務・行為としては、次のような候補があがっています。
【診療放射線技師】
●省令改正
▽動脈路に造影剤注入装置を接続する行為(動脈路確保のためのものを除く)、 造影剤を投与するために当該造影剤注入装置を操作する行為(安全確保のための追加研修を推奨する【b】)
▽下部消化管検査のため、注入した造影剤・空気を吸引する行為(安全確保のための追加研修を推奨する【b】)
▽上部消化管検査のために挿入した鼻腔カテーテルから造影剤を注入する行為(挿入行為そのものは医師等が実施)、造影剤投与終了後に鼻腔カテーテルを抜去する行為(安全確保のための追加研修を推奨する【b】)
●法律改正
▽医師・歯科医師が診察した患者について、その医師・歯科医師の指示を受け、病院・診療所以外の場所に出張して超音波検査を行う(追加研修は不要【a】)
【臨床検査技師】
●省令改正
▽肛門にバルーンを挿入し、バルーンに空気を注入して圧を測定する直腸肛門検査(安全確保のための追加研修を推奨する【b】)
▽持続自己血糖測定検査(皮下の間質液で測定する測定器を装着する行為を含む)(安全確保のための追加研修を推奨する【b】)
▽運動誘発電位・体性感覚誘発電位に係る電極装着(針電極含む)・脱着(安全確保のための追加研修を推奨する【b】)
▽経口、経鼻または気管カニューレ内部から喀痰を吸引して採取する行為(その後の検査までの一連の行為を一貫して実施可能となる)(安全確保のための追加研修を推奨する【b】)
●政令改正
▽消化管内視鏡検査・治療において、医師の立会いの下、生検鉗子を用いて消化管から組織検体を採取する行為(安全確保のために追加研修を義務付け【c】)
●法律改正
▽静脈路に成分採血のための装置を接続する行為、成分採血装置を操作する行為(安全確保のための追加研修を推奨する【b】)
▽超音波検査に関連して、静脈路に造影剤注入装置を接続する行為(静脈路確保は上述)、 造影剤投与のために造影剤注入装置を操作する行為(安全確保のための追加研修を推奨する【b】)
【臨床工学技士】
●政令改正
▽血液浄化装置の穿刺針その他の先端部の動脈表在化への接続、または動脈表在化からの除去(安全確保のための追加研修を推奨する【b】)
▽心・血管カテーテル治療において、生命維持管理装置を使用する治療に関連する業務として、身体に電気的負荷を与えるために負荷装置を操作する行為(安全確保のための追加研修を推奨する【b】)
●法律事項
▽手術室で行う鏡視下手術において、体内に挿入されている内視鏡用ビデオカメラを保持する行為、術野視野を確保するために内視鏡用ビデオカメラを操作する行為(安全確保のために追加研修を義務付け【c】)
●法令改正を行い技師・技士にも実施可能とする業務・行為案はこちら(検討会資料)
検討会では、各行為について技術的な視点からの質疑が続いていますが、全体としてこれらの業務・行為については「医師から技師・技士への移管を可能とする法令改正を認める」方向で合意形成ができつつあります。
今村構成員は、すでに実際の業務移管を睨み、「法令改正が完了してから、実際のタスク・シフティング/シェアリングが可能になるためのタイムラグをできるだけ短くする必要があり、研修内容の研究・検討を、法令改正論議と並行して進めるべき」「院内の体制が整わず、せっかくの研修修了者が活用できないという事態が生じないように準備を進めるべき」と提案。厚労省もこの提案に沿って研修内容の研究・検討などを進める考えを示しました。
近く、検討会は「意見とりまとめ」に向けた最終的な議論に入ると見られます。
救急救命士、救急外来で重度傷病者に一定に医行為を実施可能としてはどうか
関連して、「救急救命士に、医療機関内の救急外来で、重度傷病者に対する一定の医行為(現在、救急救命士に認められている33の行為)を実施可能とする」方向で議論が進んでいる(救急・災害医療提供体制等の在り方に関する検討会)ことが、厚労省から報告されました(現在は医療機関内での一定の医行為実施は許されない)。
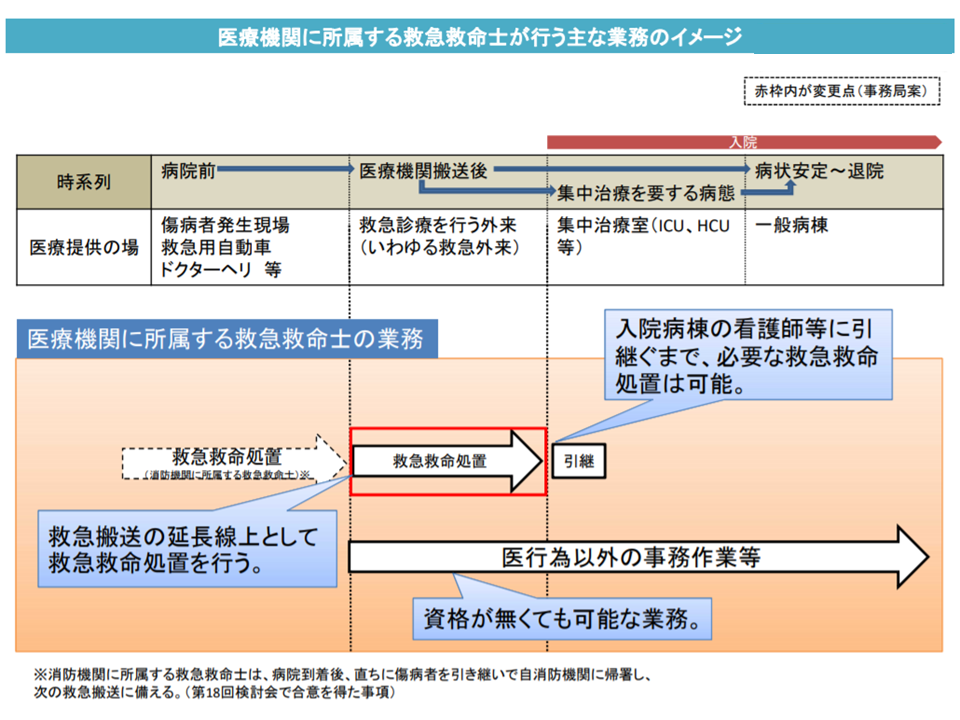
救急救命士の業務範囲見直し案(医師働き方改革タスクシフト検討会4 200219)

救急救命士が実施できる(現在は院外で)33の医行為(医師働き方改革タスクシフト検討会5 200219)
もっとも、救急外来での看護師の活躍にさらに期待が高まっていることを踏まえ、「救急外来における看護師の勤務状況等を把握するための研究と、救急外来における看護師配置に関する検討を並行して行う」方向も示されました。齋藤構成員らは「看護師配置の検討が先行するべきであり、遅すぎる」と苦言を呈しており、急ぎの研究・検討に期待が集まります。なお、この点に関連して、2020年度の次期診療報酬改定では▼年間の救急搬送受け入れ件数が1000件以上▼救急患者の受け入れを担当する専任看護師を複数名配置―といった要件を満たす病院では、新設される【救急搬送看護体制加算1】(400点、【夜間休日救急搬送医学管理料】に加算)が算定可能となっており、「救急外来における看護師配置の強化」が進むと期待されます。
◆更新履歴
技師・技士に共通する業務移管候補である「静脈路確保とその関連」について、臨床検査技師と臨床工学技士の記載に誤りがありました。お詫びして訂正いたします。記事は訂正済です。
【関連記事】
技師・技士による検査や医薬品投与のための静脈路確保など認めてはどうか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、教育研修や実技認定などで安全性を確保―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「B・C水準指定の枠組み」に位置付けて推進―医師働き方改革タスクシフト推進検討会
診療放射線技師による造影剤注入や臨床検査技師による直腸機能検査など、安全性をどう確保すべきか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会
地域医療構想・医師偏在対策・医師働き方改革は「実行する」段階、医療現場の十分な支援を―厚労省・吉田医政局長
現行制度の整理・明確化を行うだけでも、医師から他職種へのタスク・シフティングが相当進む―厚労省ヒアリング
医師から他職種へのタスク・シフティング、特定行為研修推進等で医療の質担保を―厚労省ヒアリング
フィジシャン・アシスタント(PA)等、医師会は新職種創設に反対するも、脳外科の現場医師などは「歓迎」―厚労省
薬剤師・看護師・技師・医師事務作業補助者・救急救命士へのタスク・シフティング進めよ―四病協
B・C水準指定の枠組みほぼ固まるが、医療現場の不安など踏まえ「年内決着」を延期―医師働き方改革推進検討会
医師の兼業・副業で労働時間は当然「通算」、面接指導等の健康確保措置は主務病院が担当―医師働き方改革推進検討会
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
医師の時間外労働上限、医療現場が「遵守できる」と感じる基準でなければ実効性なし―医師働き方改革検討会
研修医等の労働上限特例(C水準)、根拠に基づき見直すが、A水準(960時間)目指すわけではない―医師働き方改革検討会(2)
「特定医師の長時間労働が常態化」している過疎地の救急病院など、優先的に医師派遣―医師働き方改革検討会(1)
研修医や専攻医、高度技能の取得希望医師、最長1860時間までの時間外労働を認めてはどうか―医師働き方改革検討会(2)
救急病院などの時間外労働上限、厚労省が「年間1860時間以内」の新提案―医師働き方改革検討会(1)
勤務員の健康確保に向け、勤務間インターバルや代償休息、産業医等による面接指導など実施―医師働き方改革検討会(2)
全医療機関で36協定・労働時間短縮を、例外的に救急病院等で別途の上限設定可能―医師働き方改革検討会(1)
勤務医の時間外労働上限「2000時間」案、基礎データを精査し「より短時間の再提案」可能性も―医師働き方改革検討会
地域医療構想・医師偏在対策・医師働き方改革は相互に「連環」している―厚労省・吉田医政局長
勤務医の年間時間外労働上限、一般病院では960時間、救急病院等では2000時間としてはどうか―医師働き方改革検討会
医師働き方改革論議が骨子案に向けて白熱、近く時間外労働上限の具体案も提示―医師働き方改革検討会
勤務医の働き方、連続28時間以内、インターバル9時間以上は現実的か―医師働き方改革検討会
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
医師の働き方改革、「将来の医師の資質」なども勘案した議論を―社保審・医療部会(1)
勤務医の時間外労働上限、病院経営や地域医療確保とのバランスも考慮―医師働き方改革検討会 第7回(2)
服薬指導や診断書の代行入力、医師でなく他職種が行うべき―医師働き方改革検討会 第7回(1)
業務移管など「勤務医の労働時間短縮策」、実施に向けた検討に着手せよ―厚労省
医師の労働時間規制、働き方を変える方向で議論深める―医師働き方改革検討会(2)
勤務医の負担軽減目指し、業務移管など緊急に進めよ―医師働き方改革検討会(1)
タスク・シフティングは段階的に進める方向で議論―医師働き方改革検討会
医師の勤務実態を精緻に調べ、業務効率化方策を検討―医師働き方改革検討会
罰則付き時間外労働規制、応召義務踏まえた「医師の特例」論議スタート—医師働き方改革検討会
医師への時間外労働規制適用に向けて検討開始、診療報酬での対応も視野に—厚労省
医師も「罰則付き時間外労働の上限規制」の対象とするが、医療の特殊性も検討―働き方改革
医療・介護従事者の意思なども反映した供給体制の整備を—働き方ビジョン検討会
地方勤務の意思ある医師、20代では2-4年を希望するが、30代以降は10年以上の希望が増える—厚労省
【2020年度診療報酬改定答申2】救急2000件以上で勤務医負担軽減図る病院、【地域医療体制確保加算】(520点)でサポート





