研修医や専攻医、高度技能の取得希望医師、最長1860時間までの時間外労働を認めてはどうか―医師働き方改革検討会(2)
2019.2.21.(木)
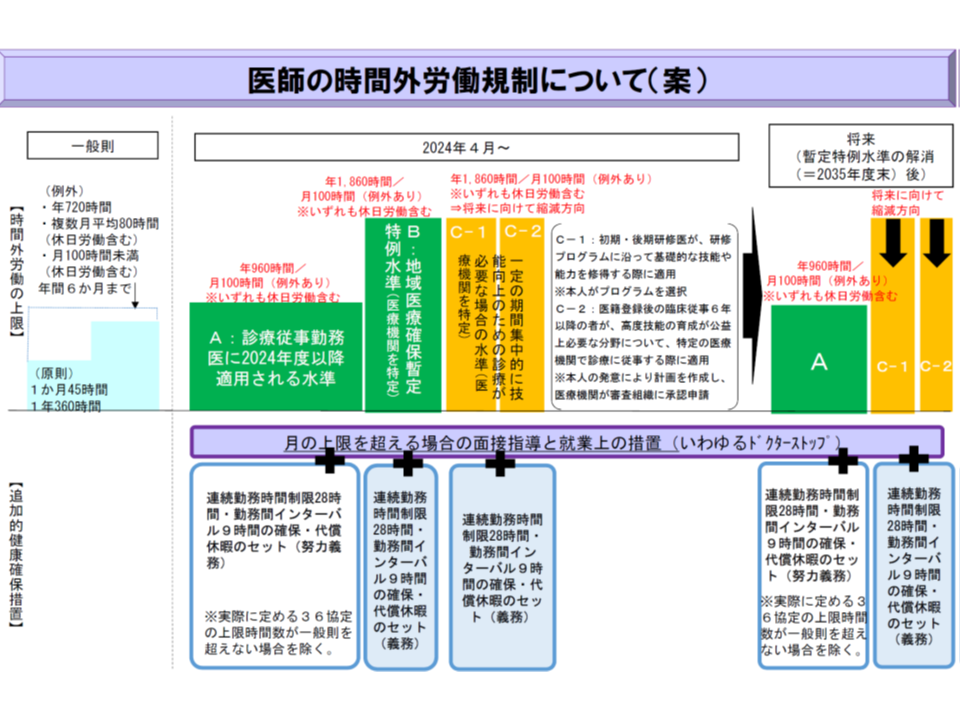
初期臨床研修医や新専門医取得を目指す専攻医、高度技能の取得を希望する医師については、2024年4月から、原則(年間960時間以下・月100時間未満)よりも長い、B水準(年間1860時間以内)と同等の時間外労働を認めてはどうか―。
厚生労働省は、2月20日の「医師の働き方改革に関する検討会」(以下、検討会)で、こういった提案も行いました。

2月20日に開催された、「第19回 医師の働き方改革に関する検討会」
目次
研修医や専攻医の労働時間、まず「B水準」と同等とし、今後の実態調査などを実施
2024年4月から、診療に従事する勤務医にも「罰則付きの時間外労働上限」が適用されます。その上限時間について、厚労省は、次のような提案を行っています。
【原則(A水準)】
年間960時間以下・月100時間未満(やむを得ず月100時間を超える場合には「産業医等による面接に基づく必要な措置(就労制限など)をとる」ことを義務化し、あわせて連続勤務28時間以内・勤務間インターバル9時間以上などの努力義務を課す)
【地域医療を確保するための特例(B水準)】(地域医療確保暫定特例水準、救急医療機関など)
年間1860時間以内(やむを得ず月100時間を超える場合には「産業医等による面接に基づく必要な措置(就労制限など)をとる」こと、連続勤務28時間以内・勤務間インターバル9時間以上などを義務化する)
【技能向上のための特例(C水準)】(研修医や専攻医など)
A水準よりも長い上限を設定する(やむを得ず月100時間を超える場合には「産業医等による面接に基づく必要な措置(就労制限など)をとる」こと、連続勤務28時間以内・勤務間インターバル9時間以上などを義務化する)
2月20日の検討会では、さらにC水準について具体的な提案がなされました(B水準の1860時間以内についても2月20日に提案され、その概要に関する記事はこちら)。
C水準は、研修医や高度技術取得を希望する医師において、「集中的な業務を行う必要があり、その意欲を阻害しない」ように、原則(A水準:年間960時間以内・月100時間未満)よりも長時間の労働を可能とするために設定されます(強制されるものではない)。
その上限時間については、「技術獲得のために何時間程度が必要になるか」を考えて設定するのが本来ですが、現状ではそうしたデータ等がないこと、高度技術獲得のための業務と日常診療との切り分けが困難なことなどから、まず「B水準・年1860時間以内と同水準」に設定してはどうか、との考えが厚労省から示されました。
ただし、将来も「B水準と同水準」となるものではありません。B水準については「医療現場の実態を踏まえて短縮し、2036年度までに解消する」方向ですが、C水準については、「研修医などにおける集中的な業務の必要性は将来も続くと考えられる」「高度技術獲得に必要となる時間をデータ収集し、それに基づいて設定することとなる」ため、徐々に両者は乖離していくことになります。
「研修医・専攻医」と「高度技能獲得希を希望する医師」を分けて考える
また、C水準が適用される医師・医療機関は、次のように2区分で考えていく方針も示されました。
【C1水準】
▽対象:初期臨床研修医(卒後2年間の研修)および新専門医資格の取得を目指す専攻医
▽運用方法:
▼臨床研修病院等が、直近の研修医等の労働実態を踏まえて、自院の研修プログラムの中で「研修医等に関する時間外労働の上限(X時間:1860時間以内で設定する)」を明示し、都道府県知事にC水準医療機関としての特定を受ける
↓
▼病院と勤務医等との間で36協定を締結する(36協定の中で「研修医等については、X時間の労働を可能とし、連続勤務28時間以内・勤務時間インターバル9時間以上などの健康確保措置を図る」ことを明示する)
↓
▼病院側の条件(時間外労働上限X時間など)を踏まえて研修希望医等が応募し、採用され、業務(診療)を開始する
↓
▼勤務実態が、条件(時間外労働上限X時間など)と乖離する場合には、各制度の中で是正(臨床研修病院の指定取り消しなど)し、健康確保措置の未実施については、都道府県知事が是正する(C水準の特定取り消しなど)
【C2水準】
▽対象:医師免許取得後6年目以降(例えば専門医など)で、先進的な手術方法など「高度な技能の獲得」を希望する医師
▽運用方法:
▼「我が国の医療技術の水準向上に向け、高度な技能(先進的な手術方法など)を持つ医師の育成が公益上必要である」分野を、新たに設ける【審査組織】(医学会などで構成)が予め指定する
↓
▼都道府県知事が、「高度な技能を持つ医師」の育成に必要な体制・設備を持つ医療機関を特定する
↓
▼医療機関と勤務医等との間で36協定を締結する(36協定の中で「高度な技能獲得を目指す医師については、Y時間の労働を可能とし、連続勤務28時間以内・勤務時間インターバル9時間以上などの健康確保措置を図る」ことを明示する)
↓
▼「高度な技能の獲得」を希望する医師が、自ら、主体的に「高度特定技能育成計画」を作成し、その必要性を所属する医療機関(当該医療機関は上述のとおりC水準医療機関として特定されている)に申請する
↓
▼申請を受けた医療機関が、計画に必要な業務について【審査組織】に申請し、承認を受ける
↓
▼この承認によって、当該医師について上記36協定が適用され、協定に基づいた業務を実施する
↓
▼健康確保措置が未実施の場合には、都道府県知事が是正する(C水準の特定取り消しなど)
 190220の図表.png)
このように、C1の研修医等は「病院側が、過去の研修医等の勤務実態を踏まえて上限時間を設定」しますが、C2では「医師側が、必要な症例数経験などを考慮して、上限時間を設定する」という違いが出てきます。ただし、C1の研修医等も「医師側が研修プログムに定められた労働時間上限を見て選択できる」点に留意が必要です。なお、C2の対象について厚労省は「いわゆるスーパードクターやゴッドハンドでは狭すぎる。専門研修程度では広すぎる」との考えを述べるにとどめており、今後の重要検討課題となるでしょう。
大学病院などでは、C1・C2・Bと重複して都道府県に特定されることになるでしょう。その場合、36協定の中で、例えば▼B水準の対象は、救急医療に対応する医師で、年間Z時間の勤務を可能とする▼C1水準の対象は、初期研修医および専攻医で、年間X時間の勤務を可能とする▼C2水準の対象は、「高度技能獲得の必要性が承認された医師」で、年間Y時間の勤務を可能とする▼その他の医師はA水準として、年間●時間(960時間以内)の勤務を可能とする―などと、定めることになります。
この点、大学病院長である山本修一構成員(千葉大学医学部附属病院院長)は、1つの大学病院や臨床研修病院においても、例えば『上限時間は長いが、みっちり研修できるプログラム』『上限時間は短く、研修内容はほどほどのプロラム』など複数のプログラムを置き、医師側の「選択」に委ねる(しっかりとしたハードな研修を希望する若手向きの選択肢も用意しておく)ことになると見通しています。
なお、C水準医療機関では、B水準医療機関と同様に長時間勤務となるため、▼時間外労働が月100時間を超える場合の産業医による面接と、その結果に基づく対策(例えば就業制限など)の実施▼連続勤務時間制限28時間以内▼勤務間インターバル9時間以上▼連続勤務時間制限・勤務間インターバルをやむを得ず満たせない場合の「代償休息」取得―などの追加的健康確保措置が義務化されます。
ただし、初期研修医については、「入職後間もない」「研修中であり、『当該医師でなければ救えない命』は少ない」ことから、例えば▼連続勤務時間制限を15時間以内とする▼代償休息は認めない(必ず連続勤務時間制限などを遵守する)―などの配慮が必要と厚労省は考えています。
「高度技術獲得」に必要な業務等を検証するため、病院の「労務管理」が極めて重要
このC水準提案については、若手医師を代表する構成員から、「医師側が選択できる厚労省案は評価できる。労働の強制は許されない」(三島千明構成員:青葉アーバンクリニック総合診療医)、「臨床研修病院などの実態が、時間外労働の上限として可視化されるのは、病院を選択する医師にとってもメリットが大きい」(猪俣武範構成員:順天堂大学附属病院医師)といった評価の声が出ています。
もちろん「高度技能獲得等のために必要な業務時間」に関する検証などを早急に行い、その結果に基づいてC水準の上限を検討していくなどの注文も付いています。このためには「労務管理」が極めて重要となります。
こうした注文は付いたものの、C水準に関する厚労省提案に明確な反対意見は出ておらず、厚労省案を軸に細部の詰めが行われていくと考えられます。
【関連記事】
救急病院などの時間外労働上限、厚労省が「年間1860時間以内」の新提案―医師働き方改革検討会(1)
勤務員の健康確保に向け、勤務間インターバルや代償休息、産業医等による面接指導など実施―医師働き方改革検討会(2)
全医療機関で36協定・労働時間短縮を、例外的に救急病院等で別途の上限設定可能―医師働き方改革検討会(1)
勤務医の時間外労働上限「2000時間」案、基礎データを精査し「より短時間の再提案」可能性も―医師働き方改革検討会
地域医療構想・医師偏在対策・医師働き方改革は相互に「連環」している―厚労省・吉田医政局長
勤務医の年間時間外労働上限、一般病院では960時間、救急病院等では2000時間としてはどうか―医師働き方改革検討会
医師働き方改革論議が骨子案に向けて白熱、近く時間外労働上限の具体案も提示―医師働き方改革検討会
勤務医の働き方、連続28時間以内、インターバル9時間以上は現実的か―医師働き方改革検討会
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
医師の働き方改革、「将来の医師の資質」なども勘案した議論を―社保審・医療部会(1)
勤務医の時間外労働上限、病院経営や地域医療確保とのバランスも考慮―医師働き方改革検討会 第7回(2)
服薬指導や診断書の代行入力、医師でなく他職種が行うべき―医師働き方改革検討会 第7回(1)
業務移管など「勤務医の労働時間短縮策」、実施に向けた検討に着手せよ―厚労省
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
医師事務作業補助体制加算、より実効ある「負担軽減」策が要件に―中医協総会 第387回(2)
非常勤医師を組み合わせて「常勤」とみなす仕組みを拡大へ—中医協総会(2)
医師の労働時間規制、働き方を変える方向で議論深める―医師働き方改革検討会(2)
勤務医の負担軽減目指し、業務移管など緊急に進めよ―医師働き方改革検討会(1)
タスク・シフティングは段階的に進める方向で議論―医師働き方改革検討会
医師の勤務実態を精緻に調べ、業務効率化方策を検討―医師働き方改革検討会
罰則付き時間外労働規制、応召義務踏まえた「医師の特例」論議スタート—医師働き方改革検討会
医師への時間外労働規制適用に向けて検討開始、診療報酬での対応も視野に—厚労省
医師も「罰則付き時間外労働の上限規制」の対象とするが、医療の特殊性も検討―働き方改革
医療・介護従事者の意思なども反映した供給体制の整備を—働き方ビジョン検討会
医師偏在是正の本格論議開始、自由開業制への制限を求める声も―医師需給分科会
医師の地域偏在解消に向けた抜本対策、法律改正も視野に年内に取りまとめ—医師需給分科会(2)
地域枠医師は地元出身者に限定し、県内での臨床研修を原則とする—医師需給分科会(1)
医師偏在対策を検討し、早期実行可能なものは夏までに固め医療計画に盛り込む—医療従事者の需給検討会
医師の働き方改革、細部論議の前に「根本的な議論」を改めて要請―四病協
医師の働き方改革に向け、議論の方向を再確認してもらうための提言行う—四病協
地方勤務の意思ある医師、20代では2-4年を希望するが、30代以降は10年以上の希望が増える—厚労省
医師の働き方改革、地域医療提供体制が崩壊しないよう十分な配慮を―四病協
「医療の危機的状況」を明らかにし、患者・家族の「不安」を解消して、適切な医療機関受診を促せ―厚労省・上手な医療のかかり方広める懇談会
医療現場の窮状、国民にどう周知し、理解してもらうかが重要な鍵―厚労省・上手な医療のかかり方広める懇談会
「ここに行けば正しい医療情報が得られる」サイト構築等の検討を―厚労省・上手な医療のかかり方広める懇談会
医療は危機的状況、良質な医療確保のため「上手に医療にかかる」ことが必要不可欠―厚労省・上手な医療のかかり方広める懇談会
「webサイト構築で情報伝達」は幻想と認識し、ターゲットにあった伝達経路を考えるべき―厚労省・上手な医療のかかり方広める懇談会
医療現場の窮状、国民にどう周知し、理解してもらうかが重要な鍵―厚労省・上手な医療のかかり方広める懇談会
「ここに行けば正しい医療情報が得られる」サイト構築等の検討を―厚労省・上手な医療のかかり方広める懇談会
看護師特定行為研修、▼在宅・慢性期▼外科術後病棟管理▼術中麻酔―の3領域でパッケージ化―看護師特定行為・研修部会
看護師の特定行為研修、「在宅」や「周術期管理」等のパッケージ化を進め、より分かりやすく―看護師特定行為・研修部会
感染管理など、特定看護師配置を診療報酬算定の要件にできないか検討を—神野・全日病副会長
看護師に特定行為研修を実施する機関、34都道府県・69機関に―厚労省
看護師の行う特定行為「気管挿管」「抜管」を除く38行為に―15年10月から研修開始、医道審部会
特定行為研修、厚労省が詳細を通知―10月施行に向け
特定行為研修を包含した新認定看護師を2020年度から養成、「特定認定看護師」を名乗ることも可能―日看協
「将来においても医師少数の都道府県」、臨時定員も活用した地域枠等の設置要請が可能―医師需給分科会(3)
医師数順位が下位3分の1の地域を「医師少数区域」とし、集中的に医師派遣等進める―医師需給分科会(2)
「医師少数区域等での勤務」認定制度、若手医師は連続6か月以上、ベテランは断続勤務も可―医師需給分科会(1)
外来医師が多い地域で新規開業するクリニック、「在宅医療」「初期救急」提供など求める―医師需給分科会
将来、地域医療支援病院の院長となるには「医師少数地域等での6-12か月の勤務」経験が必要に―医師需給分科会
入試要項に明記してあれば、地域枠における地元の「僻地出身者優遇」などは望ましい―医師需給分科会(2)
医師多数の3次・2次医療圏では、「他地域からの医師確保」計画を立ててはならない―医師需給分科会(1)
「必要な医師数確保」の目標値達成に向け、地域ごとに3年サイクルでPDCAを回す―医師需給分科会(2)
2036年に医師偏在が是正されるよう、地域枠・地元枠など設定し医師確保を進める―医師需給分科会
新たな指標用いて「真に医師が少ない」地域を把握し、医師派遣等を推進―医師需給分科会
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
主要手術の公民比率など見て、構想区域ごとに公立・公的等病院の機能を検証―地域医療構想ワーキング(1)
公立・公的病院の機能分化、調整会議での合意内容の適切性・妥当性を検証―地域医療構想ワーキング
地域医療構想調整会議、多数決等での機能決定は不適切―地域医療構想ワーキング
大阪府、急性期度の低い病棟を「地域急性期」(便宜的に回復期)とし、地域医療構想調整会議の議論を活性化—厚労省・医療政策研修会
地域医療構想調整会議、本音で語り合うことは難しい、まずはアドバイザーに期待―地域医療構想ワーキング(2)
公立・公的病院と民間病院が競合する地域、公立等でなければ担えない機能を明確に―地域医療構想ワーキング(1)
全身管理や救急医療など実施しない病棟、2018年度以降「急性期等」との報告不可―地域医療構想ワーキング(2)
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)
都道府県担当者は「県立病院改革」から逃げてはいけない―厚労省・医療政策研修会
学識者を「地域医療構想アドバイザー」に据え、地域医療構想論議を活発化―地域医療構想ワーキング(2)
再編・統合も視野に入れた「公立・公的病院の機能分化」論議が進む―地域医療構想ワーキング(1)
2018年度の病床機能報告に向け、「定量基準」を導入すべきか―地域医療構想ワーキング
2025年に向けた全病院の対応方針、2018年度末までに協議開始―地域医療構想ワーキング
公的病院などの役割、地域医療構想調整会議で「明確化」せよ—地域医療構想ワーキング
急性期病棟、「断らない」重症急性期と「面倒見のよい」軽症急性期に細分―奈良県
「入院からの経過日数」を病棟機能判断の際の目安にできないか―地域医療構想ワーキング(1)
急性期の外科病棟だが、1か月に手術ゼロ件の病棟が全体の7%—地域医療構想ワーキング(2)
公的病院や地域医療支援病院、改革プラン作成し、今後の機能など明確に—地域医療構想ワーキング(1)





