タスク・シフティングは段階的に進める方向で議論―医師働き方改革検討会
2017.12.26.(火)
医師の労働時間を大幅に削減する効果が期待できるため、他職種への業務移管(タスク・シフティング)を進める必要があるが、現状でもできる業務移管が十分に進んでいるとは言い難い。まずこうした業務から、段階的に移管を進める方向で議論すべきではないか―。
12月22日に開催された「医師の働き方に関する検討会」(以下、検討会)で厚生労働省は、このような考え方を示しました。この日は「他職種への業務移管」のほか、「AI(人工知能)やICT(情報通信技術)などを活用した生産性向上策」などについても構成員が意見交換しています。

12月22日に開催された、「第5回 医師の働き方改革に関する検討会」
まず「現状でも可能な業務移管」が進まない原因を解消
政府が推進する「働き方改革」では、医師に対しても、「罰則付きの時間外労働の上限規制」(▼1か月当たり45時間・1年当たり360時間の上限を違反した場合には罰則を科す▼労使が合意しても年720時間(月平均60時間)の上限を超えてはならない▼労使合意による特例の上限を、2か月から6か月の平均で80時間以内、単月で100時間未満、年6回までとする)を適用することが決まっています。しかし、医師には応召義務(医師法第19条)が課されるなどの特殊性があるため、検討会で「規制の具体的な在り方」や「労働時間の短縮策」などを議論し、2019年3月ごろまでに結論を得ることとされています。
医師は、医学的判断を要する医行為のほかに、カルテ記載など、さまざまな事務作業も行っています。そこで、医師の負担を軽減するために、カルテ記載を事務職員(医師事務作業補助者)が代行することが進められ、診療報酬でも【医師事務作業補助体制加算】として代行を下支えしています。また医行為の一部についても、▼あらかじめ定められたプロトコルの中で▼医師が包括的な指示を行うこと―という条件付きではあるものの、一定の研修(特定行為研修)を受けた看護師が、創傷に対する陰圧閉鎖療法や持続点滴中の糖質輸液・電解質輸液の投与量の調整といった「特定行為」を、看護師自らの判断で実施することを認める制度が、2015年10月にスタートしています。
今年(2017年)4月に公表された「医師の勤務実態及び働き方の意向等に関する調査」(いわゆる10万人調査、2016年12月に実施)の結果からは、▼患者への説明・合意形成▼血圧などの基本的なバイタル測定・データ取得▼医療記録(電子カルテの記載)▼医療事務(診断書等の文書作成、予約業務)▼院内の物品の運搬・補充、患者の検査室等への移送―の計5つの業務に、医師が1日240分程度を費やしており、このうち20%弱(約47分)は、他業種に分担可能だと考えていることが分かっています。つまり、看護師や医師事務作業補助者への業務移管をさらに進めれば、治療のアウトカムなどに悪影響を及ぼすことなく、医師の労働時間を短縮できると期待できます。


しかし、他職種への移管が認められている業務の一部が、実際には移管されていない実態が、四病院団体協議会(日本病院会・全日本病院協会・日本医療法人協会・日本精神科病院協会で構成)や全国医学部長病院長会議の調査結果から分かります。
これらの調査では、医師事務作業補助者等や看護師等への業務移管の実情を聞いていますが、まず医師事務作業補助者等には、「診断書の代筆及び代行入力」や「民間保険会社からの診断書等の代筆及び代行入力」「主治医意見書の代筆及び代行入力」を移管している病院が多い一方で、「患者の退院に係る調整業務」の移管は、一部の病院しか行っていません(四病院団体協議会の調査では27.4%、全国医学部長病院長会議の調査では16.4%)。
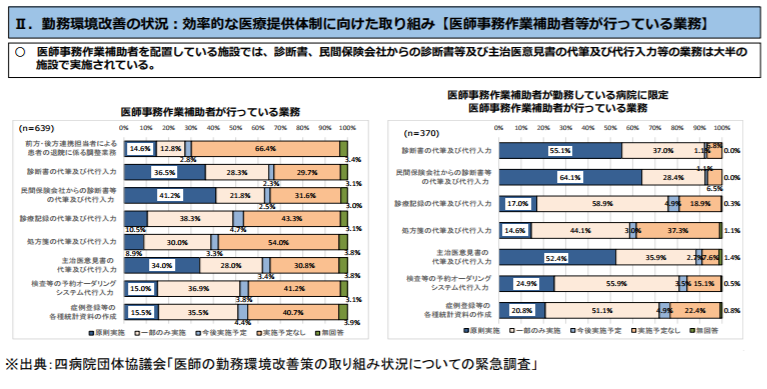
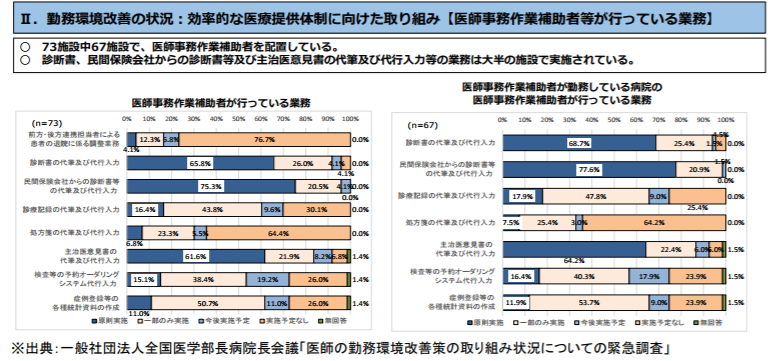
一方、看護師への業務移管の調査結果を見ると、「点滴の実施」や「静脈ラインの確保」「尿道カテーテルの留置」「静脈注射の実施」のそれぞれを、看護師が原則実施、あるいは一部実施している割合が高く、四病院団体協議会の調査では90%以上、全国医学部長病院長会議の調査では85%以上を占めています。


しかし特定行為に限ると、特定行為研修を修了した看護師を採用している病院でも、一部でしか実施されていない状況です。例えば「気管カニューレの交換」は、四病院団体協議会の調査では26.0%、全国医学部長病院長会議の調査では16.7%にとどまります。


こうした状況を踏まえて厚労省は、「業務移管等は労働時間削減等の効果が期待できるものの、段階的に進めていくことを前提に議論すべき」と指摘。「まずは、現状でも認められている業務の移管が進まない理由」について議論するよう促しました。
これを踏まえた意見交換では、中島由美子構成員(医療法人恒貴会訪問看護ステーション愛美園所長)が、特定行為研修を修了した看護師が勤務している病院で業務移管を進める方策として、「医師の業務負担の状況や看護師の業務負担の状況、患者側の特定行為のニーズをしっかりと探った上で、病院の組織全体での合意の下で実施する」といったプロセスを徹底させるべきだと主張しました。
一方、今村聡構成員(日本医師会女性医師支援センター長)は、特定行為研修の修了者らに業務を移管するとしても、「日本の医師全体の業務を軽減できるだけの人数が養成されているか」と疑問を呈しています。
この点、厚労省は、特定行為研修の修了者数を10万人以上に増やす方針を掲げていますが、現状(2017年6月現在)は583人にとどまります。修了者数を増やす方策として、厚労省は都道府県に対して、来年(2018年)4月からの医療計画中に、特定行為研修を行う「指定研修機関」の確保などに関する計画を記載することなどを求めています(関連記事はこちら)。研修修了者数の確保は、医師の労働時間短縮とも密に関連する重要な課題と言えそうです。
また今村構成員は、「医師が本来行う必要のない事務作業は、医師以外にやってもらう環境をしっかりと整備すべきだ」と指摘し、医師事務作業補助者らへの業務移管を進めていく必要性を強調しています。
一方、戎初代構成員(東京ベイ・浦安市川医療センター集中ケア認定看護師)は、「医師がどんな仕事をシフト(移管)もしくはシェア(共同化)したいと思っていて、それをどんな学習をした者に任せたいと思うのかを明らかにしていく必要がある」と述べ、特定行為に定める医行為や、研修内容の見直しを含めて検討すべきだと指摘しています。
こうした構成員の意見を踏まえると、今後は、(1)医師事務作業補助者らでも実施できる事務作業(2)看護師が「診療の補助」として実施できる医行為(3)特定行為研修を修了した看護師が実施できる特定行為(4)現在は医師にしか認められていない医行為―に分けて、それぞれの業務移管の在り方(移管すべきか否かや、移管の進め方)を検討していくことになりそうです。
ところで、医師の労働時間を減らす方策としては、他職種への業務移管のほかに、医師複数人での業務の共同化(例えば複数主治医制など)も挙げられます。山本修一構成員(千葉大学医学部附属病院院長)は、その普及に当たっての課題が「1病院に勤める医師数の少なさ」であると指摘し、「病院の集約化も議論していかないと、『1人1人の勤務時間を制限すると医療の提供が不十分になる』問題を解決できないのではないか」と主張しています。この点、病院の集約化は「働き方改革」だけでなく、「症例数の集約化→医療の質の向上」につながることがグローバルヘルスコンサルティング・ジャパンと米国メイヨ―クリニックの共同研究で明らかとなっており、積極的に検討すべきテーマといえるでしょう。
AIなど新技術の活用、医師の労働時間短縮の目玉策にするのは時期尚早
また検討会は、「AIやICTなどを活用した生産性向上策」についても意見交換しましたが、「こうした技術が生産性を高める効果等が実証されるまでには時間がかかることから、医師の労働時間を短縮させる目玉策に据えるのは時期尚早である」という意見が複数の構成員から上がっています。
例えば、猪俣武範構成員(順天堂大学付属病院医師)は、将来的にはAIが医師の業務を補助するようになり、労働時間が短縮されると期待できるものの、治療アウトカムへの影響などは、現時点では検証が不十分だと指摘しました。また、渋谷健司構成員(東京大学大学院医学系研究科国際保健政策学教室教授)も、「効果検証をしっかりしていかないといけない」と述べ、医療機関の管理者による勤務環境の改善などを優先させるべきだと主張しています。
この点、厚労省の「保健医療分野におけるAI活用推進懇談会」が今年(2017年)6月にまとめた報告書では、AIを活用した医師の診断・治療支援技術が実用化されるのは2020年度以降だと見通しており、今後の技術開発が期待されます。
なお、米国では、幾つかの病院の集中治療室の患者を、1か所で遠隔管理する「eICT」が導入されていることが、山本構成員から紹介されました。「各病院に重症患者がいて、それぞれに医師がいると大変だ。導入すれば、重症な症例に対する管理が効率化されるのではないか」と我が国でも導入に向けた検討を行うべきと提案しています。
医師の今後の働き方は、一定の「地域偏在」「診療科偏在」を前提に検討すべき
また厚労省が12月22日、人口当たり医師数を都道府県別に見ると最大1.97倍の差が生じているといった「地域格差」や、診療科別の医師数の増加率に開きが生じているといった「診療科格差」を示すデータを紹介しました。
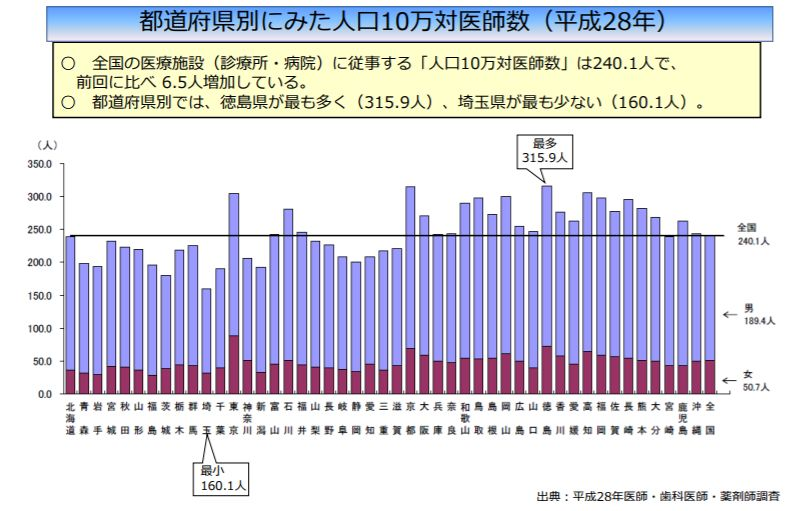
都道府県別の人口当たり医師数
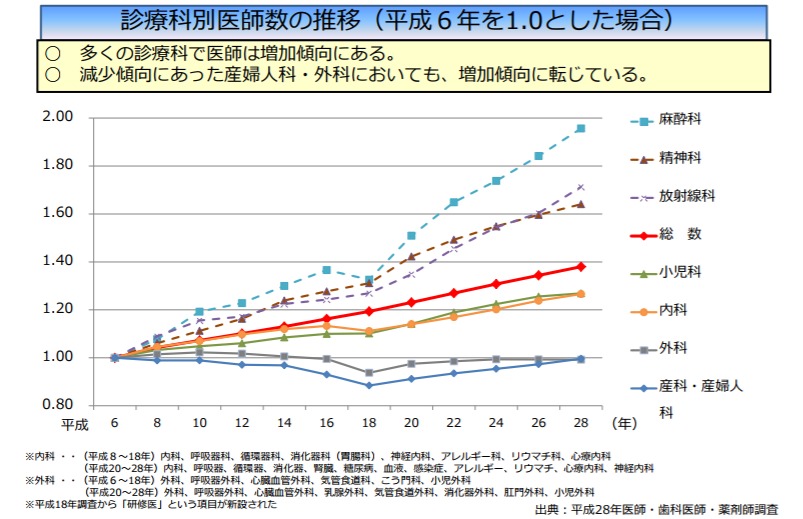
診療科別の医師数の増加率
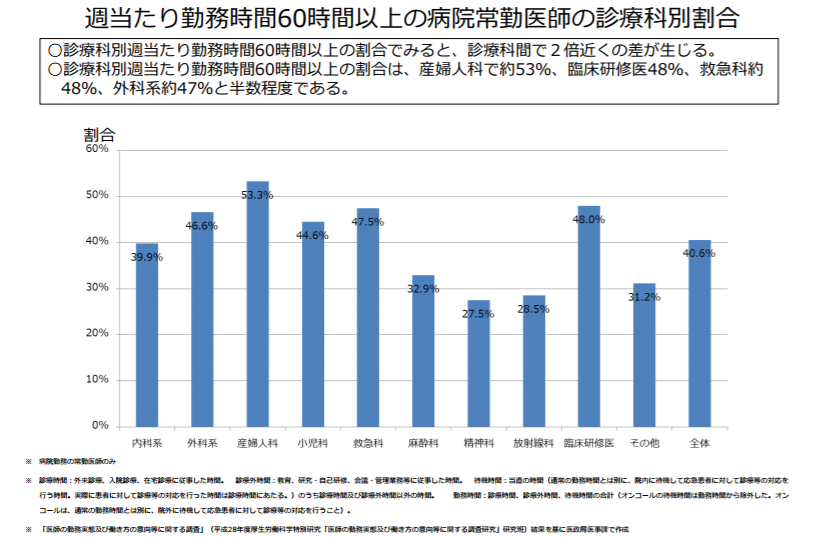
週60時間以上勤務する医師の割合(診療科別)
とはいえ、「特定の地域で働くことや、特定の診療科を選ぶこと」を国が医師に強制することは困難なため、「一定の地域偏在や診療科偏在が存在すること」を前提に、医師の今後の働き方を考える必要があると、厚労省は指摘しています。


【関連記事】
医師の勤務実態を精緻に調べ、業務効率化方策を検討―医師働き方改革検討会
罰則付き時間外労働規制、応召義務踏まえた「医師の特例」論議スタート—医師働き方改革検討会
医師への時間外労働規制適用に向けて検討開始、診療報酬での対応も視野に—厚労省
医師も「罰則付き時間外労働の上限規制」の対象とするが、医療の特殊性も検討―働き方改革
医療・介護従事者の意思なども反映した供給体制の整備を—働き方ビジョン検討会
医師偏在是正の本格論議開始、自由開業制への制限を求める声も―医師需給分科会
医師の地域偏在解消に向けた抜本対策、法律改正も視野に年内に取りまとめ—医師需給分科会(2)
地域枠医師は地元出身者に限定し、県内での臨床研修を原則とする—医師需給分科会(1)
医師偏在対策を検討し、早期実行可能なものは夏までに固め医療計画に盛り込む—医療従事者の需給検討会



