医師労働時間短縮計画、兼業・副業先の状況も踏まえて作成を―医師働き方改革推進検討会
2020.8.31.(月)
医師の働き方改革実現に向けて、いわゆるB・C水準を目指す医療機関はもちろん、1人でも「年間の時間外労働が960時間を超える医師」がいる医療機関では、「医師労働時間短縮計画」を策定することが求められる―。
この点、複数の医療機関で勤務する医師が少なくないこと、医師の働き方改革は地域医療機関が連携して進める必要があることなどから、医師労働時間短縮計画は「兼業・副業先の時間外労働」なども踏まえて作成することが必要となるのではないか―。
8月28日に開催された「医師の働き方改革の推進に関する検討会」(以下、今検討会)で、こういった議論が行われました。

8月28日に開催された、「第8回医師の働き方改革の推進に関する検討会」(新型コロナウイルス感染症対策のため、一部委員はオンライン参画)
目次
医師労働時間短縮計画を作成するための「ガイドライン案」を厚労省が提示

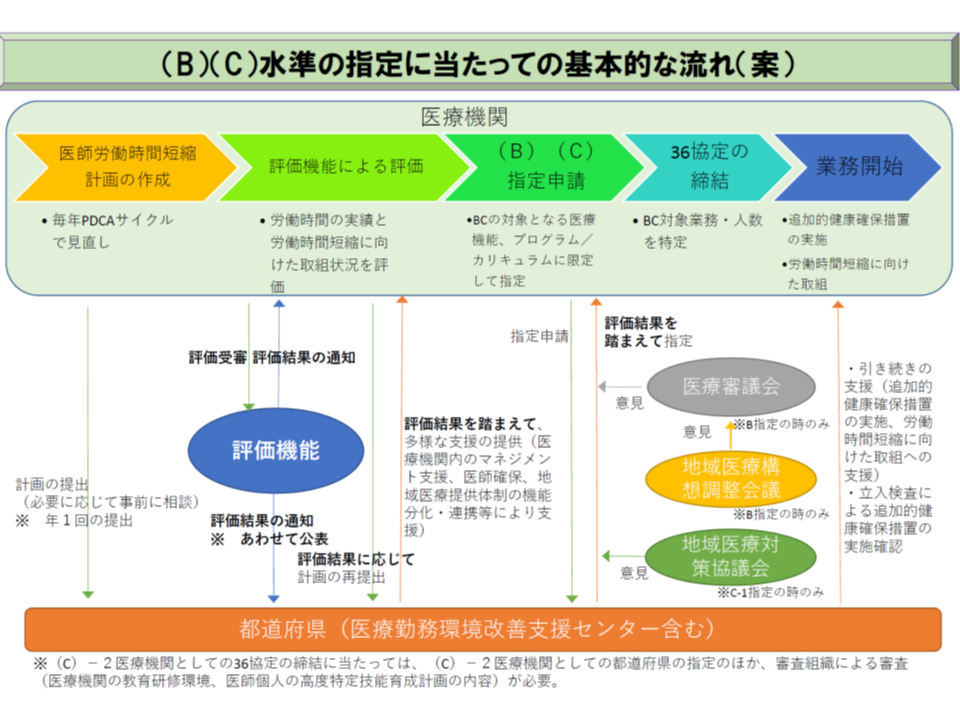
すべての医療機関で勤務医の労働実態をまず把握し、自院に「960時間を超える時間外労働を行っている医師」がいるかどうかの確認などを行います。こうした医師がいる場合には、B・C指定を目指すことが選択肢の1つとなり(全員を960時間以内に収める選択肢もある)、この場合には医療機関は▼「医師労働時間短縮計画」の作成▼「医師労働時間短縮計」の評価機能による評価(審査)▼都道府県による指定審査―という手順を踏むことになります。
評価機能の評価と都道府県指定との関係(医師働き方改革推進検討会2 191106)
【これまでの今検討会における議論の関連記事】
▼長時間勤務医の健康確保の代償休息、「予定された休日の確実な確保」でも良しとすべきか―医師働き方改革推進検討会
▼B・C水準指定の枠組みほぼ固まるが、医療現場の不安など踏まえ「年内決着」を延期―医師働き方改革推進検討会
▼医師の兼業・副業で労働時間は当然「通算」、面接指導等の健康確保措置は主務病院が担当―医師働き方改革推進検討会
▼B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
▼高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
▼地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
▼ 2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
▼長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
▼ 1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
今検討会では、こうした新たな仕組みを実現するための制度設計について詳細な議論を行っています(B・C水準の指定基準、健康確保措置の内容など)。当初は「2020年通常国会に、新制度の根拠規定となる医事法制改正案を提出する」予定でしたが、新型コロナウイルス感染症の影響で議論が一時中断したこと、新制度円滑導入のために医療現場の不安を解消するためにさらに議論を尽くす必要性が強いことなどを踏まえ、「2020年末までに意見を取りまとめ、2021年の通常国会に医事法制改正案を提出する」方針に見直されました。
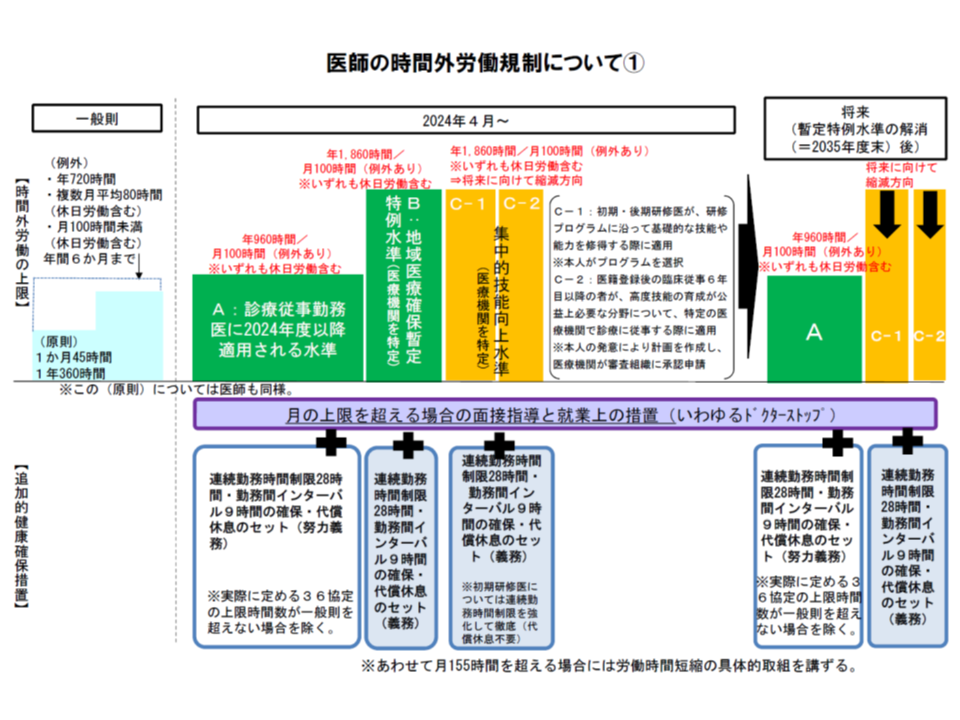
もっとも法案提出が1年遅れたからといって、【医師の働き方改革】が2024年4月から実施されるスケジュールに変更はありません(施行が遅れるわけではない)。B・C水準を目指す病院はもちろん、1人でも「年間の時間外労働が960時間を超える医師」がいる医療機関では、「医師労働時間短縮計画」を作成するとともに、実際の労働時間短縮に取り組むことが求められます。
8月28日の新検討会には、厚生労働省から、これまでの議論を踏まえた「医師労働時間短縮計画策定ガイドライン(案)」が提示されました。そこでは次のような点が示されています。後述するように、今後、ガイドライン案のブラッシュアップが進められます(この内容で確定したわけではない)。
(1)医師労働時間短縮計画は、B・C水準を目指す病院はもちろん、1人でも「年間の時間外労働が960時間を超える医師」がいる医療機関で作成する必要があること(作成しない場合B・C指定を受けられず、またB・C指定を受けずに960時間以上の時間外労働を行う医師がいる場合には違法となる)
(2)医師労働時間短縮計画の対象期間は、当初は「2024年3月末まで」とし、以降は「5年以内」とする
(3)医師労働時間短縮計画の策定に当たっては、「医療勤務環境改善マネジメントシステム」のPDCAサイクルを活用して、各医療機関において、医師を含む各職種が参加する合議体(▼理事長・院長等経営トップ主導のトップダウンによるチームの組成▼問題意識・ 解決意欲の高い医療スタッフ主導のボトムアップによるチームの組成▼人事・事務部門が中心となったプロジェクト・チームの組成▼既存の安全衛生委員会・労働時間等設定改善委員会・業務改善委員会等の活用―など)で議論し、対象医師に対し計画内容を説明し意見交換する等の手順を踏むことが期待される
(4)医師労働時間短縮計画には、▼必須記載事項(労働時間数(平均、最長、960時間・1860時間超の人数と割合)、労務管理・健康管理(管理方法や宿日直許可基準の運用など)、意識改革・啓発(管理者マネジメント研修の受講状況など)▼任意記載事項(タスクシフト・シェア、医師の業務の見直し、その他)―を記載する
(5)B・C水準の指定を受ける場合には、医師労働時間短縮計画について「評価機能」(新たに設けられる審査組織)による評価の受審が必要となる
「医師労働時間短縮計画は、兼業・副業先の状況も含めて作成する」方向を確認
このうち(1)の対象医療機関については、これまで「個別医療機関において、自院内での時間外労働が年間960時間を超える場合に医師労働時間短縮計画の作成が求められる」という考えで議論が進んできました。しかし、今般、「医師の働き方改革の地域医療への影響に関する調査」結果(2つの大学病院で調査)の中で、「多くの診療科では自院のみでは『960時間以内』を実現できているが、派遣先を含めると実現できていない」こと、「大学病院を含めて1病院で実施できる医師働き方改革は限られており、地域の医療提供体制全体の改革が必要である」ことなどが明確となりました。
このため厚労省では「個別医療機関だけでなく、兼業・副業先の医療機関での勤務状況も踏まえて、時間外労働が年間960時間を超える場合に医師がいる場合に、医師労働時間短縮計画の策定が求められる」方向に舵を切る考えです。例えばX大学病院の勤務医が、X大学病院で600時間、兼業・副業としてY病院で400時間の時間外労働をしている場合には、合計で1000時間となります。A水準の「960時間以内」を満たしていないため、当該医師を雇用するX病院ではB・C水準の指定を受ける必要があり、医師労働時間短縮計画を作成する必要があるのです。この点Y病院での時間外労働については「勤務医からの申告」をもとにX病院で把握することが原則となりますが、すでに把握している場合には申告を待つ必要がないことは述べるまでもありません。
ところで、年間の時間外労働が960時間を超える場合には、上述した▼連続勤務時間制限(28時間以内)▼勤務間インターバル(9時間以上)▼代償休息―といった追加的健康措置を実施しなければなりません(960時間以内であれば努力義務)。ただし、上記のX病院で「副業・兼業先となるY病院での労働状況」を事前に完全に把握することは困難です(急患が搬送されるなどして、突発的に時間外労働が長くなることもある)。このため厚労省では、▼事前に勤務医から自己申告してもらい、連続勤務時間制限・勤務間インターバルを遵守できるシフトを組む(原則)▼事後的に申告された場合(予定外の時間外労働など)については代償休息で対応する―方針を示しました。
この点、山本修一構成員(千葉大学副学長・千葉大学大学院医学研究院眼科学教授)は、「代償休息の取得時期を厳格にした場合、『そうであれば兼業・副業を控えてほしい』と考える病院も出てきかねない」との考えを示しています。代償休息は「翌月末までに取得させる」ことが求められていますが、兼業・副業先の状況把握は困難です。そこも含めて「翌月末までに代償休息を取得する」ことが求められるのであれば、シフト作成が難しくなってしまうと山本構成員は指摘しています。
なお、代償休息について厚労省は▼予定されていた休日「以外」での取得が望ましい▼面接指導結果で個別に必要性が認められる場合には、「予定されていた休日以外」に取得させる―方針を示しました。前者は従前から変わっていませんが(勤務医の多くは予定休日の取得そのものが難しい)、後者は「代償休息の本来趣旨」(確実に休息させる)を踏まえたものと言えるでしょう。
ガイドライン確定前から、医療機関で医師労働時間短縮計画の作成を進めることが重要
(2)の医師労働時間短縮計画の期間については、法案提出の遅れによる影響が一部出ます(計画の始期を現時点で明確にすることができない)。法制上の「医師労働時間短縮計画」に関する根拠規定がない段階では、医療機関に「作成せよ」と強く要請することはできないためです。
もっとも2024年4月を見据えて、「法制上の根拠は確立していないももの、医師労働時間短縮計画を作成し、B・C水準指定に備えてほしい」と推奨することは可能で、またB・C水準を目指す多くの病院では、法制上の根拠確立を待たずに「自主的に医師労働時間短縮計画を作成したい。現時点で考えられる内容を示してほしい」と厚労省に求めることでしょう。
このため、検討会では▼医事法制改正案の策定に向けた議論▼「医師労働時間短縮計画策定ガイドライン(案)」などの詳細に関する議論—の2つを並行して進めることになります。「医師労働時間短縮計画策定ガイドライン」が効力を発揮するのは、医事法制改正が成立した後となりますが、その前から「医療機関での準備を進める」ことが可能となる見込みです。
なお、馬場武彦構成員(社会医療法人ペガサス理事長)は「新型コロナウイルス感染症の影響も勘案して、医師労働時間短縮計画の作成始期などを柔軟に考えてほしい」と要望しています。もっとも、医師労働時間短縮計画の作成が遅れれば、「評価機能の評価」「都道府県によるB・C水準の指定」にも遅れが出るため、地域医療提供体制の確保に影響が出かねません。新型コロナウイルス感染症の影響を勘案する場合でも、「医師労働時間短縮計画の簡易版作成を認める」「計画の途中段階での評価を可能とする」などの柔軟対応が現実的と考えられそうです。
各医療機関で、自院の状況にマッチした「タスクシフト・シェア計画」を
また(4)の記載事項に関しては、勤務医の労働時間短縮にとって極めて重要な「タスクシフト・シェア」が任意記載事項となっている点が気になります。ただし、「記載するもしないも自由である」との趣旨ではなく、「タスクシフト・シェアの態様等は個別医療機関により全く異なる」ために任意記載事項となっているものです。
ガイドライン(案)では、▼職種に関わりなく特に推進するもの(説明と同意、各種書類の下書き・作成、診察前の予診等、患者の誘導)▼職種毎に推進するもの(看護師であれば「特定行為」など、現在「医師の働き方改革を進めるためのタスク・シフト/シェアの推進に関する検討会」で議論中)―のいずれかについて、自院の状況を踏まえた記載を行うことを求めています。
医療現場の実態踏まえ、評価機能による「医師労働時間短縮計画の評価」基準案を作成
一方、(5)の評価機能は、医療機関が作成した「医師労働時間短縮計画」について評価を行い、「勤務医の勤務環境改善に向けた努力を十分に進めているか」などを評価する新組織です。労働法制はもちろん、医療の特殊性を十分に熟知した組織に業務を委嘱することが予定されており、厚労省は、▼医療の現場に精通している▼医療機関の労働時間短縮の取組を客観的に評価する、個別医療機関の取り組みと地域医療提供体制との関係を分析する体制を整備している▼全国をカバーできる体制を有している―ことが必要との考えを追加で示しています。
この点、日本医師会が委嘱先としてクローズアップされてきていますが、今村聡構成員(日本医師会副会長)は「評価機能にはさまざまな役割が求められている。日本医師会が委嘱されたとしても、他団体とも協力してその役割を果たすことになるのではないか」との見解を示しました。
なお、評価機構によって、どのような評価がなされるのかが気になります。この点、「医療機関の医師の労働時間短縮の取組状況の評価に関する研究」研究班の慶應義塾大学健康マネジメント研究科の裵英洙特任教授から、▼医師の労働時間短縮の取組みに関する評価項目▼医療機関の医師の労働時間短縮の取組みの評価に関するガイドライン―が報告されました。
既に実施された「模擬審査」(模擬的にある医療機関が医師労働時間短縮計画を作成し、模擬的にその計画の妥当性等を審査した)を踏まえて、「評価機能が評価を行う際の拠り所」のベースを作成したものです。今後、これらをベースに「評価基準」が固められ、α病院は「評点〇であり、勤務環境改善に向けた取り組みが十分に進んでいる」、β病院は「評点●であり、取り組みが不十分である」などと評価が行われます(都道府県は評価結果を踏まえてB・C指定を行う)。
裵特任教授は「研究班による評価基準の中には『甘い』と批判されるものがあると思う。しかし、医療機関における医師労働時間短縮等の取り組みは緒に就いたばかりであり、現場とかけ離れた厳しい基準を設けても実効性がない。勤務医の健康・生命を守るための最低限の評価基準と理解してほしい」と要請しています。
災害時等には時間外労働上限を一時解除、ただし健康確保措置は実施すべき
ところで、災害時等には、一時的に「一部医師に長時間の業務をお願いする」場面が出てきます。現下の新型コロナウイルス感染症対応でも「感染症専門医」などには、極めて長時間の労働が求められています。
この点について、労働基準法では「一時的に、特例的に定められた時間(2024年以降の勤務医では960時間・1860時間)を超えた時間外労働を可能とする」旨の規定があります(法第33条第1項)。今後、医事法制改正案の中で、この労基法の規定に沿った規定を設ける考えが厚労省から明示されています。
もっとも、災害時には医師も披露しており、超長時間労働は健康・生命の危険につながることから、「追加的健康確保措置は実施する(ただし簡便な方法)」ことも併せて明確化されました。
近く「960時間・1860時間達成に向けて、まずクリアすべき目標値」などを提示へ
なお、今検討会の前身となる「医師の働き方改革に関する検討会」(前検討会)では、時間外労働上限である「960時間」「1860時間」などの基準設定に合わせて、「まず目指すべき水準」を明らかにする考えも示されていました。
いきなり「960時間」「1860時間」達成を目指すことが難しい病院も少なくないことから、第1目標となる「少し緩やかな水準」を示し、まずこれをクリアすることを目指します。それに向けた取り組みの中で「勤務医の負担軽減に向けて、自院ではどういった取り組みを進めることが効果的なのか」を認識することが期待されるものです。
厚労省は、近く、こういった「まず目指すべき水準」も示し、医療現場が医師の働き方改革に取り組みやすい環境を順次整備していく予定です。


【関連記事】
医師働き方改革の実現に関し大学病院は「医師引き上げ」せず、地域医療機関の機能分化推進が鍵―厚労省
2018年の【緊急的な取り組み】で超長時間労働の医師はやや減少、残業1920時間以上は8.5%に―厚労省
長時間勤務医の健康確保の代償休息、「予定された休日の確実な確保」でも良しとすべきか―医師働き方改革推進検討会
B・C水準指定の枠組みほぼ固まるが、医療現場の不安など踏まえ「年内決着」を延期―医師働き方改革推進検討会
医師の兼業・副業で労働時間は当然「通算」、面接指導等の健康確保措置は主務病院が担当―医師働き方改革推進検討会
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
医師の時間外労働上限、医療現場が「遵守できる」と感じる基準でなければ実効性なし―医師働き方改革検討会
研修医等の労働上限特例(C水準)、根拠に基づき見直すが、A水準(960時間)目指すわけではない―医師働き方改革検討会(2)
「特定医師の長時間労働が常態化」している過疎地の救急病院など、優先的に医師派遣―医師働き方改革検討会(1)
研修医や専攻医、高度技能の取得希望医師、最長1860時間までの時間外労働を認めてはどうか―医師働き方改革検討会(2)
救急病院などの時間外労働上限、厚労省が「年間1860時間以内」の新提案―医師働き方改革検討会(1)
勤務員の健康確保に向け、勤務間インターバルや代償休息、産業医等による面接指導など実施―医師働き方改革検討会(2)
全医療機関で36協定・労働時間短縮を、例外的に救急病院等で別途の上限設定可能―医師働き方改革検討会(1)
勤務医の時間外労働上限「2000時間」案、基礎データを精査し「より短時間の再提案」可能性も―医師働き方改革検討会
地域医療構想・医師偏在対策・医師働き方改革は相互に「連環」している―厚労省・吉田医政局長
勤務医の年間時間外労働上限、一般病院では960時間、救急病院等では2000時間としてはどうか―医師働き方改革検討会
医師働き方改革論議が骨子案に向けて白熱、近く時間外労働上限の具体案も提示―医師働き方改革検討会
勤務医の働き方、連続28時間以内、インターバル9時間以上は現実的か―医師働き方改革検討会
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
医師の働き方改革、「将来の医師の資質」なども勘案した議論を―社保審・医療部会(1)
勤務医の時間外労働上限、病院経営や地域医療確保とのバランスも考慮―医師働き方改革検討会 第7回(2)
服薬指導や診断書の代行入力、医師でなく他職種が行うべき―医師働き方改革検討会 第7回(1)
業務移管など「勤務医の労働時間短縮策」、実施に向けた検討に着手せよ―厚労省
医師の労働時間規制、働き方を変える方向で議論深める―医師働き方改革検討会(2)
勤務医の負担軽減目指し、業務移管など緊急に進めよ―医師働き方改革検討会(1)
タスク・シフティングは段階的に進める方向で議論―医師働き方改革検討会
医師の勤務実態を精緻に調べ、業務効率化方策を検討―医師働き方改革検討会
罰則付き時間外労働規制、応召義務踏まえた「医師の特例」論議スタート—医師働き方改革検討会
医師への時間外労働規制適用に向けて検討開始、診療報酬での対応も視野に—厚労省
医師も「罰則付き時間外労働の上限規制」の対象とするが、医療の特殊性も検討―働き方改革
地域医療構想・医師偏在対策・医師働き方改革は「実行する」段階、医療現場の十分な支援を―厚労省・吉田医政局長
放射線技師に静脈路確保など認める法令改正、メディカル・スタッフが現に実施可能な業務の移管推進―医師働き方改革タスクシフト推進検討会
技師・技士による検査や医薬品投与のための静脈路確保など認めてはどうか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、教育研修や実技認定などで安全性を確保―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「B・C水準指定の枠組み」に位置付けて推進―医師働き方改革タスクシフト推進検討会
診療放射線技師による造影剤注入や臨床検査技師による直腸機能検査など、安全性をどう確保すべきか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会
現行制度の整理・明確化を行うだけでも、医師から他職種へのタスク・シフティングが相当進む―厚労省ヒアリング
医師から他職種へのタスク・シフティング、特定行為研修推進等で医療の質担保を―厚労省ヒアリング
フィジシャン・アシスタント(PA)等、医師会は新職種創設に反対するも、脳外科の現場医師などは「歓迎」―厚労省
薬剤師・看護師・技師・医師事務作業補助者・救急救命士へのタスク・シフティング進めよ―四病協
医療・介護従事者の意思なども反映した供給体制の整備を—働き方ビジョン検討会
地方勤務の意思ある医師、20代では2-4年を希望するが、30代以降は10年以上の希望が増える—厚労省