人生最終段階の医療、繰り返し話し合うことや意思推定者の指名が重要―厚労省検討会
2018.1.19.(金)
患者が「人生の最終段階」に、自らの意思を伝えられない状態になった場合でも、患者の意思に沿った医療やケアを提供するために、「患者の意思ついて、本人と家族などが日ごろから繰り返し話し合うこと」や「患者が信頼できる人(家族など)を『自分の意思を推定する者』として指名しておくこと」が重要である―。
1月17日の「人生の最終段階における医療の普及・啓発の在り方に関する検討会」(以下、検討会)で厚生労働省は、こうした取り組みの推進を目指した、「人生の最終段階における医療の決定プロセスに関するガイドライン」(以下、ガイドライン)の具体的な改訂案を示しました。厚労省は、パブリックコメント(2018年1月中に意見募集開始)を経た上で、次回会合で最終案をまとめ、2018年度の次期診療報酬改定に間に合うよう、3月までにガイドラインを改訂する方針です。

1月17日に開催された、「第4回 人生の最終段階における医療の普及・啓発の在り方に関する検討会」
繰り返し話し合うACPのプロセスを導入
「人生の最終段階」の医療をめぐっては「患者自身が望んでいない延命治療などが施される」といった事態を起こさないために、「患者自身が『最期にどういった医療やケアを受けたいか』を明確にしておく」ことが重要です。ただし、患者は必ずしも医学・医療には明るくないため、医療・ケア方針を適切に決定するためには、医学・医療の知識が豊富な専門職の支援が欠かせません。
そこで現行ガイドラインでは、(1)医療・ケアの専門職チームが適切な情報提供や説明を行う(2)患者が医療従事者と話し合う(3)患者本人が「人生の最終段階における医療やケアの方針」を決定し、文書にまとめる―というプロセスを基本と位置付けて、医療現場などでの普及を目指しています(関連記事はこちら)(厚労省のサイトはこちら)。
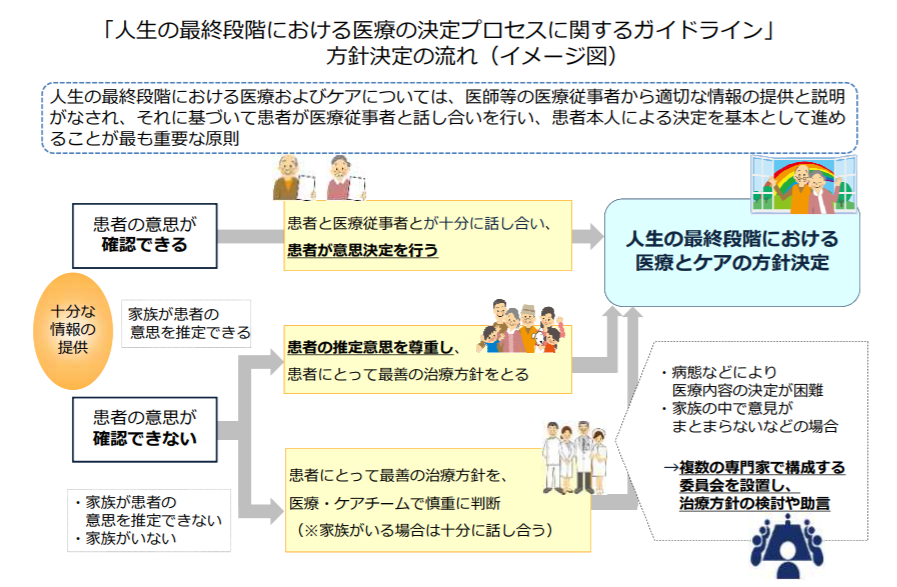
現行ガイドラインが示す方針決定の流れ
「人生の最終段階」における医療・ケアの方針は、一度決定すればよいものではありません。患者の意思は刻々と変化するものであり、また医学・医療の進展などによって従前に決定した方針とは異なる医療提供が可能となるケースも少なくないでしょう。このため現行ガイドラインでは、患者の病状が変化した際などに、意思を再確認する必要性を指摘しています。
しかし、病状が変化した後には、患者が自ら意思を伝えられる状態でないケースもあると想定されます。患者本人から意思を確認できない場合には、家族などが患者の意思を推定して医療・ケアに反映させることになり、患者が日ごろから「最期は自宅で看取られたい」などと家族に伝えていれば、患者本人の意思を家族が的確に推定できそうですが、厚労省が2013年に実施した「人生の最終段階における医療に関する意識調査」では、「人生の最終段階における医療について家族と詳しく話し合っている」一般国民は、わずか2.8%しかいませんでした。

2013年の「人生の最終段階における医療に関する意識調査」では、「人生の最終段階」における医療について家族と詳しく話し合っている一般国民はわずかだった。厚労省では昨年(2017年)12月に同様の調査を実施しており、結果は今年(2018年)2月にも公表される
そこで、患者本人が意思決定できなくなる事態に備えたACP(アドバンス・ケア・プランニング)が注目されています。ACPは、「人生の最終段階の治療・療養について、患者本人・家族と医療従事者が予め話し合う」取り組みで、話し合いを繰り返すことで、患者本人の直近の意思を共有でき、本人が急変して意思を自ら伝えられない状態になった場合でも、家族などが的確に意思を推定できます。
今般のガイドライン改訂案では、ACPが実践されるように、「▽医療・ケアチームが適切な情報を提供する → ▽患者が自らの意思を提示する → ▽患者本人と家族などが話し合う―というプロセスを何度も繰り返し、その都度、話し合った内容を文書にまとめる」ことを求めています。
患者が「自身の意思を推定できる人」を指名することが望ましい
ところで、単身高齢者世帯では、家族が遠方に住んでおり、家族よりも民生委員などと話す機会の方が多いケースもあるでしょう。自身の最期についても、あえて家族を呼び出して話し合うことが難しければ、民生委員などとの間で信頼関係を築き、日ごろから「こうした医療を受けたい」と伝えておくことができます。
そこでガイドライン改訂案では、「患者が家族に限らず、特定の人を『自らの意思を推定する者』として前もって定めておくことが望ましい」ことを明示。患者が意思を自ら伝えられない状態になった場合には、この者の意見(推定した患者の意思)を尊重することを、医療・ケアを提供する専門職に求めています。
ほか、現行ガイドラインには「病院での活用を想定しており、介護施設や在宅医療の現場で使いづらい」といった指摘があることから、改訂案では、患者への情報提供などを担う「医療・ケアチーム」に、介護支援専門員や介護従事者が含まれることなどが明確化されています。
厚労省が2013年に実施した「人生の最終段階における医療に関する意識調査」では、ガイドラインを参考にしている専門職の割合は、医師では19.7%、看護師では16.7%にとどまり、「ガイドラインを知らない」と答えた割合(医師33.8%、看護師41.4%)を下回っていました。厚労省は、ガイドラインの普及を目指しており、現在、「2018年度の次期診療報酬改定で、ガイドライン活用を加算の要件に据えること」などが中央社会保険医療協議会で検討されています。
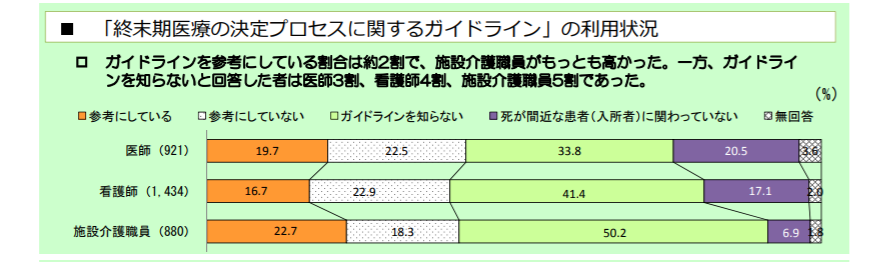
2013年の「人生の最終段階における医療に関する意識調査」では、厚労省のガイドラインを参考にしている医師や看護師が2割に満たなかった。なお、ガイドラインの名称には当時「終末期医療」という言葉が使われていたが、厚労省は2015年3月、「人生の最終段階における医療」に改めている
このため、4月からの新点数届け出・算定に間に合うよう、厚労省はガイドライン改訂を遅くとも3月中に完了させる予定です。


【関連記事】
人生の最終段階の医療方針、決定後も繰り返し話し合い、修正していくことが重要―厚労省検討会
人生の最終段階の医療、国民にどう普及啓発するか2017年度内に意見まとめ—厚労省検討会
人生の最終段階における医療、患者の意思決定を基本に―厚労省
2018年度、医療・年金などの経費は6300億円増に抑え、29兆4972億円に—2018年度厚労省概算要求



