人生の最終段階にどのような医療・ケアを受けたいか、一人ひとりが考えることが重要―厚労省・検討会
2018.2.23.(金)
人生の最終段階において自分の望まない医療・ケアを受けないよう、事前に家族や医療関係者とも繰り返し話し合ったうえで「どのような医療・ケアを受けたいのか」を決めておくことが重要である。こうした点を国民に普及・啓発していくために、例えば人生の最終段階を「自分のこと」として考える世代では、▼どういった内容の医療・ケアを受けたいか▼どこで医療・ケアを受けたいか▼自分で意思表示できない場合には誰に意思推定を委ねたいか―などを考えるよう促してはどうか。また医療関係者などに、こうした意思決定を支援するための情報提供などを促してはどうか―。
2月23日に開催された「人生の最終段階における医療の普及・啓発の在り方に関する検討会」(以下、検討会)でこういった方向が概ね固まりました。3月中旬にも開かれる次回会合で、最終とりまとめが行われます(関連記事はこちらとこちら)。

2月23日に開催された、「第5回 人生の最終段階における医療の普及・啓発の在り方に関する検討会」
目次
人生の最終段階で望まぬ医療・ケアを受けることのないよう、事前の意思表明を
人生の最終段階にどのような医療・ケアを受けたいか、は人によって異なります。自宅で家族に守られて最期を迎えたいと考える人、わずかでも延命の見込みがあれば病院で手厚い医療を受けたいと考える人、自宅で最期を迎えたいが家族の負担を考慮して病院での看取りを希望する人、このように考え方はさまざまです。
もっとも、この考え方が家族や医療従事者に共有されていなければ、人生の最終段階に、自分の望まない医療・ケアを受けざるを得ない状況も生まれてしまいます。このために、国民一人ひとりが「人生の最終段階にどのような医療・ケアを受けたいかを、本人が家族や医療・ケアチームと事前に繰り返し話し合う」ことが重要です。この話し合いのプロセスはACP(Advanced Care Planning)などと呼ばれます。
しかし、こうした話し合いの重要性が広く国民全体に浸透しているかと言うと、現状は十分ではありません。後述するように、一般国民の75%超、医療従事者でも40%超はACPを知りません。
そこで検討会では、ACPを含めて、自分が人生の最終段階において「どのような医療・ケアを受けたいのか」を考えることの重要性を国民に広く普及・啓発するための方策を探っているのです。
こうした考えを普及・啓発するためには、ターゲットを絞ることが効果的です。例えば、高齢者と若者では「死」「人生の最期」に関する意識が大きく異なるため、同じ手法を用いた普及・啓発は「どっちつかず」に終わってしまうでしょう。
検討会では、(1)人生の最終段階における医療・ケアの在り方を自分ごととして考える時期にある方(主に高齢者)(2)(1)の方を身近で支える立場にある家族等(3)本人・家族を支える医療・介護従事者(4)国民全体(専ら若者)―に分け、それぞれに向けた普及・啓発方法を探っています。
まず(1)の高齢者では、次のような内容について「自分の最期には、こうあってほしい」との考えを整理しておくことが重要でしょう。
▼どのような内容の医療・ケアを受けたいか、また受けたくないか(例えば呼吸確保、栄養・水分補給、疼痛緩和の方法など)
▼どこで人生の最期を迎えたいか(医療機関、介護施設、在宅等)、さらにその際の療養上の特徴など
▼(例えば自分で意思表示できなくなった場合)自分の意思を共有する際に、重視してほしい事項[人生観、価値観等も含めて、事前に十分なコミュニケーションを図ることが重要となる]
▼例えば自分で意思表示できなくなった場合には、家族などに自分の意思を推定もらうことになるが、そうした者を決定にあたって留意してほしい事項
▼自分の意思を文書にまとめる場合には、留意すべき事項(文書の内容、保管場所等)
▼医療・介護を受けていない方では、専門職(かかりつけ医等)の役割や相談方法
専門的な内容も多いため、こうした内容を自分一人で決めることは困難です。そこで検討会では、高齢者の多くは医療・介護サービスを受ける機会が多い点を踏まえて、▽かかりつけ医▽看護師▽介護支援専門員(ケアマネジャー)▽介護福祉士―などがチーム(医療・ケアチーム)を組んで、高齢者に情報提供することが必要と提言しています。例えば、「呼吸確保のために人工呼吸器を装着した場合のメリットとデメリット」「在宅で療養する場合と入院した場合との医療内容や生活の違い」などを分かりやすく説明することが医療・介護従事者に求められます。
もちろん、健康なうちからこうした点を考えてもらうために、「リーフレットを直接手渡して説明する」、「市民向けセミナーを開催する」「各種健診などの機会を通じて情報提供する」ことなどが地方自治体等に求められます。
高齢者を支える家族、高齢者本人と十分なコミュニケーションを
高齢者を支える(2)の家族等(友人なども含まれる)には、「高齢者本人がどこで、どのような医療・ケアを受けたいのか」を考えてもらうと同時に、「どのようにコミュニケーションをとるか」「本人が意思表示できなくない場合には、どのようにその意思を推定するか」を事前に考えておくことが重要です。極めてセンシティブな問題であり、繰り返し、時間をかけて、本人の意思を尊重しながら話し合うことが必要となります。
家族にこうした取り組みを進めてもらうために、医療・介護チームからの情報提供、自治体等による説明・セミナーなどを広く進めていくことを検討会は要請しています。
医療従事者等による高齢者の意思決定支援、「上」の立場にならないよう留意を
また本人の意思に沿った医療・ケアを提供するために、(3)医療・介護従事者には▼意思決定を支援するために必要な知識・技術▼医療・ケアの内容や療養場所に関するメリット・デメリットを本人・家族に伝達する際の留意事項―などを熟知・修得しておくことが求められます。
高齢者本人が「病院で最期を迎えたい」との意思を表明したとしても、それが「真意」なのかを推察する必要があるでしょう。また「死」「人生の最期」に向けた考えは常に揺らぐものであり、話し合う中で変わっていくことが多いでしょう。さらに、医療・介護従事者はが「上」の立場で、本人・家族の意思を誘導することも避けなければいけません。
このため検討会では、「人生の最終段階における医療の決定プロセスに関するガイドライン」(改訂に向けた検討が進んでおり、別稿でお伝えします)の普及や研修会開催などによって、医療・介護従事者の意識・知識・技術向上を目指す必要性を強調しています。
若い段階から、繰り返し、具体的なケースを想定し「最終段階の在り方」を考えるべき
一方、(4)の若者では、こうした点を考える機会は少ないでしょう。しかし、「死」は誰にでも平等に訪れるもので、いつ自分自身や家族が「人生の最終段階」を迎えるかはわかりません。そこで、若い頃から▼本人や身近な人のもしものときに備えて、「人生の最終段階にはどういった医療・ケアを受けたいか」を日頃から考え、話し合う▼話し合った内容を、家族などの信頼者と共有しておく▼自分自身の希望を一度決めても、「いつでも変更して良い」ことを理解する▼具体的な代表的ケース(がんの末期になった場合ではどうか、交通事故等で重傷を負った場合にはどうか、など)に即して話し合う—ことが重要となるのです。
検討会では、我が国全体で、若いうちからこうした点を考え、話し合ってもらう風土を醸成するために、国には「記念日の制定」や「イベント開催」「メディアを意識した広報」などを、地方自治体や民間団体等には「リーフレット配布」や「市民向けセミナーの開催」などを、企業には「▽結婚・出産▽介護保険加入▽介護休業▽退職―などのライフイベントに関連する手続の機会を通じた情報提供」や「企業研修の機会を通じた情報提供」などを、教育機関には「生命・医療に関する授業の機会を通じた情報提供」などを行うことを要請しています。
「人生の最終段階を考えたくない」人への強要は許されない
ところで、「人生の最終段階の医療・ケアを考える」となると、どうしても「国は、医療費を削減するために、コストのかかる終末期医療をスリム化したいと考えているのではないか」との指摘が出てきます。検討会は、こうした考え(医療費削減や営利の目的)を強く否定し、「国民一人ひとりが、希望する人生の最終段階を迎えることができるようにする」ための取り組みである点を強調しています。
また、人生の最終段階における医療・ケアは非常にセンシティブな問題であり、「死のことなど考えたくない」という人もいます。こうした方にも「いや、事前に考えておかなければいけない」と強要することがあってはなりません。「人生の最終段階を考えない」ことも大事な選択肢の一つだからです。そこで検討会では、「知りたくない、考えたくない、文書にまとめたくないという方への十分な配慮が必要である」という点も強く指摘しています。
さらに、検討会は▼一度決めた意思が絶対ではなく、「時間の経過、病状の変化、医学的評価の変更等に応じて意思は変化しうる。繰り返し見直し、変更することが可能である」▼仮に意思を文書化した場合でも、その文書に書かれた内容が当てはまらない場合がある(例えば、「がん末期であれば延命治療はしないでほしい」と文書にしても、交通事故にあった場合には十分に手厚い医療を望む方は少なくない)▼考えを共有するためには「人生観や価値観を含めた十分なコミュニケーションが必要である—点にも留意すべきと求めています。
こうした内容は、3月中旬に開催される次回検討会で取りまとめられます。
ACP、医師でも4割しか知らないが、75%超は賛成
前述したように、ACPの考え方が重視されていますが、厚労省が行った2017年度の「人生の最終段階における医療に関する意識調査」結果からは、まだまだ浸透には時間がかかる状況が明らかになっています。
まずACPについて「よく知っている」のは、一般国民ではわずか3.3%、介護職員で7.6%、医師でも22.3%にとどまりました。逆に「知らない」は、医師・看護師では4割強、一般国民では75%超にのぼります。さらなる周知が求められます。
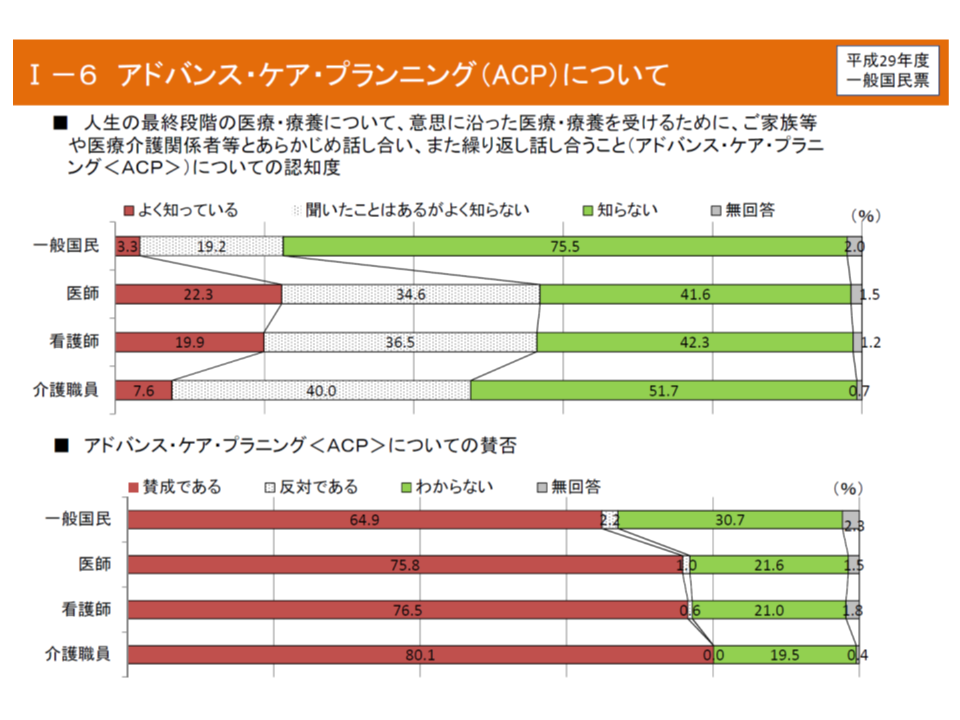
ACPの知識は医療関係者でも2割程度にとどまるが、ACPの内容には多くの医療・介護従事者が賛同している
もっともACPについて、「人生の最終段階の医療・療養について、意思に沿った医療・療養を受けるために、ご家族等や医療介護関係者等とあらかじめ話し合い、また繰り返し話し合うこと」との定義を示したうえで賛否を問うと、一般国民の65%弱、医師・看護師では75%強が「賛成」を表明しています。なお、医師の1.0%は「ACPに反対」、21.6%は「ACPが分からない」と回答していますが、上記の定義のみを示したもので「これだけでは分からない」「仮に意思表明を拒否する人にも強要するのであれば、それは反対せざるを得ない」と考える人が含まれていると考えられます。
さらにACPの実践状況を見ると、医師・看護師・介護職員ともに3割程度「が「実践」しており、実践していない人でも2-3割程度は「実践を検討中」と回答。施設単位(病院や介護施設)でも同様の状況です。
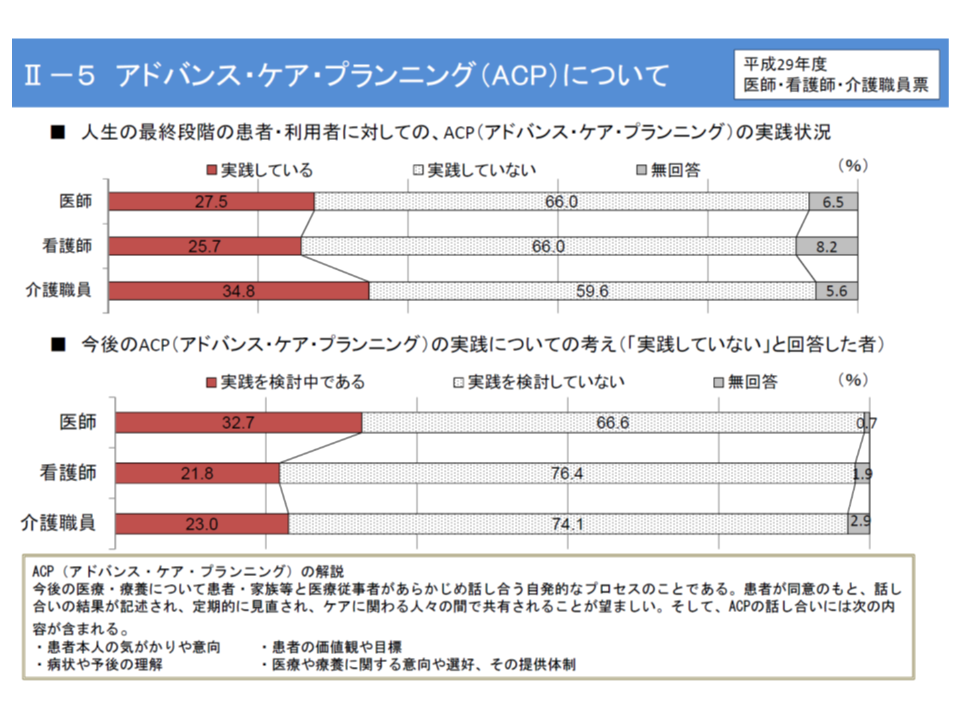
ACPは医療従事者の3割程度で実践している
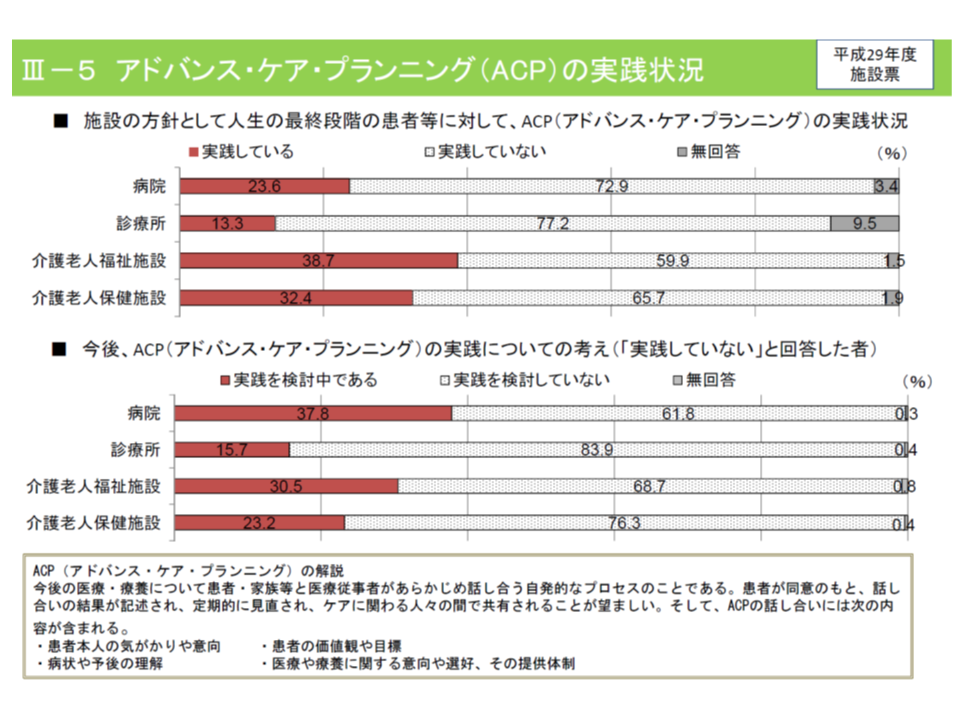
施設単位でみても3割程度がACPを実践している
ACPについては、まだ浸透してきたとは言えませんが、その重要性は多くの国民や医療・介護従事者が認識していると考えられ、上述した「普及・啓発」に期待が集まります。
【関連記事】
人生最終段階の医療、繰り返し話し合うことや意思推定者の指名が重要―厚労省検討会
人生の最終段階の医療方針、決定後も繰り返し話し合い、修正していくことが重要―厚労省検討会
人生の最終段階の医療、国民にどう普及啓発するか2017年度内に意見まとめ—厚労省検討会
人生の最終段階における医療、患者の意思決定を基本に―厚労省
2018年度、医療・年金などの経費は6300億円増に抑え、29兆4972億円に—2018年度厚労省概算要求





