小児抗菌薬適正使用支援加算、算定対象を3歳以上にも広める一方で算定要件厳格化を模索―中医協総会(2)
2019.10.21.(月)
抗菌薬の適正使用を推進するために、内服抗菌薬投与が多い「3-6歳」の小児にも【小児抗菌薬適正使用支援加算】の算定を認めるべきではないか。ただし、同一患者に対し、同じ月に2度、加算を算定しているるケースも一部あり、それが適正かどうかを検討していってはどうか―。
また【超急性期脳卒中加算】について、「複数施設で連携してrt-PA療法を実施している」医療現場の動きや、学会の最新ガイドラインなどを踏まえて、施設基準等を見直し、さらなるrt-PA療法の普及を図るべきではないか―。
10月18日に開催された中央社会保険医療協議会・総会では、こういった議論も行われています。

10月18日に開催された、「第426回 中央社会保険医療協議会 総会」
目次
3歳以上児にも【小児抗菌薬適正使用支援加算】の算定認め、抗菌薬の適正使用を推進
10月18日の中医協総会では、▼抗菌薬の適正使用▼脳卒中対策▼医師働き方改革―をテーマに検討を深めました。Gem Medでは、すでに「医師働き方改革」について別稿でお伝えしており、ここでは「抗菌薬の適正使用」「脳卒中対策」論議を見てみましょう。
「抗菌薬の適正使用」に関しては、国際的にも問題となっている「薬剤耐性菌」を制御するために、厚生労働省は薬剤耐性(AMR)対策アクションプランとして「広域抗菌薬(▼経口セファロスポリン▼フルオロキノロン▼マクロライド—)の使用量を2020年までに半減し、抗微生物薬全体の使用量を3分の2(33%減)とする」との目標を掲げています。この目標を実現するために、2018年度改定では、例えば「急性気道感染症や急性下痢症の3歳未満患者に、診察の結果、抗菌薬使用の必要性がない場合には、その旨を文書を用いて懇切丁寧に説明する」ことなどを評価する【小児抗菌薬適正使用支援加算】を新設しました。

【小児抗菌薬適正使用支援加算】の概要(中医協総会(2)1 191018)
急性上気道感染症はゼロ歳児・1-4歳児が罹患する疾患の上位に位置しており、また内服抗菌薬が調剤されているレセプトが最も多い「ゼロ歳から3歳未満の小児」を、最重要ターゲットとして「抗菌薬の適正使用」を進める考えがあったものと考えられます(2018年度改定では、【感染防止対策加算】の上乗せとして【抗菌薬適正使用支援加算】も創設されており、国民全般を対象に抗菌薬適正使用を進めると同時に、中でもゼロ歳から3歳児を対象により強力に適正使用を進めている)。
この加算は、1か月(2018年5月)当たり24万件程度算定され、医療現場に相当程度浸透しているなど、大きな効果を上げていると考えられ、厚労省保険局医療課の森光敬子課長は、ゼロから3歳未満児に次いで内服抗菌薬調剤が多い「3歳から6歳未満」を次なる抗菌薬適正使用のターゲットに据え、さらなる抗菌薬使用の適正化を図る考えを示しています。この方向について、診療側・支払側ともに賛意を示しています。
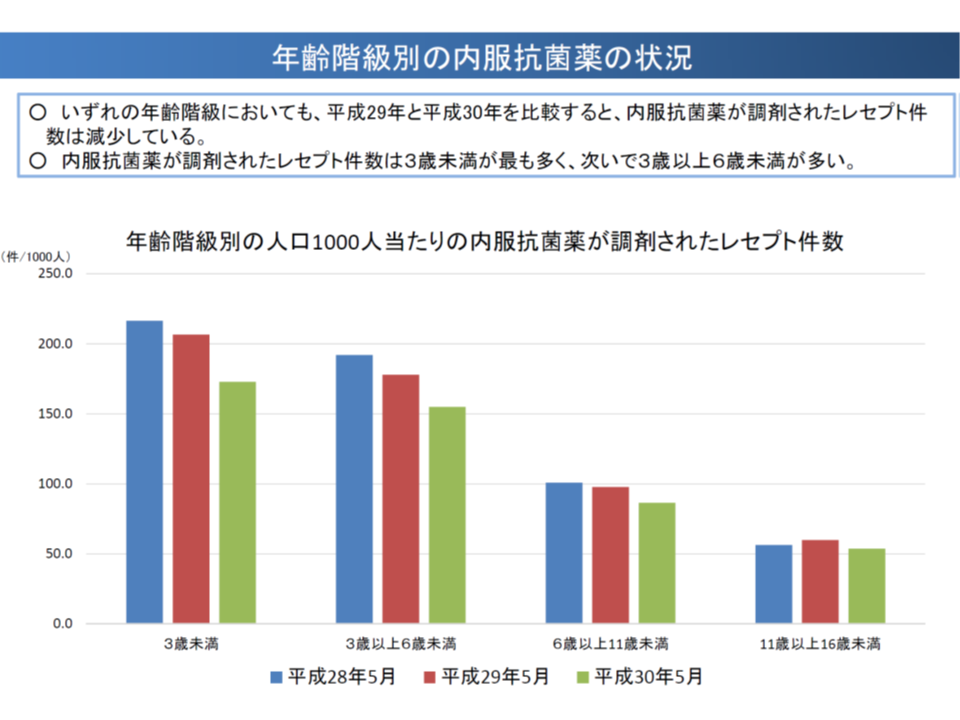
内服の抗菌剤投与は小児で多い(中医協総会(2)2 191018)
ただし、【小児抗菌薬適正使用支援加算】は、3歳未満児を対象とする【小児科外来診療料】と【小児かかりつけ診療料(ただし3歳未満から継続診療している患児は、3歳以上も対象)】の加算であり、これら診療料の対象年齢見直しも別途検討されることとなるでしょう。
同一月に複数回の【小児抗菌薬適正使用支援加算】算定は、果たして「適正」か
一方で、【小児抗菌薬適正使用支援加算】については、「算定件数が多すぎる可能性もある(1か月当たり24万件程度)」「月に2回算定しているレセプトが5%程度ある」という問題もあります。森光医療課長は「算定要件の厳格化」も検討テーマとして考えているようです。
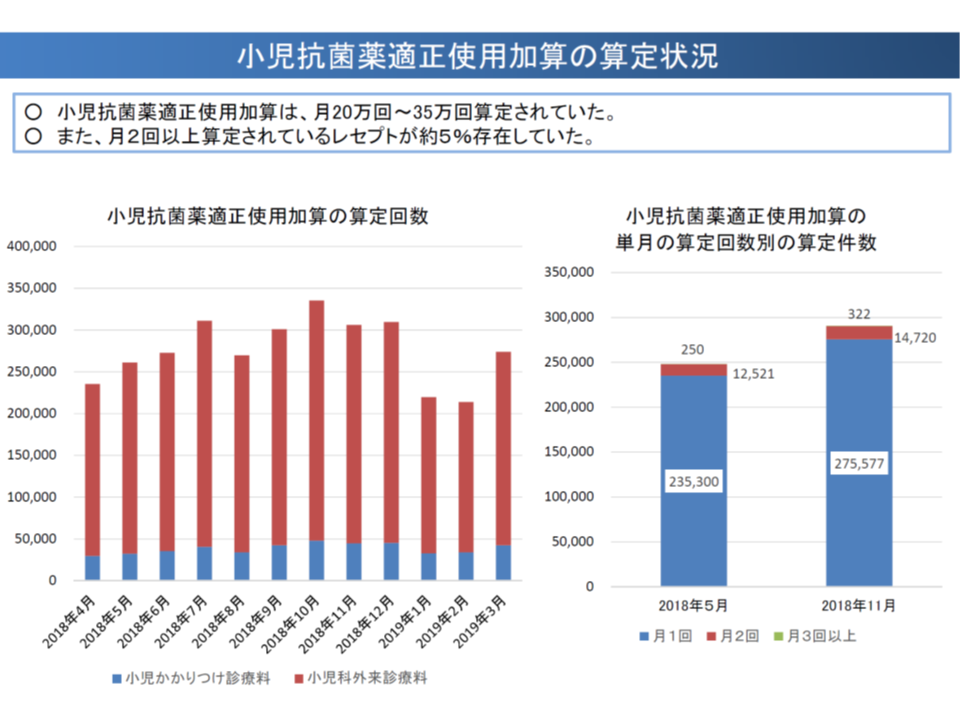
同一月に2回、【小児抗菌薬適正使用支援加算】を算定しているレセプトが一部ある(中医協総会(2)3 191018)
この点、支払側の幸野庄司委員(健康保険組合連合会理事)や吉森俊和委員(全国健康保険協会理事)は「【小児抗菌薬適正使用支援加算】は初診時でなければ算定できないはずだ。同じ月に急性期気道感染症と急性期下痢症なり、都度、抗菌薬使用の必要性がないことを説明していると思われるが、両者は一体として評価すべきではないか」して、算定要件の厳格化(例えば同一患者には同一月には1度しか算定を認めないとするなど)を行うよう要望。併せて「抗菌薬の適正使用は、かかりつけ医の本来業務であることも加味した議論を行う必要がある」と付言しています。後者は「支払側としては、『抗菌薬適正使用は基本診療料の中で評価済』と考えており、加算での評価を『認めてあげている』点を診療側も踏まえてほしい」との厳しい考えを示すものです。
対して診療側の今村聡委員(日本医師会副会長)と松本吉郎委員(日本医師会常任理事)は「小児が同じ月に急性気道感染症と急性期下痢症にかかることは珍しくない。この場合、疾患や薬が異なることも多く、1人1人の患者の状態を診て、改めての抗菌薬適正使用に向けた説明が必要となる。多忙な小児科医の負担を考慮してほしい」と理解を求めています。
【超急性期脳卒中加算】の施設基準等見直し、rt-PA療法のさらなる普及目指す
また【超急性期脳卒中加算】は、脳梗塞患者への発症から4.5時間以内のrt-PA(組織プラスミノーゲン活性化因子、血栓溶解作用を持つ)投与を評価する診療報酬項目です。超早期の適切治療を推進するインセンティブとなっていますが、▼届け出施設数は横ばい▼算定件数は微増―と伸び悩み、また地域によっては「rt-PA療法を実施できる病院がない」(9.7%の2次医療圏)という課題があります。
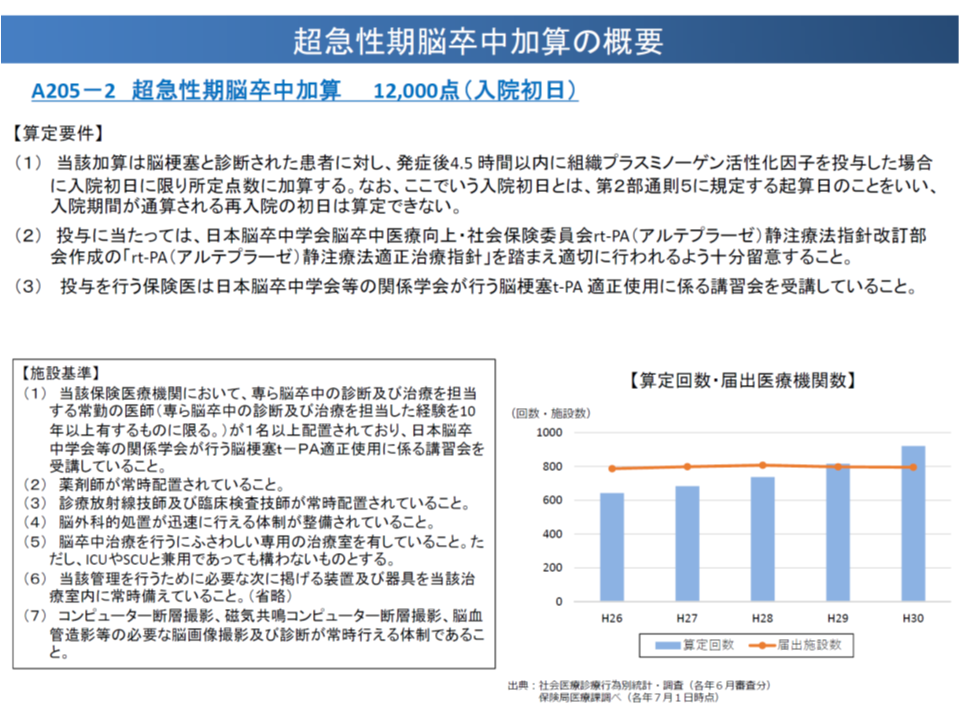
【超急性期脳卒中加算】の概要(中医協総会(2)4 191018)
この背景について森光医療課長は、次の2点を指摘。
▽【超急性期脳卒中加算】の施設基準は、日本脳卒中学会のガイドライン(rt-PA(アルテプラーゼ)静注療法適正治療指針第3版)に対応していない
▽Drip and Ship法(遠隔診療等で「脳卒中治療にに精通した医師」の指示下にrt-PA療法を開始した上で、より専門的な診療が可能な施設(血管内治療が可能な施設を含む)に脳梗塞患者を搬送する手法)の場合、いずれの施設でも【超急性期脳卒中加算】を算定できない
前者は、日本脳卒中学会が「rt-PA療法が普及しない要因の1つに、旧ガイドライン(第2版)が厳しすぎた」と考え、人員配置や設備整備などを緩和した新ガイドラインを2016年9月に制定したものの、【超急性期脳卒中加算】の施設基準はこの新ガイドラインに対応しておらず、「人員配置や構造設備が厳しすぎるまま」となっているという問題点です。
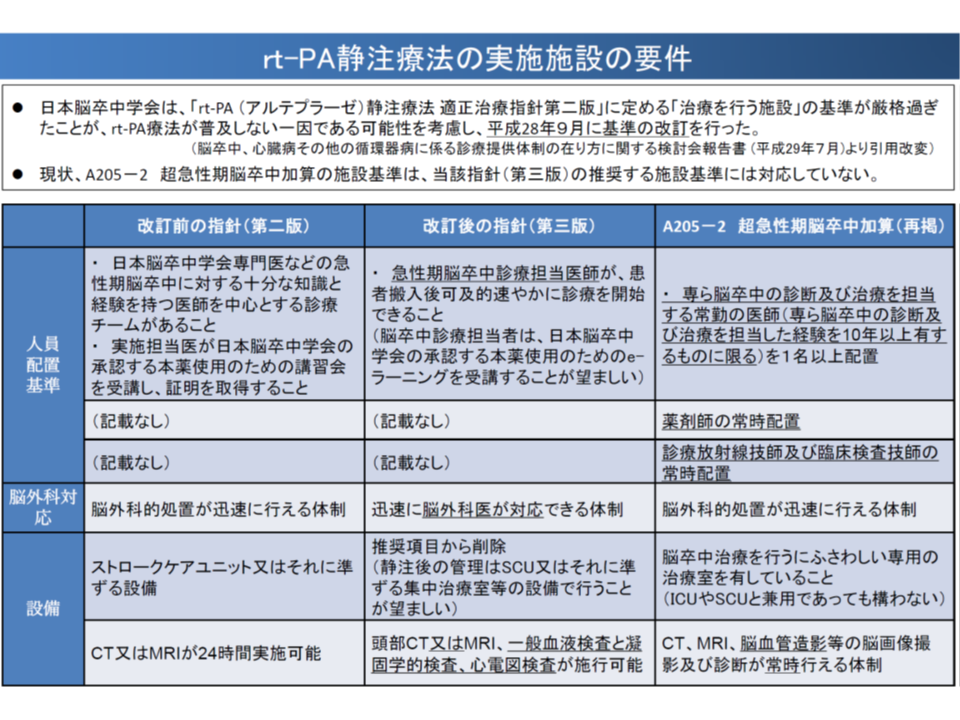
現行の【超急性期脳卒中加算】は日本脳卒中学会の新ガイドランに対応していない(中医協総会(2)5 191018)
また後者は、できる限り早期のrt-PA治療実施に向けて「1次搬送施設でrt-PA治療を開始し、そこから専門的な医療機関に2次搬送する」(Drip and Ship法)割合が増えているにも関わらず、いずれの施設においても【超急性期脳卒中加算】を算定できない(1次搬送施設では入院していないので、入院基本料等加算である【超急性期脳卒中加算】を算定できず、2次搬送施設ではrt-PA治療を発症から4.5時間以内に開始していないので同様に算定できない。ただし、薬剤料や入院料は算定可能)という問題です。
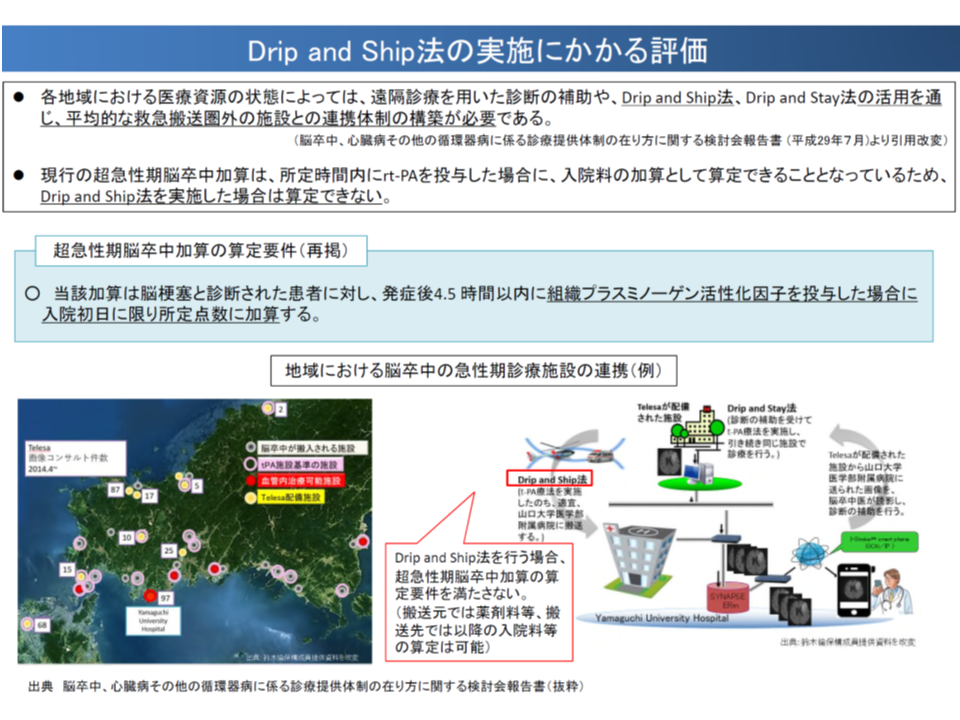
drip & ship法によるrt-PA療法では、現行の【超急性期脳卒中加算】は算定できない(中医協総会(2)6 191018)
rt-PA治療のより普及を目指し、今後、中医協でこうした課題を改善するための「施設基準等見直し」が検討される見込みです。森光医療課長は「現在、【超急性期脳卒中加算】の届け出は800施設ほどだが、rt-PA療法を行っている施設は1000施設ほどあり、施設基準等見直しで200施設ほどが新たに【超急性期脳卒中加算】の届け出が可能になるのではないか」と見通しています。
【超急性期脳卒中加算】の施設基準等見直し方向に対しては、診療側・支払側ともに明確に異論を唱えておらず、今後「具体的な見直し案」を詰めていくステップに入ることになる模様です。
【関連記事】
急性期一般1の「重症患者30%以上」等の施設基準、中医協の支払側委員は「低すぎる」と強調
「医師働き方改革」に向けたマネジメントコスト、診療報酬で評価すべきか否かで激論―中医協総会(1)
慢性腎疾患患者への「腎移植の選択肢もある」などの情報提供を促進せよ―中医協総会(2)
緩和ケア病棟入院料を厳格化、「緩和ケアチームによる外来・在宅医療への関与」求めてはどうか―中医協総会(1)
薬局業務の「対物」から「対人」への移行促すため、14日以内の調剤料を引き下げてはどうか―中医協総会(2)
「働き方改革」への診療報酬でのサポート、人員配置要件緩和を進める方向は固まるが・・・―中医協総会(1)
リンパ浮腫指導管理料等、2020年度改定に向け「算定対象の拡大」を検討―中医協総会(2)
入院患者のポリファーマシー対策、減薬の成果だけでなく、減薬に向けた取り組みも評価してはどうか―中医協総会(1)
かかりつけ医機能を評価する【機能強化加算】、要件を厳格化すべきか―中医協総会
小規模な急性期一般1で認知症患者が多い背景、回復期リハの実績評価の妥当性など検討を―中医協・基本小委
2020年度診療報酬改定に向けた議論整理、地域医療構想の実現・働き方改革・オンライン診療などで意見対立―中医協総会
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会
2040年にかけて人口が70%減少する地域も、医療提供体制の再構築に向け診療報酬で何ができるのか―中医協総会
CT・MRIの共同利用、医療被曝防止に向けたガイドライン活用などを診療報酬でどう進めるか―中医協総会(2)
ポリファーマシー対策を診療報酬でどう進めるか、フォーミュラリの報酬評価には慎重意見―中医協総会(1)
新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
ICU、看護必要度とSOFAスコアを組み合わせた「新たな患者評価指標」を検討せよ―入院医療分科会(2)
A項目1点・B項目3点のみ患者、療養病棟で該当患者割合が高いが、急性期の評価指標に相応しいか―入院医療分科会(1)
病院病棟への「介護福祉士配置とその評価」を正面から検討すべき時期に来ている―入院医療分科会(3)
ICUの「重症患者」受け入れ状況、どのように測定・評価すべきか―入院医療分科会(2)
DPC病棟から地域包括ケア病棟への転棟、地ケア病棟入院料を算定すべきか、DPC点数を継続算定すべきか―入院医療分科会(1)
総合入院体制加算、地域医療構想の実現や病床機能分化を阻害していないか?―入院医療分科会(3)
救命救急1・3は救命救急2・4と患者像が全く異なる、看護必要度評価をどう考えるべきか―入院医療分科会(2)
「急性期一般2・3への移行」と「看護必要度IIの義務化」を分離して進めてはどうか―入院医療分科会(1)
【短期滞在手術等基本料3】、下肢静脈瘤手術などは外来実施が相当数を占める―入院医療分科会(4)
診療データ提出を小規模病院にも義務化し、急性期病棟にも要介護情報等提出を求めてはどうか―入院医療分科会(3)
資源投入量が少なく・在院日数も短いDPC病院、DPC制度を歪めている可能性―入院医療分科会(2)
看護必要度の「A1・B3のみ」等、急性期入院医療の評価指標として妥当か―入院医療分科会(1)
回復期リハ病棟でのFIM評価、療養病棟での中心静脈栄養実施、適切に行われているか検証を―入院医療分科会(2)
入院で実施されていない「免疫抑制剤の内服」「膀胱脱手術」など、看護必要度の評価対象から除くべきか―入院医療分科会(1)
回復期リハビリ病棟から退棟後の医療提供、どのように評価し推進すべきか―入院医療分科会(3)
地域包括ケア病棟の実績評価要件、在宅医療提供の内容に大きな偏り―入院医療分科会(2)
点数が「DPC<地域包括ケア」時点にDPC病棟からの転棟が集中、健全なのか―入院医療分科会(1)
療養病棟に入院する医療区分3の患者、退院患者の8割弱が「死亡」退院―入院医療分科会(2)
入退院支援加算1の「病棟への入退院支援スタッフ配置」要件、緩和すべきか―入院医療分科会(1)
介護医療院の整備など進め、患者・家族の「退院後の介護不安」解消を図るべき―入院医療分科会(2)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)
2020年度改定、入院医療では「救急」や「認知症対策」なども重要論点に—入院医療分科会(2)
DPC対象病院の要件を見直すべきか、入院日数やDPC病床割合などに着目して検討―入院医療分科会(1)
2018年度改定で新設された【急性期一般入院料1】を選択する理由はどこにあるのか―入院医療分科会
2020年度の次期診療報酬改定に向け、急性期一般入院料や看護必要度などを調査―入院医療分科会
2020年度診療報酬改定、「効率化・合理化の視点」「働き方改革の推進」「費用対効果評価」なども重要視点―社保審・医療保険部会
2020年度診療報酬改定「基本方針」論議始まる、病院薬剤師の評価求める声多数―社保審・医療部会
妊産婦の診療に積極的な医師、適切な要件下で診療報酬での評価に期待―妊産婦保健医療検討会
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定





