DPC病棟から地域包括ケア病棟への転棟、地ケア病棟入院料を算定すべきか、DPC点数を継続算定すべきか―入院医療分科会(1)
2019.10.3.(木)
DPC病棟から、「地域包括ケア病棟に転棟」した場合には【地域包括ケア病棟入院料】を算定するが、「地域包括ケア病室に転室」した場合には【DPC点数】を継続算定することになる。この異なる取り扱いを是とすべきか、取り扱いを同一とすべきか―。
10月3日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」(以下、入院医療分科会)で、こういった議論が行われました。
両者の取り扱いを同一とする場合、「地域包括ケア病室への転室でも【地域包括ケア入院医療管理料】を算定する」方法と、「地域包括ケア病棟への転棟でもDPC点数を継続算定する」方法とが考えられ、両者のメリット・デメリットを考慮しながら検討することが求められるでしょう。

10月3日に開催された、「2019年度 第9回 診療報酬調査専門組織 入院医療等の調査・評価分科会」
「自院の急性期後患者の受け入れ」に偏った地域包括ケア病棟、適正化も考えるべきか
入院医療分科会では、2020年度の診療報酬改定に向けて「入院医療に関する技術的課題についての調査・分析」を行っています。10月3日の会合では、▼特定集中治療室管理料等▼療養病棟入院基本料▼抗菌薬適正使用加算▼地域包括ケア病棟入院料―などを議題としました。まず「地域包括ケア病棟」について見ていきましょう。
地域包括ケア病棟そのものに関しては、これまでにも入院医療分科会で議題にあがっており、2020年度の次期改定に向けて、例えば次のような問題点・論点が浮上してきています。
(1)地域包括ケア病棟では、▼急性期後患者の受け入れ▼在宅等患者の急変時の受け入れ▼在宅復帰支援―の3機能をすべて果たすことが求められ、2018年度改定では、「在宅等患者の受け入れを積極的に行う小規模病院の地域包括ケア病棟」を高く評価した。ただし、在宅医療等の提供状況を見ると、【在宅患者訪問看護・指導料】や【開放型病院共同指導料】などは極めて低調である
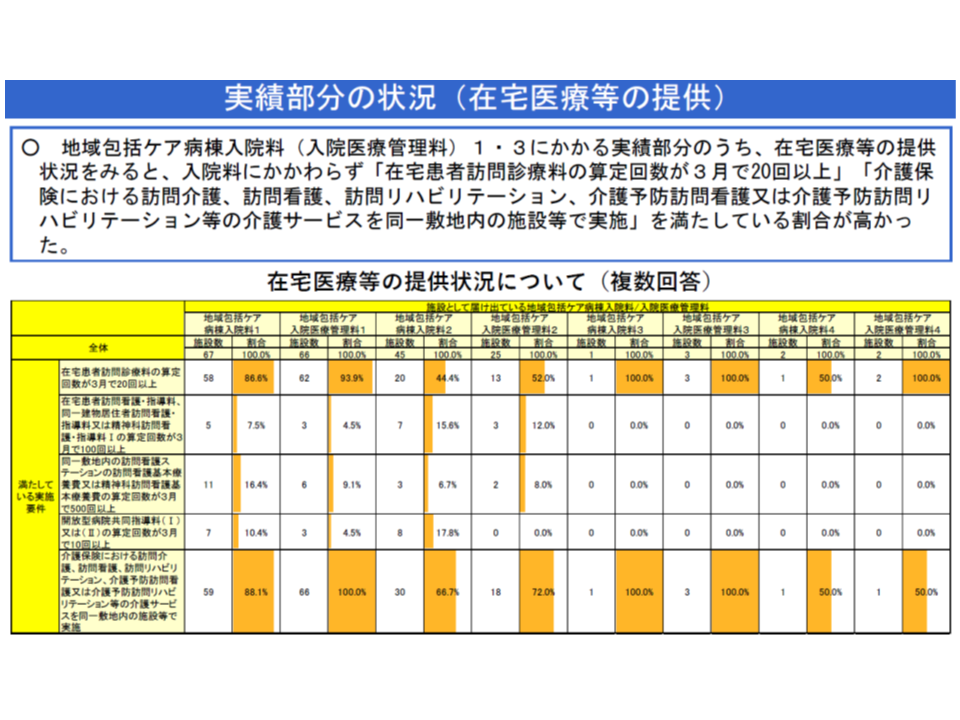
(2)地域包括ケア病棟では、▼急性期後患者の受け入れ▼在宅等患者の急変時の受け入れ▼在宅復帰支援―の3機能をすべて果たすことが求められるが、「急性期後患者の受け入れ」に著しく偏った病棟もある
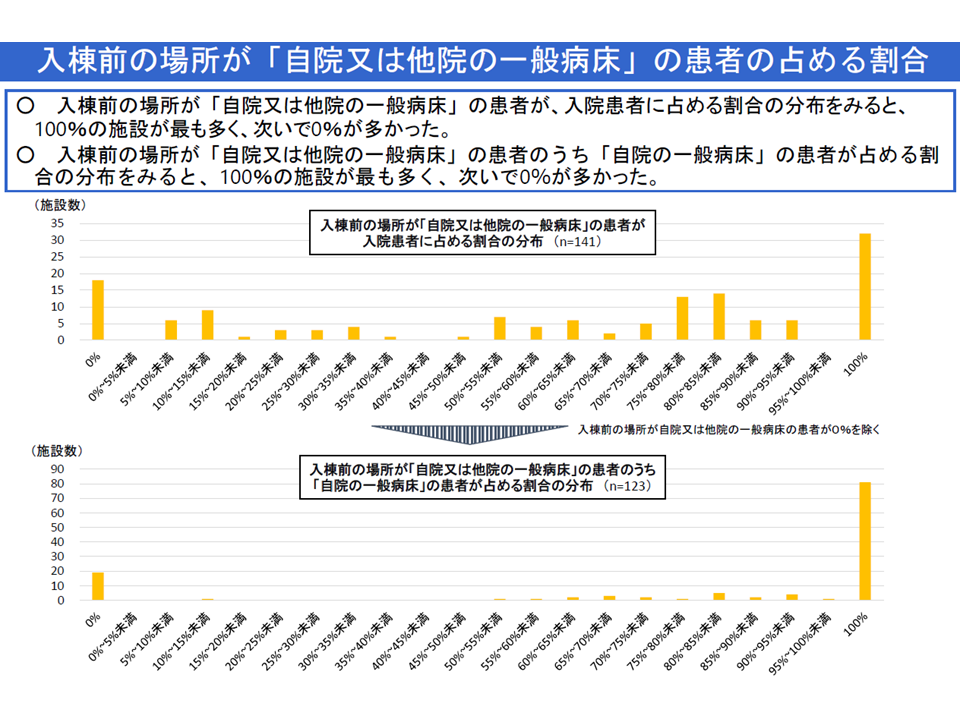
10月3日の入院医療分科会では、このうち後者(2)について、厚労省から▼許可病床の多い病院に設置された地域包括ケア病棟ほど「自院の一般病床(地域一般、地ケア、回リハ以外)」から入棟する患者割合が多く、「他院の一般病床」からの入棟患者割合が少ない▼「一般病棟と地域包括ケア病棟のケアミクス」の場合には、そうでない場合と比べて「自院の一般病床(地域一般、地ケア、回リハ以外)」からの入棟患者割合が多く、「他院の一般病床」からの入棟患者割合が少ない―という新たな分析結果が示されました。

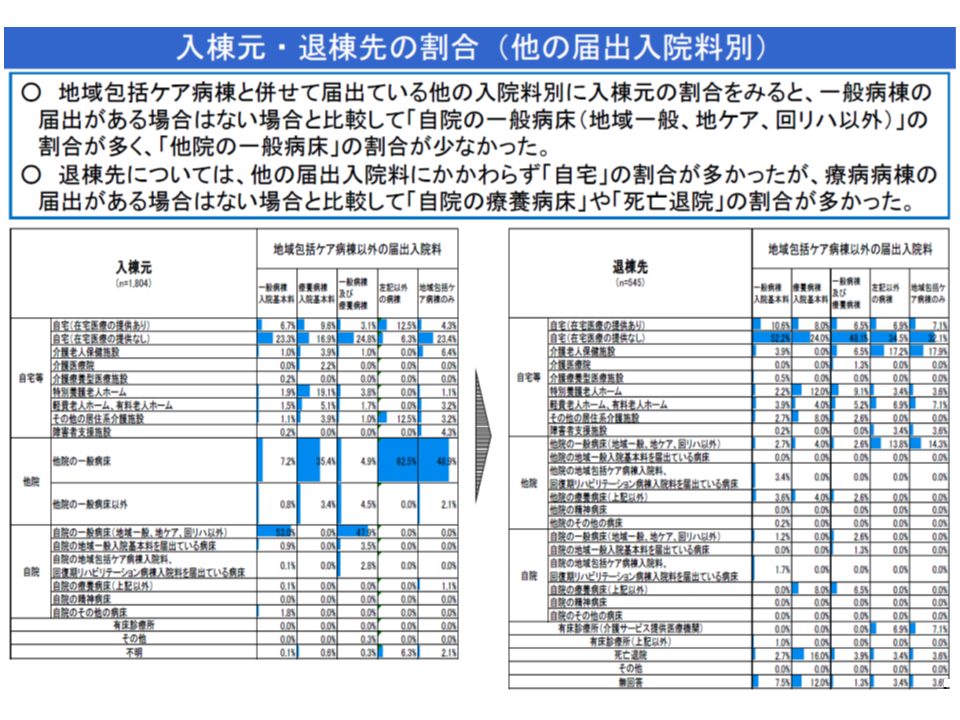
端的に「大規模な急性期病院に設置された地域包括ケア病棟では、自院の急性期病棟からのpost acute患者(急性期後患者)が多い」ことを裏付けるデータです。もちろん前述のように、地域包括ケア病棟には▼急性期後患者の受け入れ▼在宅等患者の急変時の受け入れ▼在宅復帰支援―の3機能が求められており、「自院の急性期病棟からpost acute患者を受け入れる」ことそのものには問題ありません(むしろ果たさなければならない1機能)。入院医療分科会などで問題視されているのは、あくまで「自院の急性期病棟からpost acute患者」に偏り過ぎている(逆に言えば、自宅等患者の受け入れが著しく少ない)病院があるという点です。
地域包括ケア病棟にもいくつかのタイプがあり、例えば▼主に急性増悪した在宅療養中等の患者や、他院のpost acute患者を受け入れる病棟▼主に自院のpost acute患者を受け入れる病棟―が考えられます。前者は中小規模の病院に多く、後者は急性期の大病院に多い傾向があり、2018年度改定では「前者を手厚く評価し、後者の評価を据え置く」こととなりました。
2020年度の次期改定では、これをさらに進める方向が見え隠れしており、神野正博委員(全日本病院協会副会長)、池端幸彦委員(日本慢性期医療協会副会長、福井県医師会長)は「両者を区分けした診療報酬設定を中央社会保険医療協議会で検討してもらうべき」との見解を示しています。
2018年度の前回改定で「前者(自宅等患者割合の高い地域包括ケア病棟)を手厚く評価し、後者(それ以外の地域包括ケア病棟)の評価を据え置いた」ことを考えれば、例えば、「自院のpost acute患者受け入れ割合が著しく高い(自宅等入院患者割合の著しく低い)、急性期の大病院に設置された地域包括ケア病棟について、入院料(基本料)を引き下げる」ことなどが検討される可能性も出てきそうです。
DPC病棟から地域包括ケアへの転棟と転室、現在は「一物二価」状態
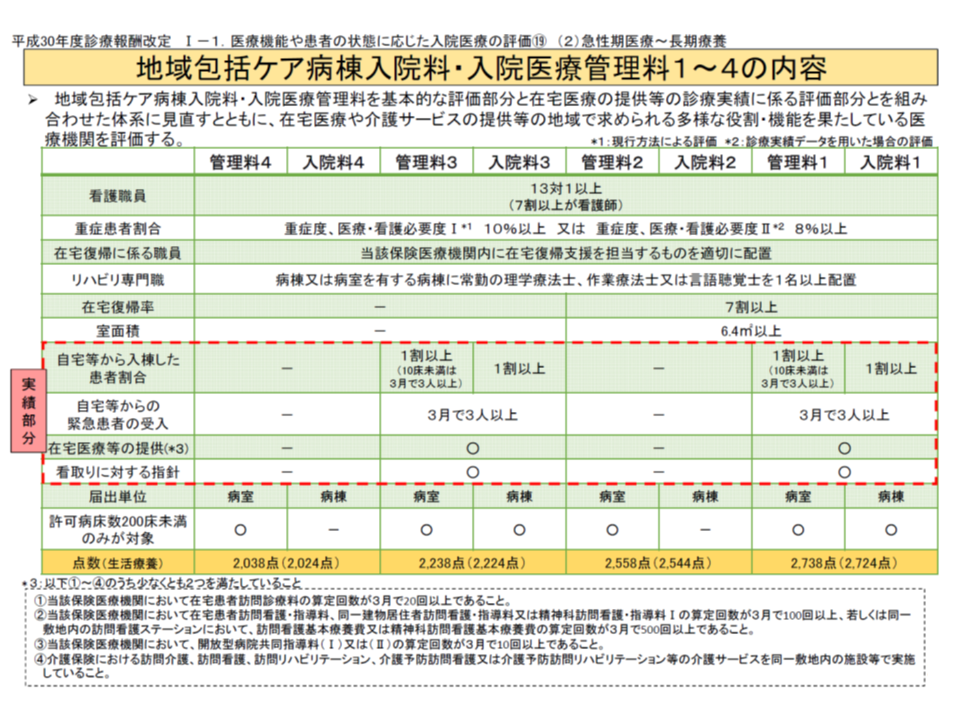
また10月3日の入院医療分科会では、新に「地域包括ケア病棟入院料」(病棟)と「地域包括ケア入院医療管理料」(病室)とで、異なる取り扱いとなっている点が議論されました。
例えば、DPC病棟(一般病棟)の患者が急性期治療を終え、自院の地域包括ケア病棟(一般病棟)に転棟した場合には、地域包括ケア病棟では【地域包括ケア病棟入院料】を算定します。この場合【急性期患者支援病床初期加算】(300点、14日まで)も算定可能です(パターンAとする)。
また、DPC病棟(一般病棟)から、自院の療養病棟に設置された地域包括ケア病室に転倒した場合も、上記と同様の取り扱いとなります(パターンBとする)。
一方、DPC病棟(一般病棟)の患者が急性期治療を終え、当該病棟に設置された地域包括ケア病室に転室した場合には、【地域包括ケア入院医療管理料】ではなく、引き続きDPC点数を算定することとなり、【急性期患者支援病床初期加算】(300点、14日まで)の算定もできません(パターンCとする)。
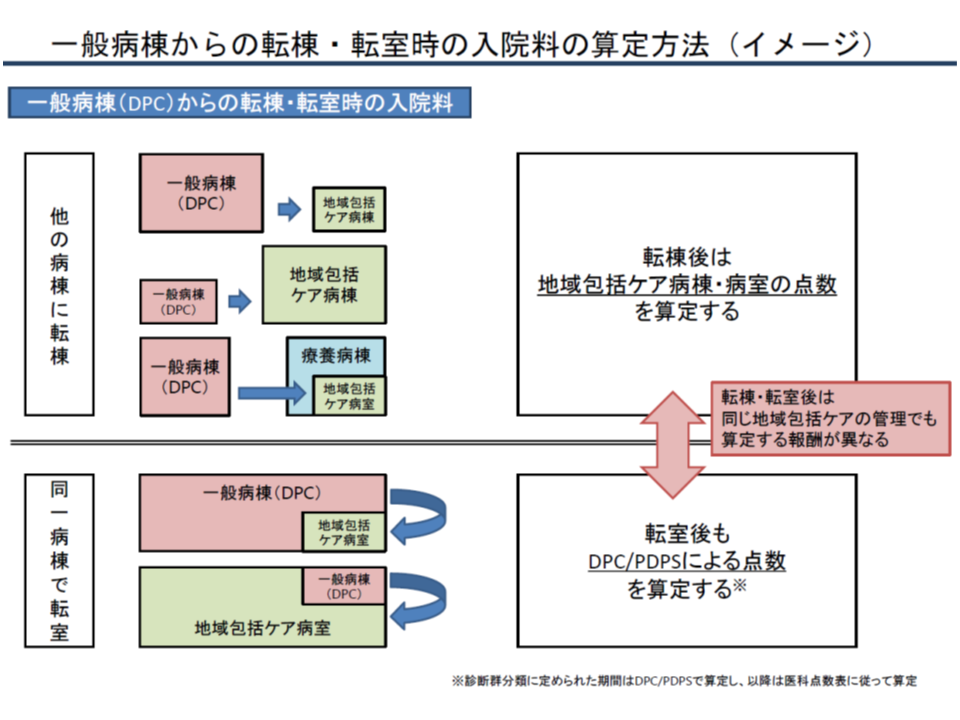
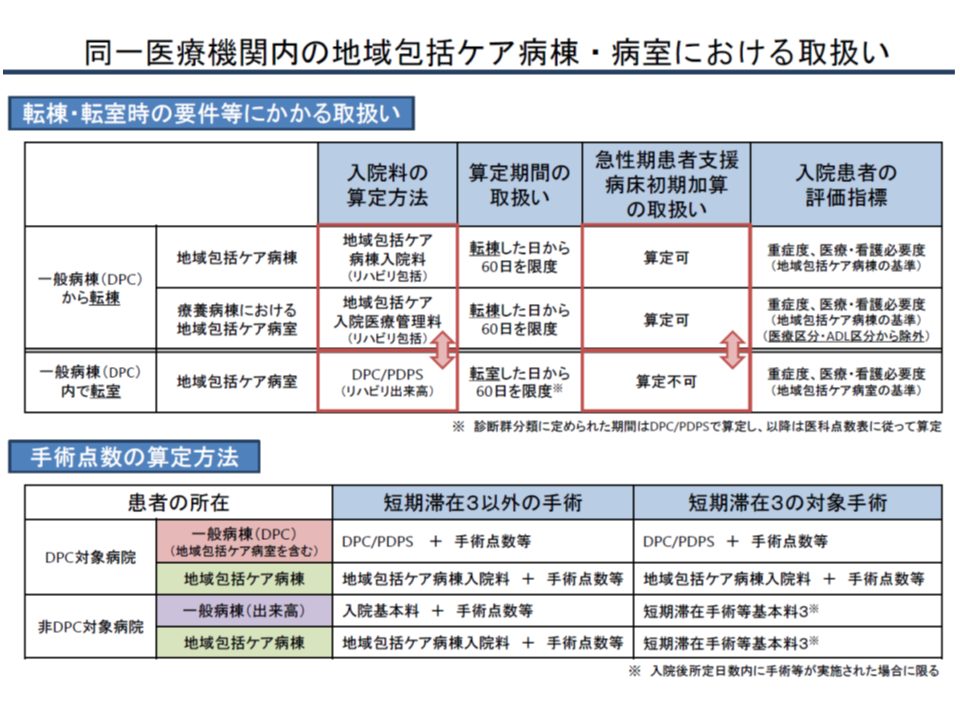
この取り扱いの差について、入院医療分科会委員では「違和感がある」との声が多数だされました。牧野憲一委員(日本病院会常任理事)や神野委員、池端委員は、こぞって「一物一価の原則に反する」とし、次期改定で見直しを検討すべきではないかと指摘しました。とくに牧野委員は、パターンCについて「地域包括ケアへの移行後もDPCを引きずっており、皆おかしいと思っている」とコメント。ここから、パターンCをパターンA・Bと同じ取り扱い、すなわち「地域包括ケア病室に移行した後は、DPC病棟であっても【地域包括ケア入院医療管理料】を算定する」こととすべきとの考えを持っていると伺えます。
ただし厚労省は従前、「DPC病棟(一般病棟)から地域包括ケア病棟への転棟時期を見ると、点数が『DPC<地域包括ケア病棟』となる時点に集中している」ことを問題視する資料を提示しました。
7月25日の入院医療分科会には、次のような事例が紹介されています。
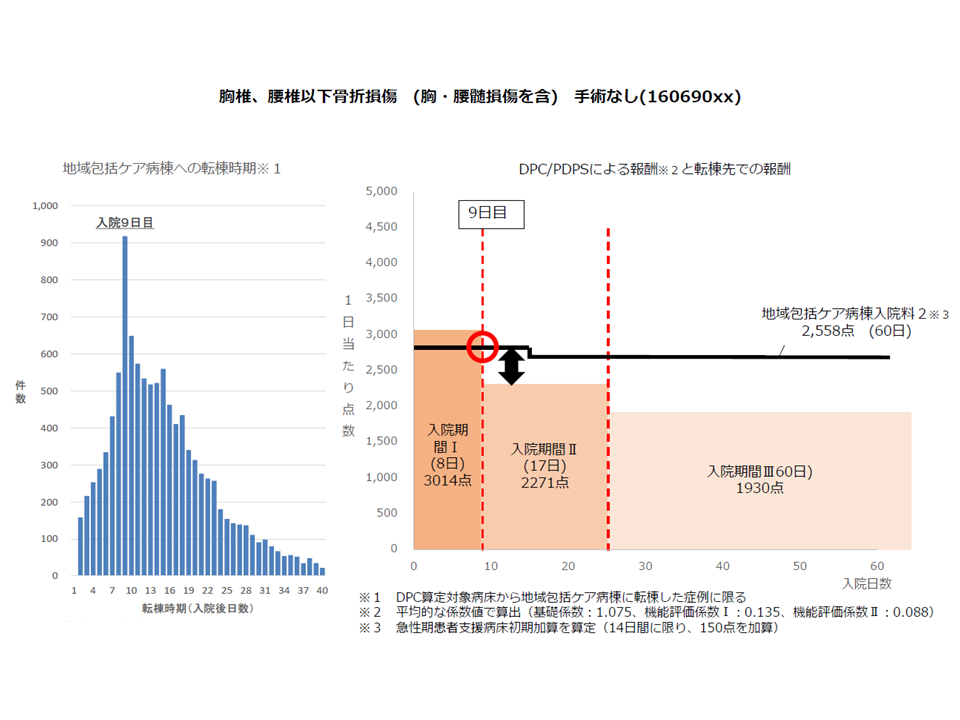
▽「胸椎、腰椎以下骨折損傷 (胸・腰髄損傷を含) 手術なし」(160690xx)症例について、DPC病棟に入棟してから9日目に、地域包括ケア病棟へ転棟する患者が突出して多い
▽「胸椎、腰椎以下骨折損傷 (胸・腰髄損傷を含) 手術なし」(160690xx)のDPC点数は、▼入院期間I(8日まで):3014点▼入院期間II(9日目―):2271点―に設定
▽地域包括ケア病棟入院料の点数は、入院から14日までは▼「入院料2」(DPCでは大規模な急性期病院が多く、入院料2を届け出る病院が多い)で2708点(初期加算150点を含む)▼「入院料1」(200床未満で在宅患者受け入れ割合などの高い病棟)で2888点―に設定
▽入院から9日目に「DPC点数<地域包括ケア病棟の点数」となり、これと同じ時点で地域包括ケア病棟への転棟が数多く生じる
病院経営的には「点数の高低を見た転棟」も理解できますが、「患者の状態にマッチした病棟・病院での入院治療」という観点では疑問が生じます。病棟の機能分化・診療報酬の設定という観点からすれば、「急性期病棟での濃厚な治療の必要性が薄くなり、地域包括ケア病棟での在宅復帰支援のほうが相応しい」として転棟することが望ましく、こうした転棟が「DPC入棟から9日後に集中する」とは考えにくいのです。
この問題は、かつての【亜急性期入院医療管理料】(病室単位)においても生じていました。そこで2014年度の診療報酬改定において【亜急性期入院医療管理料】を、【地域包括ケア病棟入院料】(病棟単位)と【地域包括ケア入院医療管理料】(病室単位)に改組し、後者については、こうした問題を是正するためにパターンCの取り扱いが導入されたのです(疑義解釈の中で示された)。
このような経緯も考慮すれば、「点数のみに着目した転棟」を是正するために、パターンA・BをパターンCの取り扱いと同じにするとの見直し方向も考えられそうです。つまり、DPC病棟から地域包括ケア病棟に転棟した場合には、【地域包括ケア病棟入院料】ではなく、【DPC点数】を継続して算定するというものです。
これにより「点数のみに着目した転棟」が是正されるとともに、前述した「自院の急性期病棟(DPC病棟)から地域包括ケア病棟への転棟」も一定程度減少することが予想されます。もっとも、この場合「急性期病棟の一部を地域包括ケア病棟に機能転換する」インセンティブが非常に小さくなるため、「旧7対1である急性期一般入院料1の削減」という面で課題も出てきそうです。
今後、中医協総会でどのような議論が行われるのか注目を集めそうです。


【関連記事】
総合入院体制加算、地域医療構想の実現や病床機能分化を阻害していないか?―入院医療分科会(3)
救命救急1・3は救命救急2・4と患者像が全く異なる、看護必要度評価をどう考えるべきか―入院医療分科会(2)
「急性期一般2・3への移行」と「看護必要度IIの義務化」を分離して進めてはどうか―入院医療分科会(1)
【短期滞在手術等基本料3】、下肢静脈瘤手術などは外来実施が相当数を占める―入院医療分科会(4)
診療データ提出を小規模病院にも義務化し、急性期病棟にも要介護情報等提出を求めてはどうか―入院医療分科会(3)
資源投入量が少なく・在院日数も短いDPC病院、DPC制度を歪めている可能性―入院医療分科会(2)
看護必要度の「A1・B3のみ」等、急性期入院医療の評価指標として妥当か―入院医療分科会(1)
回復期リハ病棟でのFIM評価、療養病棟での中心静脈栄養実施、適切に行われているか検証を―入院医療分科会(2)
入院で実施されていない「免疫抑制剤の内服」「膀胱脱手術」など、看護必要度の評価対象から除くべきか―入院医療分科会(1)
回復期リハビリ病棟から退棟後の医療提供、どのように評価し推進すべきか―入院医療分科会(3)
地域包括ケア病棟の実績評価要件、在宅医療提供の内容に大きな偏り―入院医療分科会(2)
点数が「DPC<地域包括ケア」時点にDPC病棟からの転棟が集中、健全なのか―入院医療分科会(1)
療養病棟に入院する医療区分3の患者、退院患者の8割弱が「死亡」退院―入院医療分科会(2)
入退院支援加算1の「病棟への入退院支援スタッフ配置」要件、緩和すべきか―入院医療分科会(1)
介護医療院の整備など進め、患者・家族の「退院後の介護不安」解消を図るべき―入院医療分科会(2)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)
2020年度改定、入院医療では「救急」や「認知症対策」なども重要論点に—入院医療分科会(2)
DPC対象病院の要件を見直すべきか、入院日数やDPC病床割合などに着目して検討―入院医療分科会(1)
2018年度改定で新設された【急性期一般入院料1】を選択する理由はどこにあるのか―入院医療分科会
2020年度の次期診療報酬改定に向け、急性期一般入院料や看護必要度などを調査―入院医療分科会
「働き方改革」への診療報酬でのサポート、人員配置要件緩和を進める方向は固まるが・・・―中医協総会(1)
リンパ浮腫指導管理料等、2020年度改定に向け「算定対象の拡大」を検討―中医協総会(2)
入院患者のポリファーマシー対策、減薬の成果だけでなく、減薬に向けた取り組みも評価してはどうか―中医協総会(1)
かかりつけ医機能を評価する【機能強化加算】、要件を厳格化すべきか―中医協総会
小規模な急性期一般1で認知症患者が多い背景、回復期リハの実績評価の妥当性など検討を―中医協・基本小委
2020年度診療報酬改定に向けた議論整理、地域医療構想の実現・働き方改革・オンライン診療などで意見対立―中医協総会
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会
2040年にかけて人口が70%減少する地域も、医療提供体制の再構築に向け診療報酬で何ができるのか―中医協総会
CT・MRIの共同利用、医療被曝防止に向けたガイドライン活用などを診療報酬でどう進めるか―中医協総会(2)
ポリファーマシー対策を診療報酬でどう進めるか、フォーミュラリの報酬評価には慎重意見―中医協総会(1)
新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
東日本大震災を受けた診療報酬の被災地特例、福島では継続するが、宮城・岩手は最長2021年3月で終了―中医協総会(2)
要介護高齢者への維持期「疾患別リハ料」は2019年3月末で終了、介護保険への移行完了―中医協総会(1)
2020年度診療報酬改定、「効率化・合理化の視点」「働き方改革の推進」「費用対効果評価」なども重要視点―社保審・医療保険部会
2020年度診療報酬改定「基本方針」論議始まる、病院薬剤師の評価求める声多数―社保審・医療部会
妊産婦の診療に積極的な医師、適切な要件下で診療報酬での評価に期待―妊産婦保健医療検討会
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定
看護必要度II、「一覧に記載された薬剤」の後発品も評価対象―疑義解釈8【2018年度診療報酬改定】
看護必要度II、3月・9月中に切り替える場合は実績期間も前倒し可能―疑義解釈7【2018年度診療報酬改定】
一般の病床が満床で差額ベッドのみ空床の場合、懇切丁寧な説明と同意あれば差額ベッド代徴収は従前通り可能―疑義解釈6【2018年度診療報酬改定】
看護必要度II、一覧に記載された薬剤の「類似薬」も評価対象に―疑義解釈5【2018年度診療報酬改定】
看護必要度II、投薬・注射・手術・麻酔の薬剤のみ評価対象―疑義解釈4【2018年度診療報酬改定】
自院で介護保険訪問看護を実施していれば、地域包括1・3の選択基準満たす―疑義解釈3【2018年度診療報酬改定】
7対1病院が急性期一般1を算定する場合、9月までは特段の届け出不要―疑義解釈2【2018年度診療報酬改定】
保険診療上の【オンライン診療料】、実施指針よりも厳格に運用―疑義解釈1【2018年度診療報酬改定】(3)
医療安全のピアレビュー、抗菌薬の適正使用推進を評価する加算を新設―疑義解釈1【2018年度診療報酬改定】(2)
看護必要度IIの詳細、入院時支援加算における専従・専任看護師の規定など解説―疑義解釈1【2018年度診療報酬改定】(1)
外来から入院、退院後の在宅医療までをマネジメントするPFM、さまざまなメリットが!
鈴木医務技監・迫井医療課長がGHC改定セミナーに登壇!「重症患者受け入れ」に軸足を置いた入院報酬に!
200床以上で看護必要度II要件を満たさない場合、急性期一般入院料2・3は届出可能か―厚労省
DPCのEF統合ファイル用いる看護必要度II、選択可能な病院の条件を提示―厚労省



