災害医療対策や新興感染症対策の充実論議スタート、災害拠点病院の指定要件見直しも視野に―災害等WG
2026.1.7.(水)
昨今の大災害の頻発などを踏まえて、災害拠点病院の指定要件見直しも視野に入れた「災害医療対策の充実」を検討してはどうか―。
次など新興感染症への備えとして「病床確保」や「発熱外来の確保」などが進んでいるが、地域での「訓練」実施状況にはバラつきがある。国で「訓練の指針やひな形」をまず作成し、都道府県に示してはどうか―。
先頃開催された「災害医療・新興感染症医療に関するワーキンググループ」(地域医療構想及び医療計画等に関する検討会の下部組織、以下「災害等WG」)で、こういった議論が始まりました。2030年度からの第9次医療計画への意見反映を目指します。
「究極の災害」を想定したうえで、災害拠点病院の在り方・指定要件を検討してはどうか
地域医療の礎となる「医療計画」には、5疾病(がん、脳卒中、心血管疾患、糖尿病、精神病)・6事業(救急医療、災害医療、へき地医療、周産期医療、小児医療、新興感染症対策)および在宅医療に関する事項を記載し、地域医療提供体制をどう確保・維持するかのを明確にします。
医療計画は「6年」を1期とし、現在は2024-29年度を対象とする第8次計画が稼働しています。次期計画となる第9次計画(2030-35年度)に関しては、国が2028年度中に基本指針を作成し、各都道府県が2029年度中に、国の基本指針に沿って医療計画を作成する―ことになりますが、▼医療計画の上位概念となる新地域医療構想が2027年度からスタートすること▼昨今、大きな災害が本邦を襲い、医療機関が被災するケースも少ないこと▼コロナ感染症対応を踏まえた「新興感染症対策」をさらに強化する必要があること―などを踏まえ、災害等WGで第9次医療計画に向けた「災害医療」と「新興感染症対策」に関する考え方を整理するものです。
まず「災害医療」について厚生労働省は、次のような検討事項を提示しました。
(1)大規模災害に備えた災害拠点病院等の医療機関の強靭化に資する対策
▽近年の災害対応の教訓を踏まえ「災害拠点病院の指定要件の必要に応じた改訂」を検討する
▽第8次医療計画の策定指針において、災害拠点病院「以外」の医療機関にもBCP(事業継続計画)の策定、耐震化、浸水対策、ならびに各種インフラ障害に備えた設備整備を求めているが、給水や自家発電設備の整備率は90%を超えているものの、BCP策定率や浸水対策の実施率は依然として低いため、「医療機関の耐災害性強化」に向けた検討を進める
(2)保健医療福祉調整本部における災害医療コーディネーターの役割
▽災害の頻発化や対応の長期化、保健医療調整本部への福祉分野追加など「各種医療チームによる災害対応の実態や役割の変化」を踏まえ、「医療チーム等の支援者支援のあり方」や「災害医療コーディネーター活動要領の見直し」などを、厚生労働科学研究の結果も踏まえつつ検討する
(3)広域災害・救急医療情報システム(EMIS)の整備とITを活用した災害医療支援の効率化
▽過去の災害対応の教訓を踏まえ新EMISを2025年3月28日から本格稼働を開始しているが、今後も現場ニーズに即した機能改善を継続し、進捗を適宜報告しながら「EMISのさらなる改善・あり方」を検討する
(4)国民保護事案における医療提供支援のあり方
▽国民保護事案発生時に備え、現在、厚生労働科学研究班で「救護班の編成の具体化、搬送フローの設計、関係都道府県の本部体制構築」を主要課題として研究を進めており、この結果を踏まえつつ「国民保護事案発生時における救護班の支援のあり方」を検討する
このうち(1)の災害拠点病院については、▼耐震整備▼非常用自家発電設備(3日分程度の備蓄燃料等確保)▼給水設備(3日分程度の水確保)▼備蓄倉庫(3日分程度の食料等確保)▼救命医療のための診療設備等(24時間緊急対応し、災害発生時に被災地内の傷病者等の受け入れ・搬出を行う体制等)▼災害医療派遣チーム(DMAT)派遣体制▼浸水対策—といった要件が定められ、昨年(2025年)4月1日時点で全国に783病院が指定されています。
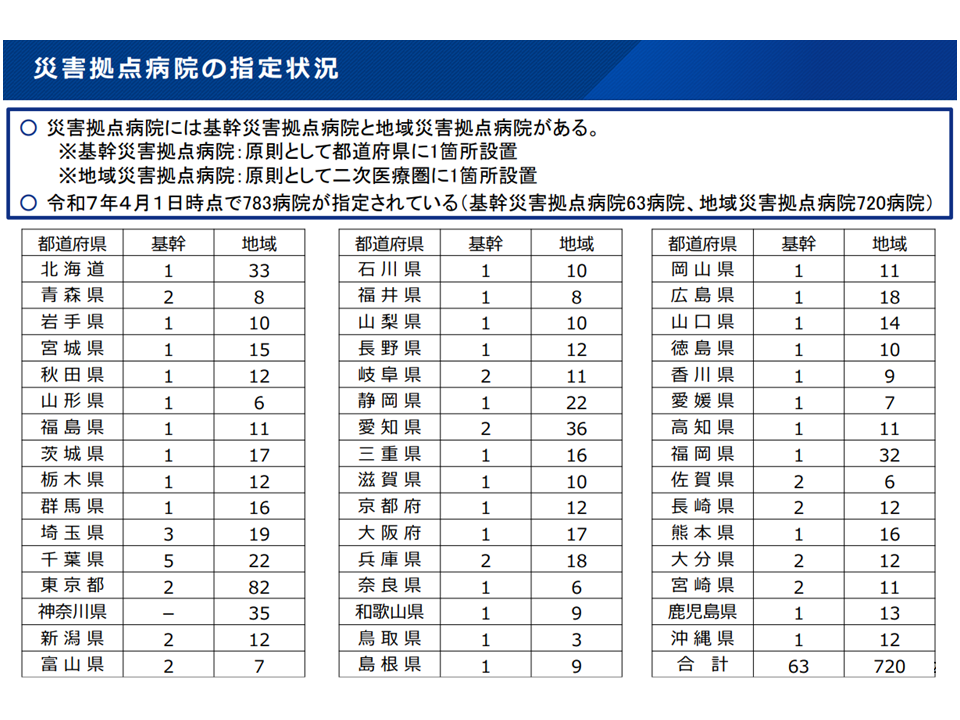
災害拠点病院の指定状況(災害等WG2 251218)

災害拠点病院の指定要件等(災害等WG1 251218)
また、災害拠点病院「以外」の病院についても、BCP(事業継続計画)の策定、耐震化、浸水対策、ならびに各種インフラ障害に備えた設備整備が期待されているものの、▼災害拠点病院では取り組みが進んでいる▼拠点病院「以外」の病院では、まだ十分な取り組みが進んでいない―ことが分かっています。

BCPの概要と、その整備状況(災害等WG3 251218)
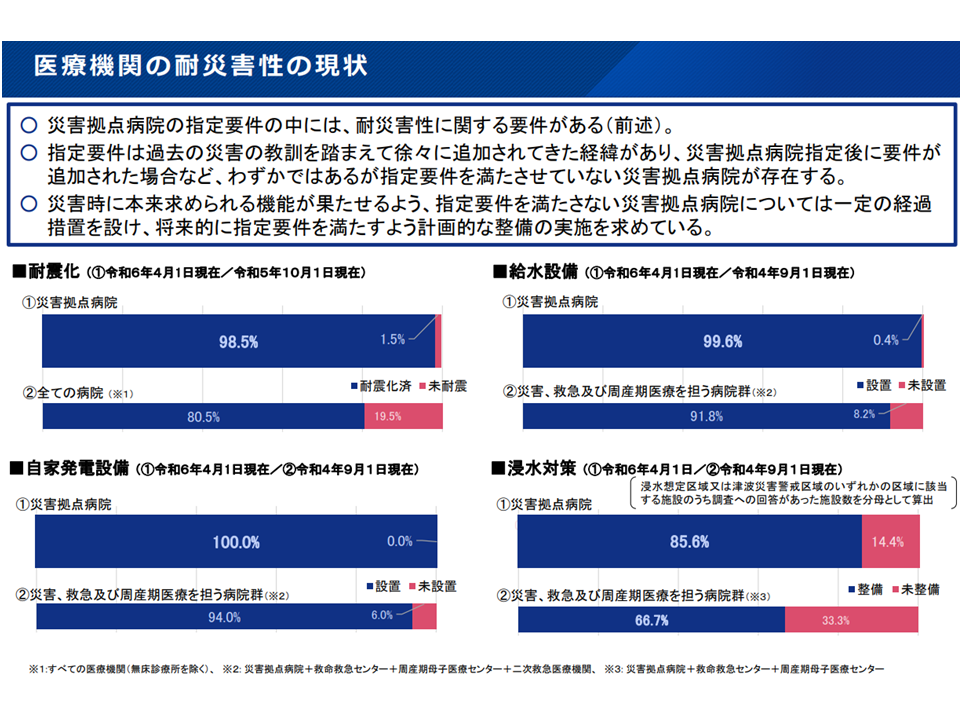
医療機関の耐震化等(災害等WG4 251218)
こうした状況に対し災害等WGでは、▼災害対応は「専門家、専門医療機関」だけでなく、「かかりつけ医、かかりつけ医機能を持つ医療機関」の協力も非常に重要な点を踏まえた医療計画に仕上げていくべき(笹本洋一構成員:日本医師会常任理事)▼「地域単位のBCP」が重要である。また都道府県を超えた「広域」での災害対策も重要である(小井土雄一構成員:国立健康危機管理研究機構DMAT事務局長)▼看護師も含めた「多職種」での災害対応が重要である(松本珠実構成員:日本看護協会常任理事)▼各種の災害対応には相応の費用が必要となるが、病院経営が厳しく、十分な支援も行ってほしい(泉 川公一構成員:日本環境感染学会理事)▼BCPについて「実効性のあるもの」となっているのかの検証なども進めるべき(大友康裕構成員:災害医療センター院長)▼災害医療拠点病院のあるべき姿を検討しなおし、「極限の被災状態」を想定したうえで要件などを検討していくべき(本間正人構成員:日本災害医学会代表理事)—といった意見が出ています。
なお災害拠点病院指定の有無は、例えば「DPCの機能評価係数II(地域医療係数の体制評価指数)」など診療報酬等の経済的側面にも関連してくるため、その在り方や要件の議論に注目が集まります。
新興感染症に適切に対応できるよう、地域での訓練実施に向けた指針・ひな形を策定へ
新興感染症対策に関しては、次のような方針が第8次医療計画等で明確にされました(関連記事はこちら)。
▽医療計画に「新興感染症対策」を位置付け、▼流行初期に対応する医療機関▼入院医療を担当する医療機関▼外来医療を担当する医療機関▼自宅療養患者などに往診・訪問診療などを行う医療機関や訪問看護ステーションなど▼後方支援を担う医療機関▼医療人材の確保・派遣—などについて、医療機関等と都道府県で協定を締結し、医療計画に記載する—
▽新興感染症が発生した場合には、▼まず特定感染症指定医療機関・第一種感染症指定医療機関・第二種感染症指定医療機関が中心に対応する▼次いで、流行が確認された場合には「流行初期に対応する」特別協定を締結した医療機関が対応し(3か月程度を想定、減収分の補填が行われる)▼補助金や診療報酬臨時特例が整ってきた段階で、「入院医療を担当する」などの協定を結んだ医療機関等が対応する—という段階的対応をとる—
▽こうした協定締結が円滑に進むよう、各医療機関等の基準などを明確に定めるとともに、各都道府県で医療資源などの調査を行い、管内医療機関で役割・機能についての協議を行っていく—

新興感染症対策の概要(災害等WG5 251218)
この点、医療措置協定の締結状況を見ると、昨年(2025年)10月1日時点で病床や発熱外来確保などは目標を達成できていることが確認できます。
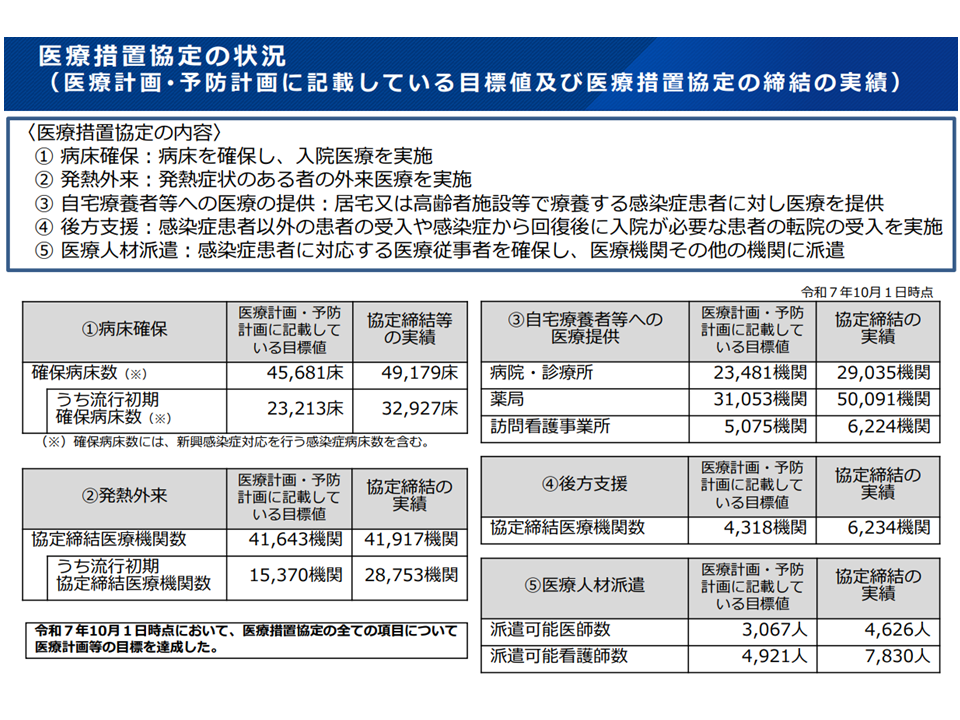
医療措置協定の病床確保等状況(全国)(災害等WG6 251218)
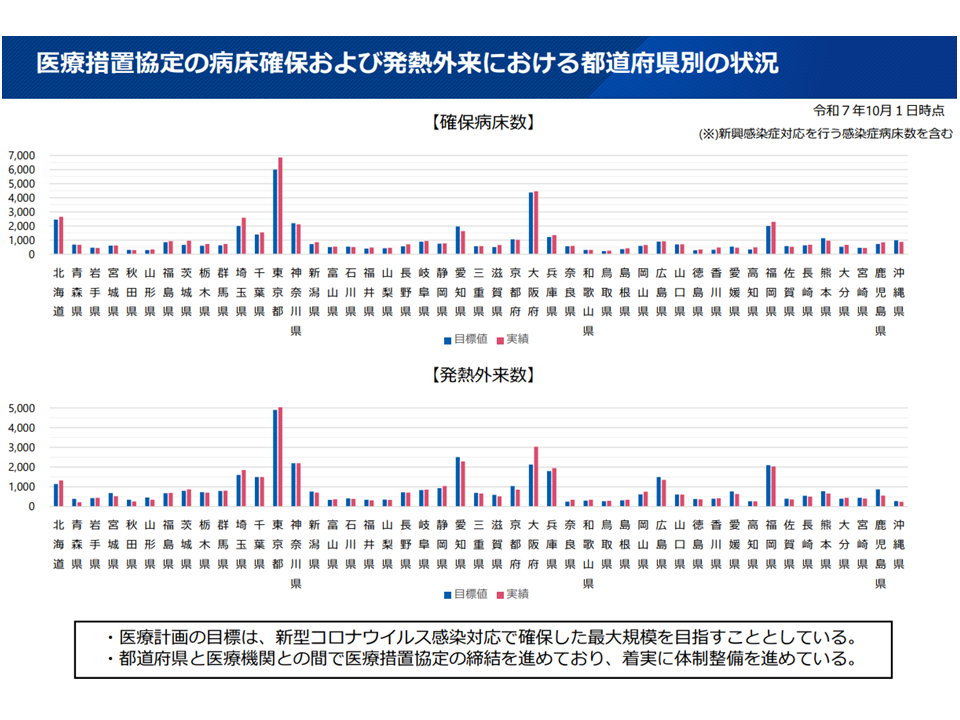
医療措置協定の病床確保等状況(都道府県別)(災害等WG7 251218)
また、次なる新興感染症への平時からの備えとして、地域で▼感染症危機時における役割分担の明確化や実践的な訓練等を行う▼年に1回以上、新興感染症患者の受入研修・訓練を実施する、または外部の研修・訓練に医療従事者を参加させる―ことなどが求められますが、医療機関における訓練の基本的考え方となる指針や訓練のひな形について標準的様式が示されていないため、その実施状況にはバラつきがあります。
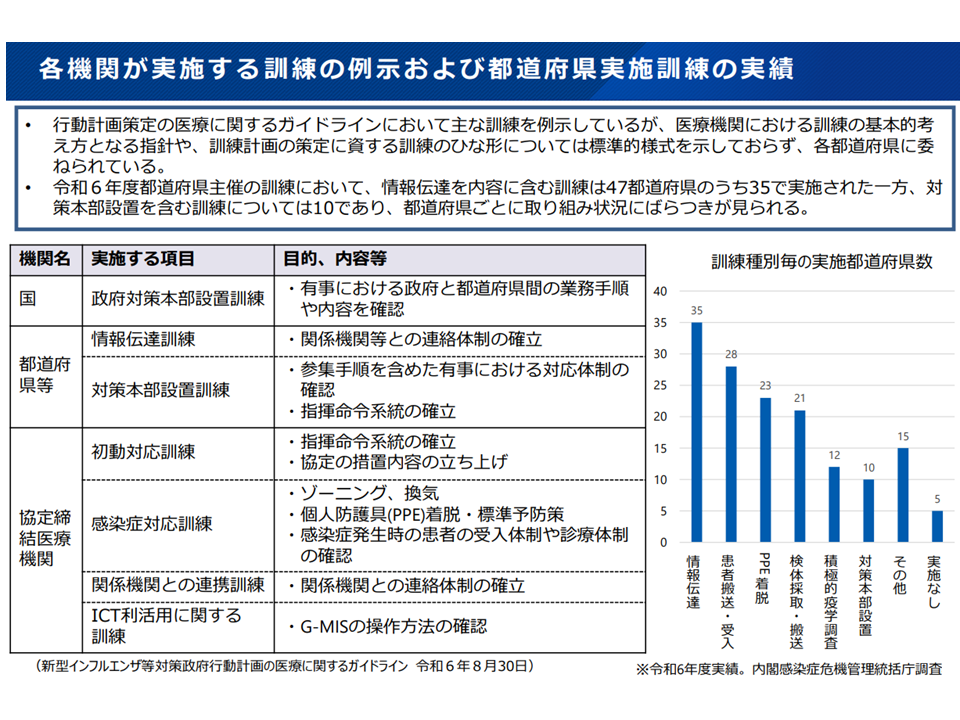
新興感染症に対する訓練等の実施状況は、地域でバラつきが大きい(災害等WG8 251218)

新興感染症に対する平時からの備え(災害等WG9 251218)
このため、厚労省は「新興感染症への対応力向上を目的として、都道府県および協定締結医療機関を対象とした訓練指針および訓練のひな形を示す」ことを検討することを提案し、了承されました。
構成員からは、▼現実的で地域医療機関が参加しやすい訓練指針やひな形とすべき(笹本構成員)▼新興感染症対策の病床等が目標どおり確保されているが、「実際に患者に対応できるのか」を検証すべき。また感染症の専門である医師や看護師の養成が十分可も検証すべき(泉川構成員)▼新興感染症対策の病床確保等について、適宜「目標の見直し」をすべき。地域では人口減によるベッド削減も進んでいる(人見嘉哲構成員:北海道保健福祉部技監)▼新興感染症対策でも「医療・介護連携」が重要である。コロナ禍でも、医療側が受け入れをストップしたため、介護側が逼迫する事態になった点に留意すべき(高山義浩構成員:沖縄県立中部病院感染症内科副部長)▼訓練は新興感染症対策の入り口であり、地域全体で訓練を進めることが大事である。例えばPPE(マスクやガウンなどの防護ぐ)着脱を多くの医療スタッフ等がスムーズに着脱できるような訓練を進めるべき(齋藤智也構成員:国立感染症研究所感染症危機管理研究センター長)—などの意見が出ています。こうした意見も参考に新興感染症対策の改善論議を進めていきます。
【関連記事】
急性期拠点病院、地域での協議時間を考慮し「遅くとも2028年までに決定」としてはどうか—地域医療構想・医療計画検討会(1)
「医療へのアクセスが難しい地域」も医師少数区域に加えて医療アクセスを補完することで医師偏在を是正—地域医療構想・医療計画検討会
「急性期拠点」病院、高度手術や救急対応に加え「5疾病6事業や災害対応、新興感染症の初期対応」など求める—地域医療構想・医療計画検討会
新たな地域医療構想、在院日数の短縮や病床機能分化等の改革モデルを織り込み、実態に近い必要病床数を設定—地域医療構想・医療計画検討会
新地域医療構想の実現に向け、「病床機能報告」と「診療報酬」との紐づけをどこまで強化・厳格化していくべきか―社保審・医療部会(1)
医師偏在対策のベースとなる医師偏在指標を改善、診療科特性踏まえた「医師の診療科偏在対策」を検討—地域医療構想・医療計画検討会
【急性期拠点機能】は「人口20-30万人ごとに1か所」へ集約、患者の医療アクセスへの配慮も重要視点—地域医療構想・医療計画検討会
【急性期拠点機能】病院、救急搬送・全身麻酔等の診療実績や体制、さらに「病院の築年数」等も勘案して設定—地域医療構想・医療計画検討会
新たな地域医療構想の【急性期拠点機能】等の目安、大都市・地方都市・人口少数地域などに分けて設定しては—地域医療構想・医療計画検討会





