「医療へのアクセスが難しい地域」も医師少数区域に加えて医療アクセスを補完することで医師偏在を是正—地域医療構想・医療計画検討会
2025.11.18.(火)
医師偏在の是正に向けて、例えば人口10万対医師数を基礎に様々な要素を勘案して相対的に医師の多い地域・医師の少ないを判断する「医師偏在指標」を用いて、医師偏在指標が下位3分の1の区域を「医師少数区域」と設定し、医師確保を強力に進めている―。
この医師少数区域に、新たに「へき地尺度」という考え方を導入し、「へき地尺度が上位10%の地域」(医療へのアクセスが困難な地域)も「医師少数区域」に加えてはどうか。ただし、この地域は「医師が少ない」わけではないため、医療へのアクセスの「補完」対策に積極的に取り組むこととしてはどうか―。
また、こうした取り組みは都道府県の「医師確保計画」の中に記載して進めるが、その評価は「目標となる医師数を確保できたか、否か」だけで判断している。しかし都道府県の取り組み状況は様々であり、それを可視化して、進捗状況を管理できるように「医師確保計画の定量的な評価指標」を設定してはどうか―。
11月14日に開催された「地域医療構想及び医療計画等に関する検討会」(以下、検討会)で、こうした議論も始まりました。
目次
医師確保の進捗状況、「目標数を達成できたか」だけでなく、様々な指標で評価へ
検討会では、「新地域医療構想策定ガイドライン」論議とともに、「医師偏在対策の推進」方策なども検討しています(関連記事はこちら)。
医師偏在対策については、昨年(2024年)末に「医師偏在の是正に向けた総合的な対策パッケージ」(以下、パッケージ)が取りまとめられ、「医療法改正案」にその内容が盛り込まれました。
●「医師偏在の是正に向けた総合的な対策パッケージ」はこちら(本体)とこちら(概要)
近く医療法改正案の審議が再開されると見込まれる中、検討会でも「医師確保計画」の見直しや、パッケージの推進に関する論議を始めました。
まず医師確保計画の見直しについて見てみましょう。医師確保計画は、都道府県の作成する医療計画の一部で、次のような形で作成・実施されます(関連記事はこちらとこちら)。
(I)地域の医師確保状況を精緻な指標(医師偏在指標)を用いて相対化(言わば順位付け)し、2次医療圏を▼医師多数区域(医師偏在指標に照らし上位3分の1)▼中間の区域▼医師少数区域(同下位3分の1)—に3区分する
↓
(II)地域の区分に応じた「医師確保計画」(医師確保の方針設定、目標医師数設定、具体的な施策などを記載)を作成する
↓
(III)計画を第1期(2020-23年度)→第2期(2024-26年度)→第3期(2027-29年度)・・・と進め、段階的に、しかし強力に「医師多数区域」から「医師少数区域」への医師移動を促すなどし、「医師の地域偏在を2036年度に解消する」ことを目指す。

医師確保計画の概要(第8次医療計画検討会4 210618)
この医師確保計画について厚労省は、(1)定量的な評価を行う仕組みの導入(2)医師少数区域の設定(3)目標医師数の設定(4)医師偏在指標―について見直し方向案を提示しました。
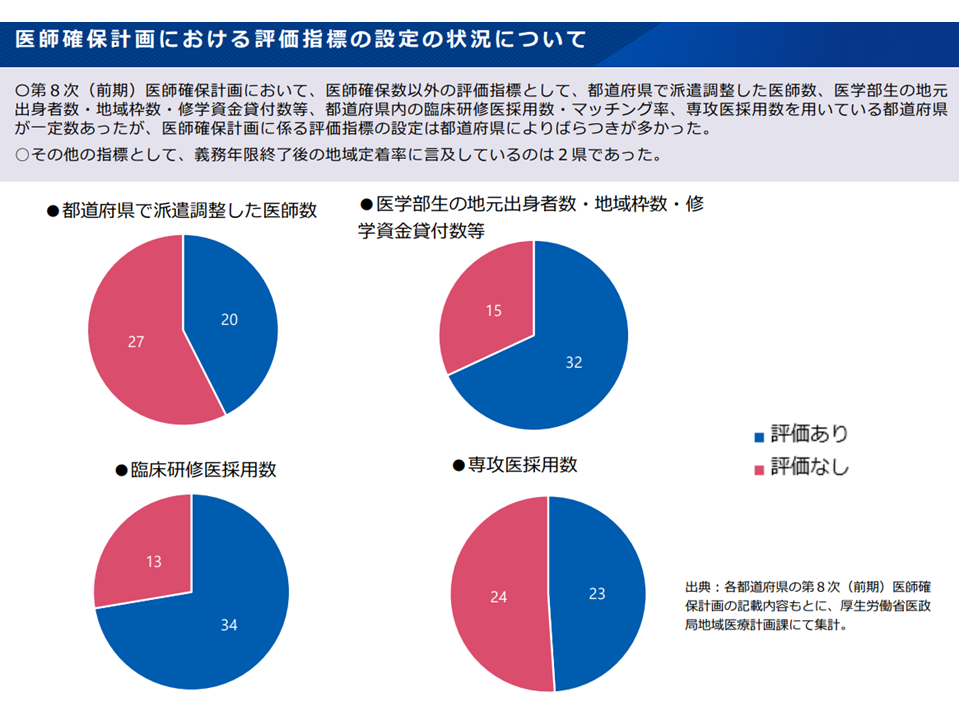
医師確保計画の評価は、現在は「目標医師数を確保できたか、否か」、つまり結果のみで評価しています。しかし医師の確保が非常に難しいテーマであることは論を待たず、結果が出るまでには時間がかかります。また「結果が出ない=何もしていない」ではなく、様々な取り組みを行っていることも述べるまでもありません。
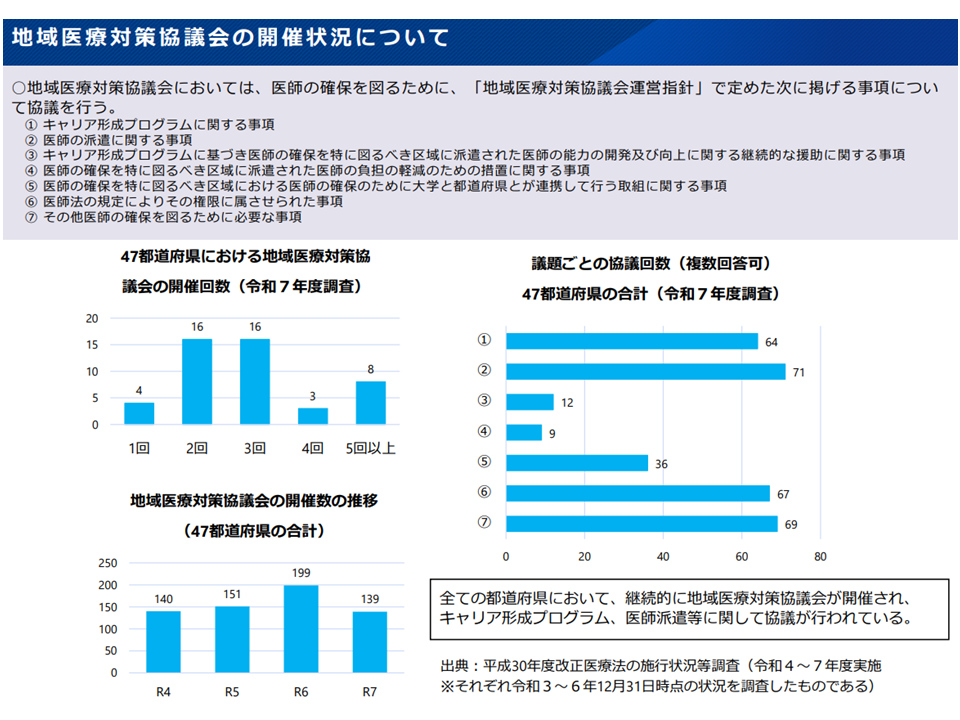
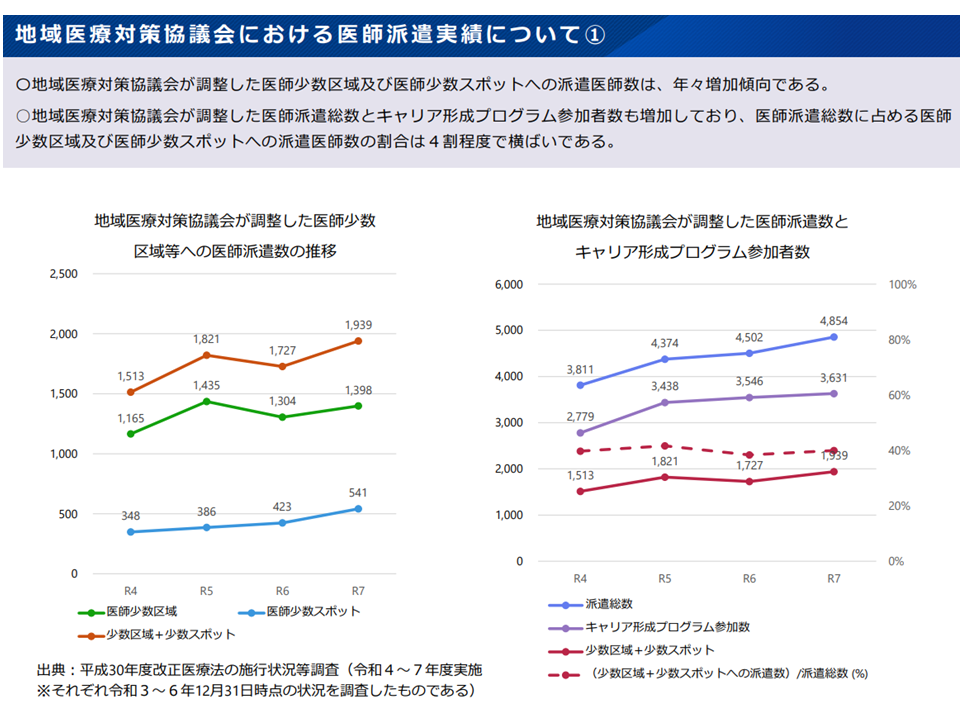
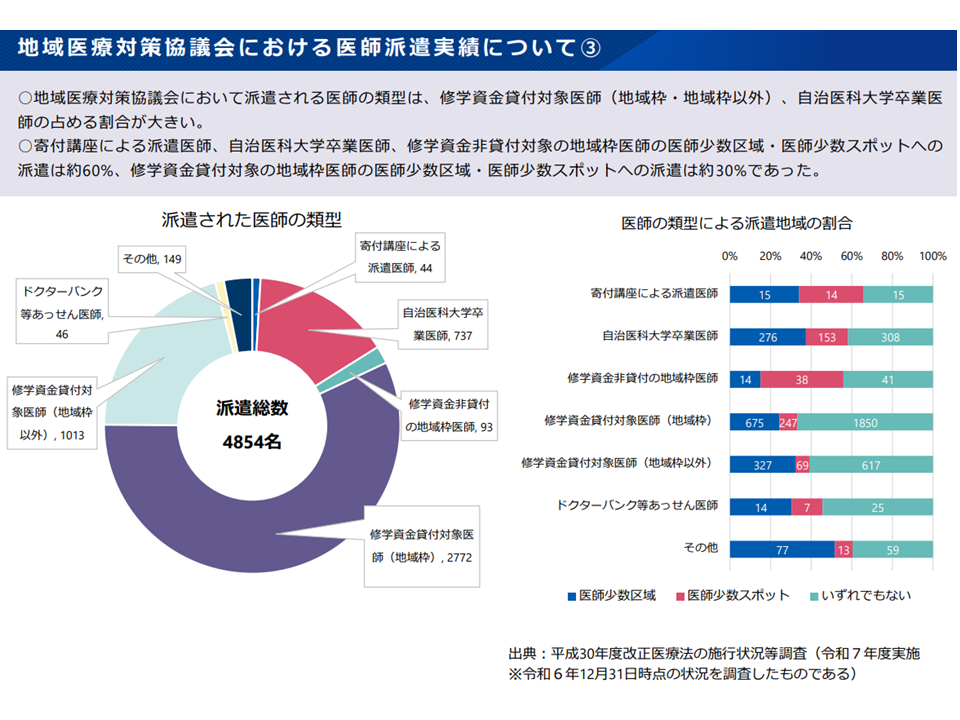
実際に都道府県では「医師の派遣調整」「医学部生への就学資金貸付」「臨床研修医採用」「地域医療対策協議会(地対協:医療関係者や地域住民、関係市町村等で構成される地域医療の在り方を考える会議)を介した医師派遣」などの様々な取り組みを行っています。
ただし、こうした取り組みの実施状況には温度差があり、それを勘案せず「目標達成できたかどうか」だけで都道府県を評価することは好ましくありません。
医師確保計画における評価指標設定状況(地域医療構想・医療計画検討会1 251114)
地対協の状況1(地域医療構想・医療計画検討会2 251114)
地対協の状況2(地域医療構想・医療計画検討会3 251114)
地対協の状況3(地域医療構想・医療計画検討会4 251114)
このため厚労省は(1)で、医師確保計画に係る「定量的な評価指標」を設定する方針を提案。検討会でも歓迎されており、今後、具体的な「評価指標項目」の検討が進められます。
「へき地の度合い」が特に高い地域も「医師少数区域」に加え、医師確保を推進
上述のとおり、医師確保計画では、人口当たり医師数をベースにした「医師偏在指標」(以下、偏在指標)を用いて、都道府県を▼医師多数県(偏在指標が上位3分の1)▼医師数が中程度の地域(多数県・少数県以外)▼医師少数県(偏在指標が下位3分の1)―に区分し、例えば「医師多数県では外部(他県)からの医師誘引は行わない」「医師少数区域では積極的に医師確保に取り組む」などの方針を立てます。
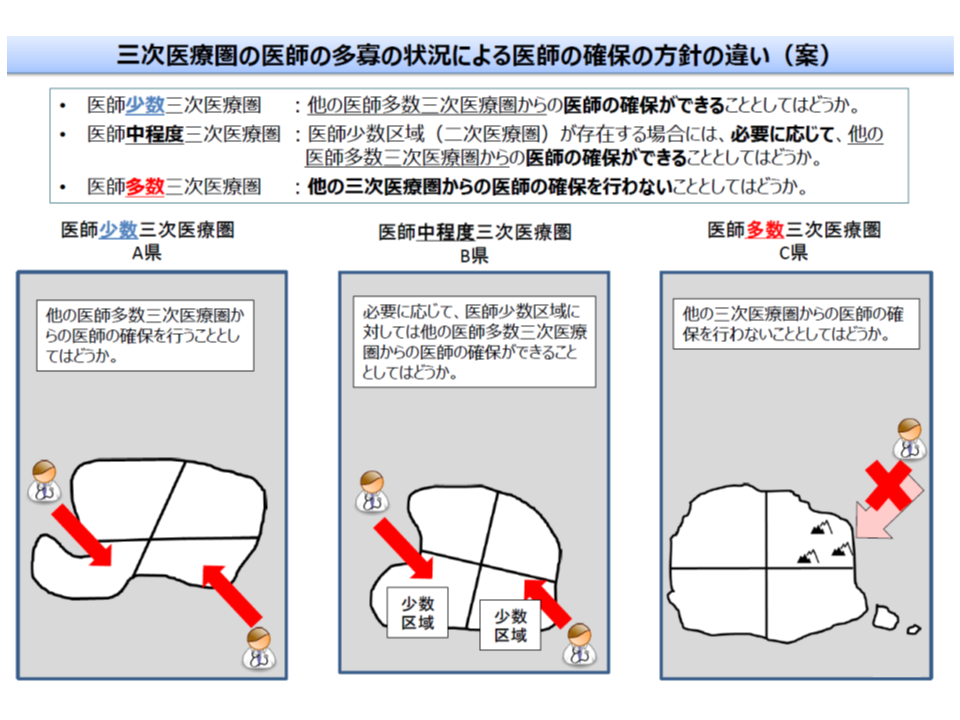
医師多数区域では、偏在の助長を防ぐために、「他地域からの医師派遣など」を医師確保計画に盛り込むことはできない(好ましくない)(その1、3次医療圏)
また都道府県の中にも、医師が多い地域(県庁所在地など)や医師が少ない地域(山間部や離島など)があるため、やはり「偏在指標」を用いて全国の2次医療圏を▼医師多数区域(偏在指標が上位3分の1)▼医師数が中程度の地域(多数区域・少数区域以外)▼医師少数区域(偏在指標が下位3分の1)―に区分し、それぞれの状況に合わせた医師確保方針を立てます。
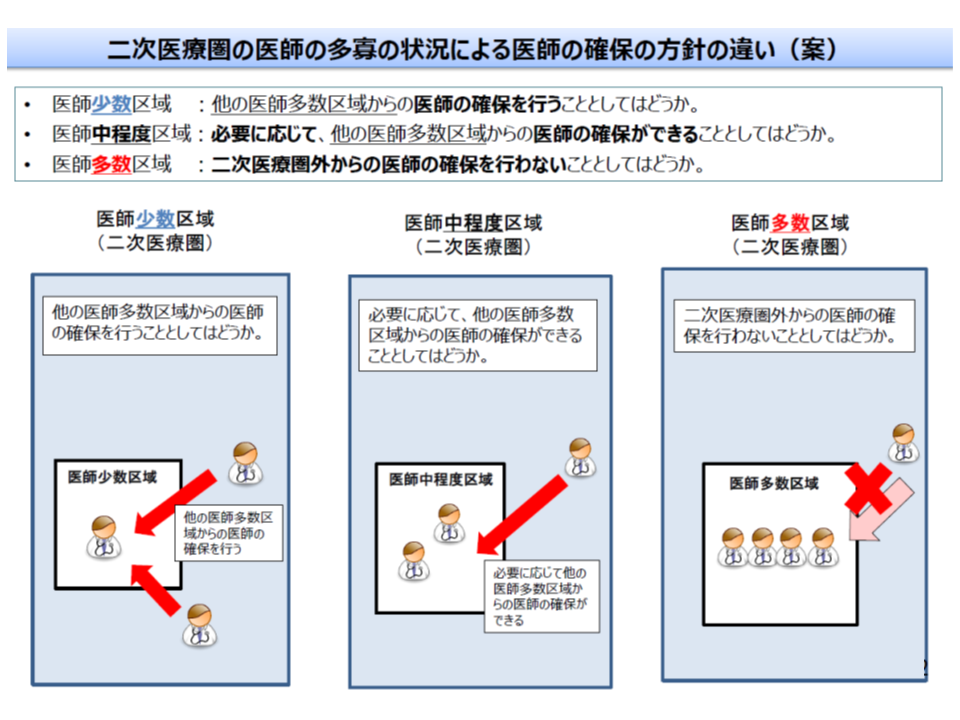
医師多数区域では、偏在の助長を防ぐために、「他地域からの医師派遣など」を医師確保計画に盛り込むことはできない(好ましくない)(その1、2次医療圏)
この偏在指標は、「人口10万人当たり医師数」に、地域患者の受療状況、患者の流出入、医師の性・年齢などを加味したもので、「医師が相対的に多いのか、少ないのか」を精緻に把握することができます。しかし「現場の感覚と若干のずれがあるのではないか」との指摘もあり、今後、▼人口密度や医療アクセスなどの地理的要素▼医師の最新の労働実態―などを踏まえた見直しを検討していくこととなっています(関連記事はこちら)。
医師偏在指標の新設定に向けた最新データ活用(地域医療構想・医療計画検討会5 251114)
あわせて厚労省は、現在、偏在指標をもとに「下位3分の1」として設定している「医師少数区域」について、さらに「偏在指標が中程度の区域のうち、『へき地尺度(RIJ)が特に高い区域』(例えば上位10%)」も新たな「医師少数区域」に設定してはどうか、との考えを提示しました。
「へき地尺度」とは、へき地医療に関わる関係者(医療専門職、行政職、住民)へのアンケート調査等に基づき、▼人口密度▼最寄りの二次・救急医療機関までの直線距離▼離島▼特別豪雪地帯―を項目として選定し「日本国内の医療におけるへき地の度合い」を示す指標です(2023年に作成)。
「へき地尺度が特に高い、上位10%の地域」の医師は、他地域の医師に比べて「対応する診療の幅が大きい」ことが分かっています。これは「医師が少ないため、個々の医師が幅広い領域をカバーしなければいけない」ことを意味しており、「医師確保の必要性が高い」と言えるでしょう。
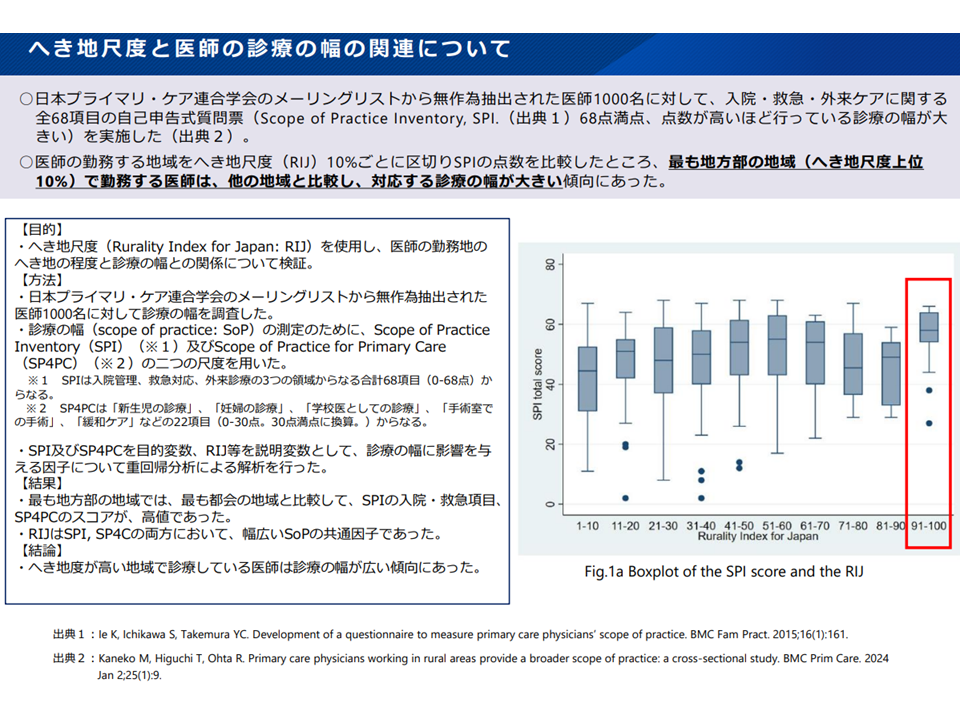
へき地尺度と医師の診療内容(地域医療構想・医療計画検討会6 251114)
現在、松田晋哉構成員(福岡国際医療福祉大学ヘルスデータサイエンスセンター所長)を中心とした研究班で「へき地尺度の精緻化」研究が進んでおり、それを踏まえて「医師少数区域の拡大」を検討していくことになるでしょう。

へき地尺度(地域医療構想・医療計画検討会7 251114)
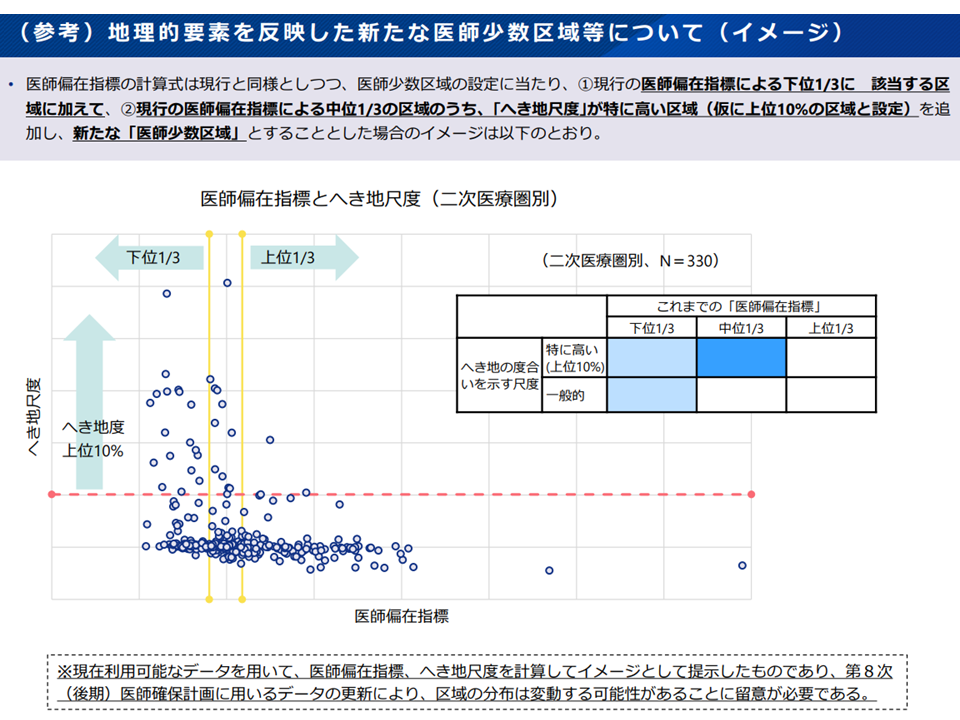
へき地尺度を勘案した場合の医師少数区域(黄色部分、青部分が追加対象)(地域医療構想・医療計画検討会8 251114)
検討会では、こうした内容を歓迎する声が多数でるとともに、▼へき地尺度は「医師偏在の是正」という視点で精緻化すべき。「〇〇の要素も勘案してほしい」との意見が様々出てくると思うが、まずは研究班に任せるべき(土居丈朗構成員:慶應義塾大学経済学部教授、今村知明構成員:奈良県立医科大学教授)▼地理的要素を勘案する際には「病院までの直線距離」ではなく「道路距離や時間」を見るべき(望月泉構成員:全国自治体病院協議会会長、小川祐幸構成員:島根県雲南市健康福祉部保健医療政策課管理監)▼新たに加わる「へき地尺度上位10%の地域」は厳密な意味で「医師が少ない」わけでないので、「医療へのアクセス」を確保(例えばオンライン診療の強化、診療機能の強化など)することで対応すべき(伊藤悦郎構成員:健康保険組合連合会常務理事)▼医療は医療機関だけで完結するものでなく、在宅介護や薬局なども勘案していくべき(坂本泰三構成員:日本医師会常任理事)―などの注文がついています。
こうした声も踏まえながら、さらに具体的に「医師確保に力を入れるべき、医師少数区域」設定の考え方を詰めていくことになります。
「へき地の度合い」が特に高い地域では、「医療アクセスの確保」を重視した取り組みを
区域設定の見直しに関連して、(3)の目標医師数について次のような考え方が厚労省から示されています。
【新たな医師少数区域】(従前の「偏在指標下位3分の1」+新たな「へき地尺度上位10%」)
▽現行の「偏在指標下位3分の1」の区域
→原則として「医師確保計画終了時の医師偏在指標の値が、計画開始時の下位33.3%に相当する医師偏在指標に達するために必要な医師の総数」(下位3分の1を脱するように目標値を設定する、この考え方は従前どおり)としつつ、「各区域における医療提供体制に係る地域医療対策協議会の意見」を踏まえ、各都道府県で決定する(実情を踏まえた調整が可能となる)
▽新たな「へき地尺度上位10%」の区域
→新たに医師少数区域に位置づけるが、医師の地域偏在の解消を図る観点から「従前の医師少数区域『以外』の2次医療圏における目標医師数」(下記)とする(当該地域では「医師が少ない」わけでなく「医療へのアクセスに問題がある」ため、上記の「現行・従前の医師少数区域」との違いがある点に留意)
→そのうえで、地域医療対策協議会の意見を踏まえつつ、▼幅広い診療領域を担える医師や特に不足している診療科の医師の確保▼オンライン診療を組み合わせた不足する診療機能の補完―などにも取り組む
【新たな医師中程度の区域】(従前の「多数区域・少数区域でない地域」から「へき地尺度上位10%」を除外)
▽従前の「医師少数区域以外の二次医療圏における目標医師数」とする(これまでと考え方は変わらず)
【新たな医師多数区域】(従前どおり「偏在指標上位3分の1」)
▽従前の「医師少数区域以外の二次医療圏における目標医師数」とする(これまでと考え方は変わらず)
▽医師多数都道府県では、引き続き「当該都道府県『以外』からの医師の確保は行わない」こととし、国で「医師偏在是正に向けた広域マッチング事業等を通じて、医師多数都道府県の医師少数都道府県への医師派遣の取り組み」を後押しする
こうした方向にも異論は出ていませんが、伊藤伸一構成員(日本医療法人協会会長)は「医師多数都道府県で、当該都道府県『以外』からの医師の確保は行わない」点の実効性確保が重要と訴えています。
医師偏在対策パッケージ、「重点区域設定」などの詳細を詰めていく議論もスタート
次いで、パッケージの実行に向けた取り組みを見てみましょう。「医療法改正案」が近く成立した後に、パッケージの実行に向けた動きが加速化します。
パッケージには、例えば次のような医師偏在対策が盛り込まれています。
(1)医師確保を優先的・重点的に進めるべき地域を【重点医師偏在対策支援区域】として選定し、その地域での支援対象医療機関・必要医師数・医師偏在是正に向けた取り組みなどを盛り込んだ「医師偏在是正プラン」を新たに作成し、強力に医師偏在対策を推進する
(2)医師少数区域等での勤務経験を求める管理者要件の対象医療機関を拡大する
(3)外来医師過多区域における新規開業希望者への地域で必要な医療機能の要請等を強化する
(4)保険医療機関の管理者要件を新設し「保険医療機関(病院に限る)での3年以上の保険医従事経験」などを求める
(5)(1)の「重点医師偏在対策支援区域」における医師確保推進のため「経済的インセンティブ」(当該区域の医療機関に勤務する医師へのインセンティブ、当該区域の医療機関へ医師派遣を行う医療機関へのインセンティブ)を講じる
(6)「全国的な医師マッチング機能の支援」(医師に来てほしい地方医療機関と、地方勤務を希望する医師とのマッチング)、「リカレント教育の支援」(総合診療能力の確保支援)、「都道府県と大学病院等との連携パートナーシップ協定の推進」、「医学部定員・地域枠の在り方見直し」などの実施
このうち(1)の「重点医師偏在対策支援区域」については、厚労省が「109地域」(各都道府県の偏在指標が最も低い2次医療圏、医師少数県の医師少数区域、医師少数区域かつ可住地面積当たりの医師数が少ない二次医療圏(全国下位4分の1)のいずれか)を提示(いわば候補)し、これを参考に都道府県が設定・指定します。
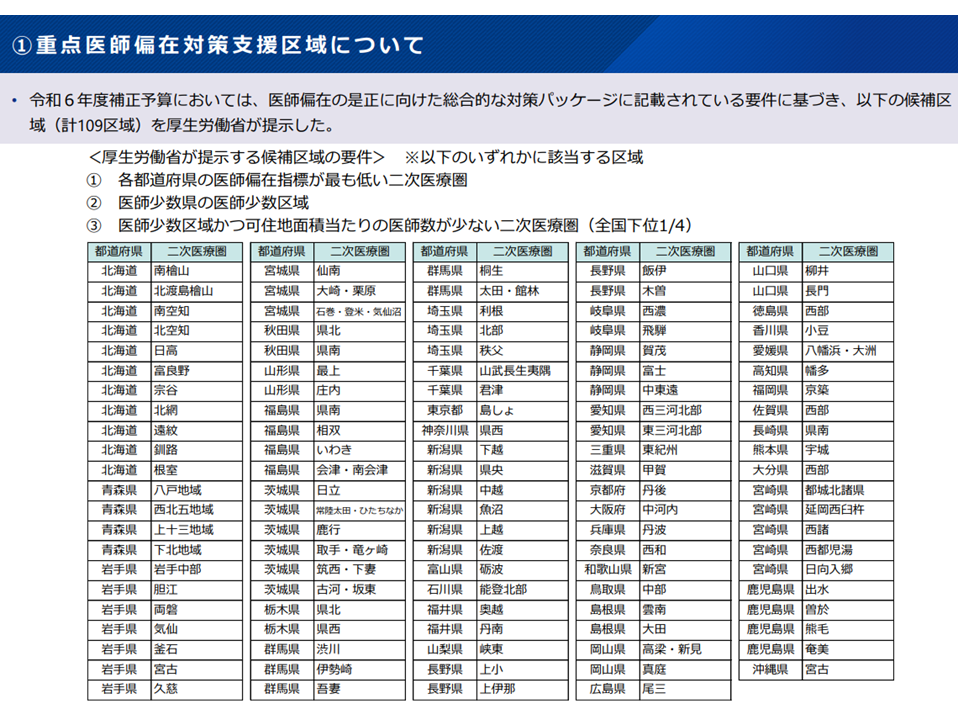
厚労省の示した109の重点医師偏在対策支援区域の候補(地域医療構想・医療計画検討会9 251114)
しかし、厚労省が提示した109地域における2次救急病院数・クリニック数にはバラつきがある、つまり比較的医療機関の多い地域も含まれていることが分かりました。
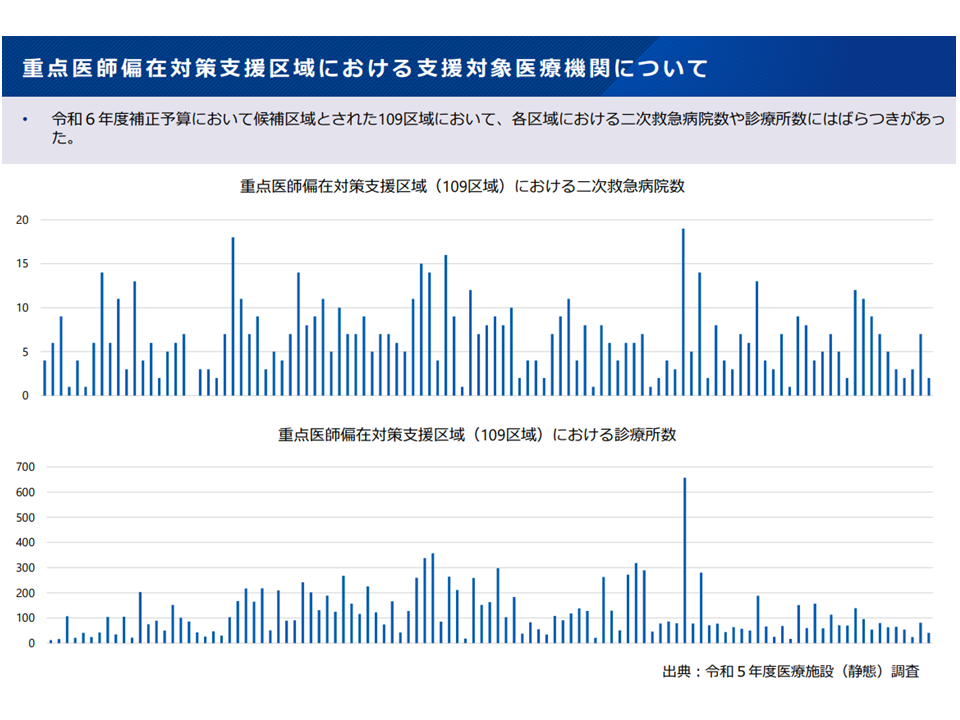
候補区域の医療資源には大きなバラつきがある(地域医療構想・医療計画検討会10 251114)
こうした状況を踏まえて厚労省は、重点医師偏在対策支援区域について▼これまでと同様に、「厚労省で候補地域を提示」→「これを参考に都道府県で地域の実情に応じて、地域医療対策協議会および保険者協議会(上記のように健康保険組合や国民健康保険といった医療保険者の負担で経済的インセンティブが付されるため、保険者の意見も聞く)に協議したうえで設定」する▼区域内の必要医師数は、「厚労省の候補区域の要件」((各都道府県の偏在指標が最も低い2次医療圏、医師少数県の医師少数区域、医師少数区域かつ可住地面積当たりの医師数が少ない二次医療圏(全国下位4分の1)のいずれか)を脱することができるために必要な医師数とすることを原則に、地域医療対策協議会・保険者協議会に協議したうえで設定する▼候補区域間・区域内で医療資源にばらつきがあるなかで「都道府県が優先して支援を行う対象医療機関」の考え方を国で一定程度示す―との考えを示しました。
これらの考えに対し検討会では、▼人口数が多いと偏在指標が小さくなりがちである。重点医師偏在対策支援区域は「必ず指定しなければならないわけではない」点(この点は厚労省も確認)をより明確にすべき(今村知明構成員)▼都道府県によっては「厚労省の候補区域以外を設定・指定できない」と考えることがある。例えば少数スポット(医師多数区域にあるが、一部市町村などで極めて医師が少ないケース)も対象にできることなどを丁寧に周知・説明してほしい(望月構成員、坂本構成員)▼区域内で「優先的に支援する」医療機関の考え方を具体的に示すべき(伊藤悦郎構成員、川又竹男構成員:全国健康保険協会理事)▼重点医師偏在対策支援区域に指定した場合、当該医療機関への継続的なフォロー(患者数が少なく経営が困難)が重要となる(伊藤真一構成員)―などの意見が出ています。
あわせて厚労省は、重点医師偏在対策支援区域における医師確保などの方針を明確化する「医師偏在是正プラン」(医師確保計画の一部となる)について、都道府県が作成する際の拠り所となる考え方(基本方針)を下図表のように設定する考えも示しています。異論・反論は出ておらず、今後、より具体的な内容を詰めていきます。

医師偏在是正プランの内容案(地域医療構想・医療計画検討会11 251114)

医師偏在是正プランは医師確保計画の一部となる(地域医療構想・医療計画検討会12 251114)
また(2)は「医師少数区域等での勤務経験」を認定し、この認定を将来の「医療機関の管理者(つまり院長)の要件とする」仕組みについて、拡充を図るものです(関連記事はこちら)。
ただし、この仕組みについては▼院長の成り手が、かえって減ってしまわないか懸念している(今村知明構成員)▼院長要件には「医師少数区域等での勤務経験」以外の要素も勘案すべき(猪口正孝構成員:全日本病院協会副会長)▼管理者・院長に求められる資質と、「医師少数区域等での勤務経験」とは必ずしも一致しない。「私は院長になる気はないので、医師少数区域への派遣は断ります」などの事態が生じないようにしてほしい(望月構成員)―など、医療提供サイドの構成員から多くの指摘が出ています。
今後、どういった運用を図っていくのか注目する必要があります。
このほか検討会では、▼医師確保に積極的な自治体の好事例などを横展開する意見交換会などを設けてはどうか(鈴木美穂構成員:マギーズ東京共同代表理事)▼自治体で廃止確保のために就学資金貸与などを行っているが、自治体財政も厳しい(地域医療介護総合確保基金を活用できるが、自治体負担も発生する)。国による支援の充実を期待する(玉川啓構成員:福島県保健福祉部次長(健康衛生担当))―などの意見も出ています。
医師確保計画は「3年単位」の計画であり、現在は「2024-26年度」の第2期計画が稼働しています。「2027-29年度」を対象とする第3期計画に向けて、上記のような議論をさらに続け、今年度中(2026年3月末まで)の意見取りまとめを目指します。
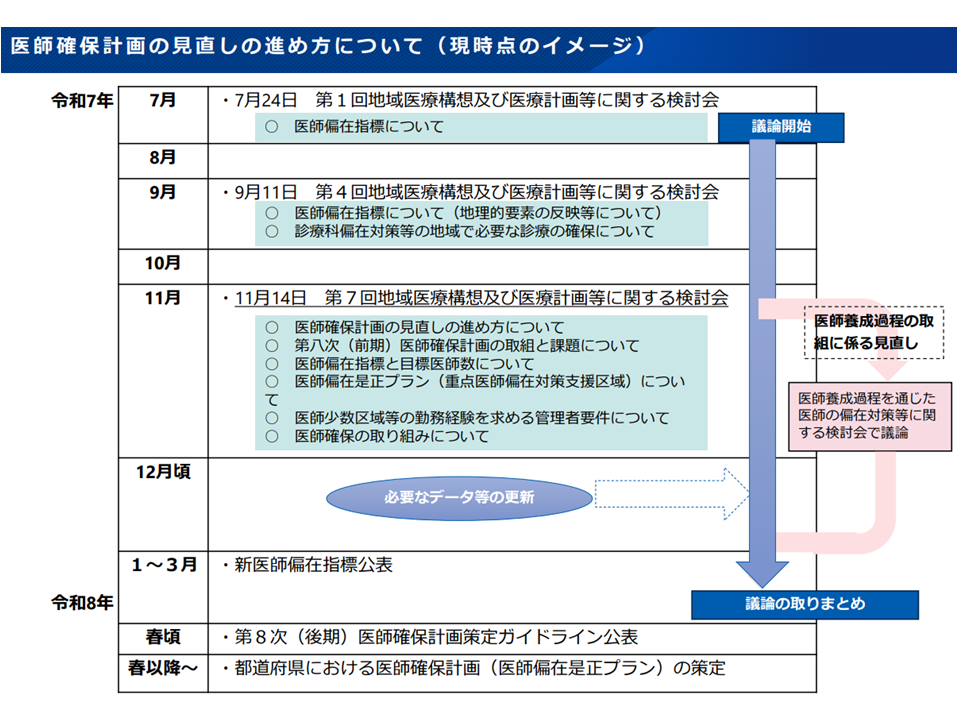
医師確保計画見直しスケジュール案(地域医療構想・医療計画検討会13 251114)
【関連記事】
医師偏在対策のベースとなる医師偏在指標を改善、診療科特性踏まえた「医師の診療科偏在対策」を検討—地域医療構想・医療計画検討会
2027年度以降の医学部入学定員、同じ医師少数県でも「より医師の地域定着に力を入れている」ところに優先配分を—医師偏在対策検討会
医師多数県でも「自県大学出身医師」に大きく依存している地域もある点踏まえ、2027年度以降の医学部入学定員を検討—医師偏在対策検討会
2027年度の医学部入学定員、医師の地域定着進めながら、「地域に大きな影響が生じない」範囲で適正化(漸減)を図る—医師偏在対策検討会
医師偏在是正に向けた「総合的な対策パッケージ」を策定、経済的インセンティブ含め「全世代の医師」に協力求める—福岡厚労相
保険医療機関の管理者(院長など)に「3年以上の病院勤務」経験を新たに求める、現職院長等には配慮—社保審・医療保険部会(1)
新たな地域医療構想・医師偏在対策・医療DX・オンライン診療法制化など「医療提供体制の総合改革」案とりまとめ—社保審・医療部会
医師偏在対策を大筋で了承、「医師少数区域等で勤務する」医師の手当て増額を行う経費の一部を保険者にも拠出求める—新地域医療構想検討会
規制的手法も含めた医師偏在対策、地域医療構想実現に向けた知事権限強化、2025年度薬価改定」(薬価の引き下げ)などを実施せよ―財政審
医師偏在是正に向け「外科医の給与増」・「総合診療能力を持つ医師」養成・「広域連携型の医師臨床研修」制度化等が重要—医師偏在対策等検討会
医師偏在対策に向けた経済的インセンティブの財源、一部を医療保険料に求めることに賛否両論—社保審・医療保険部会(1)
「医師確保の必要性が高い地域」医療機関に勤務する医師の手当増額、そこへ医師を派遣する医療機関等への支援など検討—新地域医療構想検討会
急性期病院の集約化・重点化、「病院経営の維持、医療の質の確保」等に加え「医師の診療科偏在の是正」も期待できる—医師偏在対策等検討会
医師偏在是正に向けた「規制的手法」に賛否両論、外来医師多数区域での新規開業をより強く制限すべきか—新地域医療構想検討会(1)
医師偏在是正に向け、「医師多数県の医学部定員減→医師少数県へ振り替え」「総合診療能力を持つ医師養成」など進めよ—医師偏在対策等検討会
「医療保険制度での医師偏在対策」論議スタート、「保険料を保険給付『以外』に支弁する」ことに異論も—社保審・医療保険部会
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)





