2027年度の医学部入学定員、医師の地域定着進めながら、「地域に大きな影響が生じない」範囲で適正化(漸減)を図る—医師偏在対策検討会
2025.1.22.(水)
2027年度の医学部入学定員(うち臨時定員)については、「医師の地域定着・地域偏在の是正」を強力に進めながら、「地域における医師確保への大きな影響が生じない」範囲で適正化(漸減)を図ることとする—。
2026年度の医学部入学定員(うち臨時定員)については、2024年度の臨時定員数を上限として「医師多数県では2割の削減」(一定要件を満たす場合には復元を認める)を行い、その分を「医師少数県の臨時定員増」などに振り向けることとする—。
1月21日に開催された「医師養成過程を通じた医師の偏在対策等に関する検討会」(以下、偏在対策検討会)で、こうした方針が概ね固められました。今後、具体的な調整・配分が進められます。

1月21日に開催された「第9回 医師養成過程を通じた医師の偏在対策等に関する検討会」
目次
2025年度の臨時定員は、前年度から10名減の「975名」に、新潟・群馬で増員
検討会では、名称どおり「医師養成過程を通じた医師の偏在対策」を議論しており、昨年(2024年)には(1)臨床研修の「広域連携型プログラム」の制度化(2)総合的な診療能力を有する医師の育成・リカレント教育(3)医師偏在に配慮した医学部臨時定員の漸減(4)診療科間の医師偏在対策の検討—方針を固め、年末(2024年)の「医師偏在の是正に向けた総合的な対策パッケージ」に盛り込まれました。
1月21日の検討会では、(3)の「医師偏在に配慮した医学部臨時定員の漸減」(臨時定員の削減)について(a)2025年度の定員配分報告(b)2026年度の定員配分方針の決定(c)2027年度の定員の方向性の決定—を議題としました。それぞれについて見ていきます。
医学部の入学定員は、▼恒久定員(下図の青色の部分)▼臨時定員(医師確保が必要な地域・診療科のための「暫定増」(下図の黄色の部分)・地域枠などを設定するための「追加増」(下図の赤色の部分))—で構成されます。
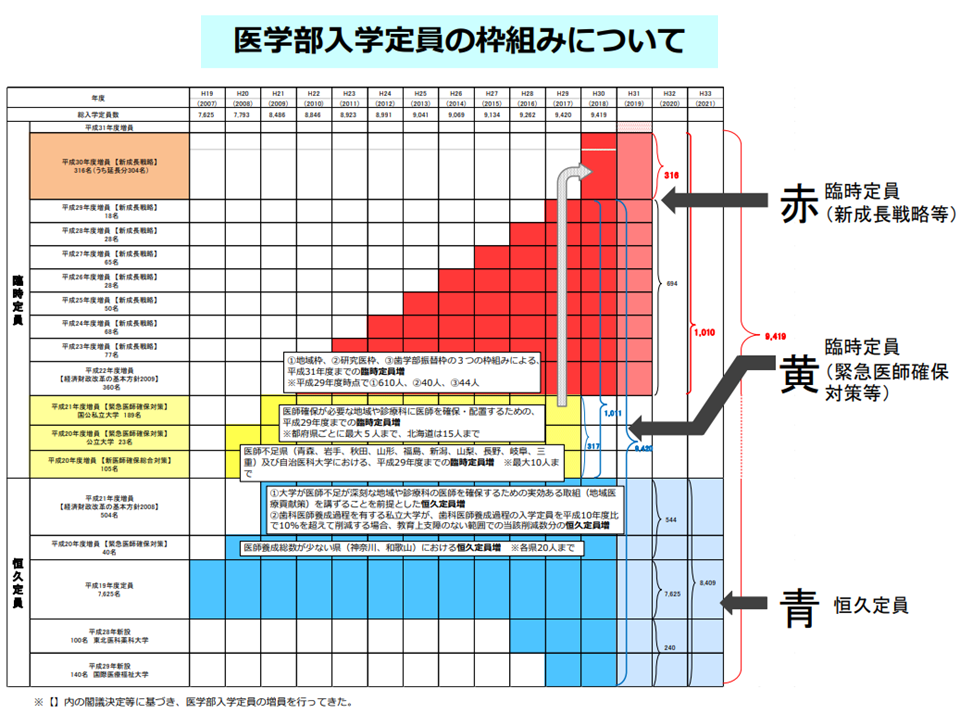
医学部入学定員の構造(医師偏在対策検討会2 240226)
このうち臨時定員枠については、「近い将来、医師過剰になる」ことを踏まえ「漸減していく」方針が確認されています。
ただし、「医師偏在」が解消していない中で定員減を行えば「偏在が拡大してしまう」との声が地方から出ており、(a)の「2025年度の定員」については、▼2024年度の臨時定員総数(9403名)を上限とする▼医師多数県では、臨時定員を0.8掛け(2割削減)し、恒久定員内地域枠を4%以上設けている場合には一定の復元を認める▼医師少数県で「2024年度よりも増員」意向がある場合には、意向に沿った臨時定員の増員を認める▼臨時定員研究医枠について増員を認める—といった方針が固められました(関連記事は、こちら)。
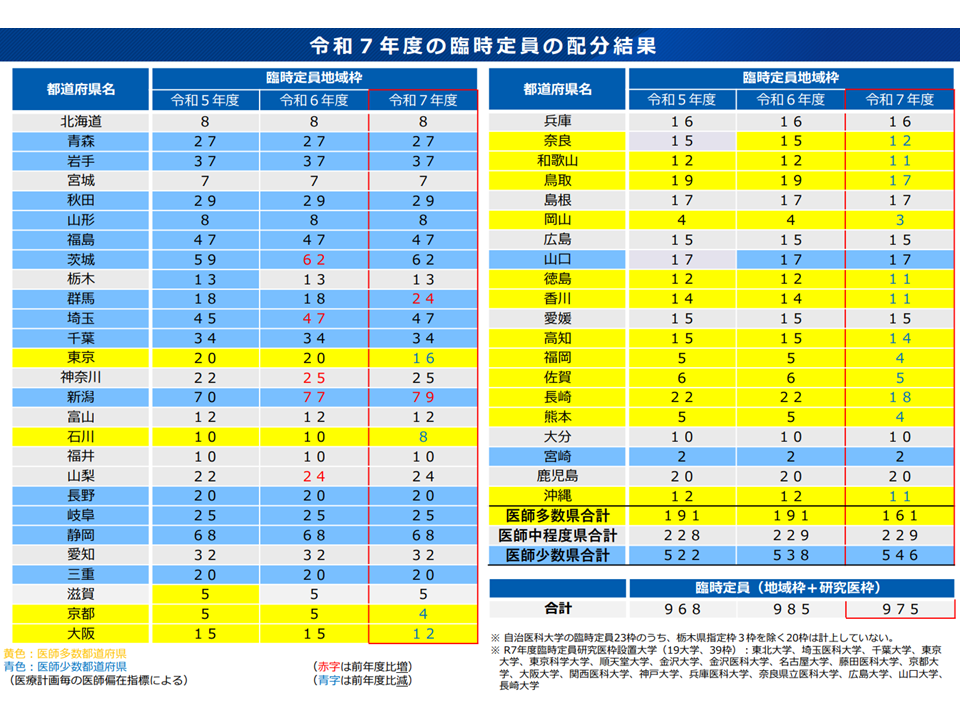
今般、この方針に沿った、次のような具体的な配分内容が報告されました。
▽総定員(恒久定員+臨時定員):9393名(2024年度(9403名)から10名減)
▽臨時定員総数:975名(2024年度(985名)から10名減)
▼医師多数県の臨時定員総数:161名(2024年度(191名)から30名・15.7%減)
▼医師少数県の臨時定員総数:546名(2024年度(538名)から8名増)
▼医師中程度県の臨時定員総数:229名(2024年度から増減なし)
▼臨時定員研究医枠:39名(2024年度(27名)から12名増)
▼臨時定員増となった医師少数県
・群馬県(2024年度の18名から6名増の24名)
・新潟県(2024年度の77名から2名増の79名)
▼復元(恒久定員内地域枠4%以上)が認められた医師多数県
・和歌山県、鳥取県、徳島県、高知県、沖縄県
2025年度の臨時定員配分(医師偏在対策検討会2 250121)
2025年度の医学部入学定員総数は9393名(医師偏在対策検討会1 25医学部医学科0121)
この配分結果については、▼医師少数県では、皆「医師が足りない」と言い、臨時定員の増員が認められることになったが、実際の2県のみしか増員要請がなかった。その背景(指導医不足なのか?設備不足なのか?財源問題なのか?など)を詳しく調査・分析すべき(神野正博構成員:全日本病院協会副会長)▼医師少数県では「医師の育成」促進も難しい状況のようだ。医師多数県などで「医師少数県で働く医師」の育成を肩代わりしてもらう仕組みを拡充することなども考えてはどうか(木戸道子委員:日本赤十字社医療センター第一産婦人科部長)—といった指摘が出ています。
例えば、指導する側の医師(大学医学部の教官など)が限られる中で安易に学生を増やせば、教育の質が低下しかねません。また各大学医学部の設備にも限りがあります。さらに「将来の医学部入学定員漸減」を考慮したときに、やはり定員増には二の足を踏むことも考えられるでしょう。「増員の要望がないので、医師確保に困っていない」わけではない点に留意する必要があります。
2026年度の医学部入学定員、「医師多数県から医師少数県」へのシフト進める
次に(b)の「2026年度の定員配分」について見てみましょう。
骨太方針2024において「2026年度の医学部定員の上限を、2024年度の医学部定員を超えない範囲で設定する」考えが示され、検討会ではこれまでに▼2024年度の医学部総定員数を上限とし、「2025年度の臨時定員の枠組み」(上記)を暫定的に維持する▼地域における恒久定員内地域枠設定状況、若手医師・高齢医師の状況なども勘案して「地域における医師の確保に真に必要な範囲で臨時定員の設置」を認める」—考えを固めています。医師多数県であっても「若手医師が少ない、高齢医師が多い」場合には、将来「医師不足に陥る」可能性がある点を考慮する考え方です(関連記事はこちら)。
1月21日の検討会では、こうした考え方を踏まえた具体的な配分方針(2026年度)案が厚生労働省から示されました。上述した「2025年度の配分方針」をベースに、地域における医師の年齢構成を踏まえたものとなっています。
▽2024年度の臨時定員総数(9403名)を上限とする
▽医師多数県の臨時定員の調整
▼「2025年度の臨時定員」から「2024年度の臨時定員×0.2」を減算する
▼以下の事情がある場合には調整(復元)を行う
・2026年度までに恒久定員内地域枠を4%設置(恒久定員100名あたり4名以上)する場合に「2024年度の臨時定員×0.1」の復元を行う
・上記に加え、「35歳未満の若手医師割合が全国下位2分の1」(福岡、鳥取、高知、佐賀、長崎、香川、徳島、熊本)あるいは「75歳以上の高齢医師割合が全国上位2分の1」(徳島、長崎、熊本、和歌山、香川、高知、鳥取、石川、岡山)の場合に「2024年度の臨時定員×0.1」の復元を行う
→恒久定員内地域枠要件・若手医師/高齢医師要件の双方に合致する医師多数県では、完全復元となる
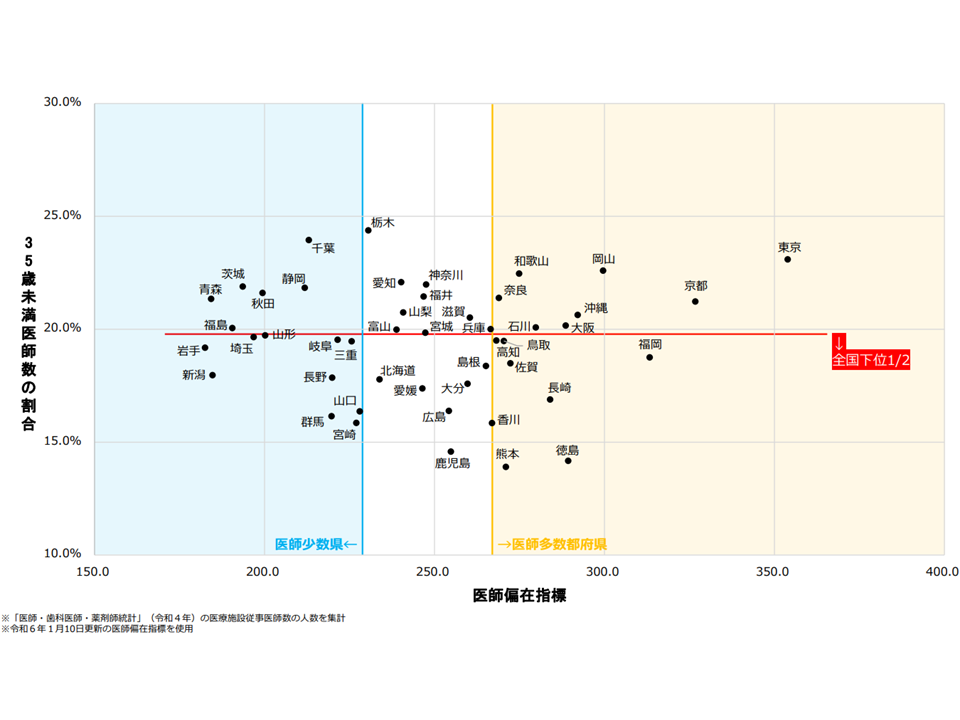
都道府県別の若手医師割合(医師偏在対策検討会3 250121)
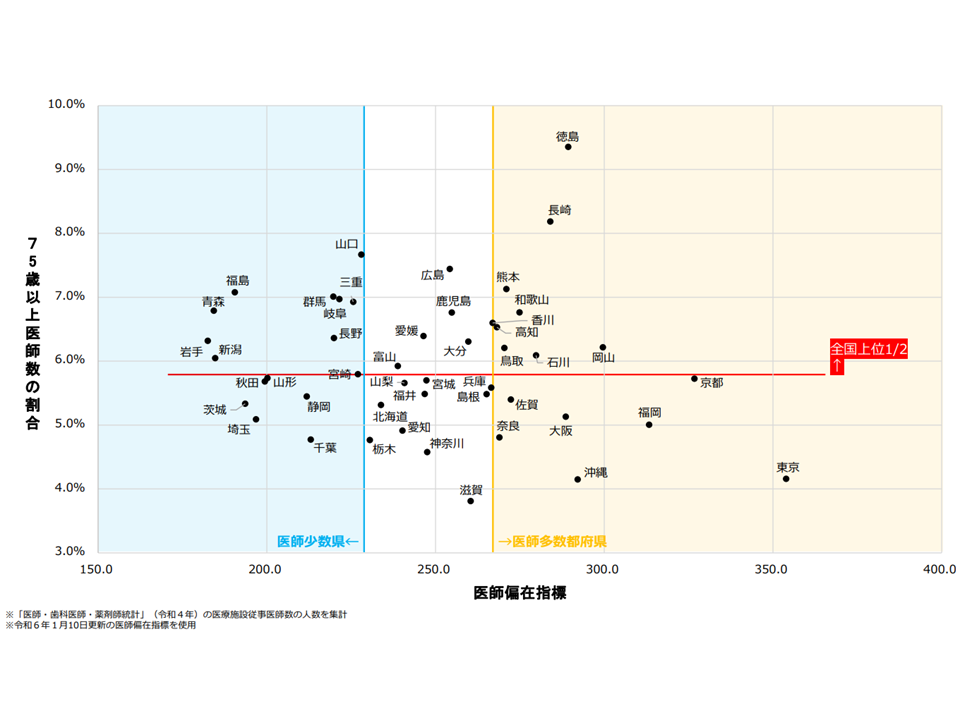
都道府県別の高齢医師割合(医師偏在対策検討会4 250121)
▽医師少数県の臨時定員の調整
→「臨時定員の要件を満たしつつ、教育・研修体制が維持される範囲内で2025年度比増」とする意向がある場合には、原則として意向に沿った配分を行う(増員を認める)
→恒久定員内地域枠を一定程度設置するなど、更なる県内の偏在対策に取り組むことが望ましい
▽残余臨時定員数の調整
→上記対応を行った上で、「2026年度の臨時定員総数<2025年度の臨時定員総数(9393名)」となる場合には、次の調整を行う
・2026年度までに恒久定員内地域枠を4%設置(恒久定員100名あたり4名以上)する医師中程度県では、「2025年度比増」とする意向がある場合には、医師少数区域等に従事する枠となっているかなど地域枠の趣旨の範囲内で配分を行う(増員を認める)(臨時定員の要件を満たした上で、必要に応じて教育・研修体制、医師少数区域への地域枠医師の配置状況や診療科選定の状況、若手の医師数、医師偏在指標の多寡、過年度の臨時定員充足率・離脱状況等についても考慮する)
・臨時定員研究医枠について「2025年度比増」とする希望がある場合には、その趣旨の範囲内で配分を行う(増員を認める)
構成員からは、今後に向けて▼医師偏在指標以外の事情も考慮すべき(神野構成員)▼医師偏在指標は上位・下位3分の1を基準に医師多数・少数を定めている、若手・高齢医師割合についても同じ基準で考えることも検討すべき(印南一路構成員:慶應義塾大学総合政策学部名誉教授)▼地域枠の履行年限(多くは9年以上)をきちんと満たしているのかなども調査していくべき(小笠原邦昭構成員:日本私立医科大学協会)—などの注文が付いていますが、方針そのものに異論・反論は出ておらず、今後、国・都道府県・大学医学部で議論を行い、具体的な配分調整が行われます(結果は来年(2026年)1月頃に公表される見込み)。
2027年度の医学部入学定員、医師定着策進めながら「漸減」する方針を決定
さらに(c)の「2027年度の定員」について見てみましょう。
上述のように、臨時定員枠については、「近い将来、医師過剰になる」ことを踏まえ「漸減していく」方針が確認されています。
しかし、「臨時定員減は偏在対策」とセットで進めよとの声が強いこと、さらに「医学部の定員減は大学の経営・運営にマイナス影響が出てしまう」ことなどを背景に、具体的な「臨時定員の減員」はなかなか進んでいません。
ただし検討会では、現在の臨時定員増を放置すれば「将来医師過剰となり、医療費増や医師の給与減、症例数の分散による医療の質程度などにつながってしまう」ことも繰り返し確認しています(関連記事はこちらとこちら)。
また、新たな地域医療構想においても「患者減が進む中、病院の経営、医療の質を確保するために、急性期拠点病院の集約化・絞り込みを行う」方針も固められています。
こうした状況を勘案し、厚労省は次の2つの大きな方向案を提示しました。「医師の地域偏在対策」を強力に進めながら、臨時定員の適正化を目指すものです。
(A)「地域の医師確保」を強力に進め、医師偏在の是正を推進する
(B)臨時定員について「地域における医師確保への大きな影響が生じない」範囲で適正化(漸減)を図る
まず(A)では、昨年末(2024年末)に固められた「医師偏在の是正に向けた総合的な対策パッケージ」の進捗状況も眺めながら、▼「恒久定員への地域枠」設置▼一般枠医師(地域枠・地元枠でない医師、医学部定員の大多数を占める)の地域定着策—などをさらに検討・推進していくことになります。
医師偏在対策においては「地域枠が最も効果が高い」と指摘されます。しかし、上述のように臨時定員は「将来的に削減していく」方針が合意されていることから、「恒久定員」の中に設置することが極めて重要となるのです。この考え方に基づいて、上述した「恒久定員内地域枠の設置をした場合に、臨時定員の一定程度の復元を認める」仕組みも構築されています。
宮崎県・宮崎大学における好事例報告なども踏まえ、今後、さらに「恒久定員内地域枠」の推進策が検討されます。
なお、この点に関連して小笠原構成員は「私大では恒久定員内に地域枠を設けることは難しい。国公立大とは分けて考えるべきではないか」と指摘しています。私大医学部では高額な入学金・学費が必要となるため、地域枠・地元枠には出願者が集まりにくいという事情もありそうです。もっとも地域枠等の設置に力を入れる私大等もあり、今後、どう議論していくかに一定の注目が集まります。
また、地域枠医師は「定められた医療機関で一定期間(主に9年以上)勤務する」ことが義務付けられ、医師偏在対策に大きな効果がありますが、医学生全体の14%にとどまります。このため、大多数を占める「地域枠でない一般枠の医師」に、「いかに地域に定着してもらうか」が、地域の医師確保に向けて非常に重要となります。今後、構成員が知恵を絞り具体策を検討していくことになります。
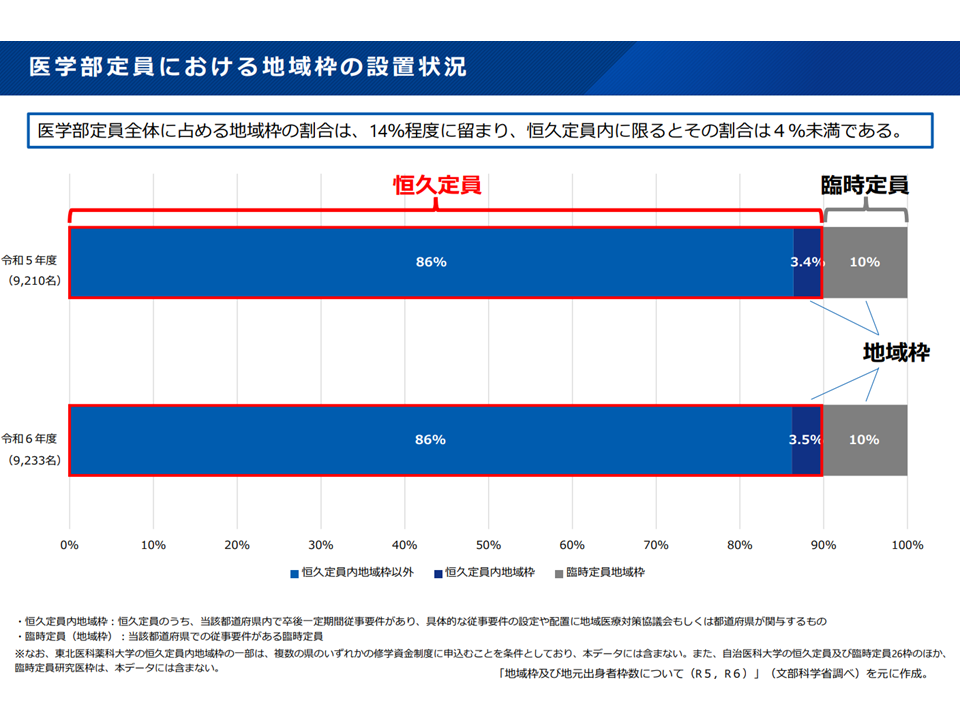
地域枠医師よりも一般枠医師のほうがはるかに多く、個の一般枠医師の「地域定着」が重要である(医師偏在対策検討会5 250121)
この点については、▼医学部教育の中で地域医療従事の重要性を強調していくべき。また都市部と地方とでオンライン診療の要件を変えることなども検討してはどうか(神野構成員)▼教育も重要だが、地域医療の現場を見せることがさらに重要ではないか(小笠原構成員)—などの声が出ています。
他方、今村英仁構成員(日本医師会常任理事)は「『医師の地域定着』をエンドポイントに置いているが、若手医師に「一生、地方で勤務してほしい」と望むことは難しいかもしれない。「定着」以外の仕組みも検討してはどうか」と提案。関連して横手幸太郎構成員(国立大学病院長会議特任委員)は「かつては大学の医局が医師偏在をコントロールする役割を担っていた(教授が医師の勤務地を差配)が、新医師臨床研修制度でその役割を果たせなくなった。今後、大学医局に再びその機能を持たせるのか、別の仕組みを設けるのか、それがなければ、どれだけ医師を養成しても地域に医師は赴かない」と指摘しています。
今村構成員・横手構成員のコメントからは、実施主体は別にして「医師が定期的に地域に派遣される仕組み」(ローテート方式)構築の重要性が伺えます。地方の医療現場からは「断続的に医師が派遣されるのではなく、短期間でもよいので、連続して、常に医師が派遣される仕組み(A医師が数か月派遣され、A医師が期間病院に戻った後も、すぐに別のB医師が派遣される仕組み)が重要である」との声が出ており、今後、こうした仕組みの検討も重要論点の1つになってくるかもしれません(関連記事はこちら)。
もっとも、こうした医師偏在対策・地域定着対策の効果が出るまでには一定の時間がかかります。「効果が出るまで臨時定員の漸減を行わない」となれば、上述した「医師過剰による弊害」が顕在化し、取り返しのつかない状況に陥ってしまうでしょう。
そこで厚労省は(B)として「地域における医師確保への大きな影響が生じない範囲で臨時定員の適正化(漸減)を図る」考えを打ち出しました。1月21日の検討会でも異論・反論は出ていませんが、「『地域における医師確保への大きな影響が生じない範囲』が極めて重要である」と神野構成員らは強調しています。今後、各種のデータも参考にしながらが「2027年度にはどの程度の減員を行うのか」などを探っていくことになります。
この点については、木戸構成員は「人口減・患者減が進む中、毎年9000名超の医師養成を行う必要があるのか、またそれを継続できるのか、しっかり考えるべきである。病院の統廃合が急速に進む点も勘案しなければならない」と強調しています。
もっとも「空手形で臨時定員を漸減する」ことには地方から強い反発が出てくることは想像に難くありません。このため上述の「医師の地域定着」策などを具体化していくことが非常に重要となります(この点の理解が得られれば、臨時定員漸減論議が進みやすくなる)。
【関連記事】
医師偏在是正に向けた「総合的な対策パッケージ」を策定、経済的インセンティブ含め「全世代の医師」に協力求める—福岡厚労相
医師偏在是正に向け「外科医の給与増」・「総合診療能力を持つ医師」養成・「広域連携型の医師臨床研修」制度化等が重要—医師偏在対策等検討会
急性期病院の集約化・重点化、「病院経営の維持、医療の質の確保」等に加え「医師の診療科偏在の是正」も期待できる—医師偏在対策等検討会
医師偏在是正に向けた「規制的手法」に賛否両論、外来医師多数区域での新規開業をより強く制限すべきか—新地域医療構想検討会(1)
医師偏在是正に向け、「医師多数県の医学部定員減→医師少数県へ振り替え」「総合診療能力を持つ医師養成」など進めよ—医師偏在対策等検討会
「医療保険制度での医師偏在対策」論議スタート、「保険料を保険給付『以外』に支弁する」ことに異論も—社保審・医療保険部会
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)





