【急性期拠点機能】は「人口20-30万人ごとに1か所」へ集約、患者の医療アクセスへの配慮も重要視点—地域医療構想・医療計画検討会
2025.8.29.(金)
新たな地域医療構想では、全国の病院等に対し、これまでの「病床機能報告」に加えて、新たに「医療機関機能報告」も求める。医療機関機能のうち「地域ごとに整備する機能」として、▼高齢者救急・地域急性期機能▼在宅医療等連携機能▼急性期拠点機能▼専門等機能—の4機能がある—。
このうち急性期拠点機能に関しては「人口20-30万人ごとに1か所設定する」こととし、それを可能とするような構想区域を設定すべき—。
すると、地域によっては「複数の構想区域を合併する」ことなども必要になるが、その際、患者の医療アクセスが適切に確保されるよう、オンライン診療や巡回診療、医師派遣、隣接都道府県との連携などを合わせて進める必要がある—。
また、どの病院が急性期拠点機能を持っているかの判断にあたっては、「救急搬送受け入れ件数」や「全身麻酔手術件数」を指標に据えて規準を検討していってはどうか—。
8月27日に開催された「地域医療構想及び医療計画等に関する検討会」(以下、検討会)で、こうした議論が行われました。いった考え方が厚生労働省から示されました。さらに議論を深めガイドライン等に盛り込む内容を詰めていきます。

8月27日に開催された「第3回 地域医療構想及び医療計画等に関する検討会」
目次
「人口20-30万人ごとに1つの急性期拠点機能病院を設定する」考えをベースとせよ
昨年末(2024年末)に「新たな地域医療構想」に関する議論がまとまり、医療法改正案として国会で審議されています。法案は本年(2025年)8月28日時点で継続審議中ですが、「来年度(2026年度)に各都道府県で新地域医療構想(将来の地域医療提供体制の設計図)を策定する」→「2027年度から新地域医療構想の実現に向けた取り組みを各都道府県等で進める」というスケジュールが描かれていることから、検討会では「改正法成立を待たずに検討を進められる部分」の議論を行っています(関連記事はこちらとこちらとこちら)。
8月27日の会合では▼構想区域・医療機関機能▼医療・介護連携▼構想策定の進め方—を議論しました。
まず「構想区域・医療機関機能」に関しては、これまでの議論で▼構想区域を大規模型・地方都市型・人口の少ない地域に分け、それぞれで急性期拠点機能、高齢者救急・地域急性期機能、在宅医療等連携機能、専門等機能の基準を設ける▼急性期拠点機能について、大規模型の構想区域では複数、地方都市型の構想区域では1-複数、人口の少ない地域では1つの病院を整備する—といった形が見えてきています(関連記事はこちら)。
8月27日には、前回の議論を踏まえて、この形をさらに深化させ「人口20-30万人ごとに1つ急性期拠点機能病院を確保する」との目安が示されました(関連記事はこちら)。この目安に従えば、「●●区域は人口が100万人程度なので、3-5か所程度の急性期拠点機能病院を指定すればよい」などと考えることができ、非常に優れた分かりやすい考え方と言えるでしょう。構成員もこの考え方を了承しています。
この目安に従うと、人口の少ない地域、より具体的には「人口20万人に満たない構想区域」の中には、「急性期拠点機能病院を1か所確保する」ことが難しい地域も出てくるでしょう。そこで厚労省は「急性期拠点機能を1つ確保・維持できるか、という観点で構想区域設定の妥当性を点検する」との考えを示しました。必要に応じて「隣接する構想区域と統合し、構想区域内に急性期拠点機能を持つ病院を確保する」ことになります。
構想区域は急性期拠点機能だけでなく、他の医療機関機能の確保や在宅医療、医療・介護連携などを完結できるエリアであることを考慮すれば、▼「急性期拠点機能を担うことができそうな病院」のあたりをつけたうえで「構想区域」をまず設定する→▼診療実績(後述するように救急搬送受け入れ件数や全身麻酔手術件数など)等を踏まえて「急性期拠点機能」を指定する—という順序で考えることになるでしょう。
さらに、この考えを推し進めると、構想区域は地域の医療提供体制全体のベースとなることから「最優先で2026年度中に設定する」(2026年度中に必ず明確化しておく)ことが必須となりますが、急性期拠点機能病院は、当初は「候補」病院を多めに見繕っておき、診療実績などを確認しながら「少し時間をかけて急性期拠点機能病院を明確化していく」(2027年3月末時点では「●●地域の急性期拠点機能の候補は◆◆病院、◇◇病院、○●病院」などとバッファを置く)こともあり得なくははいかもしれません(ただし「2040年時点で急性期拠点機能が明確になればよい」わけではないことも述べるまでもない)。
この考えを基本に据えて、「人口規模が非常に小さい構想区域」では、「1か所以上の急性期拠点機能病院を確保する」ために近隣の構想区域との合併・統合をする必要があります。
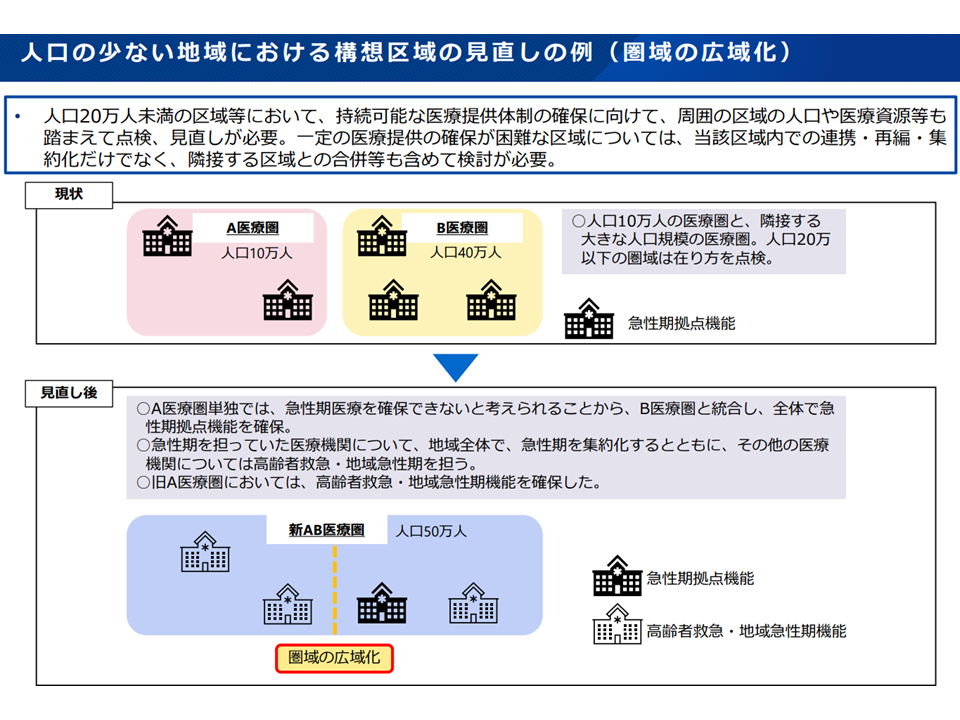
人口の少ない地域では、構想区域の拡大を検討することも重要(地域医療構想・医療計画検討会1 250827)
しかし、構想区域の再編・統合を進めると「構想区域内の急性期拠点機能病院へのアクセスが難しくなる地域・住民」が出てくるでしょう(もちろん、現在でもへき地や無医地区など医療アクセスが難しい地域がある)。これを放置することは許されず、厚労省は「オンライン診療や巡回診療、医師派遣、隣接都道府県との連携、通院・宿泊に係る負担への支援などの工夫をして、医療アクセスの確保を検討する」よう都道府県に求めていく考えも示しています。
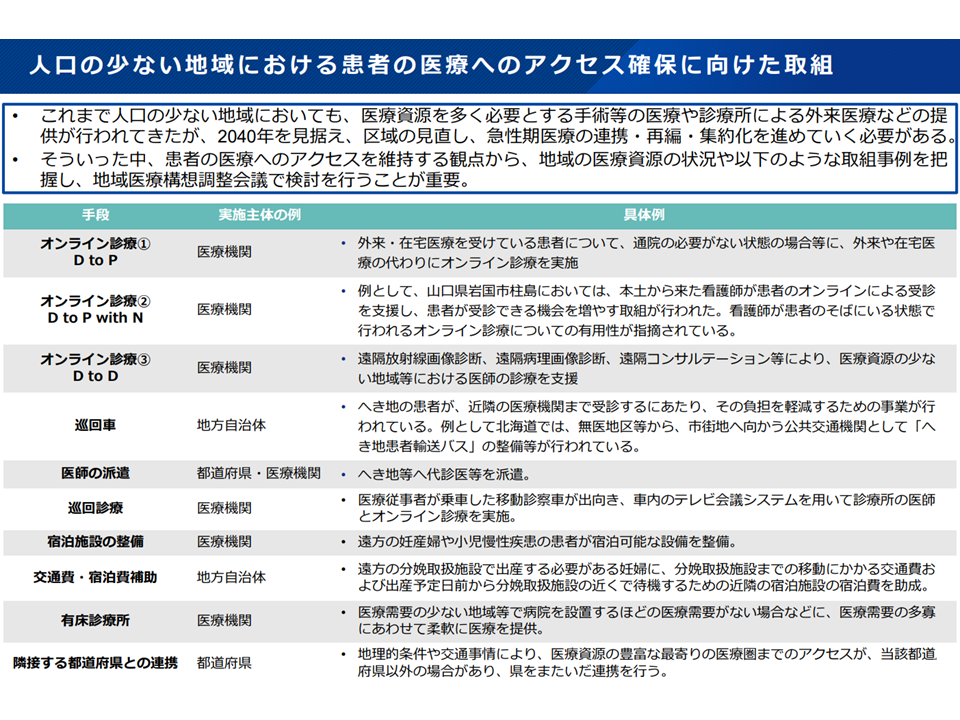
構想区域の拡大した場合等の医療アクセスへの配慮(地域医療構想・医療計画検討会2 250827)
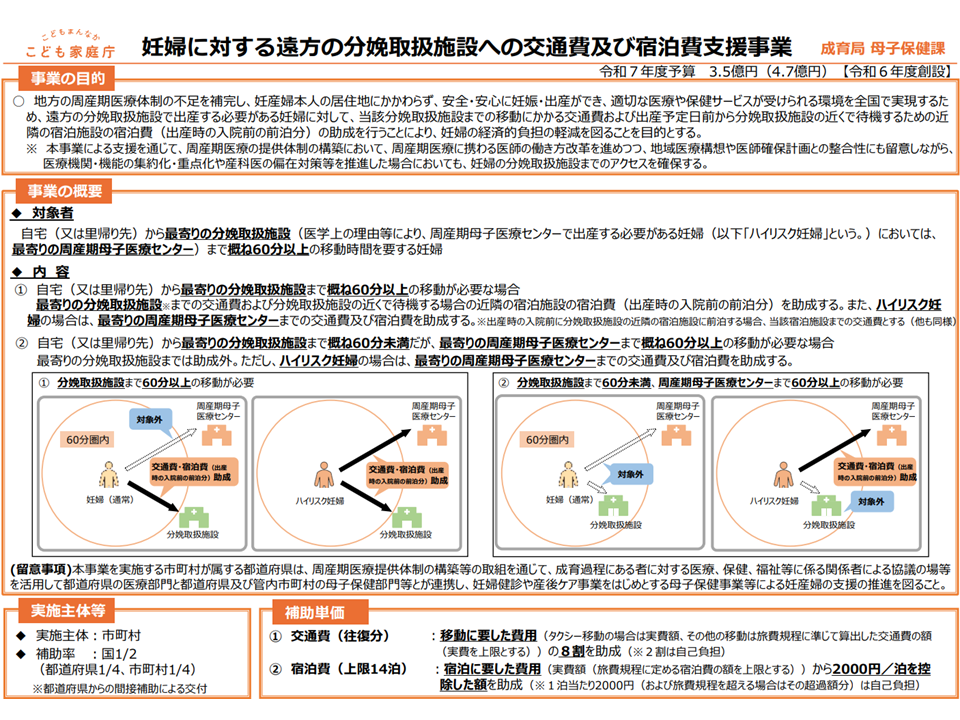
患者の医療アクセス確保に向け通院・宿泊費補助も検討されている(地域医療構想・医療計画検討会3 250827)
Gem Medで繰り返し報じているとおり、急性期機能を持つ病院が乱立すれば、「医療資源(医師、看護師等)や症例(患者)が分散し、医療の質が保てなくなる」という大きなデメリットがあります。このため、新たな地域医療構想では「急性期拠点機能の集約化」方針を明確に打ち出しています。一方、「患者の医療アクセスの確保」も医療提供体制上の極めて重要な要素であり、上記の考え方は「医療の質の確保(急性期拠点機能の集約)と医療アクセスの確保」を両立する優れたものと言えるでしょう。医療資源や交通事情などは地域によってさまざまであり、具体的にどういった方法で両立を図るのかは、国によるデータ提供や技術的な支援の下で「地域ごとに検討していく」ことになります。
あわせて厚労省は、次のような考え方も示しています。
▽人口20-30万人の区域で「大学病院本院が区域内にあり、当該大学病院が当該地域より広域な3次医療圏などを対象とした医療を主に提供している」場合などには、大学が担う医療の内容や病院間の役割分担等を踏まえた上で、効率的な提供体制の構築が可能な場合には、必要に応じて「大学病院本院とは別に急性期拠点機能を確保する」ことも可能とする
厚労省の調べでは、こうした事態が生じるのは、現行の構想区域・2次医療圏では▼青森県の津軽地域▼山口県の宇部・小野田保健医療圏▼鳥取県の西部構想区域—の3か所となります。「大学病院本院(弘前大学医学部附属病院、山口大学医学部附属病院、鳥取大学医学部附属病院)が地域の急性期拠点機能を担う」のか、「別の急性期拠点機能病院を指定するのか」を地域で検討していく必要があります。
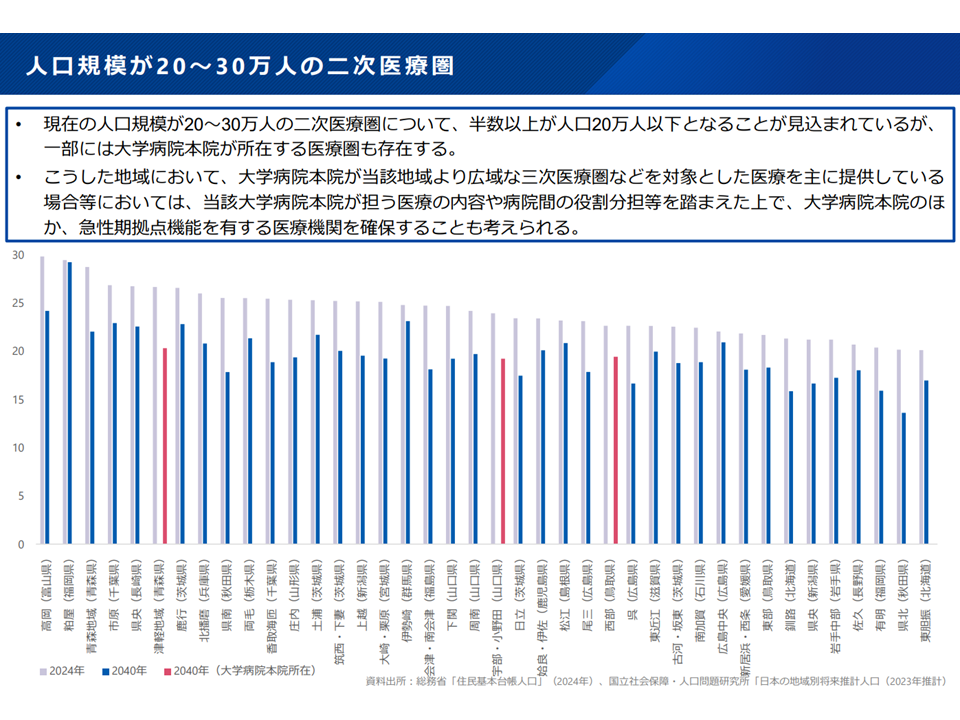
人口20-30万人の2次医療圏(地域医療構想・医療計画検討会4 250827)
この点、伊藤悦郎構成員(健康保険組合連合会常務理事)は「大学病院本院の所在地域でも、人口20-30万人の構想区域では急性期拠点機能は可能な限り1か所に集約すべき」とコメントしていますが、今村知明構成員(奈良県立医科大学教授)は「すべての地域で1か所に集約することはかえって混乱が生じるかもしれない」と見通しています。大学病院本院には後述する「医育及び広域診療機能」が期待されており、1つの大学病院がこの機能と急性期拠点機能の双方を担えるのか、現場の医療機関の声も踏まえた検討が必要です。
東京23区を1つの医療圏・構想区域と考えるべきか
人口規模・医療資源の多い地域では、複数の急性期拠点機能病院を指定することになりますが、検討会では東京都、とりわけ23区における医療提供体制をどう考えるかも議論になっています。
東京23区には、▼区中央部(千代田区、中央区、港区、文京区、台東区)▼区東北部(荒川区、足立区、葛飾区)▼区東部(墨田区、江東区、江戸川区)▼区西北部(豊島区、北区、板橋区、練馬区)▼区西部(新宿区、中野区、杉並区)▼区西南部(目黒区、世田谷区、渋谷区)▼区南部(品川区、大田区)—という2次医療圏・構想区域が設定されています。
しかし、例えば区中央部には多くの大学病院本院があり、他の医療圏から極めて多くの患者が受診しています。つまり、2次医療圏・区域間での患者流入・流出が極めて多くなっており、「少なくとも23区では2次医療圏の概念を廃止、23区を1つの医療圏として設定してはどうか。実質オーバーベッドであるにもかかわらず、医療機関の新設・病床の増床が行われるという弊害も生じている」旨の指摘が猪口正孝委員(全日本病院協会副会長)から出されています。
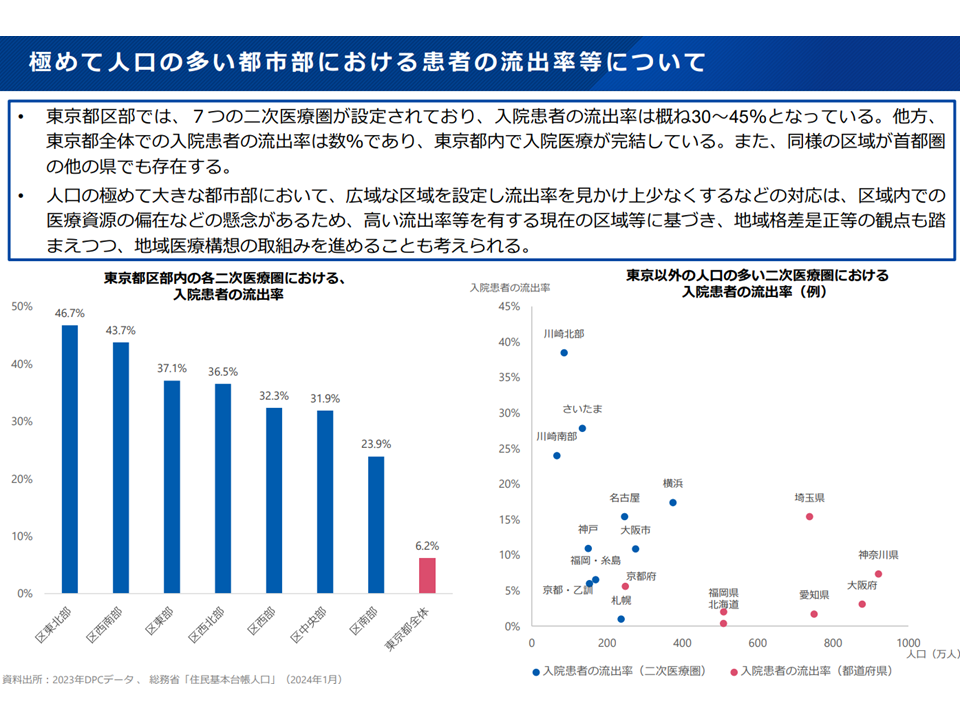
23区の人口流出等(地域医療構想・医療計画検討会5 250827)
頷ける部分もある指摘ですが、厚労省は「23区を1つの医療圏とする」ことには「区域内において病床数等の医療資源の偏在が起きうる」などの問題も生じることから、「地域差是正やアクセス等の観点も踏まえ、適切な単位で区域を複数設定する」ことが望ましいのではないか、との考え方を示しています。
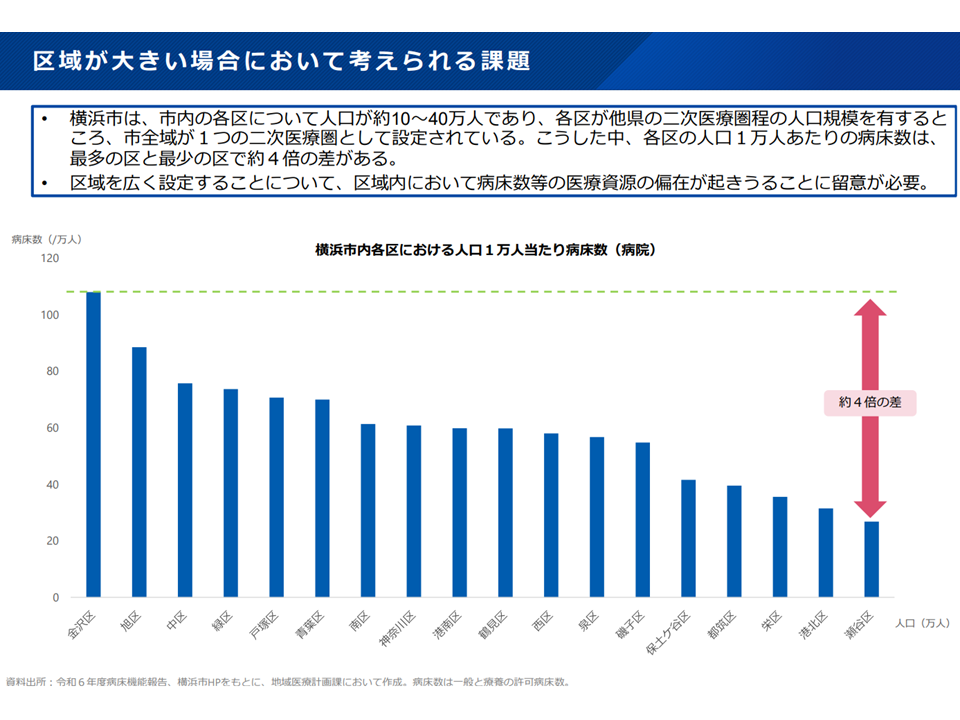
構想区域が過度に広域になった場合の弊害(地域医療構想・医療計画検討会6 250827)
区域内において病床数等の医療資源の偏在が起きうる東京23区については医療提供体制だけでなく様々な特殊性があり、今後も議論が続けられると見込まれます。
急性期拠点機能、救急搬送受け入れ件数・全身麻酔手術件数を指標に据えて規準など検討
また「急性期拠点機能」の定義づけ・基準に関する議論も続いており、厚労省は「救急搬送受け入れ件数」と「全身麻酔手術件数」を指標に据えたうえで、「緊急性」や「頻度」に関するデータを踏まえて検討を進めてはどうかとの考えを示しています。

急性期拠点病院を考える上での指標例(地域医療構想・医療計画検討会7 250827)
例えば、がんなどの「待てる疾患」と、脳卒中や急性期心筋梗塞などの「待てない疾患」とでは医療提供体制の在り方は自ずと変わってきます(前者は集約化を進めることが可能だが、後者は均てん化を進める必要がある)。また頻度、つまり症例数についても、症例数が少ない疾患では「分散による医療の質低下」を避けるために集約化が必要となりますが、症例数が多い疾患を集約化すれば「対応しきれない」事態が生じてしまいます。
国で一定の基準を示すことになりますが、構想区域ごとに「医療資源」(医師、看護師等)、「症例数」、「病院の診療実績(救急搬送受け入れ件数、全身麻酔手術件数)や「疾患の特性」は異なるため、地域ごとにデータを十分に精査し、「急性期拠点機能」を検討していくことになるでしょう。望月泉構成員(全国自治体病院協議会会長)も「地域特性を踏まえた柔軟な基準を国で示すべき」と強調しています。
また、今村英仁委員(日本医師会生涯教育・専門医の仕組み運営委員会センター長)は「例えば全身麻酔手術について、手術の難易度や専門性なども勘案すべきではないか」と進言しました。「構想区域という狭いエリアで手術の術式などまで勘案すると、症例が少なくなりすぎ、かえって分析が困難になるのではないか」「手術件数の多さと難易度とは一定の相関関係もある」などと指摘する識者もおり、どういった分析などを進めるのか、今後の展開に注目が集まります。
なお、上記の考えを踏まえて、厚労省は「地域の人口規模と、医療機関機能の在り方」についての整理を下図表のように更新しています(緑色の部分が更新・変更箇所)。徐々に区域・医療機関機能の在り方が固まってきています。
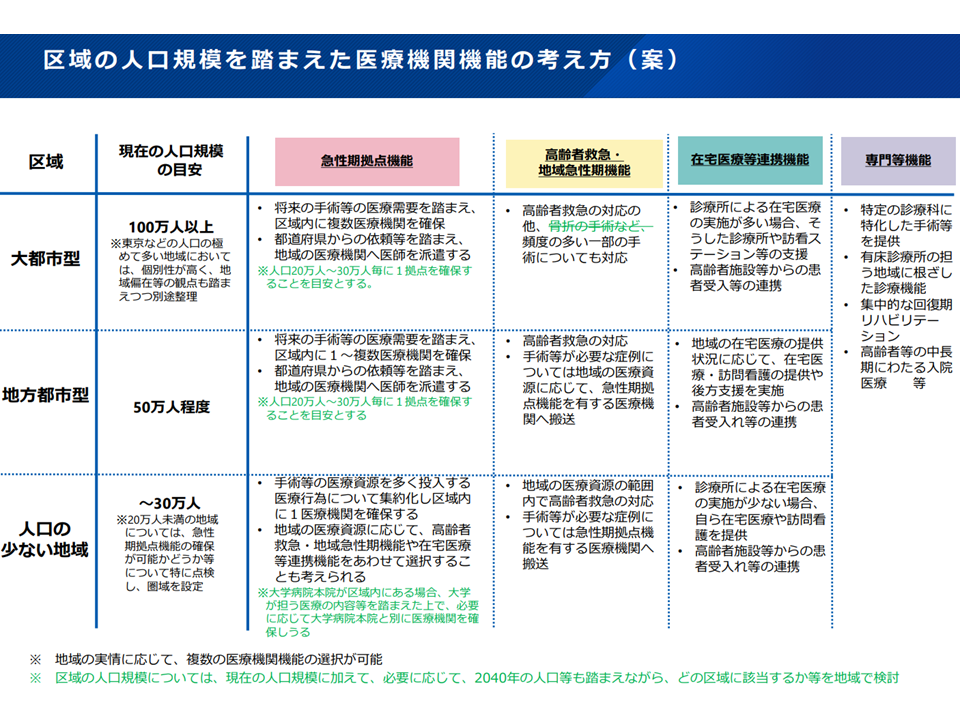
人口規模と医療機関機能との関係等(地域医療構想・医療計画検討会8 250827)

構想区域の点検に向けて(地域医療構想・医療計画検討会9 250827)
大学病院本院の担う「医育及び広域診療機能」の在り方をどのように考えるべきか
また、医療機関機能には「構想区域内で整備すべき急性期拠点機能など」のほかに、より広域のエリアで整備すべき「医育及び広域診療機能」もあります。
この機能は主に大学病院本院が担うことが想定され、これまでに「広域な観点で担う常勤医師や代診医の派遣、医師の卒前・卒後教育をはじめとした医療従事者の育成、広域な観点が求められる診療を総合的に担う。これらの機能が地域全体で確保されるよう都道府県と必要な連携を行う」との考えが整理されています(関連記事はこちら)。

医療機関機能報告(新地域医療構想検討会6 241203)
厚労省は関連する次のようなデータを提示しました。
▽都道府県と大学病院との連携について、「同一都道府県内の大学病院」「他の都道府県所在の大学病院」のいずれにおいても、医師派遣に関する連携が行われている
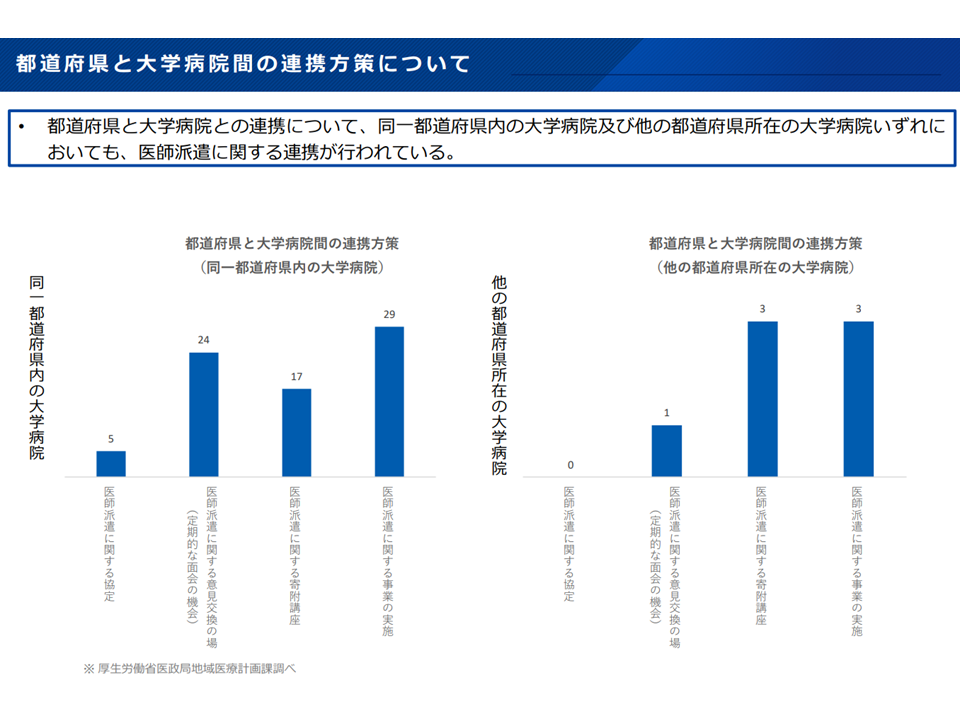
都道府県と大学病院との連携(地域医療構想・医療計画検討会10 250827)
▽救急患者受け入れが「少ない」大学病院もある
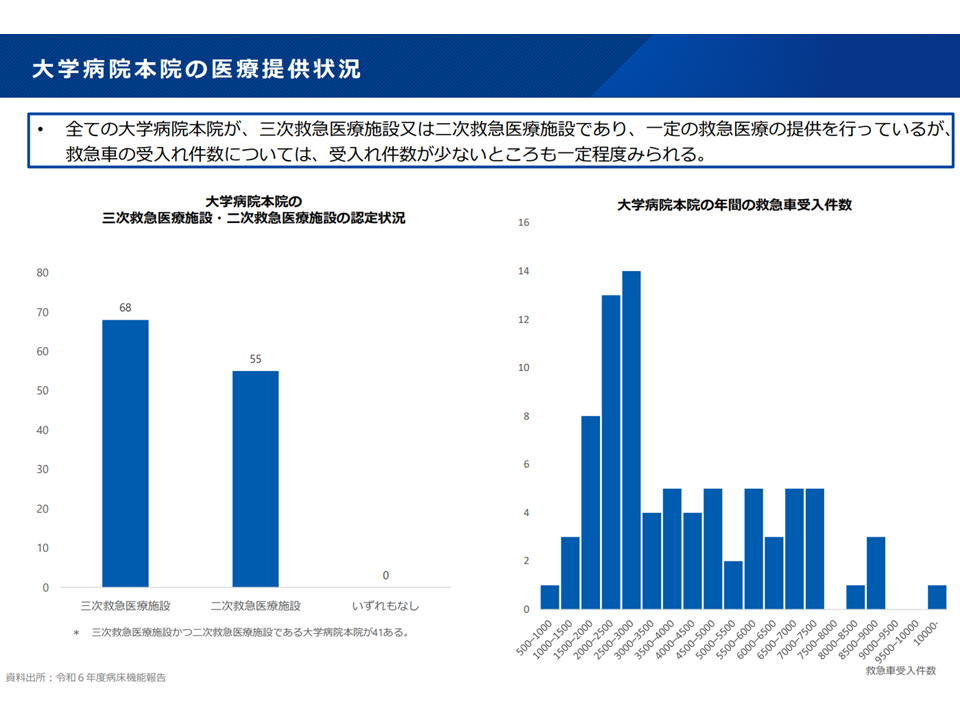
大学病院の救急医療(地域医療構想・医療計画検討会11 250827)
▽大学病院は、常勤医師の派遣や代診医等の派遣を通じて、所在する都道府県の「外」も含め、約6万人程度の常勤医師の派遣等、医療提供体制の確保に貢献している
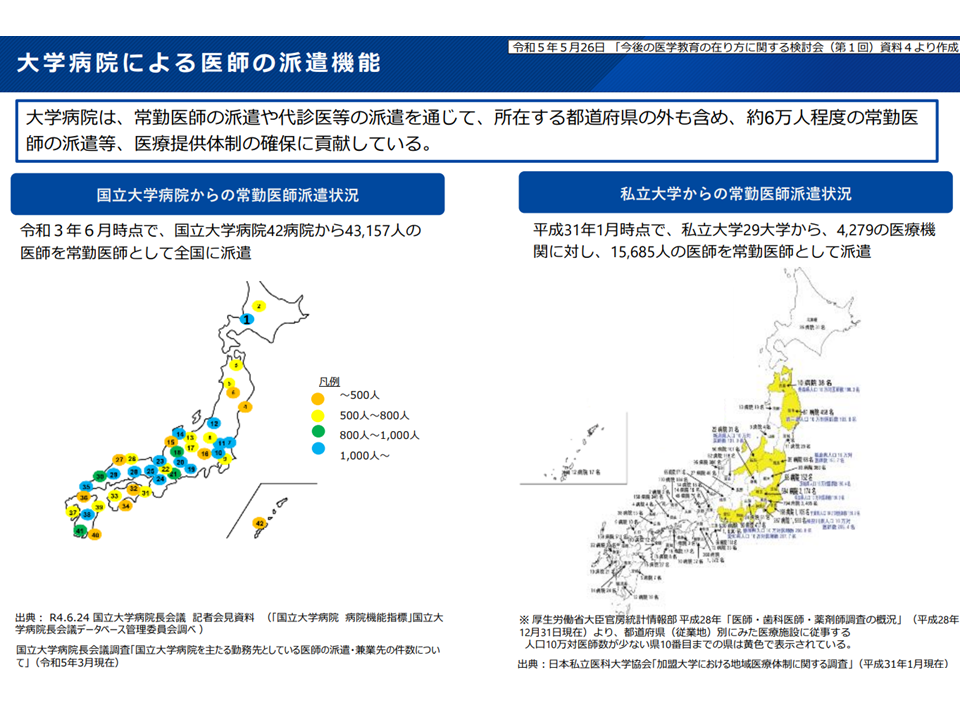
大学病院による医師派遣(地域医療構想・医療計画検討会12 250827)
▽県内の各地域医療構想調整会議からの医師派遣要望数を集計して「医師派遣要請リスト」を作成し、これを県から大学へ伝え、各大学から可能な範囲で医師派遣がなされている事例もある
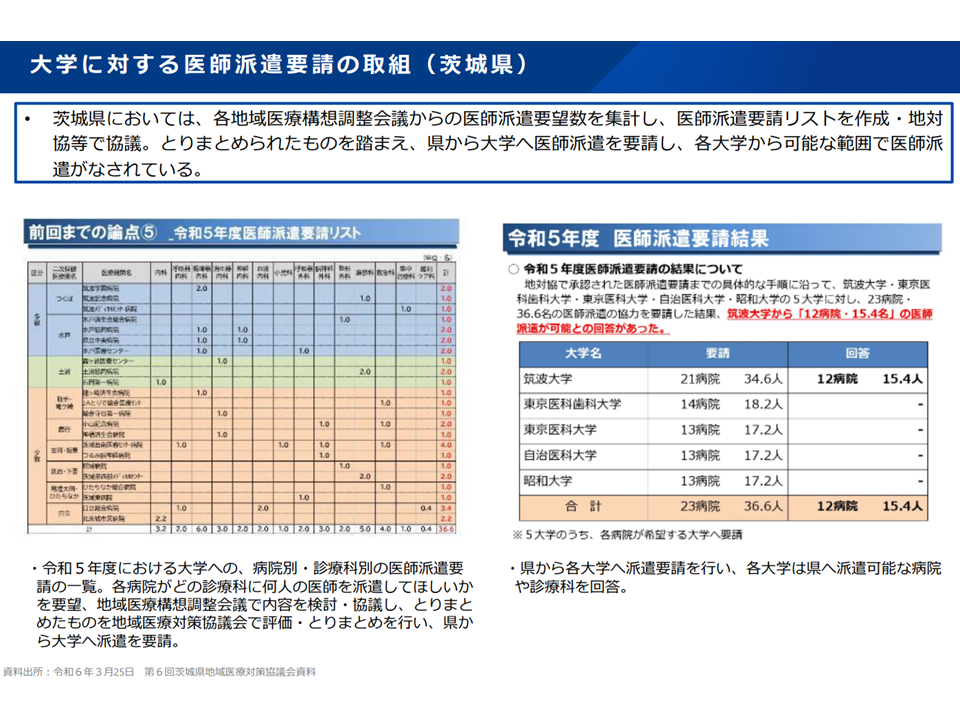
都道府県と連携した大学病院による医師派遣(地域医療構想・医療計画検討会13 250827)
▽大学病院本院は、看護師の育成・派遣等にも相当程度の貢献をしている
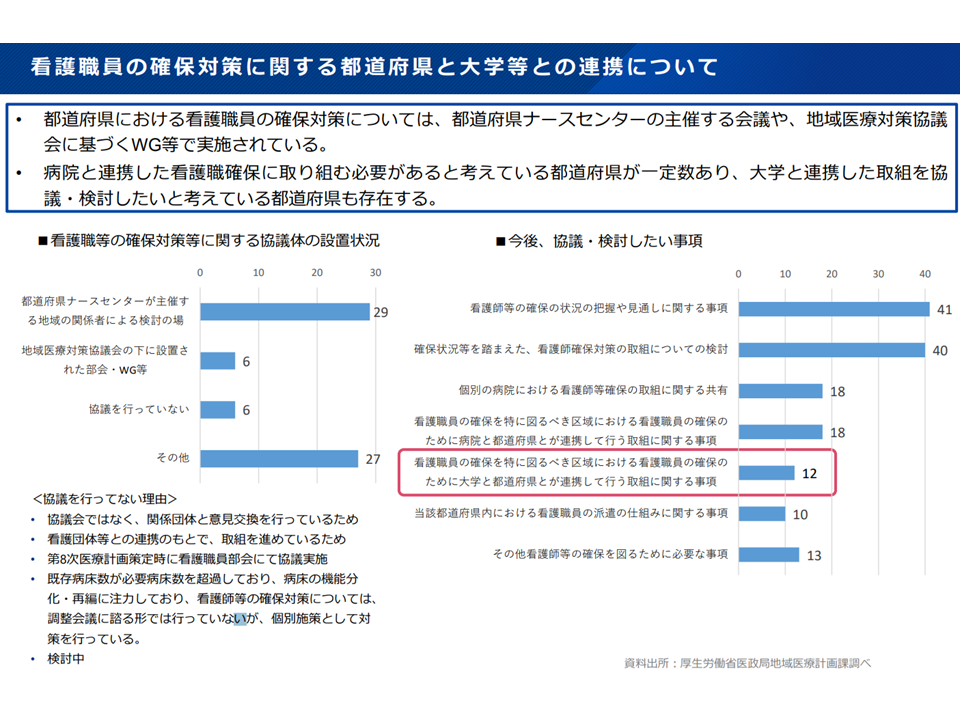
看護職員確保に向けた大学病院の取り組み(地域医療構想・医療計画検討会14 250827)
この点について検討会では、▼大学病院の中にも機能や役割はさまざまであり、 「特定機能病院の承認要件見直し」と整合性をとって、新地域医療構想における大学病院本院の役割を検討していくべき(岡俊明構成員:日本病院会副会長)▼大学病院の救急搬送受け入れ機能が「高次救急」に特化しているのか詳しく見ていくべき(伊藤伸一構成員:日本医療法人協会会長)▼昨今、医師派遣の強制はハラスメントとも捉えられかねず難しくなってきている。大学病院に医師派遣機能を強く求めるのでは必要な法令上の整備も同時に行うべき(尾﨑誠構成員:長崎大学病院長/全国医学部長病院長会議)▼大学病院本院の機能・役割を他の一般病院と同じ視点で議論するのか、別視点で議論するのかも検討しておくべき(今村英仁構成員)—などの意見が出ています。
「医育及び広域診療機能」の在り方も、さらなるデータを踏まえて議論を深めていく必要があります。
新地域医療構想は「入院医療改革」に加え「医療・介護連携」なども包含した計画となる
上述のように、新たな地域医療構想は、現在の「入院医療の機能分化・連携を目指す地域医療構想」とは異なり、外来医療や在宅医療、医療・介護連携をも包含した「将来の医療提供体制像」となっています(関連記事はこちら)。
8月27日の検討会では、このうち「医療・介護連携」について次のように検討・推進していく方針を概ね了承しています。
▽患者像が重複しうる在宅医療・介護保険施設・療養病床の一部の提供体制検討にあたっては、それぞれの提供実態等のデータを踏まえてあり方を検討する(在宅医療・介護保険施設・療養病床がそれぞれ地域で補完しあっている)
▽様々な会議体の設置は運営上の問題が生じるため、既存の協議の場も活用しながら、それぞれの在り方を具体的に検討する
▽検討にあたっては「療養病床の病床数」「介護保険施設の定員数」「在宅医療の提供状況」などのデータが必要であり、都道府県で把握しているデータのほか、必要なデータについては国が把握し都道府県に提供する
▽医療・介護連携は、協力医療機関と介護保険施設・高齢者施設等の間のみならず、急性期病院を中心とした連携など「様々な類型」が考えられる
▽効率的かつ持続可能な救急医療体制を維持するため、例えば「介護保険施設から医療機関へ連絡すべき入所者の状態等を事前に協議して決めておく」などの、地域の医療資源に応じた具体的な取り組みが求められる(救急搬送しないで済む体制を構築しておく)
▽具体的な事項については「在宅医療及び医療・介護連携に関するワーキンググループ」で検討する(関連記事はこちら)
また、各都道府県で、今後作成するガイドラインを拠り所に「地域医療構想」策定論議を進めていきますが、その際、▼様々な関係者が参加し、様々なデータを踏まえて2040年を見据えた対応案(方向性)を検討し、地域で合意を得ながら進める▼対応案の検討にあたっては、各医療機関の経営や地域住民のアクセスなどについて「複数の案」を複数の観点から比較評価していく▼複数の観点からの比較評価にあたっては、「比較評価の観点を整理」しておく—ことが重要となります。

地域医療構想策定の進め方1(地域医療構想・医療計画検討会15 250827)

地域医療構想策定の進め方2(地域医療構想・医療計画検討会16 250827)
ここで重要となるのは「正解はない。関係者が膝を突き合わせて議論を重ねていく」ことです。現在の地域医療構想調整会議においては「形式的な議論に終わってしまっている」ケースも少なくないようです。実質的な議論を進める際にも「正解、正しい進め方」などはありません。国では「こうした工夫をしてはどうか」との提案を行いますが、会議体ごとに「どうすれば実質的な議論を行えるか」を参加者自らが考え、積極的に議論に関わっていくことが必要不可欠です。
【関連記事】
【急性期拠点機能】病院、救急搬送・全身麻酔等の診療実績や体制、さらに「病院の築年数」等も勘案して設定—地域医療構想・医療計画検討会
新たな地域医療構想の【急性期拠点機能】等の目安、大都市・地方都市・人口少数地域などに分けて設定しては—地域医療構想・医療計画検討会
「新たな地域医療構想」実現に向けた取り組みを円滑に進めるため、「ガイドライン作成論議」などを始める—社保審・医療部会
骨太方針2025を閣議決定、医療・介護の関係予算について「人件費・物価高騰」や「病院経営安定」などを勘案した増額行う
2027年4月の新地域医療構想スタートまでに「病院病床11万床」(一般・療養5万6000床、精神5万3000床)を削減—自民・公明・維新
新たな地域医療構想・医師偏在対策・医療DX・オンライン診療法制化など「医療提供体制の総合改革」案とりまとめ—社保審・医療部会
NDBやDPC等の利用しやすい「仮名化情報」を研究者等に提供、優れた医薬品開発や医療政策研究につなげる—社保審・医療部会(2)
認定医療法人制度を2029年末まで延長、一般社団法人立医療機関にも「都道府県への財務諸表届け出」など義務化—社保審・医療部会(1)
新地域医療構想で「急性期拠点機能の集約化」方向で進めるべきだが、「待てない領域」等にも配慮した丁寧な議論を—社保審・医療部会
電子カルテ情報共有サービス、地域医療支援病院・特定機能病院・2次救急病院等に導入の努力義務を課す—社保審・医療部会(2)
医療法に「オンライン診療」を実施・受診する場などの規定を明示、適切なオンライン診療を推進する環境整える—社保審・医療部会(1)
新たな地域医療構想論議、「現行の考え方を延長する部分」と「新たな考え方を組み込む部分」を区分けして進めよ—社保審・医療部会(2)
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)
医師偏在対策を大筋で了承、「医師少数区域等で勤務する」医師の手当て増額を行う経費の一部を保険者にも拠出求める—新地域医療構想検討会
規制的手法も含めた医師偏在対策、地域医療構想実現に向けた知事権限強化、2025年度薬価改定」(薬価の引き下げ)などを実施せよ―財政審
医師偏在是正に向け「外科医の給与増」・「総合診療能力を持つ医師」養成・「広域連携型の医師臨床研修」制度化等が重要—医師偏在対策等検討会
医師偏在対策に向けた経済的インセンティブの財源、一部を医療保険料に求めることに賛否両論—社保審・医療保険部会(1)
「医師確保の必要性が高い地域」医療機関に勤務する医師の手当増額、そこへ医師を派遣する医療機関等への支援など検討—新地域医療構想検討会
急性期病院の集約化・重点化、「病院経営の維持、医療の質の確保」等に加え「医師の診療科偏在の是正」も期待できる—医師偏在対策等検討会
医師偏在是正に向けた「規制的手法」に賛否両論、外来医師多数区域での新規開業をより強く制限すべきか—新地域医療構想検討会(1)
医師偏在是正に向け、「医師多数県の医学部定員減→医師少数県へ振り替え」「総合診療能力を持つ医師養成」など進めよ—医師偏在対策等検討会
「医療保険制度での医師偏在対策」論議スタート、「保険料を保険給付『以外』に支弁する」ことに異論も—社保審・医療保険部会
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)
厚労省が「近未来健康活躍社会戦略」を公表、医師偏在対策、医療・介護DX、後発品企業再編などを強力に推進
新地域医療構想の内容が大筋でまとまる!「急性期拠点病院の集約化」を診療内容・施設数の両面で進める—新地域医療構想検討会
新地域医療構想、「急性期拠点病院の集約化」「回復期病棟からsub acuteにも対応する包括期病棟への改組」など行う—新地域医療構想検討会
石破内閣が総合経済対策を閣議決定、医療機関の経営状況急変に対する支援、医療・介護DX支援なども実施
「病院経営の厳しさ」がより明確に、医業・経常「赤字」病院の増加が著しく、個々の病院が抱える赤字も拡大―日病・全日病・医法協
新地域医療構想で「急性期拠点機能の集約化」方向で進めるべきだが、「待てない領域」等にも配慮した丁寧な議論を—社保審・医療部会
新地域医療構想では「外来・在宅医療、医療・介護連携」も射程に、データに基づく外来・在宅医療体制等整備を—新地域医療構想検討会(2)
新地域医療構想で報告する病院機能、高齢者救急等/在宅医療連携/急性期拠点/専門等/医育・広域診療等としてはどうか—新地域医療構想検討会(1)
急性期病院の集約化・重点化、「病院経営の維持、医療の質の確保」等に加え「医師の診療科偏在の是正」も期待できる—医師偏在対策等検討会
新たな地域医療構想でも「かかりつけ医機能を持つ医療機関」と「将来受診重点医療機関」との連携など重視—新地域医療構想検討会(3)
大学病院本院が「医師派遣・養成、3次救急等の広域医療」総合提供の役割担うが、急性期基幹病院にも一定の役割期待—新地域医療構想検討会(2)
新たな地域医療構想、病院機能を【急性期病院】と報告できる病院を医療内容や病院数等で絞り込み、集約化促す—新地域医療構想検討会(1)
新たな地域医療構想、「病院機能の明確化」「実態にマッチした構想区域の設定」「病院経営の支援」など盛り込め—日病提言
新たな地域医療構想では、「回復期」機能にpost acute機能だけでなくsub acute機能も含むことを明確化—新地域医療構想検討会(2)
新たな地域医療構想、「病床の必要量」推計は現行の考え方踏襲、「病床機能報告」で新たに「病院機能」報告求める—新地域医療構想検討会
新たな地域医療構想論議、「現行の考え方を延長する部分」と「新たな考え方を組み込む部分」を区分けして進めよ—社保審・医療部会(2)
新たな地域医療構想、患者減が進む中で地域の実情踏まえた統合・再編など「医療機関の経営維持」等も重要視点の1つ—新地域医療構想検討会
新たな地域医療構想は「2040年頃の医療提供体制ビジョン」、医療計画は「直近6年間の医療提供体制計画」との役割分担—新地域医療構想検討会
新たな地域医療構想、協議の旗振り役明確化、公民の垣根超えた議論、医療・介護全体見た改革推進が極めて重要—新地域医療構想検討会
医療・介護連携の強化が「医療提供体制改革、新地域医療構想」を考える上で必要な不可欠な要素—新地域医療構想検討会
2040年頃見据えた新地域医療構想、病院の主体的な動き(機能転換など)が必要な分野について「何が必要か」の深堀りを—新地域医療構想検討会
2040年頃見据えた新地域医療構想、在宅医療の強化、構想区域の見直し、「病院」機能明確化などですでに共通認識—新地域医療構想検討会
【ポスト地域医療構想】論議スタート、医療介護連携、構想区域の在り方、医療人材確保、必要病床数設定等が重要論点—新地域医療構想検討会
【ポスト地域医療構想】論議を近々に開始、入院だけでなく、外来・在宅・医療介護連携なども包含して検討—社保審・医療部会(1)





