新地域医療構想で報告する病院機能、高齢者救急等/在宅医療連携/急性期拠点/専門等/医育・広域診療等としてはどうか—新地域医療構想検討会(1)
2024.11.8.(金)
新たな地域医療構想・病床機能報告では、従前からの「病棟の機能」報告に加えて、「医療機関の機能」報告も求めることになる—。
新たな「医療機関の機能」に関しては、これまでの議論を踏まえて次のように整理してはどうか—。
【地域医療構想区域ごとに整備する医療機関の機能】(このうち(1)から(3)の機能を持つ医療機関を、構想区域内に1か所以上整備する)
(1)高齢者救急等機能
(2)在宅医療連携機能
(3)急性期拠点機能
(4)専門等機能
【広域な観点の医療機関機能】
▽医育および広域診療機能
11月8日に開催された「新たな地域医療構想等に関する検討会」(以下、新検討会)で、こうした議論が行われました。構成員からは「機能を国民に分かりやすくなるような名称を考えるべき」「誤解が生じないような機能・定義の整理を行うべき」などの意見が出ており、さらに調整が行われます。
なお、同日には「外来医療、在宅医療、医療・介護連携」などに関する議論も行われており、これらは別稿で報じます。

11月8日に開催された「第11回 新たな地域医療構想等に関する検討会」
新たに報告する「医療機関機能」(病院機能)の考え方を整理
2040年頃を念頭においた「新たな地域医療構想」策定論議が検討会で精力的に進められています。
新たな地域医療構想では、現在の地域医療構想で医療機関に求められている「病棟の機能」報告に加えて、新たに「医療機関の機能」報告も求めることになります(関連記事はこちら。地域住民に対し「どの病院がどういった機能を持っているのか」を示すことが、医療機関選択の視点から非常に重要であるとの考えに基づくものです。
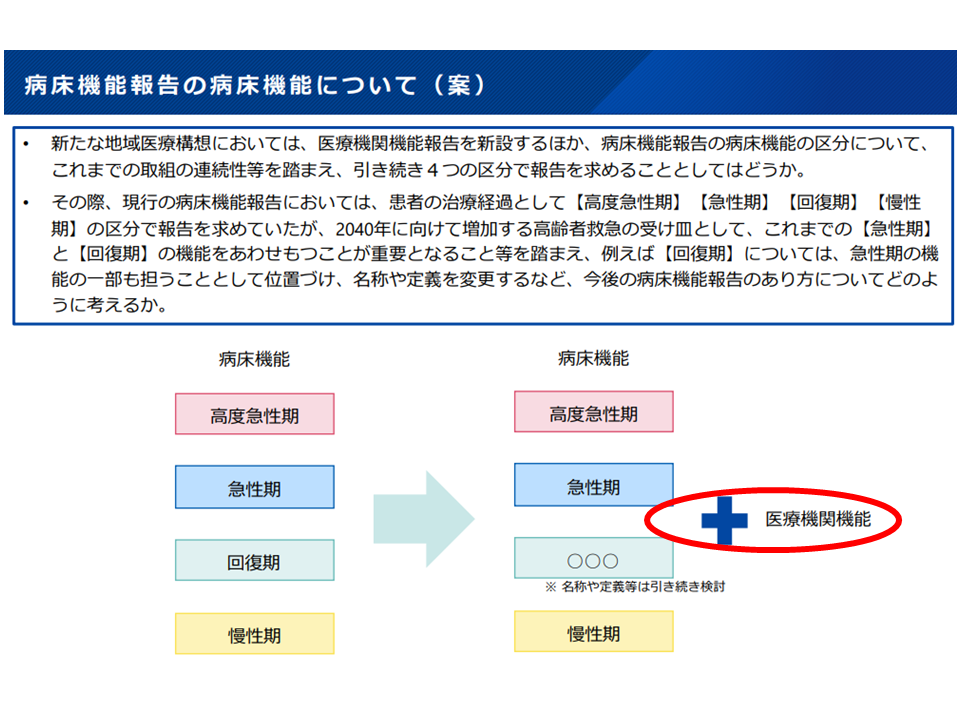
新たな地域医療構想・病床機能報告では、従前の「病棟・病床機能」に加えて「医療機関の機能」報告も求める(新地域医療構想検討会(1)1 241017)
これまでの検討会論議では、新たな「医療機関の機能」は次のように考える方向が確認されました(関連記事はこちら)。
(1)高齢者救急の受け皿となり、地域への復帰を目指す機能
(2)在宅医療を提供し、地域の生活を支える機能
(3)救急医療等の急性期の医療を広く提供する機能(いわば急性期病院機能)
(4)その他の機能(例えば「回復期リハビリテーションを主に提供する機能」(いわゆる回リハ病院)や「一部の診療科に特化した医療機関」(専門病院)など)
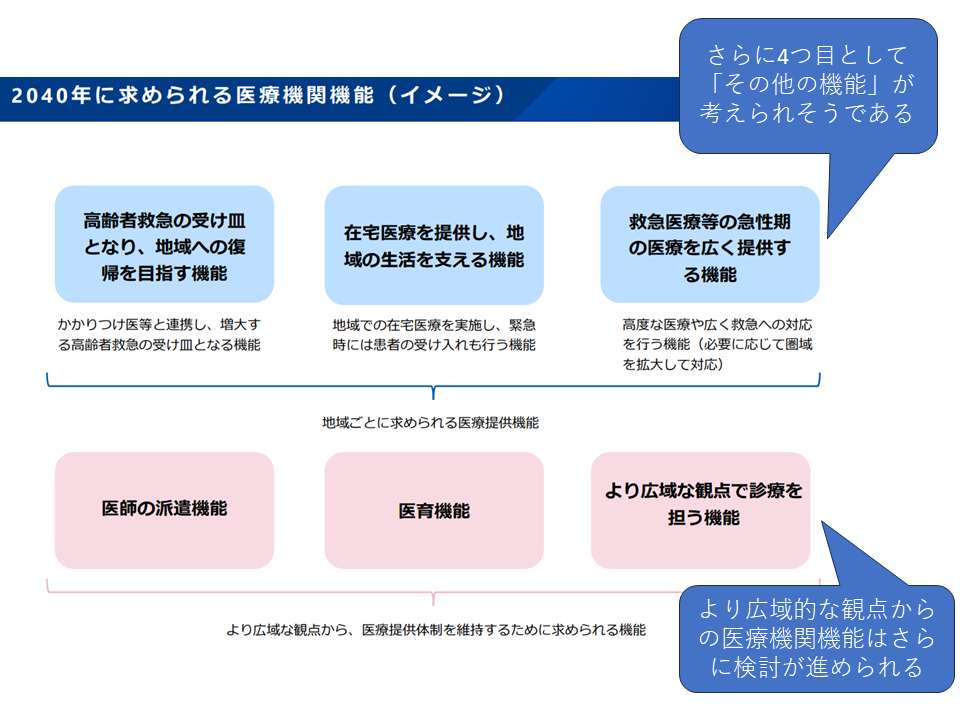
新たに報告する「医療機関機能」について(新地域医療構想検討会(2)8 240930)
また、このうち(3)の「救急医療等の急性期の医療を広く提供する機能」については、次のような視点に立って▼機能(例えば「手術件数や救急患者受け入れ件数」などが考えられる)▼施設数(「構想区域に●か所」などのイメージ)—の両面で「集約化・重点化・絞り込み」を行う方向も概ね固められています((関連記事はこちらこちら)。
▽在院日数短縮化によって延べ患者数が減少を続けており、多くの医療機関に患者が散在すれば、病院が収益を確保できなくなる
→病院経営の維持・確保のために「集約化・重点化・絞り込み」が必要となる
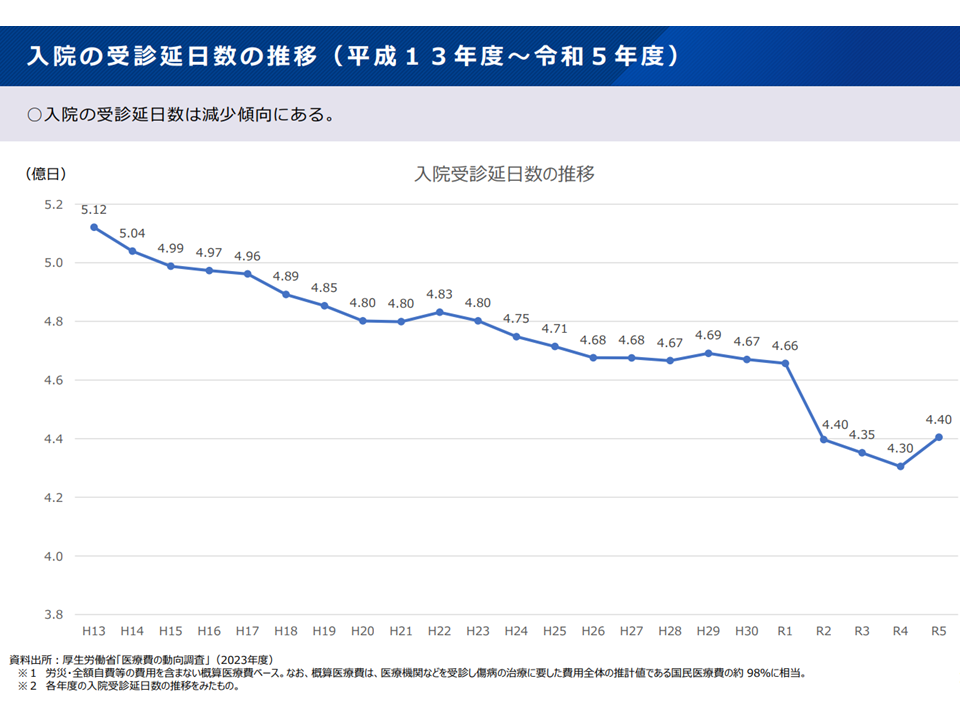
病院の入院延べ受診日数(つまり延べ患者数)は減少傾向にある(新地域医療構想検討会3 240906)
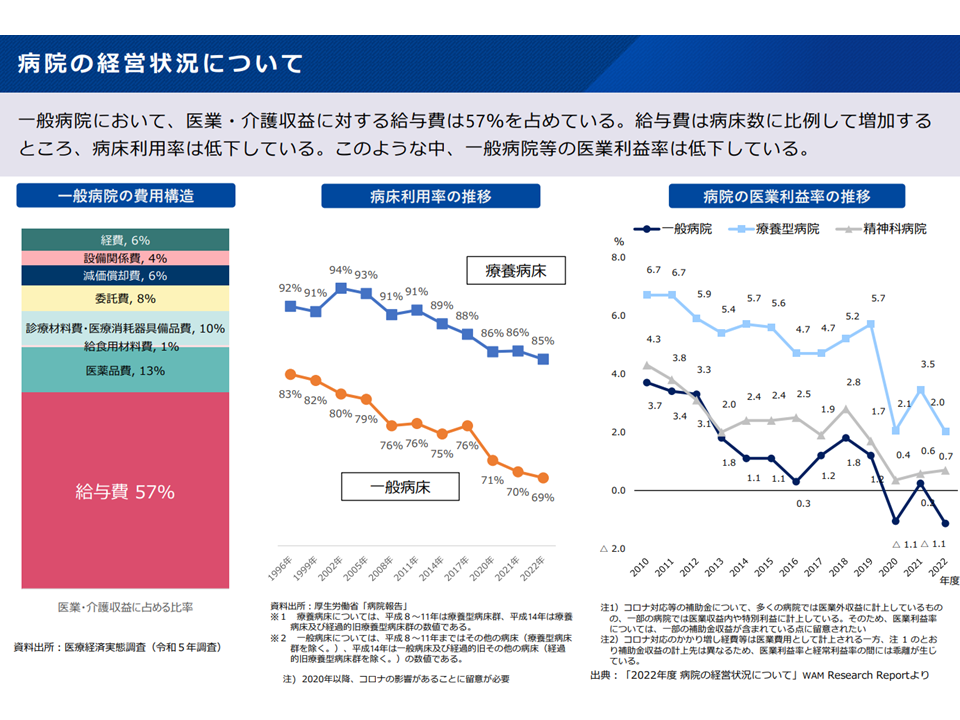
病院の経営状況(新地域医療構想検討会7 240826)
▽「症例数」と「医療の質」とは相関することが各種研究から明らかになっており、多くの医療機関に患者が散在すれば、医療の質を確保できなくなる
→医療の質の維持・確保のために「集約化・重点化・絞り込み」が必要となる
▽外科医不足が指摘され、その背景には「外科医が多くの急性期病院に散在」し、1人1人の医師の負担が大きくなっていることが指摘される
→外科医の確保を含めた、医師の診療科偏在是正のために「集約化・重点化・絞り込み」が必要となる
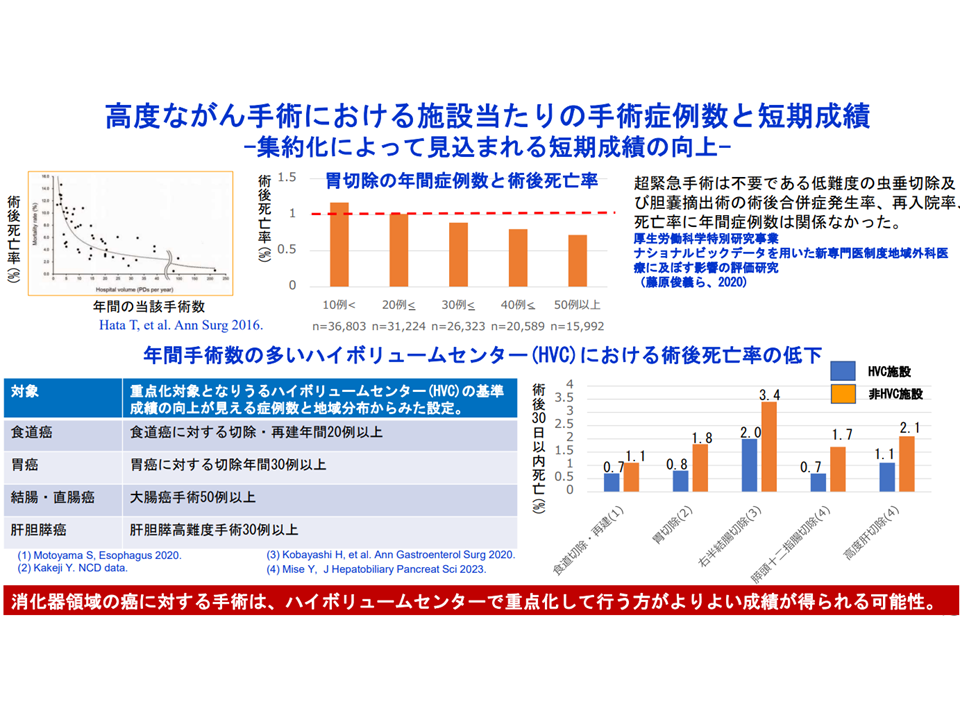
症例数が多いほど(集約化が進むほど)高度な消化器がんの治療成績が良くなる
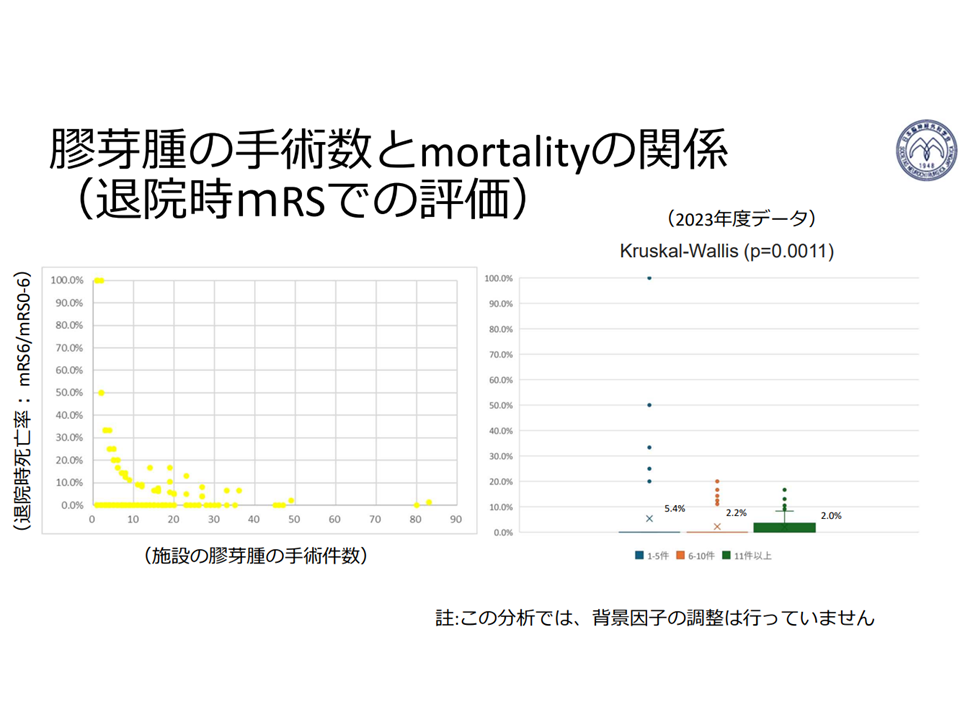
症例数が多いほど(集約化が進むほど)膠芽腫の治療成績が良くなる1
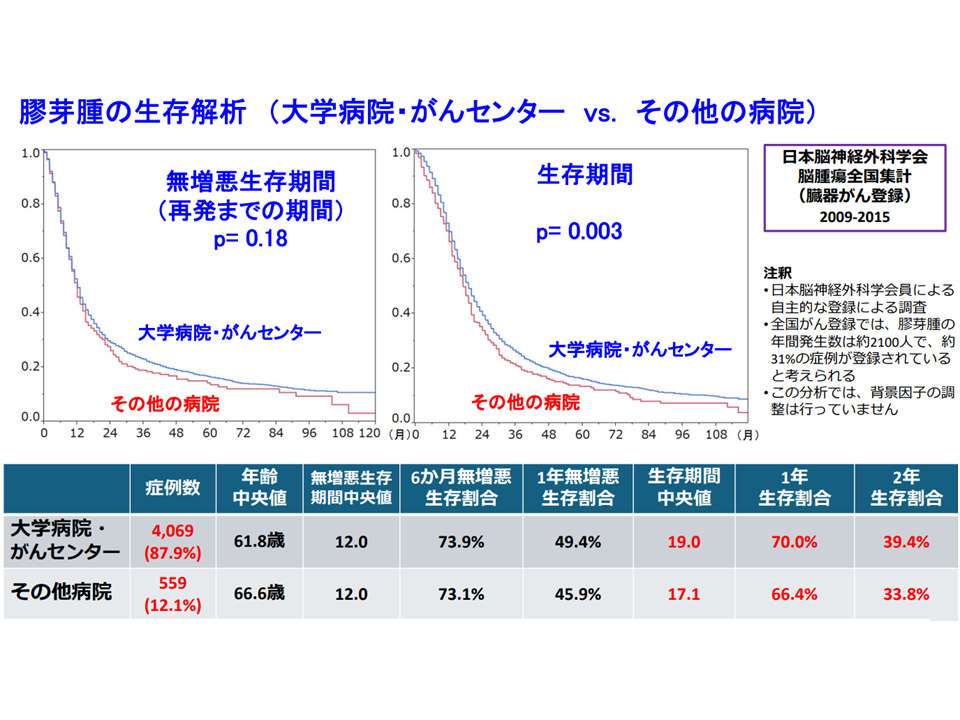
症例数が多いほど(集約化が進むほど)膠芽腫の治療成績が良くなる2
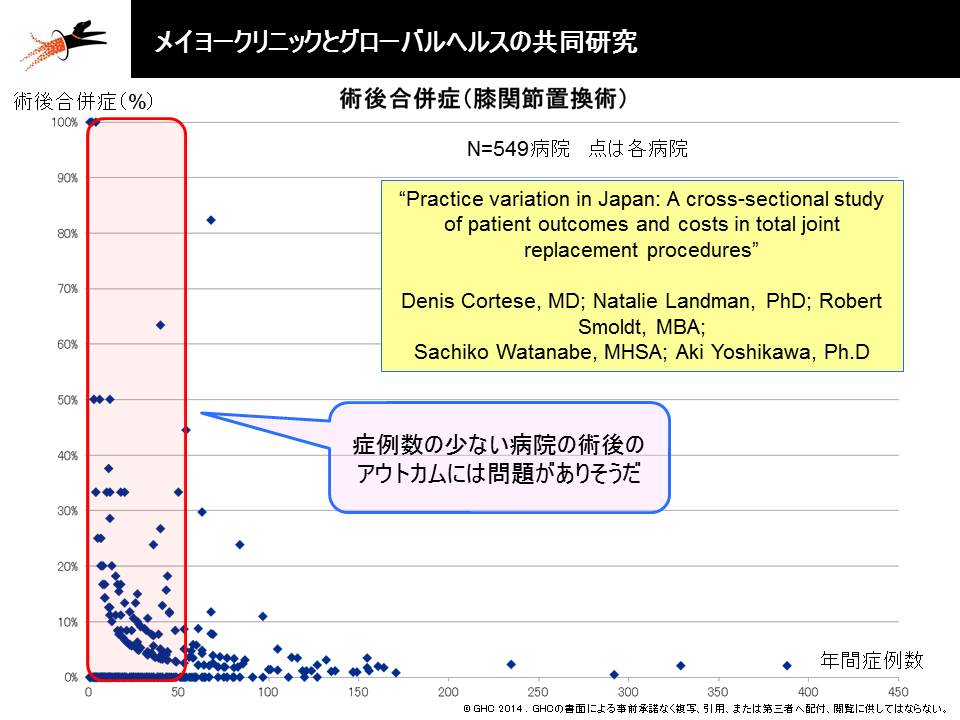
人工膝関節置換術における症例数と術後合併症の関係
さらに、「医師派遣・医師養成・3次救急等の広域医療提供」など、地域医療構想区域を超えた、より広域的なエリアをカバーする医療機関の機能も重要となり、これまでに次のような方向が確認されています(関連記事はこちら)。
▽「医師派遣・医師養成・3次救急等の広域医療提供」などを総合提供する役割は主に大学病院本院が担う
▽急性期の基幹病院を限定していく方向や、現在の実績などに照らし、3次救急等の広域医療提供などは「地域の急性期病院の役割」(地域の基幹病院など)でもあると考えられ、こうした基幹病院にも一定の役割が期待される
11月8日の検討会では、厚生労働省大臣官房の高宮裕介参事官(救急・周産期・災害医療等、医療提供体制改革担当)から、上記の議論を整理し、次のような考え方が改めて提示されました。
【地域医療構想区域ごとに整備する医療機関の機能】(このうち(1)から(3)の機能を持つ医療機関を、構想区域内に1か所以上整備する)
(1)高齢者救急等機能
→高齢者等の救急搬送を受け入れるとともに、必要に応じて専門病院や施設等と協力・連携し、入院早期からのリハビリ・退院調整等を行い、早期の退院につなげ、退院後のリハビリ等の提供を確保する(地域の実情に応じた幅をもった報告のあり方を設定)
(2)在宅医療連携機能
→地域での在宅医療の実施、他医療機関や介護施設、訪問看護、訪問介護等と連携した24時間の対応や入院対応を行う(地域の実情に応じた幅をもった報告のあり方を設定)
(3)急性期拠点機能
→手術や救急医療等の医療資源を多く要する症例を集約化した医療提供を行う(地域シェア等の地域の実情も踏まえた一定の水準を満たす役割を設定、アクセスや構想区域の規模も踏まえ、構想区域ごとにどの程度の病院数を確保するかを「設定」
(4)専門等機能
→上記の機能にあてはまらないが、集中的なリハビリテーションや一部の診療科に特化し地域ニーズに応じた 診療を行う
【広域な観点の医療機関機能】
▽医育および広域診療機能
→大学病院本院が担う、▼広域な観点で担う常勤医師や代診医の派遣▼医師の卒前・卒後教育をはじめとした医療従事者の育成▼広域な観点が求められる診療(移植、3次救急等)—を総合的に担い、また、これら機能が地域全体で確保されるよう都道府県と必要な連携を行う

新地域医療構想で報告する「医療機関機能」(病院機能)の考え方(新地域医療構想検討会(1)1 241108)
(1)から(3)のそれぞれについて一定の基準を設け、各病院が「自院は基準をクリアしているか、(1)から(3)のどの機能に合致するか」を考えて、毎年度、都道府県に報告するイメージです(該当しない場合には(4)として報告するイメージ)。その際、例えば「自院は(1)と(3)の機能を双方持つ」と考える場合には、複数機能を持っていると報告することになります。
これまで議論してきた内容の整理であり、構成員から反対意見は出ていません。ただし、例えば(1)の「高齢者救急等機能」について、「『高齢の救急患者』のみを受け入れるように誤解を生むのではないか。すると(3)の「急性期拠点機能」病院に、軽症から重症の若人救急患者、高齢の重症救急患者がすべて殺到しパンクしてしまう。名称・機能の定義と内容をもう少し整理すべき」との指摘が伊藤伸一構成員(日本医療法人協会会長代行)・岡俊明構成員(日本病院会副会長)・猪口雄二構成員(全日本病院協会会長)・江澤和彦構成員(日本医師会常任理事)・玉川啓構成員(福島県保健福祉部次長(健康衛生担当))ら多くの構成員から出されました。
こうした指摘を放置することはできず、例えば「(1)の『高齢者救急等』機能は、高齢者だけでなく、比較的軽症の救急患者対応も含まれる」ことなどを明確化し、名称も「誤解なく受け取れる」ようなものに修正していくことになるでしょう((1)以外の機能でも同様に検討・修正を考えていく)。
このほか、▼手術にも、「がん」のような待てるものと、「腹膜炎」や「脳卒中」のような待てないものがある。急性期拠点機能も、一律に考えるのではなく、領域や地域の状況を踏まえて丁寧に考えていく必要がある。また「がん診療連携拠点病院」についても集約化を行うのか、今後明確にしていってほしい(望月泉構成員:全国自治体病院協議会会長)▼急激な変化(機能転換など)は病院にとって厳しいものとなる。一方、今のままではより厳しい状況に陥っていく。そのあたりを考えた配慮なども検討すべき(岡構成員)▼(1)の「高齢者救急等」機能では「地域で幅を持たせた基準」を検討することになるが、(3)の「急性期拠点」機能まで「幅のある基準」となれば、すべての機能が幅のあるものとなってしまう。(3)の「急性期拠点」機能については症例数などの明確な定量的基準を設定し、集約化を進めるべき(土居丈朗構成員:慶応義塾大学経済学部教授、松本真人参考人:健康保険組合連合会理事(河本滋史構成員(同連合会専務理事)の代理出席))▼医療機関機能では「外来機能」も重要であり、そこも勘案していくべき(尾形裕也構成員:九州大学名誉教授)—などの意見・注文がついています。
また猪口構成員は、(3)の「急性期拠点」機能について、「地域によってはそうした機能を持つ病院を整備できないところも出てくる。構想区域よりも広域的なエリアをカバーするべきではないか」との考えを改めて提示しましたが、高宮企画官は「必要に応じて構想区域を拡大し、(3)の『急性期拠点』機能を持つ病院を構想区域ごとに整備していくことが重要である」と説明し、理解を求めています。
他方、「療養病床を持つ病院」などは、(1)から(3)の機能に該当しない場合には(4)の「専門等機能」として報告するイメージですが、それに難色を示す意見でています。ただし、「機能を厚労省案以上に増やすべきではない」(今村知明構成員:奈良県立医科大学教授)との指摘もあり、さらに検討・調整が続けられます。
また、(1)の「高齢者救急等」機能と、(3)の「急性期拠点」機能についての峻別、さらに「2次救急病院が(1)の機能に該当するのか、(3)の機能に該当するのか」を問う声も複数の構成員から出されました。
この点について高宮企画官は、次のように2次救急病院と一口に言っても、さまざまな機能を持っていることを説明し、2次救急病院であるA・B・C病院があったとして「A病院は(1)の「高齢者救急等」機能に、B病院は(3)の「急性期拠点」機能に、C病院は(1)(3)の双方の機能に該当する」といったことがありうる旨を強調しています。
▽2次救急医療施設は全国に3194施設あり、全体で「救急車の受入件数の約7割」を受け入れている
▽2次医療圏の半数以上に3次救急医療施設があり、3次救急医療施設がない2次医療圏の方が少ない
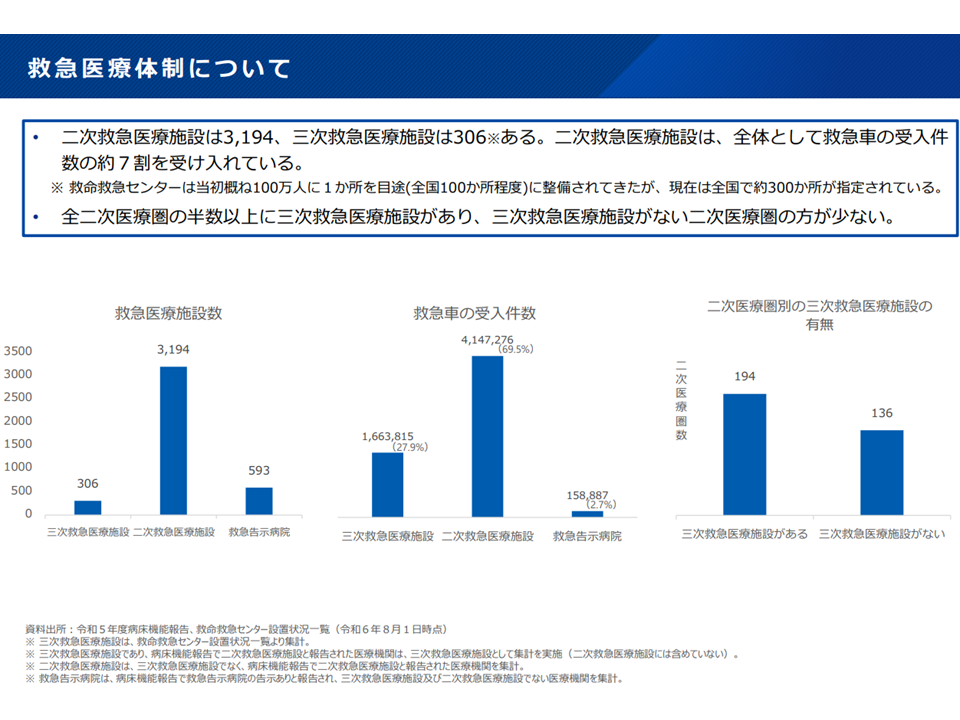
2次救急の分析1(新地域医療構想検討会(1)2 241108)
▽2次救急医療施設では、「年間5000件以上の救急車を受け入れる」ところ(132施設)もあるが、半数近い施設では年間の受け入れ件数が「500件未満」である
▽3次救急医療施設のない2次医療圏の半数以上では、「医療圏域の5割以上の救急車受入シェアを占める2次救急医療施設」が存在する
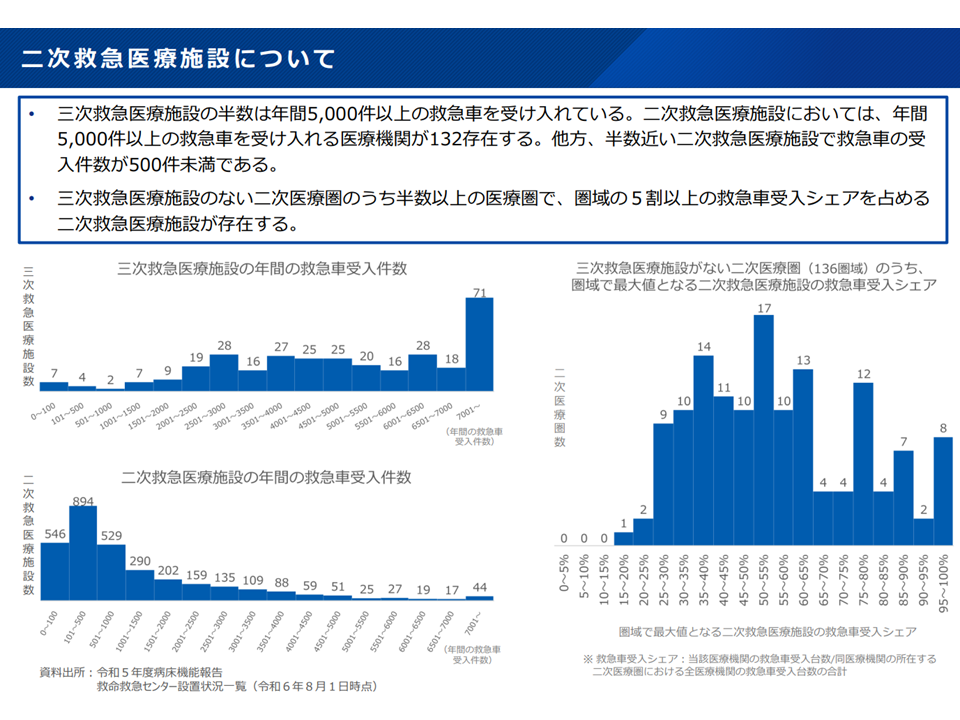
2次救急の分析2(新地域医療構想検討会(1)3 241108)
▽人口100万人超の2次医療圏(大都市部)では、生産年齢人口の減少が緩やかなところが多く、「2次救急医療施設が一定以上の救急車の受け入れを行っている」圏域が多い
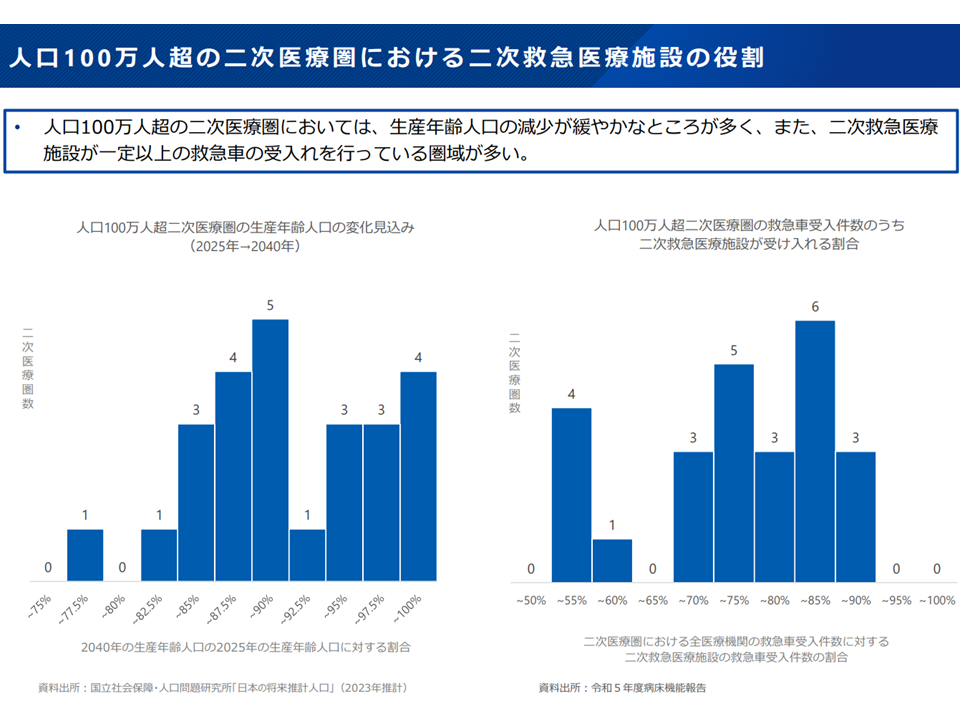
2次救急の分析3(新地域医療構想検討会(1)4 241108)
こうした状況を踏まえると、「2次救急が(1)と(3)のどの機能に該当するのか」という議論が不毛であることが理解できます。2次救急病院の中にも「3次救急に近い機能」を持っている病院もあり、そこは(3)の「急性期拠点」機能に合致しやすくなるでしょう。一方、主に誤嚥性肺炎や尿路感染症の高齢者を受け入れている2次救急病院では、(1)の「高齢者救急等」機能に合致しやすくなると考えられます。
高宮企画官は、「必要な連携・再編・集約を進めながら、2次救急医療施設も含めた医療機関により(1)の高齢者救急等機能、(3)の急性期拠点機能の確保が必要であり、今後、ガイドラインを検討する際(新地域医療構想の制度整備(法改正等)が完了した後、2025年度を想定)に、▼医療従事者の働き方の観点▼医療の質を確保する観点▼アクセスの観点▼地域の医療需要や医療資源—などを踏まえながら、地域においてこれらの能を果たす医療機関が、高齢者やそれ以外の救急医療について具体的な役割分担をどのように進めるかを検討する」考えを示しています。
例えば、それぞれの機能について、より具体的に「どういった患者を受け入れ、どういった医療を提供するのか」などをガイドラインの中に例示していくことなどが考えられそうです。
また、より端的に「各機能では、どういった診療報酬(入院基本料、特定入院料、入院基本料等加算など)と紐づくのか」を明示していくことも考えられるかもしれません(現行の地域医療構想でも一定の明示をしている)。例えば(1)の「高齢者救急等」機能では地域包括医療病棟や地域包括ケア病棟などと親和性が高く、(3)の「急性期拠点」機能は急性期充実体制加算などと親和性が高い、といった紐づけを検討していくことも重要でしょう。
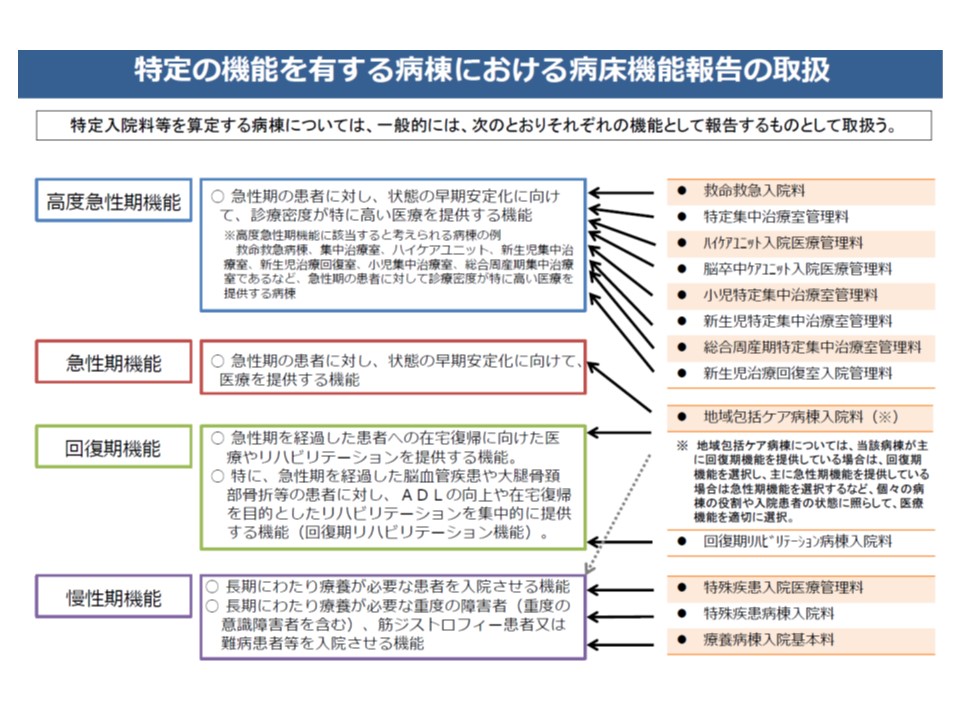
病床機能報告の4機能と、診療報酬上の特定入院料の紐づけ
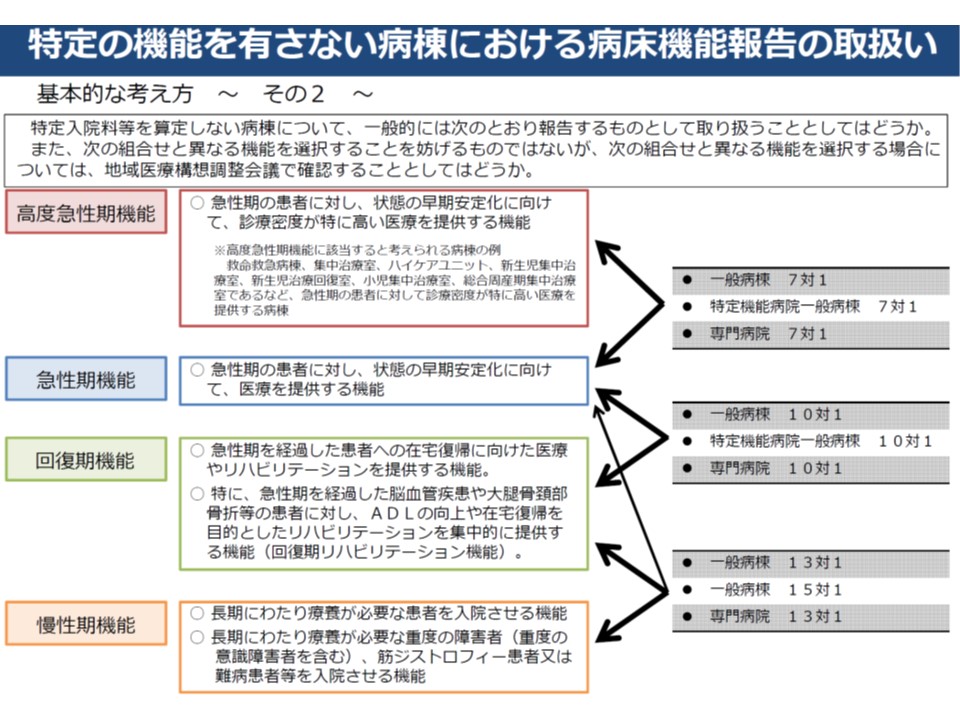
▼7対1は高度急性期または急性期▼10対1は急性期または回復期▼13対1・15対1は回復期または慢性期、一部は急性期—といった基本的な紐づけが行われた。もちろん異なる報告をすることも可能である
今後、さらに精力的に議論が進められ、年内(2024年内)の最終とりまとめを目指します。
なお、Gem Medを運営するグローバルヘルスコンサルティング・ジャパン(GHC)では、機能再編や経営強化プランを策定する公立病院を支援するサービスメニューも準備しています。
GHCが「先行して新公立病院改革プラン改訂を行った病院」(市立輪島病院:石川県輪島市)を支援したところ、「入院単価の向上」「戦略的な病床機能強化の推進」などが実現されています。「経営強化」「機能強化」を先取りして実現している格好です。
ガイドラインでは「外部アドバイザーの活用も有効である」と明示していますが、コンサルティング会社も玉石混交で「紋切り型の一律の改革プランしかつくれない」ところも少なくありません。この点、GHCでは「膨大なデータとノウハウ」「医療政策に関する正確かつ最新の知識」をベースに「真に地域で求められる公立病院となるための経営強化プラン」策定が可能です。
●GHCのサービス詳細はこちら
従前より「地域単位での医療提供体制見直し」に着目してコンサルティングを行っているGHCマネジャーの岩瀬英一郎は「従来通りの考えにとどまらず、より緻密な分析を行い、戦略をもった検討をベースとして『地域に必要とされる公立病院の姿』を個々の病院の実情に合わせて検討する必要がある」と強調しています。
【関連記事】
急性期病院の集約化・重点化、「病院経営の維持、医療の質の確保」等に加え「医師の診療科偏在の是正」も期待できる—医師偏在対策等検討会
新たな地域医療構想でも「かかりつけ医機能を持つ医療機関」と「将来受診重点医療機関」との連携など重視—新地域医療構想検討会(3)
大学病院本院が「医師派遣・養成、3次救急等の広域医療」総合提供の役割担うが、急性期基幹病院にも一定の役割期待—新地域医療構想検討会(2)
新たな地域医療構想、病院機能を【急性期病院】と報告できる病院を医療内容や病院数等で絞り込み、集約化促す—新地域医療構想検討会(1)
新たな地域医療構想、「病院機能の明確化」「実態にマッチした構想区域の設定」「病院経営の支援」など盛り込め—日病提言
新たな地域医療構想では、「回復期」機能にpost acute機能だけでなくsub acute機能も含むことを明確化—新地域医療構想検討会(2)
新たな地域医療構想、「病床の必要量」推計は現行の考え方踏襲、「病床機能報告」で新たに「病院機能」報告求める—新地域医療構想検討会
新たな地域医療構想論議、「現行の考え方を延長する部分」と「新たな考え方を組み込む部分」を区分けして進めよ—社保審・医療部会(2)
新たな地域医療構想、患者減が進む中で地域の実情踏まえた統合・再編など「医療機関の経営維持」等も重要視点の1つ—新地域医療構想検討会
新たな地域医療構想は「2040年頃の医療提供体制ビジョン」、医療計画は「直近6年間の医療提供体制計画」との役割分担—新地域医療構想検討会
新たな地域医療構想、協議の旗振り役明確化、公民の垣根超えた議論、医療・介護全体見た改革推進が極めて重要—新地域医療構想検討会
医療・介護連携の強化が「医療提供体制改革、新地域医療構想」を考える上で必要な不可欠な要素—新地域医療構想検討会
2040年頃見据えた新地域医療構想、病院の主体的な動き(機能転換など)が必要な分野について「何が必要か」の深堀りを—新地域医療構想検討会
2040年頃見据えた新地域医療構想、在宅医療の強化、構想区域の見直し、「病院」機能明確化などですでに共通認識—新地域医療構想検討会
【ポスト地域医療構想】論議スタート、医療介護連携、構想区域の在り方、医療人材確保、必要病床数設定等が重要論点—新地域医療構想検討会
【ポスト地域医療構想】論議を近々に開始、入院だけでなく、外来・在宅・医療介護連携なども包含して検討—社保審・医療部会(1)
地域医療構想実現に向けて国が技術的・財政的支援を行う【モデル推進区域】、石川県「能登北部」など14区域の指定を決定—厚労省
地域医療構想実現に向けた取り組み、依然地域間に大きなバラつき、非稼働の病床数は全国で3万5571床に—地域医療構想・医師確保計画WG(3)
2024年度病床機能報告、地域包括医療病棟は急性期または回復期で報告、時間外加算取得状況の報告も—地域医療構想・医師確保計画WG(2)
地域医療構想実現に向け国が技術的・財政的支援を行うモデル推進区域、石川県「能登北部」など12区域を指定—地域医療構想・医師確保計画WG(1)
地域医療構想の実現に向け、都道府県に1-2か所の推進区域、全国に10-20か所のモデル推進区域を定め、国が技術的・財政的支援—厚労省
地域医療構想実現に向けた取り組みはバラつき大、国が「推進区域、モデル推進区域」指定し支援実施—地域医療構想・医師確保計画WG
地域医療構想、日本全国では進捗しているが地域ごとに大きな過不足、ポスト地域医療構想では地域実情反映を—地域医療構想・医師確保計画WG
2023年度までに全病院に求められる機能再検証進む、今後「外来・在宅も含めた医療体制改革」論議にも期待—地域医療構想・医師確保計画WG(2)
2025年度に全国の病床数総量は119万床で「必要量と一致」するが、地域ごとの過剰・過少がある―地域医療構想・医師確保計画WG(1)
厚労省認定の「複数医療機関の再編・統合」、「医療機能に関連する設備共有」等の新メリット付与—地域医療構想影響に・医師確保計画WG
民間病院の機能再検証に遅れ、2025年度の地域医療構想実現に向け「機能再検証の進捗状況」を定期チェック—地域医療構想・医師確保計画WG
民間病院も巻き込んだ「地域医療構想の2025年度実現」協議を活性化し、進捗状況を定期チェックせよ—第8次医療計画検討会
第8次医療計画に向けた意見を取りまとめ!新興感染症対応と通常医療との両立・確保に向けた議論スタート!—第8次医療計画検討会
2023年度から【ポスト地域医療構想】作成論議!各病院・都道府県はまず「2025年度の地域医療構想実現」を!—社保審・医療部会(1)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)





