救命救急センターの充実段階評価、「救急外来への看護師配置」や「院内への専門性の高い看護師配置」などの項目追加へ―救急WG
2025.10.14.(火)
救命救急センターの充実段階評価について、「救急外来への看護師配置」や「専門性の高い看護師配置」などを行ってはどうかとの厚労省提案がなされだが、病院経営サイドから「新たな看護師配置を評価指標に据えれば、救命救急センターによる2次救急等からの看護師引き抜きなどにつながってしまわないか」との懸念が出ていた—。
救命救急センターを対象にした調査を行ったところ、ほとんどの施設ではすでに「救急外来への看護師配置」が行われており、また配置していない施設でも「院内での看護師配置調整で救急外来配置を進める」考えが示されており、「他医療機関からの引き抜き」の心配はなさそうであり、「救急外来への看護師配置」を新たな評価項目に据えることに問題はないのではないか—。
10月8日に開催された「救急医療等に関するワーキンググループ」(地域医療構想及び医療計画等に関する検討会、以下「救急WG」)で、こういった議論が行われました。
「地域性を踏まえた救急医療提供体制の在り方」論議なども進められる
救急医療の最後の砦となる「救命救急センター」に対しては、毎年「充実段階評価」が行われ、この結果は診療報酬(A300【救命救急入院料】の「救急体制充実加算」)や各種の補助金に結びつきます。
・S評価:【救急体制充実加算1】(1500点)の取得・「救命救急センター運営事業」の交付算定基準額100%交付
・A評価:【救急体制充実加算2】(1000点)の取得・「救命救急センター運営事業」の交付算定基準額100%交付
・B評価:【救急体制充実加算3】(500点)の取得・「救命救急センター運営事業」の交付算定基準額90%交付
・C評価:【救急体制充実加算】の取得不可・「救命救急センター運営事業」の交付算定基準額80%交付

救命救急センターの充実段階評価(概要)
充実段階の評価は、(α)救命救急医療を行う体制が整っており、かつ重篤な救急搬送患者受け入れの実績が十分に上がっているか(β)是正すべき点はないか―という2軸で行われ、現在は下表の通りとなっています。

救命救急センターの充実段階評価(評価項目)
併せて、この「体制・実績の評価点」と「是正を要する項目の該当数」の2つをもとに、各救命救急センターを次表のように「S」「A」「B」「C」の4段階に評価・振り分けします。

救命救急センターの評価区分
この充実段階評価に関して、厚生労働省の研究班が「見直し」方向を整理。これをベースに厚労省が昨年(2024年)12月20日の「救急・災害医療提供体制等に関するワーキンググループ」に次のような「見直し案」を提示しました。
(1)【新規】救急外来における専従看護師の配置に対する評価
(2)【新規】ピアレビュー実施の評価
(3)【新規】重症外傷に対する診療体制整備に関する評価
(4)【変更】第三者による医療機能の評価
(5)【変更】診療データ登録制度への参加と自己評価

充実段階評価見直し案(救急・災害ワーキング1 241220)
ただし、例えば「救急外来への看護師配置」評価案には、一部構成員から「看護師確保が2次救急病院でも難しくなっている中で、救命救急センターでの外来看護師配置評価を充実させれば『2次救急からの看護師引き抜き』→『さらに2次救急の看護師確保が難しくなる』事態、あるいは『2次救急ではなく3次救急を看護師が選択する』事態の悪化などが生じてしまう」との慎重意見も出ていました。
このため厚労省は「2025年度に見直し案を踏まえた『試行』調査を実施し、懸念される『2次救急への影響』なども確認。その結果を踏まえて最終的にどういった評価項目の見直しを行うかを決定する」考えを示しました(関連記事はこちら)。
10月8日の救急WGでは試行調査結果が厚労省から報告され、次のような状況が明らかになりました(全国の救命救急センター312施設のうち299施設が回答)。
【救急外来への看護師配置関連】
▽99%の施設が「救急外来の看護師配置」を予め取り決めており、取り決めのない施設(4施設)でも、3施設が「病院内の看護師の配置を調整して、病院の看護師は増やさずに救命救急センターの救急外来の業務を行う看護師を配置しようと考える」と回答している(2次救急からの引き抜きなどは考えていないと伺える)
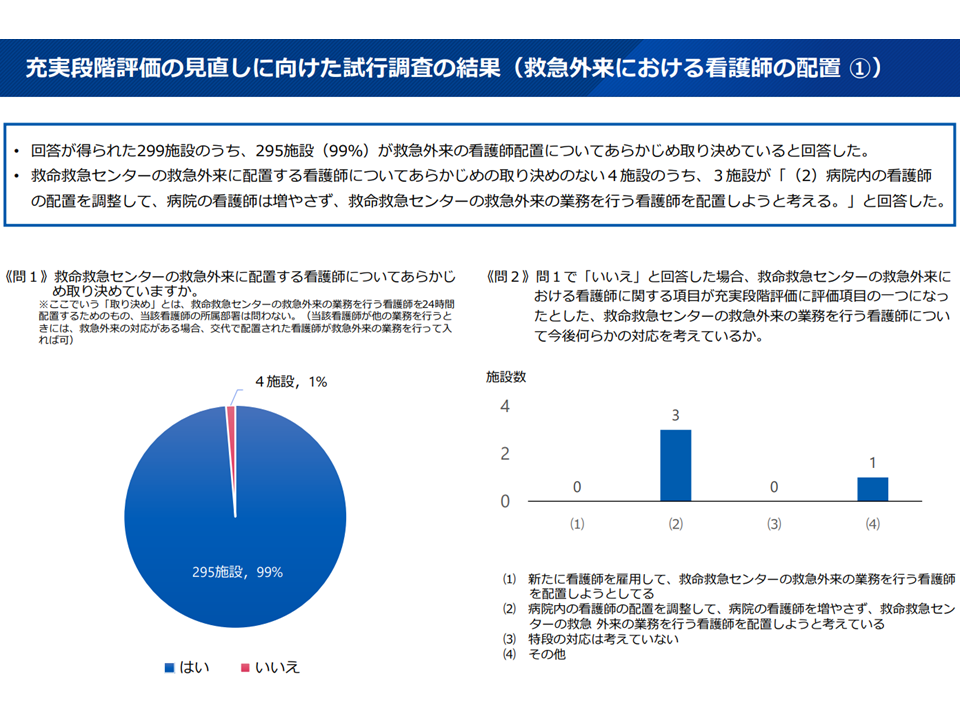
看護師配置関連1(救急WG1 251008)
▽86%の施設が「救急外来に専従の看護師を配置」しており、中でも「救命救急センターの救急外来で救急搬送患者から自主来院の患者まで対応している」施設が最も多く(240施設)、多くの救命救急センターの「救急外来で1次救急から3次救急の傷病者の対応」を行っている
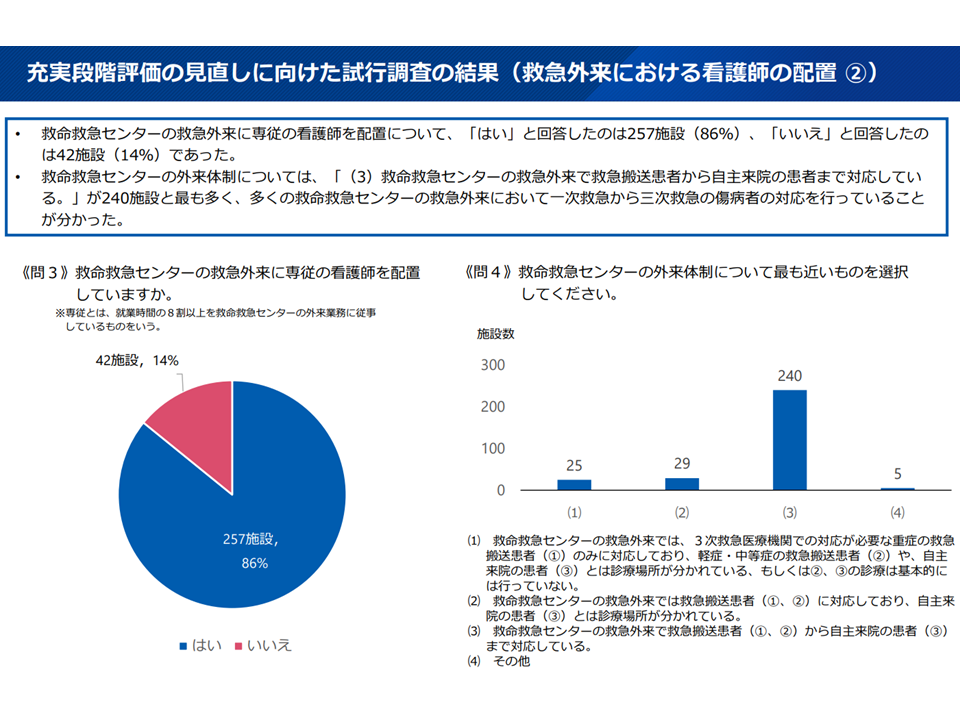
看護師配置関連2(救急WG2 251008)
▽99%の施設が「病院内に、救急医療に関する専門性が高い看護師(救急看護認定看護師、集中ケア認定看護師、クリティカル認定看護師、急性・重症患者看護専門看護師、小児救急看護認定看護師、小児プライマリケア認定看護師、特定行為研修修了者)を配置」しており、1施設当たり平均16.3名の配置となっている(中央値は12名)
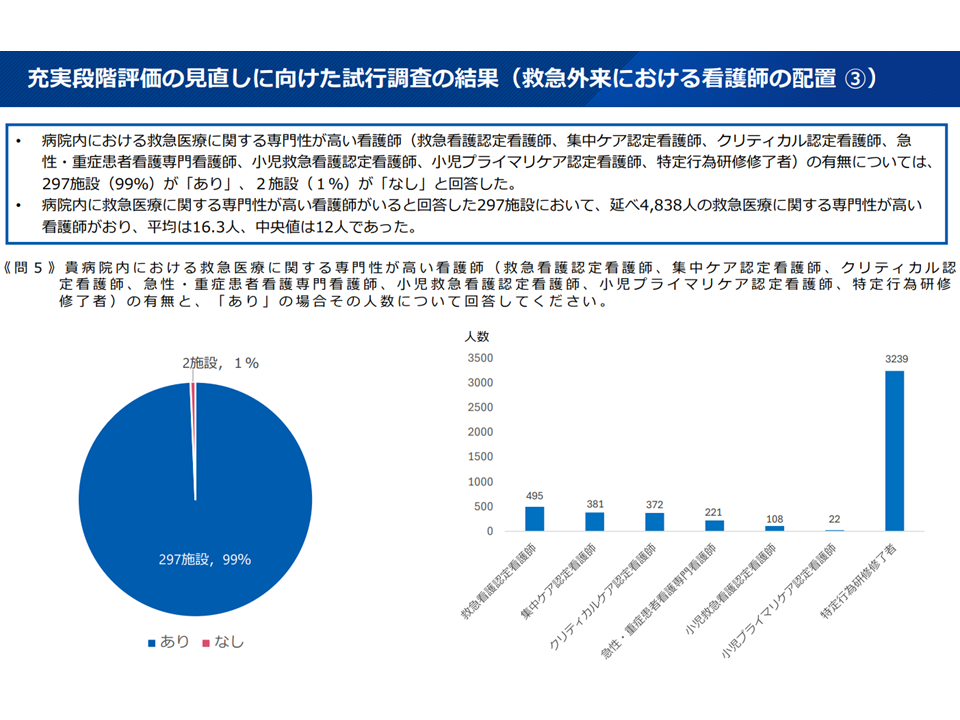
看護師配置関連3(救急WG3 251008)
▽「救急看護認定看護師、クリティカルケア認定看護師の約7割」と「急性・重症患者看護専門看護師の半数」は救急部門(外来、ICU/HCU、その他の病棟)に配置されていた
▽「集中ケア認定看護師、小児救急看護認定看護師、小児プライマリケア認定看護師、特定行為研修修了者の約3割」が救急部門に配置されていた
▽ほか看護部門、教育部門、手術室、患者支援部門、医療安全部門への配置も一定程度みられた
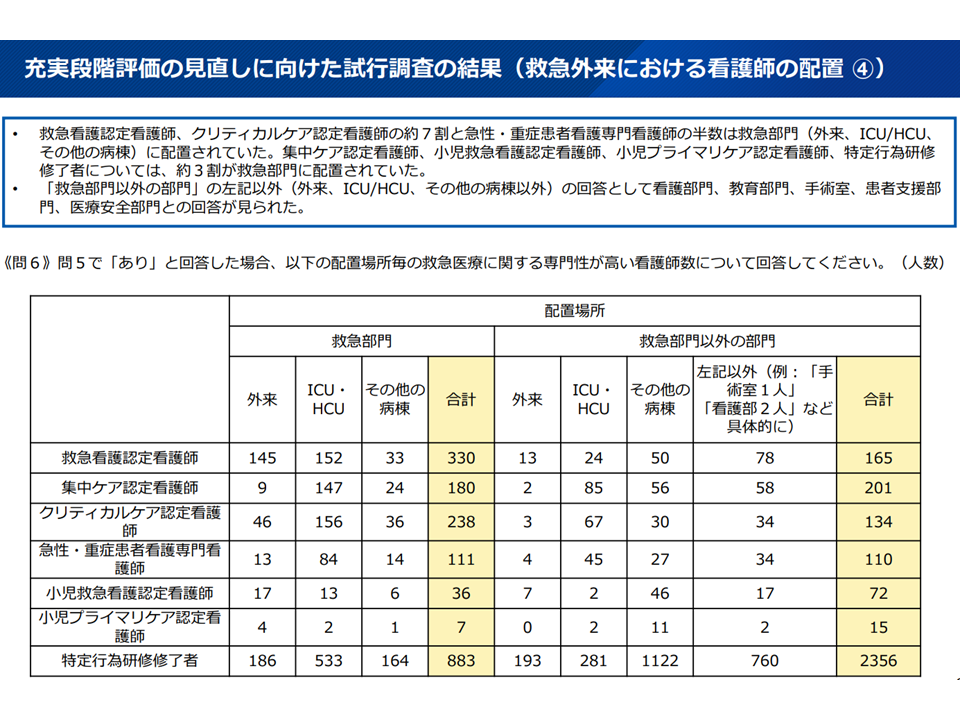
看護師配置関連4(救急WG4 251008)
▽「病院内に救急医療に関する専門性が高い看護師がいない」施設では、「今後、病院内の看護師に研修等を受講してもらい、病院の看護師は増やさず、救急医療に関する専門性が高い看護師を育成しようとしている」と考えている(他施設からの引き抜きなどは考えていないと伺える)
看護師配置関連5(救急WG5 251008)
【ピアレビュー関連】
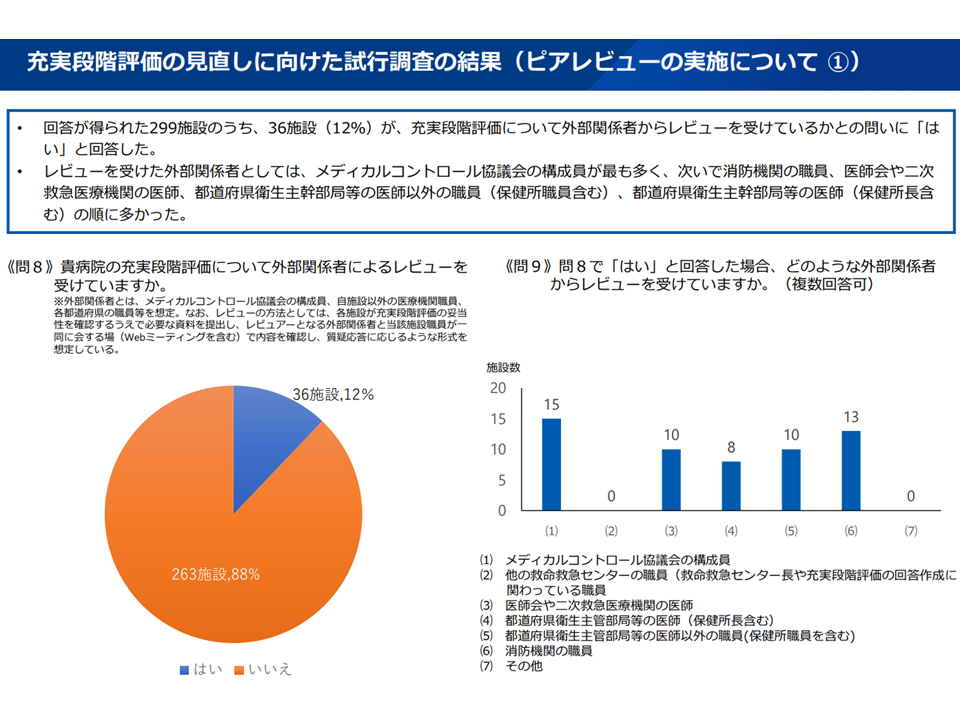
▽12%の施設(36施設)が、充実段階評価について「外部関係者からのレビュー」を受けていた
▽外部関係者としては、メディカルコントロール協議会の構成員が最も多く、次いで消防機関の職員、医師会や2次救急医療機関の医師、都道府県衛生主幹部局等の医師以外の職員(保健所職員含む)、都道府県衛生主幹部局等の医師(保健所長含む)などが多かった
ピアレビュー関連(救急WG6 251008)
【重症外傷への対応関連】
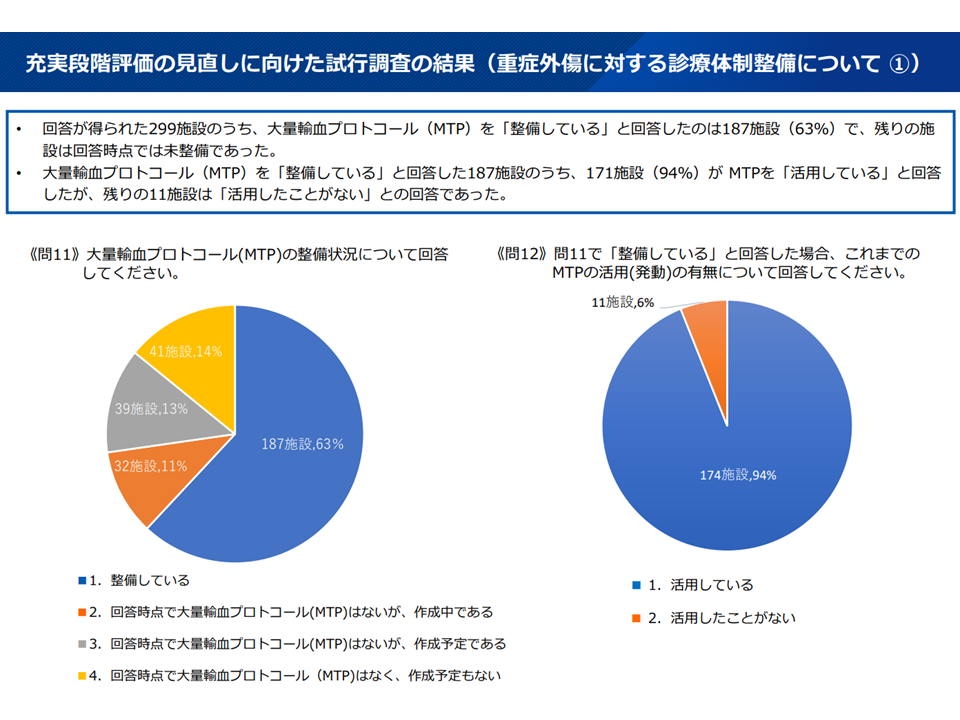
▽63%の施設(187施設)が「大量輸血プロトコール(MTP)を整備」しており、うち94%が「MTPを活用」していた
重症外傷対応関連1(救急WG7 251008)
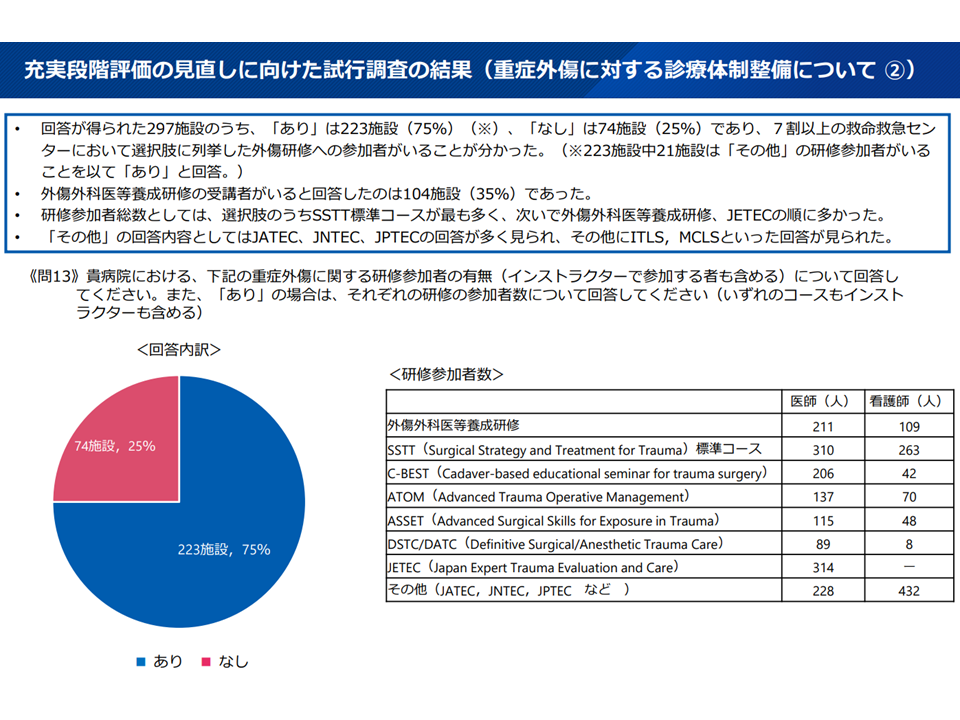
▽75%の施設(223施設)が「重症外傷に対する診療」に関する研修(外傷外科医等養成研修、SSTT標準コース、C-BEST、ATOM、ASSET、DSTC/DATC、JETEC、その他(JATEC,JNTEC,JPTECなど))を修了した医師・看護師を配置していた(ただしうち21施設は「その他」の研修であった)
重症外傷対応関連2(救急WG8 251008)
【第三者評価関連】
▽91%の施設(273施設)が日本医療機能評価機構による認定を、23%の施設(68施設)がISOによる認定を、5%の施設(14施設)がJCIによる認定を受けていた(重複認定あり)
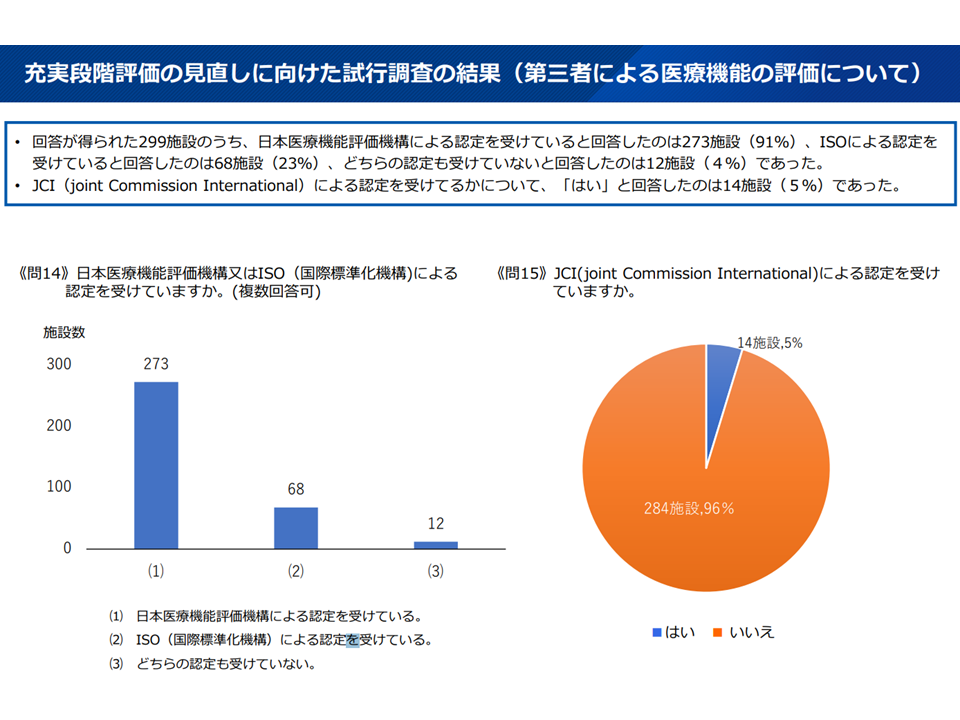
第3者評価関連(救急WG9 251008)
【診療データ登録関連】
▽参加数の多いレジストリは「日本外傷データバンク」(JTDB、235施設が参加)であったが、その他の日本ICU患者データベース(JIPAD)や熱傷レジストリへの参加は少数であった
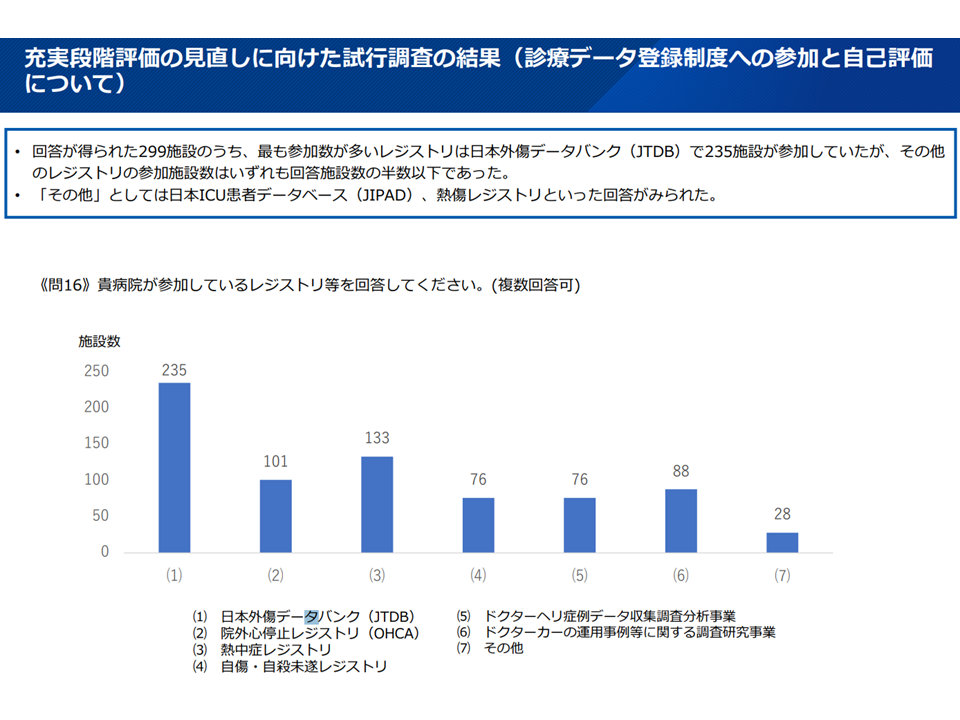
診療データ登録制度関連(救急WG10 251008)
こうした試行調査結果を踏まえて厚労省は、次のような「見直し案の見直し案」を提示しました。
▽【救急外来における看護師の配置】を新たな評価項目とする(1点)
▽専門性の高い看護師は、現状「救急部門以外の部署に配置されている」ケースもあり、「上記(救急外来における看護師の配置)に加えて、院内に救急医療に関する専門性が高い看護師が勤務している」ことを新たな評価項目とする(1点)
▽【充実段階評価に関するピアレビューの実施】については、今回の評価項目への導入は見送り、引き続きの検討課題として研究を進める
▽【重症外傷に対する診療体制整備】については、将来の評価項目候補とする
▽【第三者による医療機能の評価】>については、「JCIによる評価」も評価対象とする
▽【診療データ登録制度への参加と自己評価】については、日本外傷データバンク以外に「自殺・自傷未遂レジストリ」を評価対象に加える
こうした考え方に対し救急WGでは、▼「診療データ登録制度への参加」のためには院内の倫理委員会での承認なども必要となり、時間的猶予を設けるべき(溝端康光構成員:日本救急医学会代表理事)▼救急外来への専従看護師配置、院内への専門性の高い看護師配置が相当程度進んでおり、救命救急センターの質向上に必要かつ重要な役割を果たしていることが伺える。評価対象に加えるべき(井本寛子構成員:日本看護協会常任理事)▼当初は「救命救急センターによる他医療機関からの看護師引き抜き」が危惧されたが、調査の結果「院内での調整」が検討されており、その心配がないことが確認された。厚労省の見直し案で進めてよいのではないか(馬場武彦構成員:日本医療法人協会会長代行)▼今後、NP(ナースプラクティショナー)の配置評価なども検討してほしい(野村幸博構成員:日本病院会常任理事)▼現在の充実段階評価は「人員配置」等のストラクチャー評価が中心である。しかし地方では医療人材確保が極めて困難になっている。地方の救命救急センターの在り方や支援策なども総合的に検討すべき(横堀將司構成員:日本集中治療学会評議員、猪口正孝構成員:全日本病院協会副会長)—といった概ね賛同する意見が相次いでいます。
2026年より「新たな充実段階評価」項目による評価が行われる予定で、今後、「S評価、A評価の基準」設定等論議も行われると見られます。
また、救急WGでは2030-35年度を対象とする「第9次医療計画」における救急医療体制の在り方論議も行われます。
今後、2024年頃にかけて「医療・介護の複合的ニーズ」を抱える85歳以上高齢者の割合が増えていき、これに伴って「高齢の救急搬送患者」が増加していきます。そうした中で、どのように効果的かつ効率的な「救急医療提供体制」を確保するかが重要な検討課題となっています。
厚労省は、▼ドクターヘリの要請基準は都道府県毎に様々で、地域によって搬送件数やキャンセル率が違うこと、広域的に連携されている事例を踏まえ「ドクターヘリの効率的な運用のあり方」を検討してはどうか▼地域医療構想の取り組みにおいて医療機関の連携・再編・集約化が進んでいく中、病院前医療や転院搬送が重要性を増していく。第9次医療計画に向けて「転院搬送における病院救急車の活用やドクターカーの活用含めた搬送のあり方」を検討してはどうか—との論点を提示しています。
本格的な議論は今後行われますが、救急WG構成員からは▼今後、救命救急センターなどの3次医療機関と、「地域包括ケア病棟等を持つ地域密着型病院」との連携がますます重要となる。またドクターヘリ運用などでは「地域間の公平性確保」にも配慮が必要となる(松原由美座長代理:早稲田大学人間科学学術院教授)▼総務省統計の「軽症」は「入院が必要ない」という意味であり、医療の必要性や緊急性を意味していない。救急医療の必要性が高い患者がどれほど増えていくのかなどの統計も整備していってはどうか(猪口構成員)▼救急医療提供体制の在り方は地域で大きく違う。地域差を考慮した検討を行う必要がある(野村構成員)—といった意見が出されています。
【関連記事】
想定超える少子化が進むい中で、小児医療機関、産科・産婦人科医療機関の集約化、大規模化をさらに進めよ―小児・周産期WG
新地域医療構想の実現に向け、「病床機能報告」と「診療報酬」との紐づけをどこまで強化・厳格化していくべきか―社保審・医療部会(1)
医師偏在対策のベースとなる医師偏在指標を改善、診療科特性踏まえた「医師の診療科偏在対策」を検討—地域医療構想・医療計画検討会
【急性期拠点機能】は「人口20-30万人ごとに1か所」へ集約、患者の医療アクセスへの配慮も重要視点—地域医療構想・医療計画検討会
【急性期拠点機能】病院、救急搬送・全身麻酔等の診療実績や体制、さらに「病院の築年数」等も勘案して設定—地域医療構想・医療計画検討会
新たな地域医療構想の【急性期拠点機能】等の目安、大都市・地方都市・人口少数地域などに分けて設定しては—地域医療構想・医療計画検討会
「新たな地域医療構想」実現に向けた取り組みを円滑に進めるため、「ガイドライン作成論議」などを始める—社保審・医療部会
骨太方針2025を閣議決定、医療・介護の関係予算について「人件費・物価高騰」や「病院経営安定」などを勘案した増額行う
2027年4月の新地域医療構想スタートまでに「病院病床11万床」(一般・療養5万6000床、精神5万3000床)を削減—自民・公明・維新
新たな地域医療構想・医師偏在対策・医療DX・オンライン診療法制化など「医療提供体制の総合改革」案とりまとめ—社保審・医療部会
NDBやDPC等の利用しやすい「仮名化情報」を研究者等に提供、優れた医薬品開発や医療政策研究につなげる—社保審・医療部会(2)
認定医療法人制度を2029年末まで延長、一般社団法人立医療機関にも「都道府県への財務諸表届け出」など義務化—社保審・医療部会(1)
新地域医療構想で「急性期拠点機能の集約化」方向で進めるべきだが、「待てない領域」等にも配慮した丁寧な議論を—社保審・医療部会
電子カルテ情報共有サービス、地域医療支援病院・特定機能病院・2次救急病院等に導入の努力義務を課す—社保審・医療部会(2)
医療法に「オンライン診療」を実施・受診する場などの規定を明示、適切なオンライン診療を推進する環境整える—社保審・医療部会(1)
新たな地域医療構想論議、「現行の考え方を延長する部分」と「新たな考え方を組み込む部分」を区分けして進めよ—社保審・医療部会(2)
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)
医師偏在対策を大筋で了承、「医師少数区域等で勤務する」医師の手当て増額を行う経費の一部を保険者にも拠出求める—新地域医療構想検討会
規制的手法も含めた医師偏在対策、地域医療構想実現に向けた知事権限強化、2025年度薬価改定」(薬価の引き下げ)などを実施せよ―財政審
医師偏在是正に向け「外科医の給与増」・「総合診療能力を持つ医師」養成・「広域連携型の医師臨床研修」制度化等が重要—医師偏在対策等検討会
医師偏在対策に向けた経済的インセンティブの財源、一部を医療保険料に求めることに賛否両論—社保審・医療保険部会(1)
「医師確保の必要性が高い地域」医療機関に勤務する医師の手当増額、そこへ医師を派遣する医療機関等への支援など検討—新地域医療構想検討会
急性期病院の集約化・重点化、「病院経営の維持、医療の質の確保」等に加え「医師の診療科偏在の是正」も期待できる—医師偏在対策等検討会
医師偏在是正に向けた「規制的手法」に賛否両論、外来医師多数区域での新規開業をより強く制限すべきか—新地域医療構想検討会(1)
医師偏在是正に向け、「医師多数県の医学部定員減→医師少数県へ振り替え」「総合診療能力を持つ医師養成」など進めよ—医師偏在対策等検討会
「医療保険制度での医師偏在対策」論議スタート、「保険料を保険給付『以外』に支弁する」ことに異論も—社保審・医療保険部会
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)
厚労省が「近未来健康活躍社会戦略」を公表、医師偏在対策、医療・介護DX、後発品企業再編などを強力に推進
新地域医療構想の内容が大筋でまとまる!「急性期拠点病院の集約化」を診療内容・施設数の両面で進める—新地域医療構想検討会
新地域医療構想、「急性期拠点病院の集約化」「回復期病棟からsub acuteにも対応する包括期病棟への改組」など行う—新地域医療構想検討会
石破内閣が総合経済対策を閣議決定、医療機関の経営状況急変に対する支援、医療・介護DX支援なども実施
「病院経営の厳しさ」がより明確に、医業・経常「赤字」病院の増加が著しく、個々の病院が抱える赤字も拡大―日病・全日病・医法協
新地域医療構想で「急性期拠点機能の集約化」方向で進めるべきだが、「待てない領域」等にも配慮した丁寧な議論を—社保審・医療部会
新地域医療構想では「外来・在宅医療、医療・介護連携」も射程に、データに基づく外来・在宅医療体制等整備を—新地域医療構想検討会(2)
新地域医療構想で報告する病院機能、高齢者救急等/在宅医療連携/急性期拠点/専門等/医育・広域診療等としてはどうか—新地域医療構想検討会(1)
急性期病院の集約化・重点化、「病院経営の維持、医療の質の確保」等に加え「医師の診療科偏在の是正」も期待できる—医師偏在対策等検討会
新たな地域医療構想でも「かかりつけ医機能を持つ医療機関」と「将来受診重点医療機関」との連携など重視—新地域医療構想検討会(3)
大学病院本院が「医師派遣・養成、3次救急等の広域医療」総合提供の役割担うが、急性期基幹病院にも一定の役割期待—新地域医療構想検討会(2)
新たな地域医療構想、病院機能を【急性期病院】と報告できる病院を医療内容や病院数等で絞り込み、集約化促す—新地域医療構想検討会(1)
新たな地域医療構想、「病院機能の明確化」「実態にマッチした構想区域の設定」「病院経営の支援」など盛り込め—日病提言
新たな地域医療構想では、「回復期」機能にpost acute機能だけでなくsub acute機能も含むことを明確化—新地域医療構想検討会(2)
新たな地域医療構想、「病床の必要量」推計は現行の考え方踏襲、「病床機能報告」で新たに「病院機能」報告求める—新地域医療構想検討会
新たな地域医療構想論議、「現行の考え方を延長する部分」と「新たな考え方を組み込む部分」を区分けして進めよ—社保審・医療部会(2)
新たな地域医療構想、患者減が進む中で地域の実情踏まえた統合・再編など「医療機関の経営維持」等も重要視点の1つ—新地域医療構想検討会
新たな地域医療構想は「2040年頃の医療提供体制ビジョン」、医療計画は「直近6年間の医療提供体制計画」との役割分担—新地域医療構想検討会
新たな地域医療構想、協議の旗振り役明確化、公民の垣根超えた議論、医療・介護全体見た改革推進が極めて重要—新地域医療構想検討会
医療・介護連携の強化が「医療提供体制改革、新地域医療構想」を考える上で必要な不可欠な要素—新地域医療構想検討会
2040年頃見据えた新地域医療構想、病院の主体的な動き(機能転換など)が必要な分野について「何が必要か」の深堀りを—新地域医療構想検討会
2040年頃見据えた新地域医療構想、在宅医療の強化、構想区域の見直し、「病院」機能明確化などですでに共通認識—新地域医療構想検討会
【ポスト地域医療構想】論議スタート、医療介護連携、構想区域の在り方、医療人材確保、必要病床数設定等が重要論点—新地域医療構想検討会
【ポスト地域医療構想】論議を近々に開始、入院だけでなく、外来・在宅・医療介護連携なども包含して検討—社保審・医療部会(1)





