見守りセンサー等活用による夜勤スタッフ配置要件の緩和、内容や対象サービスを拡大してはどうか―社保審・介護給付費分科会(2)
2020.11.12.(木)
特別養護老人ホームなどでは、見守りセンサー等を活用した場合、夜間スタッフの配置要件が緩和されるが、この緩和措置の内容や対象サービスを拡大すべきか―。
サービス付き高齢者向け住宅では、併設事業所から「不適切なサービスが行われているのではないか」との指摘があるが、市町村による指導監督を強化してはどうか―。
生活援助の回数が著しく多いケアプランについて「検証」の仕組みが導入されているが、運用方法の改善や、より利用者の状態像にあったケアプランが担保されるような対策を考えてはどうか―。
11月9日に開催された社会保障審議会・介護給付費分科会では、こういった議論も行われています。
目次
「見守りセンサー等による夜間スタッフ配置要件の緩和」を拡大すべきか
11月9日の介護給付費分科会では、各サービスの共通・関連する「横断的事項」のうち▼感染症や災害対応力▼介護人材の確保・介護現場の革新▼制度の安定性・持続可能性の確保―について、具体的な見直し方向を探りました。今回も非常に多くの論点が提示されており、本稿では「制度の安定性・持続可能性」や「ロボット・ICTの活用」などに焦点を合わせます(処遇改善やサービス提供体制加算に関してはお伝え済です)。
●2021年度介護報酬改定に向けた、これまでの議論に関する記事●
【第1ラウンド】
▽横断的事項(▼地域包括ケアシステムの推進▼⾃⽴⽀援・重度化防⽌の推進▼介護⼈材の確保・介護現場の⾰新▼制度の安定性・持続可能性の確保―、後に「感染症対策・災害対策」が組み込まれる)
▽地域密着型サービス(▼定期巡回・随時対応型訪問介護看護▼夜間対応型訪問介護▼小規模多機能型居宅介護▼看護小規模多機能型居宅介護▼認知症対応型共同生活介護▼特定施設入居者生活介護―)
▽通所系・短期入所系サービス(▼通所介護▼認知症対応型通所介護▼療養通所介護▼通所リハビリテーション▼短期入所生活介護▼短期入所療養介護▼福祉用具・住宅改修介護―)
▽訪問系サービス(▼訪問看護▼訪問介護▼訪問入浴介護▼訪問リハビリテーション▼居宅療養管理指導▼居宅介護支援(ケアマネジメント)―)
▽施設サービス(▼介護老人福祉施設(特別養護老人ホーム)▼介護老人保健施設(老健)▼介護医療院・介護療養型医療施設—)
【第2ラウンド】
▽横断的事項(▼人材確保、制度の持続可能性▼自立支援・重度化防止▼地域包括ケアシステムの推進―)
▽地域密着型サービス(▼定期巡回・随時対応型訪問介護看護、夜間対応型訪問介護、小規模多機能型訪問介護、看護小規模多機能型訪問介護(以下、看多機)▼認知症対応型共同生活介護、特定施設入居者生活介護―)
▽通所系・短期入所系サービス(▼通所介護・認知症対応型通所介護、療養通所介護▼通所リハビリテーション、福祉用具・住宅改修▼短期入所生活介護、短期入所療養介護―)
▽訪問系サービス(▼訪問看護▼訪問介護、訪問入浴介護▼訪問リハビリ、居宅療養管理指導▼居宅介護支援(ケアマネジメント)―)
▽施設サービス(▼介護医療院・介護療養型医療施設▼介護老人保健施設、介護老人福祉施設(特別養護老人ホーム)▼短期入所生活介護、短期入所療養介護―)
▽横断的事項(その2)(▼地域包括ケアシステムの推進▼自立支援・重度化防止の推進(関連記事はこちら(ADL維持等加算)とこちら(認知症対策、看取り対応、科学的介護など)―)
少子高齢化の進展により「少ない支え手で、多くの高齢者を支える」こととなり、公的介護保険制度の基板が脆くなってきています。2025年度には、いわゆる団塊の世代がすべて75歳以上の後期高齢者となることから、今後、非常に厳しい状況に陥ることが確実です。
少子化の進展は「支え手の減少」を意味し、介護人材の確保が急務となりますが、介護現場はいわゆる3K(きつい、汚い、厳しい)職場と認識され、人材確保はそう容易くはありません。このため「ロボットやICTを活用する」ことが重視されています。
2018年度の前回介護報酬改定では、▼特別養護老人ホーム▼ショートステイ—における【夜勤職員配置加算】について、通常「1名分の人員を多く配置」することが必要なところ、見守り機器の導入によって効果的に介護が提供できる場合には「0.9名分の人員を多く配置」することで足りる(つまり10%の人員基準緩和)ことが認められました。
この点、▼見守り機器(センサーなど)の導入で、介護スタッフの「直接介護時間がより長くなる」(つまり生産性が向上する)▼見守り機器の導入前後で、利用者の認知機能に大きな変化はない(つまりケア・サービスの質は低下していない)▼見守り機器をより多く導入した場合、介護スタッフの負担軽減度合いが大きい―などといった研究結果があります。
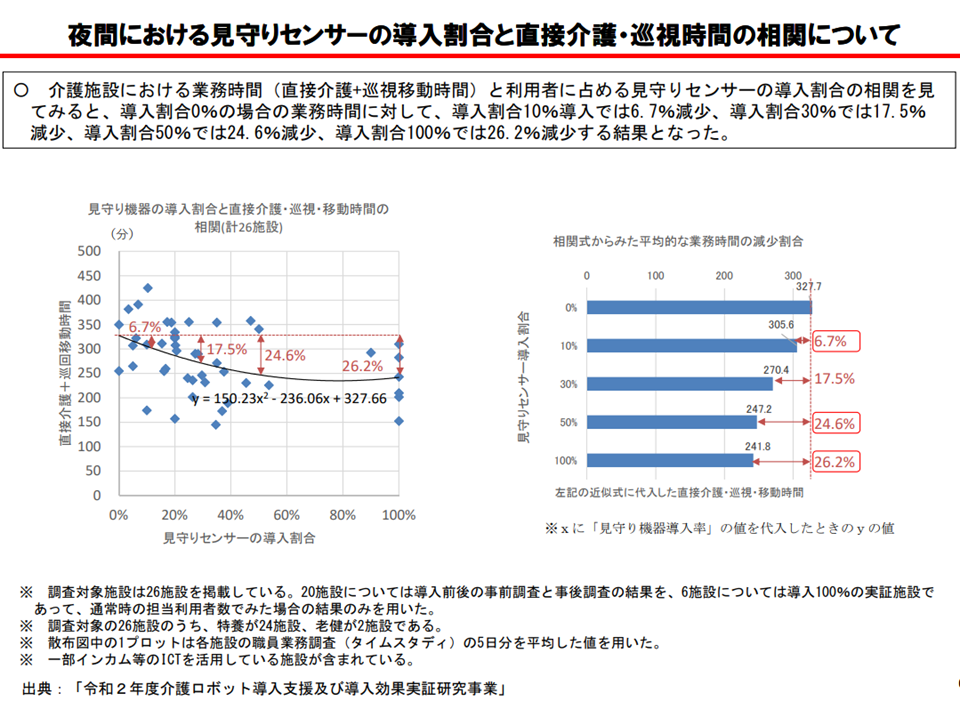
見守りセンサー等をより多くの利用者に導入することで、より介護スタッフの生産性が向上する(介護給付費分科会(2)1 201109)
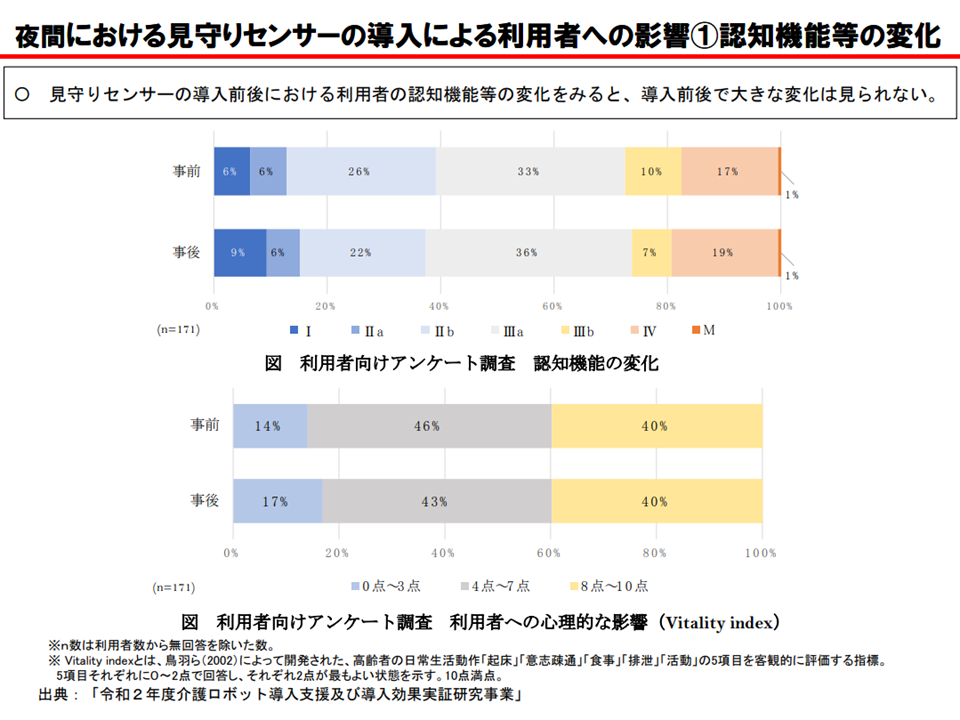
見守りセンサー等の導入前後でケア・サービスの質は低下いていないと考えられる(介護給付費分科会(2)2 201109)
厚生労働省老健局老人保健課の眞鍋馨課長は、こうした研究結果を重視し、次のような見直しを行うことを提案しています。
▽▼特別養護老人ホーム▼ショートステイ—における現行の【夜勤職員配置加算】の要件緩和措置(夜勤スタッフを通常1名分多く配置すべきところ、「0.9人分」多く配置することで良い)について、「入所者の15%に導入する」との要件を、「入所者の10%に導入する」ことで良しとする
▽▼特別養護老人ホーム▼ショートステイ—における【夜勤職員配置加算】の要件緩和措置について、「入所者の100%に導入」した場合には、「夜勤スタッフを通常1名分多く配置すべきところ、「0.5人分」多く配置することで良し」とする新区分を設ける。その際、▼夜勤職員全員がインカム等のICTを使用する▼委員会設置を含めた安全体制を確保する―ことも求める
▽見守りセンサーを活用した場合の「夜勤職員配置の要件緩和措置」を、▼介護老人保健施設▼介護医療院▼認知症型共同生活介護―にも拡大する
▽介護老人福祉施設(従来型)における夜間の人員配置基準について、見守りセンサーやインカム等のICTを活用する場合に緩和する
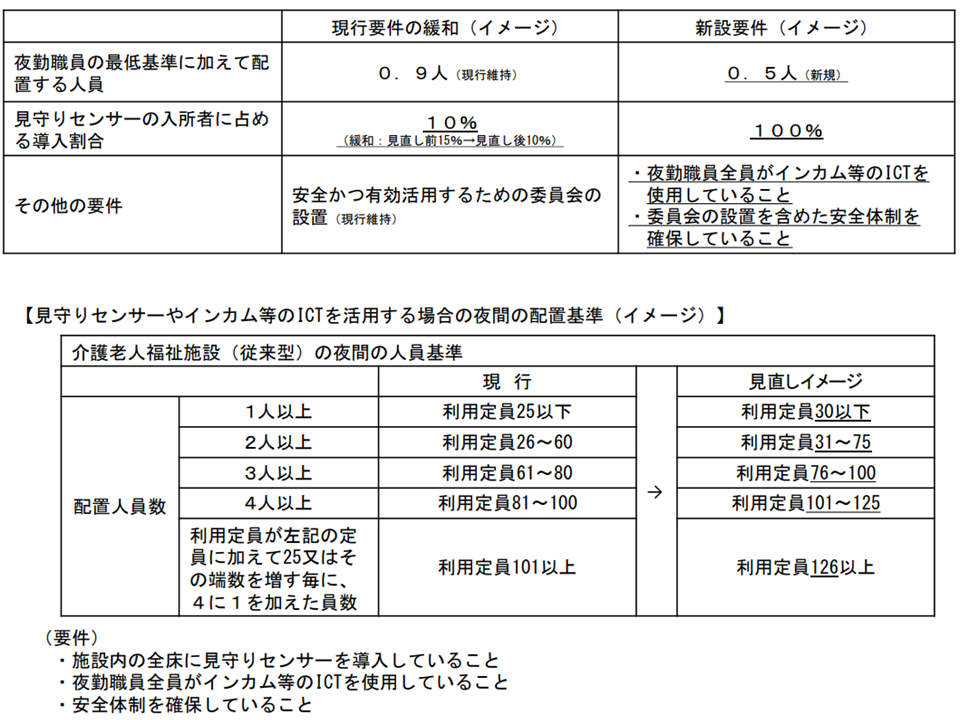
見守りセンサー等の導入による「夜勤スタッフ配置要件緩和」措置の拡大案(介護給付費分科会(2)3 201109)
この提案について東憲太郎委員(全国老人保健施設協会会長)や濵田和則委員(日本介護支援専門員協会副会長)らは歓迎していますが、「反対」の意を明確にする委員も少なくありません。
例えば伊藤彰久委員(日本労働組合総連合会総合政策推進局生活福祉局長)や岡島さおり委員(日本看護協会常任理事)らは「見守りセンサー等の導入は、介護スタッフの負担軽減のためのもので、人員配置を緩和してはトイレ介助などの介護スタッフの負担軽減にはつながらない」と指摘。また江澤和彦委員(日本医師会常任理事)も「見守りセンサー等による効果が検証できていない。研究結果も極めて少数の事例をもとにしたものである」とコメントしています。
賛否両論ある中で、今後の調整がどう進むのか議論を見守る必要があります。
なお、現場の負担軽減や、新型コロナウイルス感染症をはじめとする感染拡大を防止する観点から、眞鍋老人保健課長は、▼医療・介護の関係者間で実施する会議等(例えばサービス担当者会議など)については、ICTの活用による開催等を可能とする▼利用者等が参加する会議等(退院・退所加算で求められるカンファレンスなど)については、利用者や家族の同意を得た場合に、ICTの活用による開催等可能とする▼居宅への訪問を要件としている介護等についてのICT活用は、居宅への訪問の重要性を十分に考慮して引き続き検討する―こととしてはどうか、とも提案しています。
詳細は、今後の詰めの議論・検討を待つ必要があります。
「通常サービスの報酬に基づく区分支給限度基準額の管理」、通所系サービス等にも導入
また少子高齢化の進行は「介護保険財政」をも厳しくします。そこで、介護保険制度の安定性・持続可能性を確保するために「報酬の適正化」も重要な論点となります。眞鍋老人保健課長は、この視点に立って次のような見直しを行ってはどうかと提案しました。
(1)訪問系サービスと同様に、▼通所系サービス▼小規模多機能型居宅介護▼看護小規模多機能型居宅介護―でも、「同一建物減算等の適用を受ける者」の区分支給限度基準額管理について、「減算等の適用前の単位数を用いる」こととする
(2)大規模型の低い報酬が適用される▼通所介護▼通所リハビリ—についても、区分支給限度基準額管理について「通常規模型の単位数を用いる」こととする
(3)「生活援助の訪問回数が多い利用者への対応」(ケアプランを保険者に届け出て検証を受ける)について、▼事務負担に配慮しケアプラン検証の仕方や頻度を見直す▼利用者の意向や状態像に合った訪問介護提供につなげる対応を図る―
(4)サービス付き高齢者向け住宅等に併設する介護サービス事業所について、「指定の際の条件付加」などを通じて自治体による更なる指導の徹底を図る
(5)報酬体系の簡素化に向けて、「加算の廃止」や「加算の基本報酬への組み込み」「包括化」などを進める
このうち(1)(2)は、区分支給限度基準額の中で「より低い報酬のサービスを利用すると、利用回数が多くなってしまう」という不公平を是正する仕組みについて、拡大を図るものです。
介護保険制度では、在宅サービス利用者について「1か月に保険利用可能なサービス量」の上限を区分支給限度基準額として要介護度別に設定しています。「あればあるだけサービスを使ってしまう」というモラルハザードを防ぐための措置です。
ところで、例えば同じ建物に居住する複数の利用者にサービス提供を行う場合には、移動コスト等が抑えられることから、介護報酬が低く設定されます(同一建物減算)。
区分支給限度基準額が10万円であったとして、Aサービスの報酬が1万円である場合には、1か月に10回のサービス利用が可能となります(10万円÷1万円)。しかし、同一建物減算で報酬が9000円になると11回のサービス利用が可能となるのです(10万円÷9000円)。これは利用者サイドに立てば「不公平である」と考えられ、2018年度改定で「減算が適用される場合でも、区分支給限度基準額の管理は減算前の報酬を用いる」仕組みが導入されました。
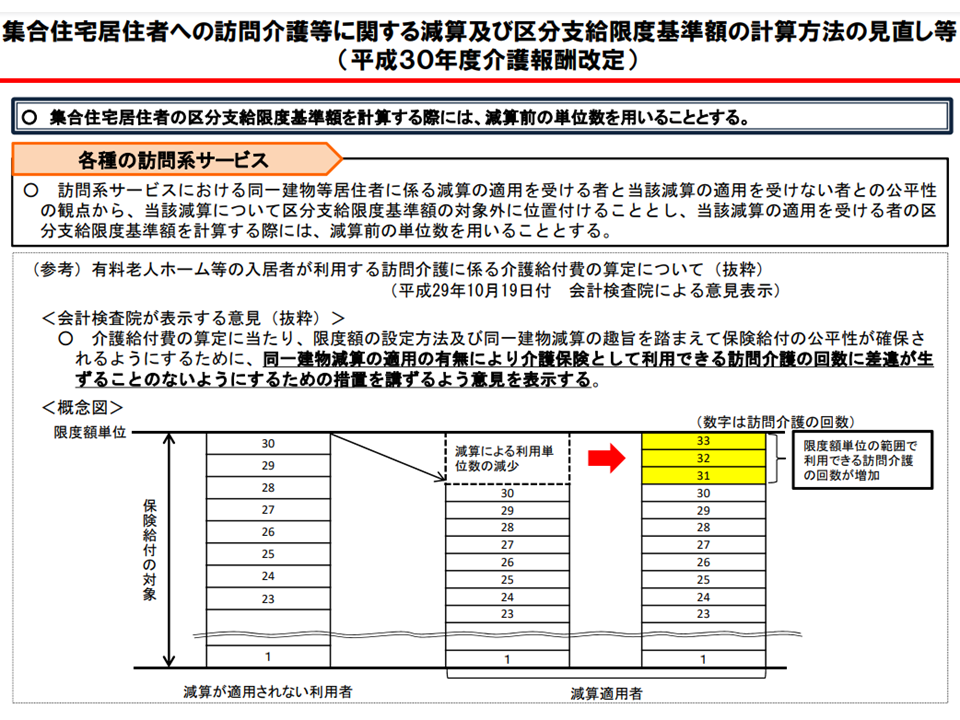
2018年度改定で導入された「区分支給限度基準額の管理」ルール(介護給付費分科会(2)4 201109)
この点、利用者・利用者家族代表の立場で参画する鎌田松代委員(認知症の人と家族の会理事)は、この仕組みそのものに疑問を投げかけていますが、安藤伸樹委員(全国健康保険協会理事長)や河本滋史委員(健康保険組合連合会理事)、小泉立志委員(全国老人福祉施設協議会理事)らは「公平性確保が必要である」とし、眞鍋老人保健課長の提案に賛意を示しています。
サ高住の併設事業所から不適切なサービス提供が行われていないか、指導監督を強化
また(4)は、財務省から指摘されている「サ高住に併設する事業所では、そうでない事業所に比べて、サ高住入所者に過剰なサービスを提供しているのではないか」という点も踏まえた論点です。
財務省は、「一般の在宅サービス利用者全体」と「サ高住入所者全体」とを比較し、後者でサービス利用料が多いと指摘しています。
しかし、より公平な比較を行うために、「一般の在宅サービス利用者のうち独居世帯」(サ高住入所者は独居が多い)と「行動規範を守っているサ高住」とで比べると、必ずしも「サ高住で介護サービス利用が多い」という状況にはありません。
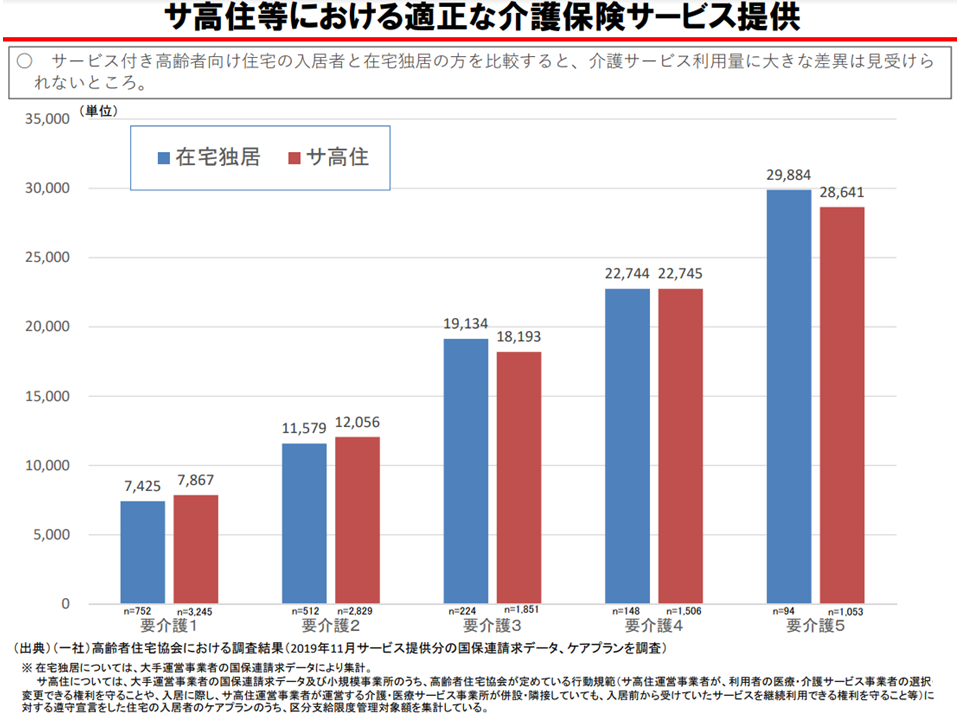
一般在宅利用者とサ高住利用者とで介護サービス利用に目立った違いはない(介護給付費分科会(2)6 201109)
ただし、「サ高住に併設された事業所」には、従前から「当該サ高住の入所者へのサービス提供に偏りがある」(いわゆる囲い込み)などの課題も指摘されており、眞鍋老人保健課長は「指導監督を強化する」方針を示したものと言えます。指導監督を強化する方向そのものには多くの委員が賛意を示しており、今後、具体的な強化策が詰められると考えられます。
生活援助の回数が著しく多いケアプランの検証、運用方法などを改善
一方、(3)は一部に「生活援助サービスを著しく多く利用するケアプランが存在する」ことが判明したことを受け、2018年度の前回改定で「ケアプランの届け出・検証」ルールが設けられたものです。
具体的には、1か月当たりの生活援助サービスの回数が▼要介護1:27回▼要介護2:34回▼要介護3:43回▼要介護4:38回▼要介護5:31回—以上の場合には、そのケアプランを市町村に届け出て、市町村の地域ケア会議で「必要があって頻回の利用となっているのか、あるいは不適切な部分があるのか」を検証し、必要があれば「見直し」が求められるものです。
2018年10月から2019年9月までの1年間を見ると、「生活援助の回数が多いケアプラン」は6000件弱あり、このうち25.9%は「地域ケア会議での検証」が行われ、そのうち13.5%はケアプランの見直しが行われています(検証・見直しが少なすぎるとの指摘あり)。
この点、「単に生活援助を身体介護に振り替えているような見直しも散見される」一方で、「同じ要介護度でも利用者の状態・ニーズはさまざまで、要介護度別に一律の基準(回数)でチェックを行うことが妥当だろうか」「ケアプランを保険者に届け出る頻度は、現在『毎月』であるが、現場の負担が大きく『6か月に1回程度』で良いのではないか」という現場サイドからの疑問もあります。
こうした状況を踏まえて眞鍋老人保健課長は、運用面の改善や、より利用者の状態像にあったケアプラン作成のための工夫を検討する考えを示しているのです。
改善方向そのものへの異論・反論は出ておらず、今後詳細が詰められる見込みですが、安藤委員や河本委員らは「どのようにケアプランが見直されているのか、実態を把握する必要がある。その上で、単純に生活援助を身体介護に振り替えているような事例が多ければ、財務省が指摘する『生活援助だけでなく、身体介護も含めた回数に着目したケアプランチェック』を検討する必要がある」とコメントしています。
「生活援助の回数が多い=不適切」という単純な構図でないことは間違いありませんが、生活援助については「単なる家事手伝いではないか。それを公的保険サービスに組み込むことはいかがなものか」と見る向きもあり、こうした疑念を払拭するためにも「適正なケアプラン作成、適正なサービス実施」が強く求められている点に留意が必要でしょう。
このほか眞鍋老人保健課長は、▼感染症や災害への対応を適切に行う旨を、各サービスの「運営基準」に盛り込む▼一定の経過措置をおいたうえで、各サービスの運営基準に「BCP(業務継続計画、例えばスタッフが感染症に罹患した場合に、どのようにサービス提供を継続するか、などの計画)作成」を位置付ける▼地域と連携した災害対策(訓練など)の実施を運営基準に位置付ける―考えも示しています。


【関連記事】
介護職員の【特定処遇改善加算】、算定ルールを柔軟化すべきか、経験・技能ある介護福祉士対応を重視すべきか―社保審・介護給付費分科会(1)
状態・栄養のCHASEデータベースを活用した取り組み、介護データ提出加算等として評価へ―社保審・介護給付費分科会(2)
【ADL維持等加算】を他サービスにも拡大し、重度者への効果的な取り組みをより手厚く評価してはどうか―社保審・介護給付費分科会(1)
老健施設「入所前」からのケアマネ事業所との連携を評価、在宅復帰機能さらに強化―社保審・介護給付費分科会(5)
介護報酬や予算活用して介護医療院への移行・転換を促進、介護療養の報酬は引き下げ―社保審・介護給付費分科会(4)
ケアマネ報酬の逓減制、事務職員配置やICT利活用など要件に緩和してはどうか―社保審・介護給付費分科会(3)
4割弱の介護事業所、【特定処遇改善加算】の算定ベース整っても賃金バランス考慮し取得せず―社保審・介護給付費分科会(2)
介護サービスの経営状況は給与費増等で悪化、2019年度収支差率は全体で2.4%に―社保審・介護給付費分科会(1)
訪問リハビリや居宅療養管理指導、実態を踏まえた精緻な評価体系を構築へ—社保審・介護給付費分科会(3)
訪問介護利用者の負担増を考慮し、「敢えて加算を取得しない」事業所が少なくない—社保審・介護給付費分科会(2)
訪問看護ステーション本来の趣旨に鑑み、「スタッフの6割以上が看護職員」などの要件設定へ—社保審・介護給付費分科会(1)
生活ショート全体の看護力を強化し、一部事業所の「看護常勤配置義務」を廃すべきか—社保審・介護給付費分科会(3)
通所リハの【社会参加支援加算】、クリームスキミング防止策も含めた見直しを—社保審・介護給付費分科会(2)
デイサービスとリハビリ事業所・医療機関との連携が進まない根本に、どのような課題があるのか―社保審・介護給付費分科会(1)
グループホームの「1ユニット1人夜勤」体制、安全確保のため「現状維持」求める声多数—社保審・介護給付費分科会(3)
小多機の基本報酬、要介護3・4・5を引き下げて、1・2を引き上げるべきか—社保審・介護給付費分科会(2)
介護療養の4分の1、設置根拠消滅後も介護療養を選択、利用者に不利益が生じないような移行促進が重要—社保審・介護給付費分科会(1)
介護人材の確保定着を2021年度介護報酬改定でも推進、ただし人材定着は介護事業所の経営を厳しくする―社保審・介護給付費分科会
寝たきり高齢者でもリハ等でADL改善、介護データ集積・解析し「アウトカム評価」につなげる—社保審・介護給付費分科会
介護保険施設等への外部訪問看護を認めるべきか、過疎地でのサービス確保と質の維持をどう両立するか—社保審・介護給付費分科会
特養老人ホームのユニット型をどう推進していくか、看取り・医療ニーズにどう対応すべきか―社保審・介護給付費分科会(3)
老健施設、「機能分化」や「適正な疾患治療」進めるために介護報酬をどう工夫すべきか―社保審・介護給付費分科会(2)
介護医療院の転換促進のために、【移行定着支援加算】を2021年度以降も「延長」すべきか―社保審・介護給付費分科会(1)
ケアマネジメントの質と事業所経営を両立するため「ケアマネ報酬の引き上げ」検討すべきでは―介護給付費分科会(2)
訪問看護ステーションに「看護職割合」要件など設け、事実上の訪問リハビリステーションを是正してはどうか―介護給付費分科会(1)
介護保険の訪問看護、医療保険の訪問看護と同様に「良質なサービス提供」を十分に評価せよ―介護給付費分科会
2021年度介護報酬改定、「ショートステイの長期利用是正」「医療機関による医療ショート実施推進」など検討―社保審・介護給付費分科会(2)
通所サービスの大規模減算を廃止すべきか、各通所サービスの機能・役割分担をどう進めるべきか—社保審・介護給付費分科会(1)
小多機や看多機、緊急ショートへの柔軟対応を可能とする方策を2021年度介護報酬改定で検討―社保審・介護給付費分科会(2)
定期巡回・随時対応サービス、依然「同一建物等居住者へのサービス提供が多い」事態をどう考えるか—社保審・介護給付費分科会(1)
2021年度介護報酬改定、介護サービスのアウトカム評価、人材確保・定着策の推進が重要—社保審・介護給付費分科会
2021年度介護報酬改定、「複数サービスを包括的・総合的に提供する」仕組みを―社保審・介護給付費分科会
2021年度介護報酬改定、「介護人材の確保定着」「アウトカム評価」などが最重要ポイントか―社保審・介護給付費分科会



