医療の質向上のため、7割近くの国民が「医療機関の統廃合」を支持―内閣府・世論調査
2019.11.27.(水)
都道府県による医療情報ネット(医療機能情報提供制度)、厚生労働省による#8000(子ども医療電話相談事業)について、国民の8割程度は「知らない」―。
医師の働き方改革について、7割強の国民は「行政、医療機関、民間企業、国民が全体で取り組むべき」と考えている―。
医療の質向上等のために、医療機関の統廃合が必要であることを7割近くの国民が支持している―。
こうした状況が、内閣府が11月22日に公表した「医療のかかり方・女性の健康に関する世論調査」結果から明らかになりました(内閣府のサイトはこちら)。
かかりつけ医、若年世代で「いない」が多くなる
今般の世論調査では、▼医療のかかり方(医療機関の選び方、休日・夜間の受診、医師の長時間労働の改善、医療機関の機能分化・連携)▼女性の健康―について、18歳以上の日本国民2803名を対象として考え方を調査しました。本稿では「医療のかかり方」に焦点を合わせます。
医師をはじめとする医療従事者の働き方や、地域医療構想の実現が重要な課題となっていますが、そこでは「患者、国民が上手に医療にかかる」、「医療機関の統廃合について一定の理解をする」という協力が不可欠です。
前者では、いかに医師の時間外労働を規制したとしても、患者側が「軽症だが日中の受診は混んでいて、待たされる。空いている夜間の救急外来を受診しよう」と考えたのでは、医師の負担軽減は実現できません(医師の働き方改革に関する厚労省検討会の記事はこちらとこちらとこちらと こちらとこちらと こちらとこちら)。
また後者では、「少子化により全国で患者数が減少傾向にある中では、医療の質を確保し、また医療機関経営を維持するために、一定程度の再編統合や機能集約(小児科や救急科をある病院に集約するなど)が必要」となりますが、住民が「近所の病院がなくなるのは困る」と主張を続けていたのでは、再編統合は進まず、地域の医療提供体制が脆弱化してしまいかねません。
そこで今般、国民の「医療のかかり方」に関する意識調査を行ったものです。
まず医療機関のかかり方について、政府は「まず身近な『かかりつけ医』を受診し、そこから専門病院や大病院の紹介を受ける」という流れを促しています。多くの軽症患者が大病院を受診すれば、大病院の医師が疲弊するとともに、重症患者の医療へのアクセスが阻害されてしまいかねないためです。
この点、「かかりつけ医」のいる割合は、全体では52.7%(男性49.6%、女性55.2%)となりました。年齢階級別にみると、70歳以上の高齢者では80%が「かかりつけ医がいる」と回答していますが、30歳未満では3割に届きません。
「かかりつけ医」のいない人に、その理由を尋ねたところ、▼かかりつけ医の必要性について考えたことがない(27.6%)▼かかりつけ医を選ぶ際の必要な情報が不足している(16.3%)▼かかりつけ医に適していると思う医師がいない(14.6%)▼大きな(複数の診療科があり、病床数も多い)医療機関に行けばよい(14.9%)―という答えが返ってきています。とくに若年世代で「かかりつけ医の必要性について考えたことがない」との回答が多くなっています。若いうちは医療機関にかかることも少なく、また生活習慣病等への罹患も少ないことから「かかりつけ医の必要性」を意識する機会も少ないことが背景にあると考えられます。
また、国民が「かかりつけ医」に何を求めているのかを見ると(かかりつけ医を選んだ理由など)、▼病状、治療内容など、分かりやすく説明をしてくれる医師(60.3%)▼必要なケースで専門医療機関などを紹介してくれる医師(54.0%)▼話を十分に聞いてくれる医師 (47.2%)▼近隣の医師(40.9%)―などが多くなっています。医療機関側と国民側とで、「かかりつけ医」に対するイメージに大きな差はなさそうです。
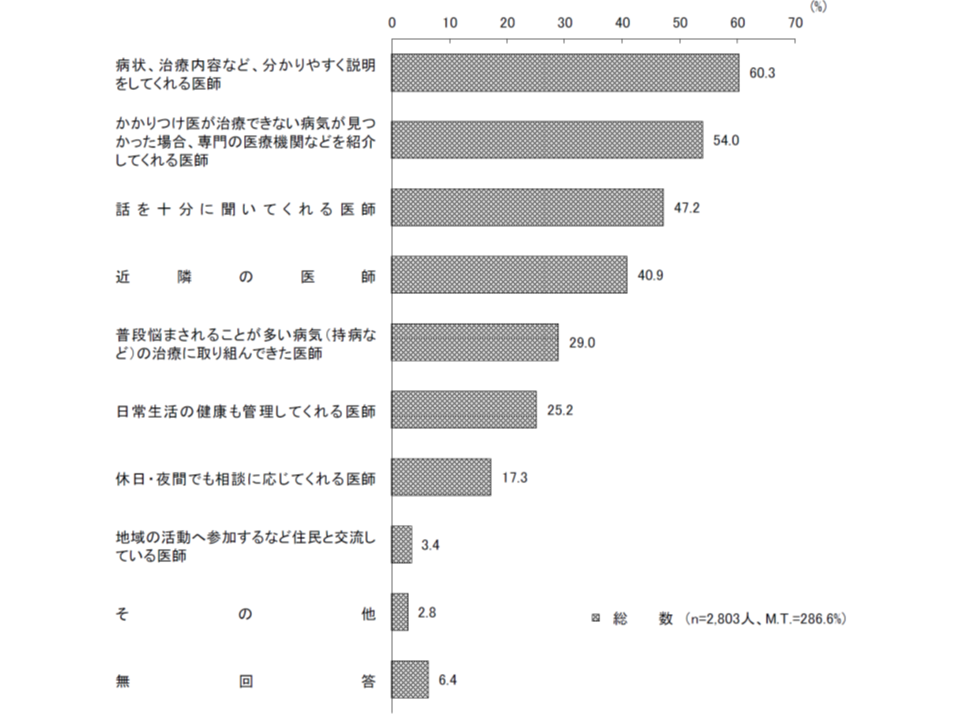
かかりつけ医師の考え方(内閣府・医療のかかり方世論調査1 191122)
ところで、都道府県では、住民が医療機関を適切に選択できるような情報を提供する「医療機能情報提供制度(医療情報ネット)」を運営しています。この認知度を見ると「知らないので、利用したことがない」との声が82.6%と圧倒的で、年齢による差はそれほどありません。
また、12.1%の人は「医療情報ネットを知っているが、利用したことがない」と答えており、その理由としては▼かかりつけ医がいるので、利用する必要がない(44.4%)▼受診する医療機関を決めている(34.0%)▼インターネット上で検索すれば、医療機関の情報が得られる(22.5%)―などが多くなっています。
国民の43%、「緊急性を判断」できず夜間に医療機関を受診する
上述のように医師の負担軽減等を考慮すれば、できる限り診療時間内、つまり「日中」に受診することが期待されます。
とはいえ、「仕事のために平日、日中の受診が難しい」人が少なくないという現実もあります。この点、国民の43.8%は「自分の職場は平日受診に向けて取り組んでいると思う」と考えてり、またさらなる平日受診の拡大に向けて、▼体調が悪いときは休みがとれる雰囲気を作り出してほしい(70.9%)▼職員の健康を守ることを、組織の基本方針の一つとしてほしい(54.8%)▼業務代行できるよう職員間の情報共有を推進してほしい(43.6%)▼勤務時間が柔軟となるような働き方(フレックスタイム制、1時間単位の休暇制度など)を推進してほしい(34.6%)―などに期待しています。
「緊急性がある」と考えられる場合に、夜間の医療機関受診をすることは当然ですが、国民の43.0%は「症状から緊急性が判断できない場合」に夜間受診を選択すると考えています。ほとんどの国民は医療に関する知識が乏しく、自分自身や家族の症状をみても「緊急の医療機関受診が必要なのか、それとも朝まで様子を見ればよいのか」の判断がつかないためです。
この点、小児医療については厚生労働省が「#8000」(子ども医療電話相談事業)を実施しています。休日や夜間に「子どもの様態がおかしいが医療機関を受診すべきか」などの相談に小児科医等がアドバイスを行うものですが、8割近く(76.7%)の国民が「知らないので、利用したことがない」と答えており、「知っていて、利用したことがある」人は6.3%、「知っているが、利用したことはない」人は15.6%にとどまっています。

#8000の認知度(内閣府・医療のかかり方世論調査2 191122)
さらなる普及啓発に努めるとともに、一部に▼電話がつながるまでの時間が長い(21.6%)▼助言の内容は理解できるが、相談したことが解決しない(19.9%)―という不満もあり(不満なしが半数程度)、事業内容の改善の余地もまだありそうです。
医師の働き方改革は、国全体で取り組むべき
ところで、冒頭に述べた「医師の長時間労働」是正に向けて、7割強(71.7%)の国民は「行政、医療機関、民間企業、国民が全体で取り組むべき」と考えており、決して「他人事」とは捉えていません。
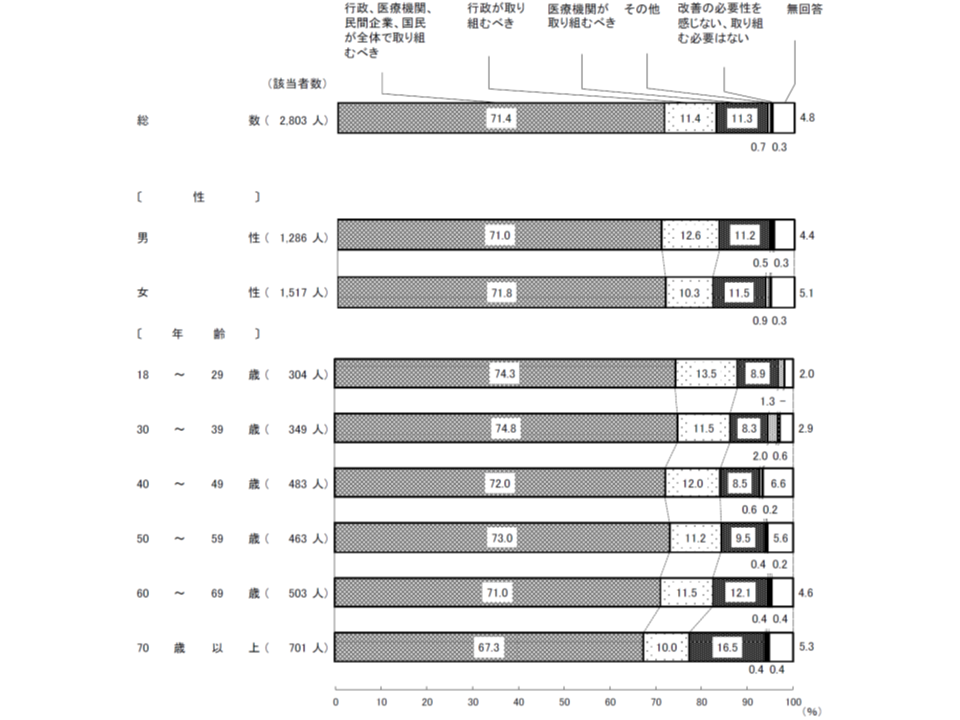
医師働き方改革の考え方(内閣府・医療のかかり方世論調査3 191122)
このため国民側も、例えば「病状について、主治医以外の医師が説明する」ことに70.9%が賛成しています。ただし、その際には▼診療方針が主治医と異ならないようにしてほしい(59.7%)▼主治医以外の医師が説明することについて、あらかじめ了承を得てほしい(57.6%)▼説明内容を主治医に報告してほしい(53.1%)▼きめ細やかなコミュニケーションを心がけてほしい(43.3%)―という配慮も求めいています。いわゆる「複数主治医制」などを採用する場合に参考にすべきでしょう。
医療機関の統廃合、7割近くの国民が支持
また医療機関の統合再編等について、「複数の医療スタッフで業務を分担しながら24時間診療が行えるよう、いくつかの医療機関を統廃合することで医療スタッフを集めるという考え」には68.9%の国民が賛意を示しましたが、28.2%は反対しています。

医療機関の統廃合に関する賛否(内閣府・医療のかかり方世論調査4 191122)
反対派にその理由を尋ねたところ、▼統廃合により医療機関が減るので、医療機関を選択しにくくなると思う(32.7%)▼医療機関までの所要時間が長くなると思う(34.2%)▼医療機関を統廃合してまで24 時間診療する必要性を感じない(22.8%)―などが多くなっています。
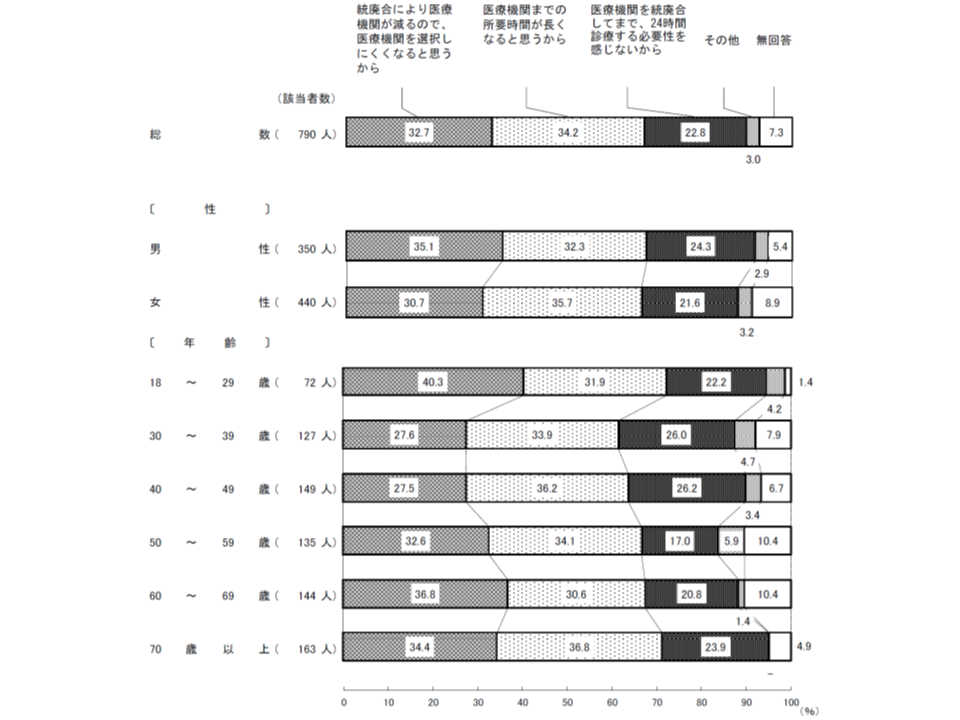
医療機関の統廃合に反対する理由(内閣府・医療のかかり方世論調査5 191122)
医療機関までの所要時間に関する国民の感覚を見ると、「入院の必要がない病気やケガ」では▼15分以上30分未満(50.9%)▼30分以上1時間未満(30.1%)▼15分未満(14.6%)―などが多く、「数日間の入院が必要な病気やケガ」では▼30分以上1時間未満(43.7%)▼15分以上30分未満(35.2%)▼1時間以上1時間半未満(9.6%)―などが多くなっています。
再編統合を考える際の「1つの目安」になるでしょう(関連記事はこちらとこちら)。
【関連記事】
医師から他職種へのタスク・シフティング、「B・C水準指定の枠組み」に位置付けて推進―医師働き方改革タスクシフト推進検討会
診療放射線技師による造影剤注入や臨床検査技師による直腸機能検査など、安全性をどう確保すべきか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会
現行制度の整理・明確化を行うだけでも、医師から他職種へのタスク・シフティングが相当進む―厚労省ヒアリング
医師から他職種へのタスク・シフティング、特定行為研修推進等で医療の質担保を―厚労省ヒアリング
フィジシャン・アシスタント(PA)等、医師会は新職種創設に反対するも、脳外科の現場医師などは「歓迎」―厚労省
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
「医師働き方改革」に向けたマネジメントコスト、診療報酬で評価すべきか否かで激論―中医協総会(1)
「医療の危機的状況」を明らかにし、患者・家族の「不安」を解消して、適切な医療機関受診を促せ―厚労省・上手な医療のかかり方広める懇談会
医療は危機的状況、良質な医療確保のため「上手に医療にかかる」ことが必要不可欠―厚労省・上手な医療のかかり方広める懇談会
「webサイト構築で情報伝達」は幻想と認識し、ターゲットにあった伝達経路を考えるべき―厚労省・上手な医療のかかり方広める懇談会
医療現場の窮状、国民にどう周知し、理解してもらうかが重要な鍵―厚労省・上手な医療のかかり方広める懇談会
「ここに行けば正しい医療情報が得られる」サイト構築等の検討を―厚労省・上手な医療のかかり方広める懇談会
424公立・公的病院等以外の病院も、機能分化やダウンサイズなど積極的に検討せよ―地域医療構想意見交換会
424の公立病院・公的病院等の再編統合再検証、厚労省が地方に出向き趣旨等を丁寧に説明―国と地方の協議の場
機能分化やダウンサイジング等の必要性を改めて検証すべき424公立・公的病院等を公表―地域医療構想ワーキング
多くの機能で「診療実績が少ない」「類似病院が近接している」病院、再編統合を検討―地域医療構想ワーキング
公立・公的病院等の機能改革、「地域で求められる機能を果たしているか」との視点で検証を―厚労省・医療政策研修会
公立・公的等病院の「再編・統合」、地域医療提供体制の在り方全体をまず議論せよ―地域医療構想ワーキング
公立・公的病院等の再編・統合、国が「直接支援」する重点地域を2019年夏に策定―厚労省・医療政策研修会
公立・公的病院等の機能改革、「医師働き方改革」「医師偏在対策」と整合する形で進めよ―地域医療構想ワーキング(1)
公立病院等、診療実績踏まえ「再編統合」「一部機能の他病院への移管」を2019年夏から再検証―地域医療構想ワーキング
公立病院等の機能、▼代表的手術の実績▼患者の重症度▼地理的状況―の3点で検討・検証せよ―地域医療構想ワーキング
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
主要手術の公民比率など見て、構想区域ごとに公立・公的等病院の機能を検証―地域医療構想ワーキング(1)
公立・公的病院の機能分化、調整会議での合意内容の適切性・妥当性を検証―地域医療構想ワーキング
地域医療構想調整会議、多数決等での機能決定は不適切―地域医療構想ワーキング
大阪府、急性期度の低い病棟を「地域急性期」(便宜的に回復期)とし、地域医療構想調整会議の議論を活性化—厚労省・医療政策研修会
地域医療構想調整会議、本音で語り合うことは難しい、まずはアドバイザーに期待―地域医療構想ワーキング(2)
公立・公的病院と民間病院が競合する地域、公立等でなければ担えない機能を明確に―地域医療構想ワーキング(1)
全身管理や救急医療など実施しない病棟、2018年度以降「急性期等」との報告不可―地域医療構想ワーキング(2)
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)





