「特許期間中の薬価を維持する」仕組み導入などで、日本の医薬品市場の魅力向上を図るべき―中医協・薬価専門部会
2023.7.6.(木)
「特許期間中であっても、医薬品の価格を毎年度強制的に引き下げる」。こうした仕組みを導入しているのは日本だけであり、それが日本市場の魅力を大きく損ねている—。
特許期間中の薬価を維持する仕組みを中長期的に検討し、短期的には新薬創出・適応外薬解消等促進加算の改善(製品要件緩和、企業要件廃止)で対応すべきである—。
また市場拡大再算定の「共連れ」ルールは、製薬メーカーにとって「予見可能性」を失わせる仕組みであり、廃止すべきである—。
さらに、新薬の薬価について「革新性など」を十分に評価すべきである—。
7月5日に開催された中央社会保険医療協議会の薬価専門部会で、製薬メーカーや医薬品卸サイドからこういった意見が出されました。2024年度の次期薬価制度改定に向けて、議論が今後、活発になっていきます(同時開催の中医協総会における「入院その1」論議の記事はこちら、乳がん再発リスクを評価するプログラム医療機器の保険適用に関する記事はこちら)。
薬価引き上げを求めるメーカーに対し、「医療保険財政の厳しさを認識せよ」との反論も
2024年度には、診療報酬改定とセットで実施される、いわゆる「通常の薬価改定」が行われます。6月21日の中医協では、例えば▼新薬創出等加算や長期収載品に関する薬価算定ルールの見直し▼革新的新薬の日本への導入の状況や安定供給上の課題も踏まえた、これまでの薬価制度改革の検証▼調整幅の在り方▼診療報酬改定がない年の薬価改定(いわゆる中間年改定)の在り方▼市場規模の推計が困難な疾患を対象とした薬剤における薬価算定方法等や、緊急承認された医薬品の本承認時における薬価算定の方法等▼「医薬品の迅速・安定供給実現に向けた総合対策に関する有識者検討会」における指摘事項(安定供給の確保、創薬力の強化、ドラッグ・ラグ/ドラッグ・ロスの解消、適切な医薬品流通に向けた取組)▼「経済財政運営と改革の基本方針2023」(骨太方針2023)で指摘されている事項(長期収載品等の自己負担の在り方の見直し、バイオシミラーの使用促進等、医薬品の安定供給確保、後発医薬品の産業構造の見直しなど)―などを検討していく方針が固められています(関連記事はこちら)。
7月5日の薬価専門部会では、医薬品業界からの意見を聴取しました(日本製薬団体連合会、日本製薬工業協会、日本ジェネリック製薬協会、米国研究製薬工業協会(PhRMA)、欧州製薬団体連合会(efpia)、再生医療イノベーションフォーラム、日本医薬品卸売業連合会)。
まず先発品メーカー(日本製薬団体連合会、日本製薬工業協会、米国研究製薬工業協会(PhRMA)、欧州製薬団体連合会(efpia))サイドの意見は多岐にわたりますが、我が国の医薬品市場の魅力を高め、ドラッグラグ/ロスを解消する薬価上の方策として、(1)特許期間中の薬価を維持する仕組みの創設(2)透明性を確保し企業サイドの要件可能性確保(3)優れた新薬の評価充実―の大きく3点を要請しています。
このうち(1)については、中長期的に「特許期間中の薬価維持を可能とする新たな制度への移行」を検討するともに、短期的に「新薬創出・適応外薬解消等促進加算の製品要件緩和・企業要件廃止」を検討するよう求めています。
現在の我が国の薬価制度では、「市場実勢価格(医薬品卸→医療機関・薬局へ納入する際の価格)を踏まえて、薬価が毎年度引き下げられ」ます(一部の革新的医薬品では薬価が維持される)。もっぱら「医療保険財政の健全性確保、国民負担の軽減」を目的とするものと言えます。
しかし、製薬メーカーサイドは、「特許期間中に薬価が毎年度引き下げられる」仕組みを導入している先進諸外国はない(つまり我が国のみ)点を強調します。メーカー側からすれば「優れた医薬品の研究・開発を進めても、毎年度薬価が下げられ、研究開発コストの回収が適わない。結果、特許期間が切れた後にも後発品に市場を譲ることができず、長期収載品依存体質から抜けきれない」との考えを示しています。逆に考えると「特許期間中に薬価を維持することで、特許期間中に研究開発コストを回収できれば、特許が切れた後には速やかに後発品に市場を開けわたし、次なる革新的医薬品の開発が進められる」と見ることもできます。

特許期間中の薬価が維持されない国は日本だけであるとメーカーサイドは指摘(薬価専門部会1 230705)
また(2)では、市場拡大再算定について「共連れルール廃止」、「有用性が高い効能を追加した場合の薬価引下げ率緩和」などを求めています。
市場拡大再算定は、予想販売額を大きく超えて販売され、市場規模が一定以上になった医薬品について価格を引き下げる仕組みです。これも「医療保険財政の健全性確保、国民負担の軽減」を目的とする仕組みです。
その際、ある品目が予想販売額を大きく超え、市場拡大再算定の対象となった場合には、市場が競合する類似薬の価格も引き下げられます(共連れルール)。例えば画期的抗がん剤の「テセントリク」が市場拡大再算定の対象となった場合、類似薬である「オプジーボ」や「キイトルーダ」「イミフィンジ」も同じ引き下げが行われるのです。

市場競合性を確保するため、市場拡大再算定対象の類似薬が再算定対象となることもある(薬価専門部会13 211020)
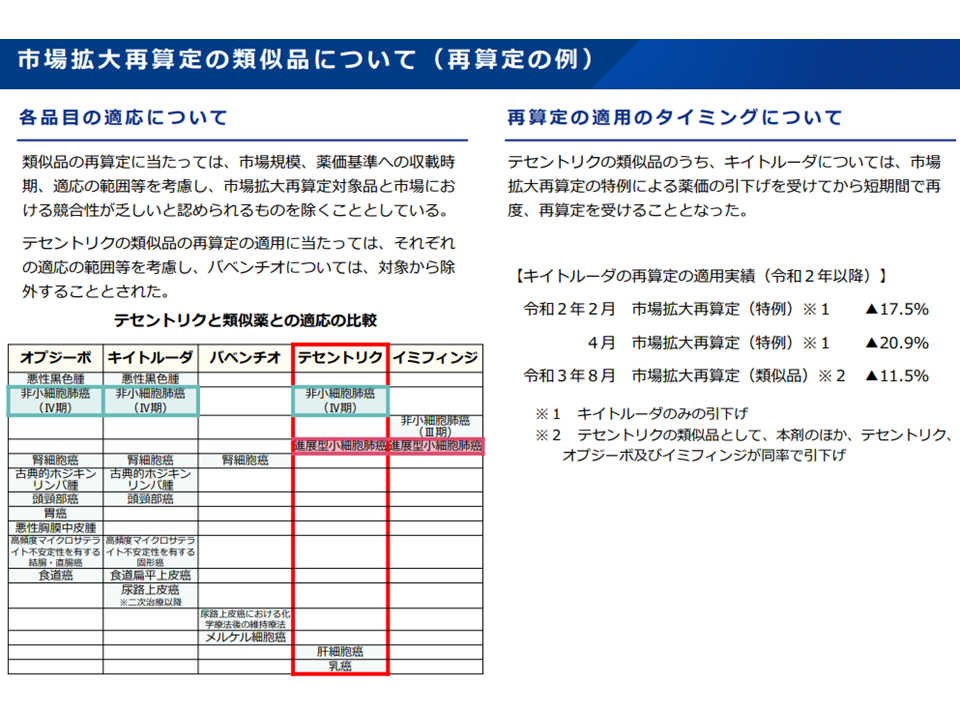
市場拡大再算定ルールにより短期間に繰り返し再算定を受けるケースもある(薬価専門部会14 211020)
この共連れルールは「市場で公平な競争を促すため」と説明されますが、メーカーサイドは「他社製品の動向など知る由もない。にもかかわらず、突然、自社製品まで薬価が強制的に引き下げられ、企業の予見可能性を大きく阻害するものである」と強く批判しています。
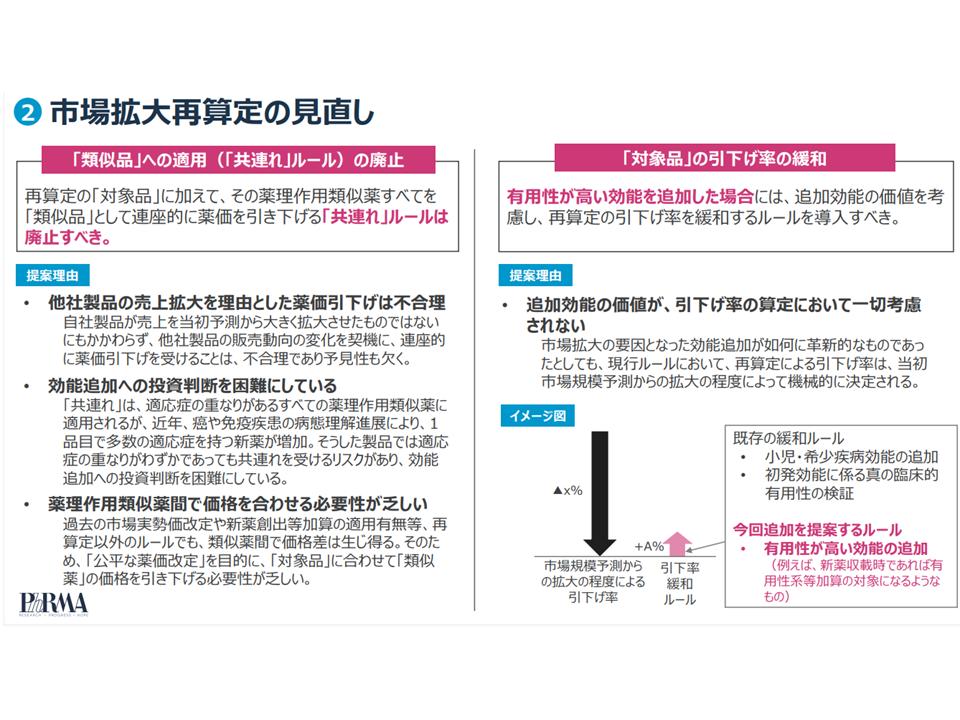
市場拡大再算定の見直し案(PhRMAより)(薬価専門部会2 230705)
ところで、新薬の薬価を設定する際に、「すでに諸外国で高い価格が設定されている」場合には当該外国価格を参照した価格調整(価格引き上げ)が行われます。しかし、我が国におて「世界に先駆けて保険適用される」場合には、外国価格調整が行われません。このため「我が国よりも先に外国で上市し、そこで高い価格が設定されてから、我が国での保険適用を申請する」という操作が行われることがあります。これでは、我が国の患者が速やかに医薬品にアクセスすることができなくなってしまいます。
また、薬価を設定する際には審査報告書が重視され、「副次的なデータが評価されにくい」とも指摘されます。
そこで(3)として、例えば「迅速導入評価制度を新設する」「有用性加算などの根拠データの対象を拡大する」などの保険適用時(薬価収載時)の評価拡充をメーカーサイドは求めています。
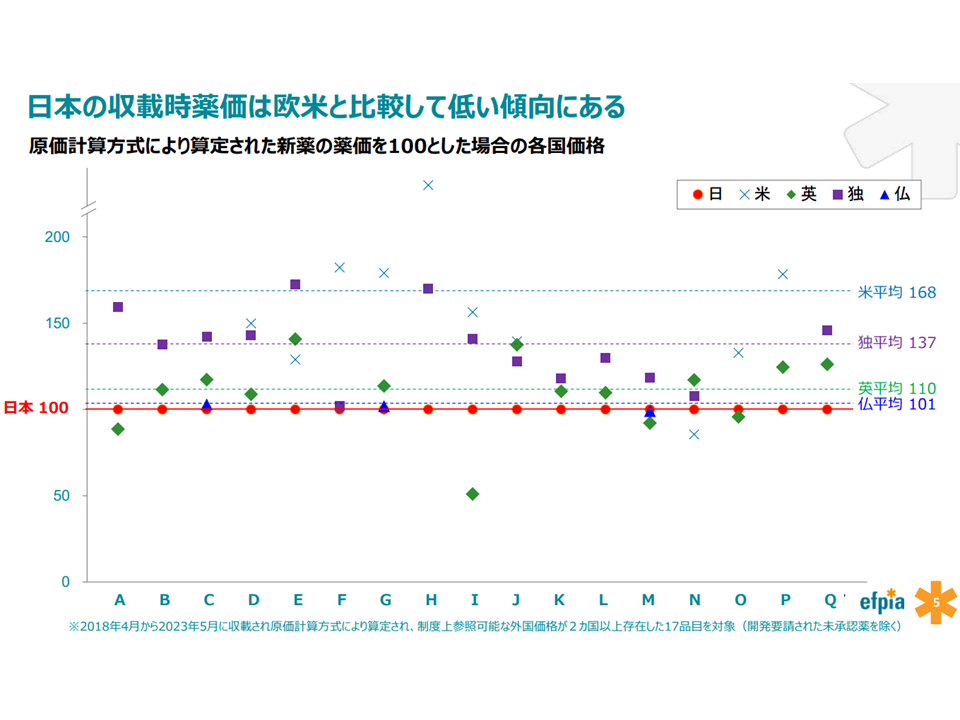
我が国の医薬品は欧米に比べて、保険適用時価格が低いと指摘される(薬価専門部会3 230705)
こうした提案に対しては、「ドラッグラグ/ロスの原因が、薬価制度にあるのか、薬事制度にあるのか必ずしも明確ではない。革新的新薬を開発するベンチャーにおいては、日本の薬事制度の情報が入手しにくいために、日本での開発を進めないという事情もあると聞く。予見可能性を指摘する声があるが、我が国では薬事承認された医薬品は、速やかに保険適用されており、これこそ予見可能性を確保していると言えるのではないか」(診療側の長島公之委員:日本医師会常任理事)、「ドラッグラグ/ロスが指摘されるが、我が国において必ず保険適用されるべき医薬品と、そうでもない医薬品とは分けて考えるべき」(診療側の森昌平委員:日本薬剤師会副会長)、「全体として薬価の引き上げが提言されているが、厳しい医療保険財政の状況も十分に認識すべきである。物価・人件費増の中でも、薬価調査では毎回8%程度の乖離が見られる点をどう考えればよいのか。また市場拡大再算定の共連れルールを廃止するのであれば、市場拡大再算定そのものの厳格化とセットで考えるべきである」(支払側の松本真人委員:健康保険組合連合会理事)と厳しい指摘が出ています。
また、後発品に関しては「安定供給の確保」が喫緊の課題となっており、薬価制度上の対応としては「価格帯集約の仕組みを廃止し、個別銘柄への評価を行うべき」(安売りする企業のほうが有利になってしまうこともある)、「安定供給に取り組む企業の品目が不採算とならないように、薬価の下支えをする仕組みを設けるべき」との提案がなされています。また、産業構造を改善するために「良質な後発品の安定供給が行えない企業には、市場から撤退してもらうこともやむを得ない」との考えも示されました。
この提案に対しては、「薬価が下がる最大の要因は『安売り』にある。後発品メーカーの再編について、具体的な構想を聞きたい」(診療側の長島委員)、「後発品の価格帯集約は、メーカー乱立への対策として設けられた。安定供給はメーカーとして当然のことで、評価には値しないのではないか」(診療側の森委員)、「先発品メーカーの長期収載品依存からの脱却、後発品メーカーの安定増産に関する、より具体的な構想を聞きたい」(支払側の松本委員)など、やはり厳しい意見が多数出されています。
また、再生医療等製品については「大量生産できず高コストである」「専用の輸送が必要である」、その一方で「疾患の根治が望める」などの特性を踏まえた「特別の価格算定ルール」を求める声が、また卸サイドからは「毎年度薬価改定は安定流通を阻害しかねないため見直すべき」「流通コストも含めた採算性を維持できる薬価制度に見直すべき」などの声が出ています。なお「調整幅」について卸サイドは「流通見直しの議論が先にあるべきで、現時点で調整幅の在り方を議論すべきではない」との見解を示しています。
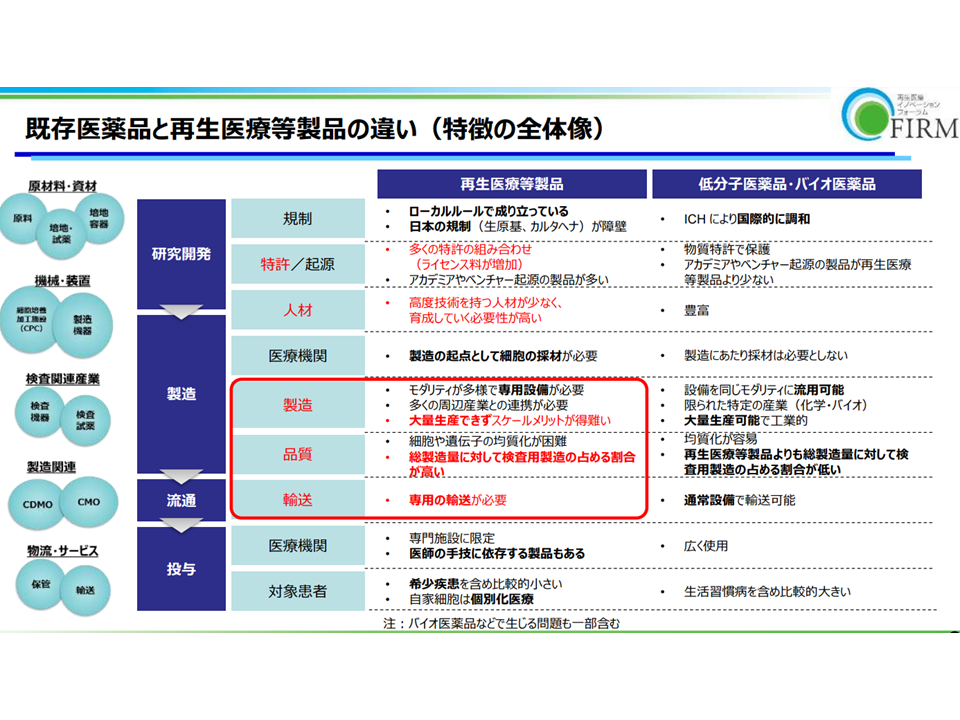
再生医療等製品の特性(薬価専門部会4 230705)
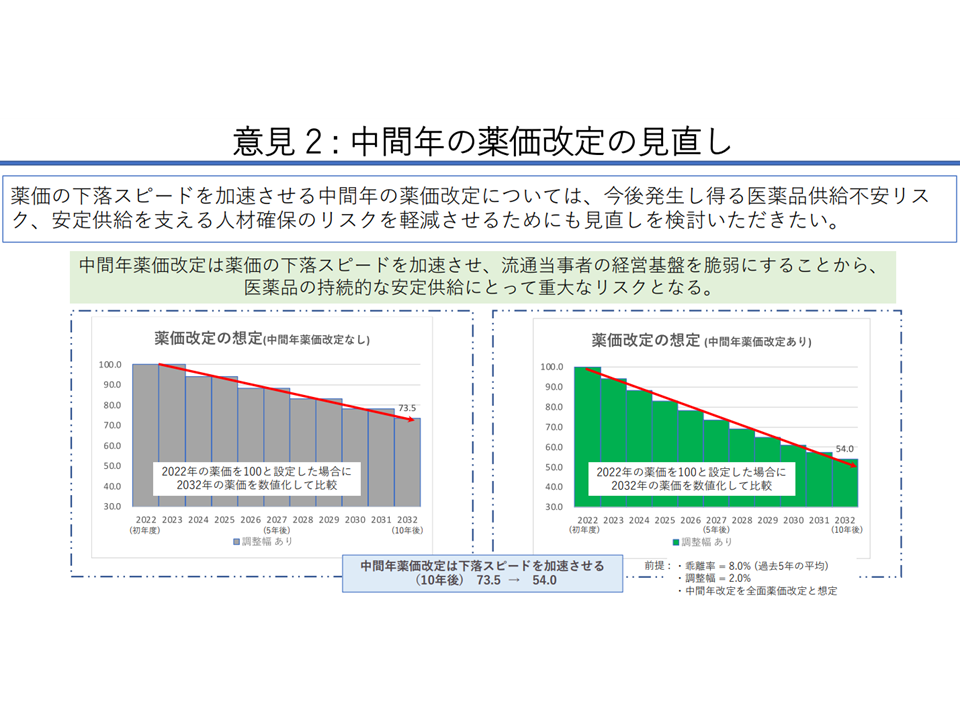
卸サイドは中間年改定の見直しを要請(薬価専門部会5 230705)
医薬品をめぐる「安定供給の確保」「創薬力の強化」「ドラッグラグ/ロスの解消」という課題には、薬価制度だけでは対応できず、医薬品産業構造や流通構造などとセットで改革を図る必要があります(支払側の安藤伸樹委員(全国健康保険協会理事長)も指摘)。後者の動きもにらみながら、薬価制度改革案(中でも短期的対応)を探っていくことになるでしょう。この点について支払側の佐保昌一委員(日本労働組合総連合会総合政策推進局長)は「2024年度改定で対応すべき事項(短期的対応)と、中長期的な対応事項とを明確に分けて議論していく必要がある」と指摘しています。
業界からの意見も踏まえ、今後、具体的な「2024年度薬価制度改革」の内容を探っていきます。
【関連記事】
乳がん再発リスクなどを検出するプログラム医療機器、メーカーの体制など整い2023年9月から保険適用―中医協総会(2)
高齢患者の急性期入院、入院後のトリアージにより、下り搬送も含めた「適切な病棟での対応」を促進してはどうか—中医協総会(1)
2024年度の薬価・材料価格制度改革論議始まる、医薬品に関する有識者検討会報告書は「あくまで参考診療」—中医協総会(3)
マイナンバーカードの保険証利用が進むほどメリットを実感する者が増えていくため、利用体制整備が最重要—中医協総会(2)
かかりつけ医機能は「地域の医療機関が連携して果たす」べきもの、診療報酬による評価でもこの点を踏まえよ—中医協総会(1)
2024年度の診療報酬・介護報酬・障害福祉等サービス報酬の同時改定で「医療・介護・障害者福祉の連携強化」目指せ—中医協総会(2)
医師働き方改革サポートする【地域医療体制確保加算】取得病院で、勤務医負担がわずかだが増加している—中医協総会(1)
患者・一般国民の多くはオンライン診療よりも対面診療を希望、かかりつけ医機能評価する診療報酬の取得は低調―入院・外来医療分科会(5)
医師働き方改革のポイントは「薬剤師へのタスク・シフト」、薬剤師確保に向けた診療報酬でのサポートを―入院・外来医療分科会(4)
地域包括ケア病棟で救急患者対応相当程度進む、回復期リハビリ病棟で重症患者受け入れなど進む―入院・外来医療分科会(3)
スーパーICU評価の【重症患者対応体制強化加算】、「看護配置に含めない看護師2名以上配置」等が大きなハードル―入院・外来医療分科会(2)
急性期一般1で「病床利用率が下がり、在院日数が延伸し、重症患者割合が下がっている」点をどう考えるべきか―入院・外来医療分科会(1)
総合入院体制加算⇒急性期充実体制加算シフトで産科医療等に悪影響?僻地での訪問看護+オンライン診療を推進!—中医協総会
DPC病院は「DPC制度の正しい理解」が極めて重要、制度の周知徹底と合わせ、違反時の「退出勧告」などの対応検討を—中医協総会
2024年度の費用対効果制度改革に向けた論議スタート、まずは現行制度の課題を抽出―中医協
電子カルテ標準化や医療機関のサイバーセキュリティ対策等の医療DX、診療報酬でどうサポートするか—中医協総会
日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援進めよ!—中医協・介護給付費分科会の意見交換(2)
訪問看護の24時間対応推進には「負担軽減」策が必須!「頻回な訪問看護」提供への工夫を!—中医協・介護給付費分科会の意見交換(1)
急性期入院医療でも「身体拘束ゼロ」を目指すべきで、認知症対応力向上や情報連携推進が必須要素—中医協・介護給付費分科会の意見交換(2)
感染対策向上加算の要件である合同カンファレンス、介護施設等の参加も求めてはどうか—中医協・介護給付費分科会の意見交換(1)
要介護高齢者の急性期入院医療、介護・リハ体制が充実した地域包括ケア病棟等中心に提供すべきでは—中医協・介護給付費分科会の意見交換
2024年度の診療報酬に向け、まず第8次医療計画・医師働き方改革・医療DXに関する意見交換を今春より実施—中医協総会
革新的新薬の「新たな薬価ルール」検討し、製薬企業が特許期間中に研究開発コストを回収できる環境整えよ—医薬品安定供給有識者検討会





