介護保険の訪問看護、重度者対応・看取り対応・24時間365日対応などの機能強化をさらに推進—社保審・介護給付費分科会(2)
2023.11.7.(火)
介護保険の訪問看護について「重度者対応、看取り対応、24時間・365日対応」などの機能強化をさらに推進するとともに、他サービス(訪問介護など)との連携を新たに評価する—。
一方、「理学療法士等による訪問看護」については、「看護師による訪問看護」との差別化をさらに進めていく—。
11月6日に開催された社会保障審議会・介護給付費分科会で、こういった議論も行われています(関連の第1ラウンド論議の記事はこちら)。
同日には他の訪問系サービスや新たな複合型サービス(訪問介護+通所介護)についても議論されており、これらは別稿で報じます。
目次
「専門性の高い看護師」の活躍を介護報酬でも加算で評価
2024年度の介護報酬改定に向けた議論が、個別具体的な第2ラウンドに入っています(処遇改善加算1本化に関する記事はこちら、通所介護等に関する記事はこちら、通所リハビリ等に関する記事はこちら、ショートステイに関する記事はこちら、地域密着型サービスに関する記事はこちら)。
11月6日の会合では、訪問系サービス((1)訪問介護(2)訪問入浴介護(3)訪問看護(4)訪問リハビリ(5)居宅療養管理指導(6)居宅介護支援(ケアマネジメント)(7)福祉用具・住宅改修—)、横断的事項(介護人材の処遇改善等、複合型サービス(訪問介護と通所介護の組合せ))について具体的な改定内容に関する論議が行われました(処遇改善加算1本化に関する記事はこちら)。
本稿では「訪問看護」に焦点を合わせ、他の項目は別稿で報じます。
訪問看護は「医療ニーズを併せ持つ要介護高齢者が在宅生活を維持する」ために極めて重要なサービスですが、「要介護高齢者の医療ニーズが複雑化・多様化する中で、さらなる機能強化を図る必要がある」、「適正化すべき部分もある」、「医療保険・訪問看護と介護保険・訪問看護との整合性を確保すべき部分もある」といった課題が指摘されます。
こうした状況を踏まえて厚生労働省老健局老人保健課の古元重和課長は、2024年度介護報酬改定で次のような対応を行ってはどうかと提案しました。
(1)専門的なケアのニーズが高い利用者への対応
(2)看取り体制の強化
(3)訪問看護における持続可能な24時間対応体制の確保
(4)理学療法士等による訪問看護の評価
(5)円滑な在宅移行に向けた医療と介護の連携
(6)訪問看護と他介護保険サービスとの更なる連携強化 ・
まず(1)は、上述した「要介護高齢者の医療ニーズが複雑化・多様化する中で、さらなる機能強化を図る必要がある」との課題への対応の1つであるとともに、「医療保険との整合性確保」の側面も持つ提案内容です。
介護保険の訪問看護利用者において、▼「新生物」「神経系の疾患」「循環器系の疾患」「筋骨格系・結合組織の疾患」といった重度の医療ニーズを抱える者が増えている▼褥瘡処置や人工肛門等の管理、終末期の緩和ケア等が実施されている—点に鑑み、訪問看護と看護小規模多機能型居宅介護(看多機)について、次のような見直し行うことが古元老人保健課長から提案されています。
▽専門性の高い看護師(緩和ケア、褥瘡ケア、人工肛門ケア・人工膀胱ケアに係る専門の研修を受けた看護師、特定行為研修を修了した看護師)が「指定訪問看護の実施に関する計画的な管理を行う」ことを介護報酬で評価する
医療保険の訪問看護では、すでに2022年度診療報酬改定で【専門管理加算】(1か月に1回、2500円)として同様の対応が行われており、これを参考にした「介護報酬の新加算」創設が検討されます。

2022年度診療報酬で「専門管理加算」が新設された(社保審・介護給付費分科会(2)1 231106)
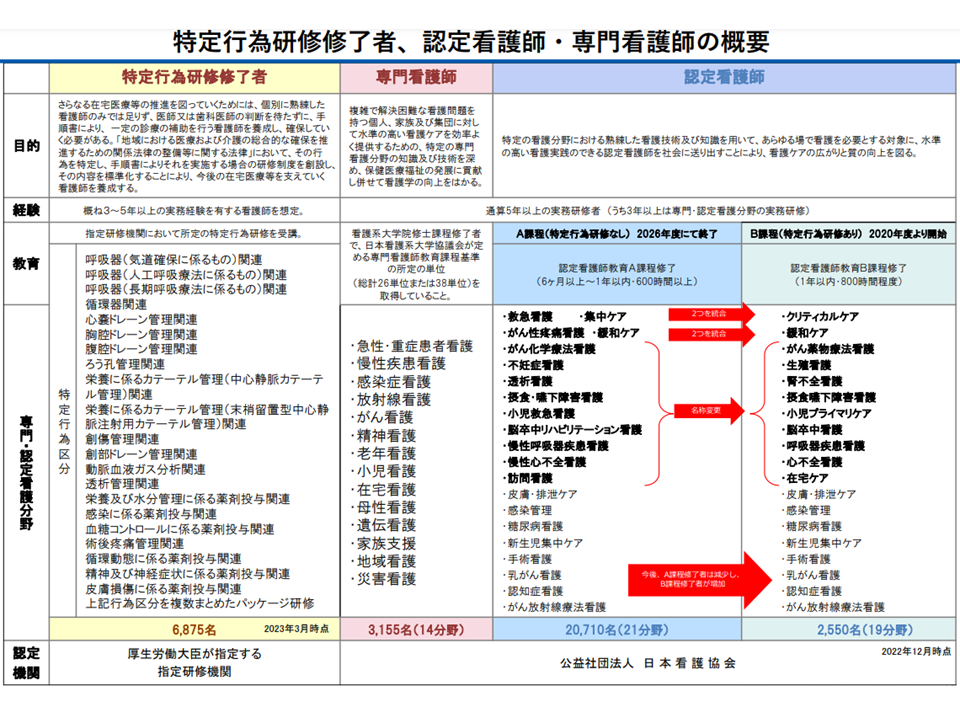
専門性の高い看護師について(社保審・介護給付費分科会(2)2 231106)
訪問看護による「看取り対応」を介護報酬でも十分に評価
また(2)も「介護保険訪問看護の機能強化」「医療保険との整合性」の視点を持つ見直し提案です。
▼訪問看護の看取りニーズ等が増加している▼利用者死亡前14日間のケア内容を見ると、介護保険・医療保険の訪問看護で同様であるが、評価が異なる(医療保険の訪問看護ターミナルケア療養費(2万5000円)>介護保険のターミナルケア加算(2000単位)▼診療報酬では「離島等での死亡診断について、ICTを活用して訪問看護師が補助した場合の評価」がなされている(遠隔死亡診断補助加算:1500円)—点を踏まえ、次のような対応が検討されます。
▽介護保険のターミナルケア加算(2000単位)について、診療報酬における評価(医療保険の訪問看護ターミナルケア療養費:2万5000円)を踏まえて単位数を見直す(引き上げの検討)
▽訪問看護と看多機について離島などに居住する利用者に対して医師が行う死亡診断等を、「ICTを活用した在宅での看取りに関する研修を受けた看護師」が補助した場合を新たに評価する
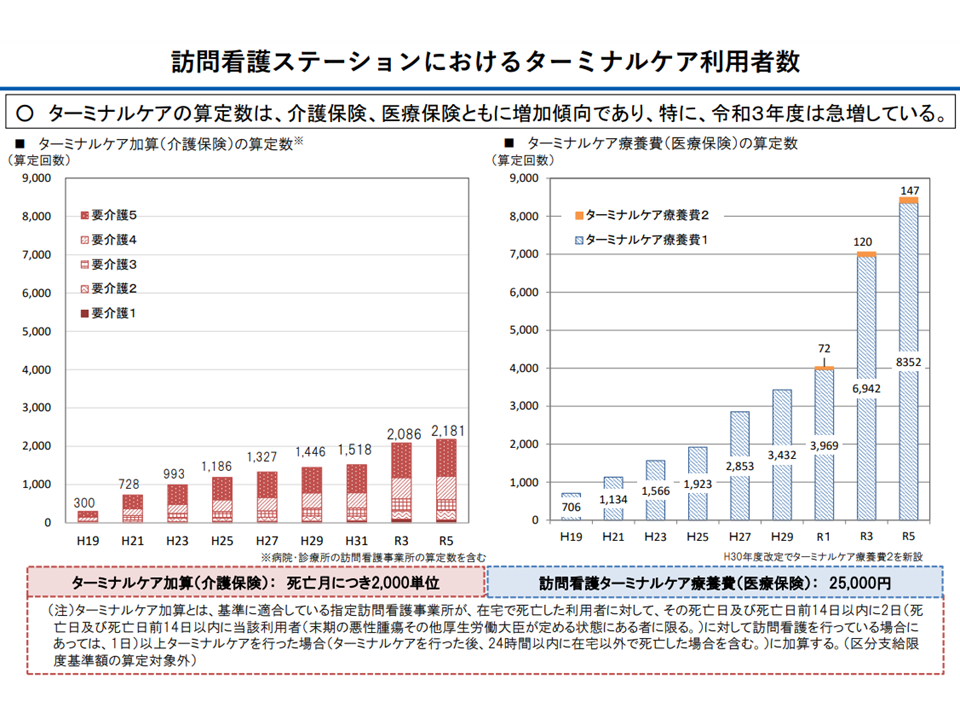
ターミナルケアの評価比較(介護保険、医療保険)(社保審・介護給付費分科会(2)3 231106)

2022年度診療報酬で「遠隔死亡診断補助加算」が新設された(社保審・介護給付費分科会(2)4 231106)
こうした提案内容について田母神裕美委員(日本看護協会常任理事)は「機能強化を行う訪問看護ステーションを評価するもの」と歓迎しています。
診療報酬と同様に、介護保険でも「訪問看護の24時間対応」に関する負担軽減を検討
また(3)は24時間対応を行う訪問看護ステーションの負担軽減を狙う提案と言えます。
介護保険の訪問看護では、「24時間365日、緊急連絡や緊急相談、緊急時の訪問依頼等に対応する体制を構築している」ことを【緊急時訪問看護加算】として評価しています(訪問看護ステーションでは1か月当たり574単位)。
ただし、加算の要件の中に「利用者・家族等から電話等により看護に関する意見を求められた場合に常時対応できる体制」があり、これは「原則として当該事業所の看護師等が直接電話を受ける体制」とされています。しかし、相談内容を見ると「看護師などが対応しなくても良いもの」(訪問日時の調整など)もあり、「看護師等が直接電話を受けなければならない」という要件の緩和が現場から要望されています。
また、24時間365日対応は大規模な訪問看護ステーションで実施可能ですが、対応する現場看護師の負担は当然重くなることから、「看護師の負担軽減」が強く求められています。
こうした点を踏まえて古元老人保健課長は次のような見直し提案を行いました。
▽「同一訪問看護事業所で、緊急訪問の必要性を看護師等が速やかに判断できるよう、看護師等に連絡できる体制が整備されている」など、適切なサービス提供体制が確保されている場合には、看護師等「以外」の職員も利用者・家族等からの電話連絡を受けられるようにする
▽24時間対応を確実に機能させる観点から、「持続可能な体制に資する取り組み」が行われている場合を新たに評価する
同内容の提案が中央社会保険医療協議会・総会にも示されています(関連記事はこちら)。訪問看護ステーションでは「医療保険の訪問看護」と「介護保険の訪問看護」の双方を実施しており、「医療保険では看護師『以外』が電話を受けられる」が「介護保険では看護師『のみ』が電話を受けられる」というちぐはぐな仕組みとなれば、現場の負担は軽減されません(前述の場合、結局、看護師が電話対応をしなければならない)。2024年度には診療報酬・介護報酬の同時改定が行われ、「両制度で同時に同じ対応が行い、現場の負担軽減などを進められる」ことが確認できます。
「理学療法士等による訪問看護」、「看護師による訪問看護」との差別化を進める
他方(4)は従前より問題視されている「理学療法士等による訪問看護」への対応です。上述したように、訪問看護では医療保険・介護保険ともに「重度の医療ニーズを抱える利用者の在宅生活を支えるために、24時間・365日の対応を可能とする」ような機能強化が図られてきています。
しかし、一部に、スタッフの多くを理学療法士等が占め、「もっぱら軽度者への対応を行う」「夜間・休日の対応は行わない」というステーションがあります。中には「訪問リハビリステーション」を名乗る事業所すらあります。
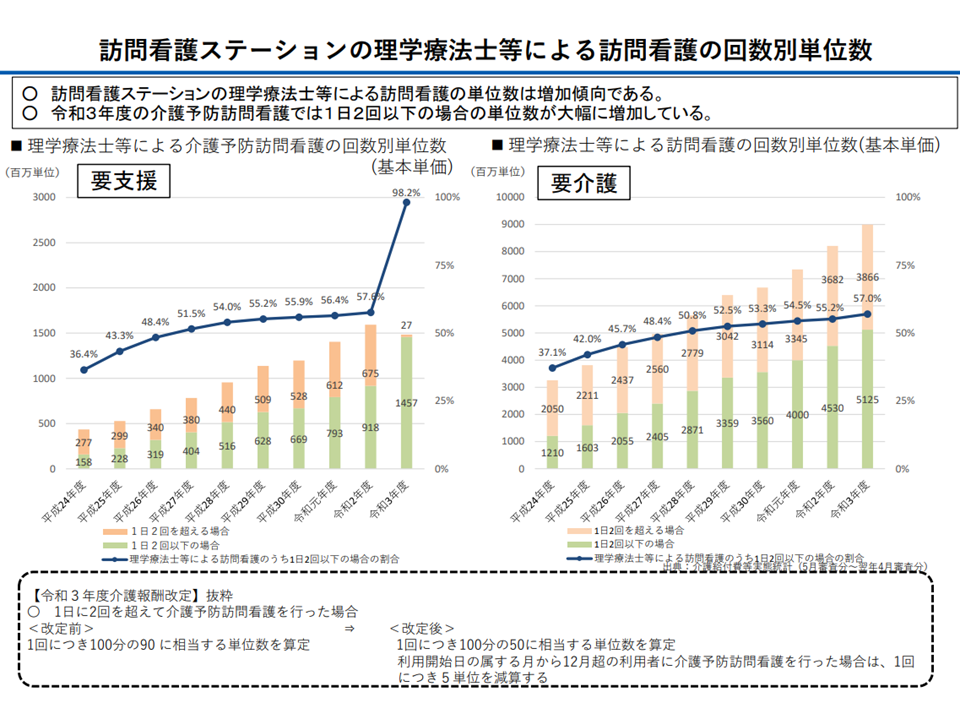
理学療法士等による訪問看護の状況(社保審・介護給付費分科会(2)5 231106)
こうした訪問看護ステーションには、診療報酬・介護報酬で厳しい対応が図られてきており、古元老人保健課長は2024年度にも次のような対応を行う考えを示しました。
▽サービスの提供体制や実績等を踏まえ、理学療法士等による訪問看護に係る評価の差別化を図る
すでに基本報酬について「看護師による訪問看護」>「理学療法士等による訪問看護」という単位数設定がなされていますが、この度合(差別化)を大きくするものと言えます。
この方向に異論は出ておらず、伊藤悦郎委員(健康保険組合連合会常務理事)は「理学療法士等による訪問看護の単位数を引き下げると言う、これまでの方向で検討を進めるべき」と、江澤和彦委員(日本医師会常任理事)は「看護師による訪問看護提供割合の要件化等を検討してはどうか」と提案しています。
より多くの訪問看護ステーションが「重度の医療ニーズを抱える利用者の在宅生活を支えるために、24時間・365日の対応を行う」という本来の姿に近づいていくことに期待が集まります。
介護保険の訪問看護でも「退院当日の訪問」を充実へ
また(5)では「入院→在宅」へのより円滑な移行を促すために、次のような対応を行ってはどうかと古元老人保健課長は提案しています。
▽医師の指示に基づいた看護師による「退院当日の訪問」の評価を充実する(「初回加算」(1回300点)などの引き上げなどを検討)
▽退院時共同指導を効率的に実施する観点から、入院中の患者に対する指導内容につき、文書以外の方法(例えば電子メールなど、「口頭のみ」は不可)での提供を可能とする
こうした見直しにより「より早期の退院」が期待でき、これは「入院によるADLや認知機能の低下、QOLの低下、院内感染リスクの低下」などにもつながると期待されます。医療保険の訪問看護でも「退院当日の複数回訪問」が論点に浮上しています(関連記事はこちら)。
他サービスとの連携を十分に行う訪問看護ステーションを新加算等で評価へ
さらに(6)では、「訪問看ステーションと他の介護保険サービス事業所との連携に係る取り組み」を新たな加算等で評価する提案が古元老人保健課長から示されました。
訪問看護を利用する要介護高齢者は、多くの場合「訪問介護」などの他サービスを併せて利用しており、「両者の十分な連携」が、より質の高いサービスに結びつくと考えられ、江澤委員や田母神委員らはこの考え方を歓迎しています。
【関連記事】
訪問看護の機能強化と同時に不適切事例の適正化・効率的なサービス提供も進めよ、退院当日の複数回訪問看護も適切に評価—中医協総会(2)
介護職員の3つの処遇改善を一本化、職場環境等要件も改善し「より働きやすい環境」構築—社保審・介護給付費分科会(1)
医療ショートを「高齢の軽症救急」搬送先の1つに、ショートステイでの看取り対応評価・長期利用是正進める—社保審・介護給付費分科会(3)
通所リハ、「入院中のリハ計画書入手」など義務化、質の高いリハ行う大規模事業所は高い報酬に—社保審・介護給付費分科会(2)
通所介護の入浴介助加算、安全確保のために「研修受講」義務化、重度者を多く受ける療養通所介護を高く評価—社保審・介護給付費分科会(1)
看多機に「利用頻度が少ない利用者向けの低い報酬」を設定、小多機の「認知症対応力強化」をさらに推進—社保審・介護給付費分科会
2024年度介護報酬改定では「介護人材確保」が最重要ポイント、介護経営安定と制度安定のバランスも鍵—社保審・介護給付費分科会(2)
介護報酬改定の施行時期、「4月を維持」すべきか、「診療報酬と合わせ6月施行」とすべきか—社保審・介護給付費分科会(1)
2024年度介護報酬改定、小規模事業所のBCP策定や老健の高額薬剤使用等もポイント、認知症研修は極めて有用―介護給付費分科会・研究委員会
介護職員の加算、算定率の高いものは基本報酬に組み入れ、著しく低いものは背景を踏まえ廃止も含めた検討進める—社保審・介護給付費分科会
介護職員の処遇改善、ICT・介護助手活用による生産性向上、サービスの質を確保した上での人員基準柔軟化など検討—社保審・介護給付費分科会
認知症対策、介護サービスの質向上目指すLIFE、医療介護連携、とりわけ医療・介護間の情報連携等を強力に推進—社保審・介護給付費分科会
特定施設入居者生活介護の医療対応力・看取り対応力強化のために、どのような方策が考えられるのか—社保審・介護給付費分科会(5)
一部の特養ホームで「緊急時はすべて救急搬送する」事態も、特養入所者への医療提供をどう確保していくべきか—社保審・介護給付費分科会(4)
老健施設の「在宅復帰・在宅療養支援機能の更なる強化」を2024年度介護報酬改定でも目指す—社保審・介護給付費分科会(3)
介護医療院は医療施設だが「肺炎による医療機関転院」も生じている、さらなる医療・介護力強化が重要課題を—社保審・介護給付費分科会(2)
要介護者に適切な医療提供が行え、医療サイドに生活情報が伝わるよう、中身のある医療・介護連携推進を—社保審・介護給付費分科会(1)
介護保険の要となる「ケアマネの確保、ケアマネ事業所の安定経営」、訪問介護人材の確保にどう対応すべきか—社保審・介護給付費分科会(2)
訪問看護と訪問リハビリの役割分担を明確化、リハビリ専門職による訪問看護をさらに適正化—社保審・介護給付費分科会(1)
介護保険リハビリのアウトカム評価をどう考えていくか、高齢者は「リハビリ効果出にくい」点考慮を—社保審・介護給付費分科会(2)
通所サービスの介護報酬大規模減算は「事業所等の大規模化」方針に逆行、一般通所介護でも認知症対応力向上—社保審・介護給付費分科会(1)
認知症グループホームでの「医療ニーズ対応」力強化をどう図るか、定期巡回と夜間訪問との統合は2027年度目指す—社保審・介護給付費分科会
2024年度介護報酬改定論議スタート、地域包括ケアシステム深化・介護人材確保などがサービス共通の重要論点—社保審・介護給付費分科会
介護ロボット・助手等導入で「質を下げずに介護従事者の負担軽減」が可能、人員配置基準緩和は慎重に—社保審・介護給付費分科会(2)
日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援進めよ!—中医協・介護給付費分科会の意見交換(2)
訪問看護の24時間対応推進には「負担軽減」策が必須!「頻回な訪問看護」提供への工夫を!—中医協・介護給付費分科会の意見交換(1)
急性期入院医療でも「身体拘束ゼロ」を目指すべきで、認知症対応力向上や情報連携推進が必須要素—中医協・介護給付費分科会の意見交換(2)
感染対策向上加算の要件である合同カンファレンス、介護施設等の参加も求めてはどうか—中医協・介護給付費分科会の意見交換(1)
要介護高齢者の急性期入院医療、介護・リハ体制が充実した地域包括ケア病棟等中心に提供すべきでは—中医協・介護給付費分科会の意見交換





