2015年度国民医療費、超高額薬剤の影響で3.8%と大幅増の42兆3644億円に―厚労省
2017.9.14.(木)
2015年度の国民医療費は、前年度に比べて1兆5573億円・3.8%増加し42兆3644億円となった―。
厚生労働省が9月13日に公表した2015年度の「国民医療費の概況」からこうした状況が明らかになりました(厚労省のサイトはこちら)(前年度の状況はこちら)。2012年度以降2%程度の低い伸び率が維持されてきましたが、2014年度から15年度にかけては過去5年間で最高の3.8%という大きな伸び率を記録しています(関連記事はこちら)。
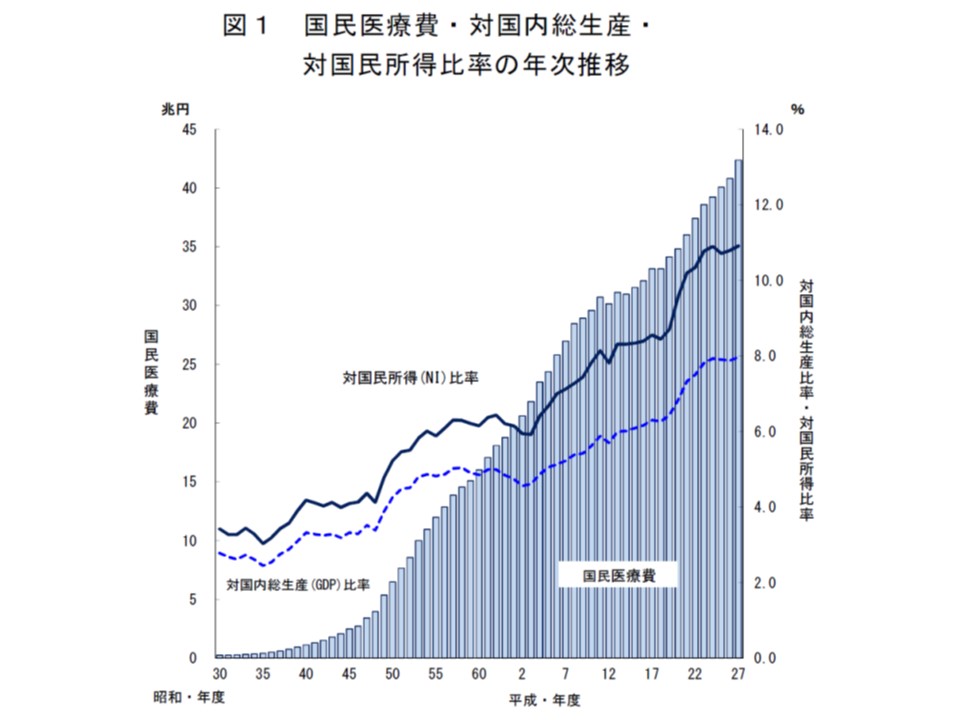
2015年度に国民医療費は過去最高の42兆3644億円となった
目次
1人当たり医療費も3.8%増、1996年度に次ぐ大きな伸び率
国民医療費は「1年度内に保険診療の対象となり得る傷病の治療に要した費用」を推計したもので、保険診療の対象とならない評価療養、選定療養、生殖補助医療、正常な妊娠・分娩に要する費用、健康診断・予防接種等の費用は含まれません。
2015年度の国民医療費は過去最高の42兆3644億円。前年度に比べて1兆5573億円・3.8%の伸びとなりました。2011年度からの医療費の対前年度伸び率を見てみると、▼2011年度:3.1%▼12年度:1.6%▼13年度:2.2%▼14年度:1.9%▼15年度:3.8%—という状況です。2000年度以降で見ると、2010年度の3.9%に次ぐ大きな伸び率を記録しています。
1人当たりの国民医療費は33万3300円で、前年度に比べて1万2200円・3.8%増加しました。1人当たり医療費伸び率3.8%は、1996年の5.3%に次ぐ大きな数値です。
また、GDP(国内総生産)に対する国民医療費の比率は7.96%で、前年度に比べて0.08ポイント増加、NI(国民所得)に対する比率は10.91%で、同じく0.12ポイントの増加となっています。
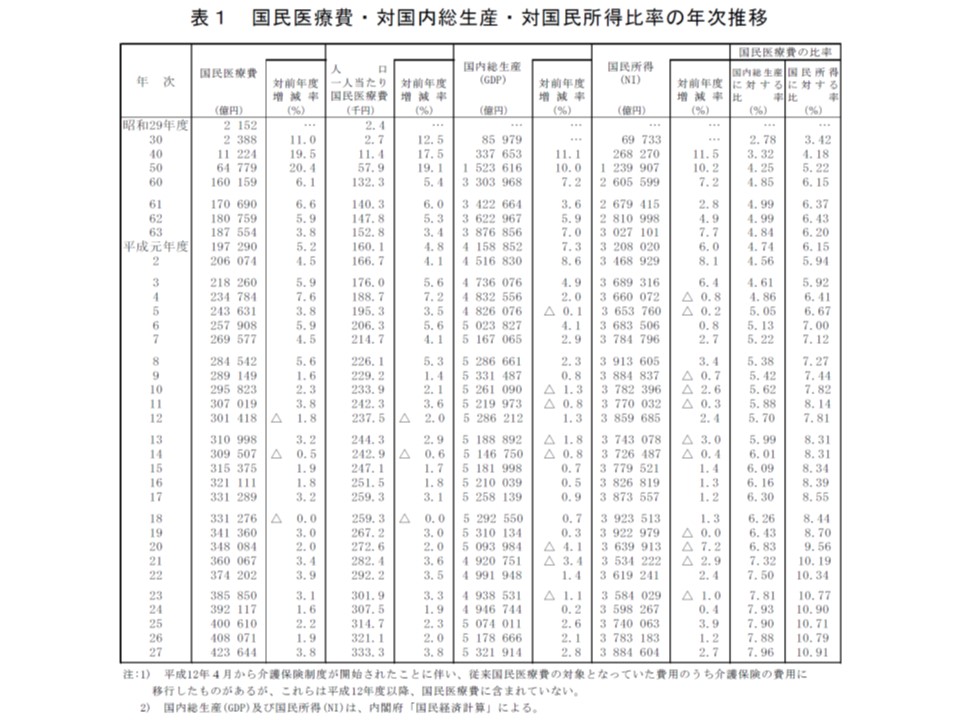
2015年度の国民医療費の伸び率は3.8%で、ここ5年間に比べて著しく高い。1人当たり医療費の伸び率も3.8%で、こちらは1996年以来の高水準となっている
医療費が増加する要因としては、大きく「人口の高齢化」「医療技術の高度化」などがあります。後者の「医療技術の高度化」に関して、昨今、超高額薬剤(画期的なC型肝炎治療薬のハーボニーやソバルディ、新たな作用機序を持つ抗がん剤のオプジーボなど)の出現が医療費を押し上げていると指摘されます。後述するように調剤医療費の伸びが大きく、ハーボニーなどの出現が強く影響していると言えるでしょう。もっともハーボニー錠などによって一時的に医療費は伸びるものの、完治が見込めるため、長期的には医療費縮減効果があるとの指摘もあり、今後の動向にも注視する必要があります(関連記事はこちらとこちら)。
高齢者医療費が全体の3分の1を占めるが、伸び率そのものは低水準
医療費を「誰がどの程度負担しているのか」を見てみると、国がおよそ4分の1(25.7%、前年度から0.1ポイント減)、地方が8分の1(13.2%、同0.2ポイント増)、事業主が2割(20.6%、同0.2ポイント減)、被保険者(国民)が3割弱(28.2%、同0.1ポイント減)、患者が1割強(11.6%)となっています。患者負担は年齢に応じて1-3割となっていますが、暦月1か月の自己負担が一定額(所得に応じて設定、例えば70歳未満で標準報酬月額が28-50万円の場合には8万100円+(医療費-26万7000円)の1%が上限となる)を超える場合には、超過分が高額療養費として医療保険から給付されるため、患者全体で見た場合の実際の自己負担(実効負担率)が1割強に抑えられています。
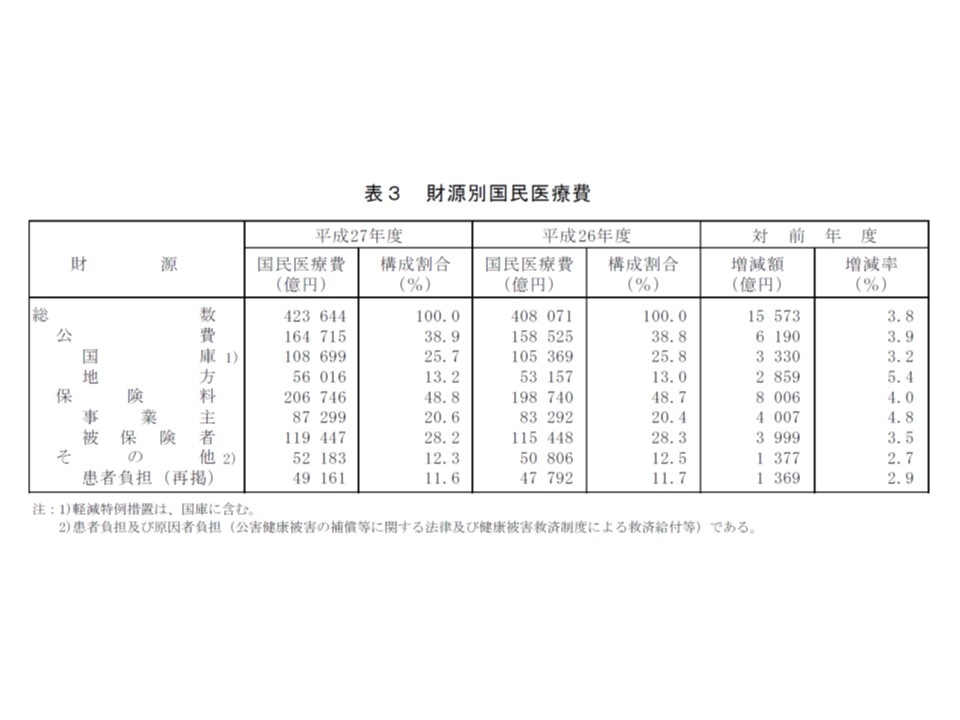
財源別に見ると、国が4割弱の医療費を負担しており、財政健全化に向けて医療制度に言及している理由が分かる
また制度区分別に国民医療費のシェアを見てみると、▽被用者保険(健保組合や協会けんぽなど)が22.7%(前年度から0.3ポイント増)▽国民健康保険が23.4%(同0.4ポイント減)▽後期高齢者医療(75歳以上)が33.1%(同0.3ポイント増)▽患者等負担が12.3%(同0.1ポイント減)―などとなっています。高齢化の進展に伴い、後期高齢者医療給付分のシェアがどうしても増加しますが、医療費そのものの伸び率は、他制度よりも低い水準にとどまっています。この背景には重複受診などの適正化(受診率の低下)、在院日数の短縮(1件当たり日数の低下)などの効果があります。
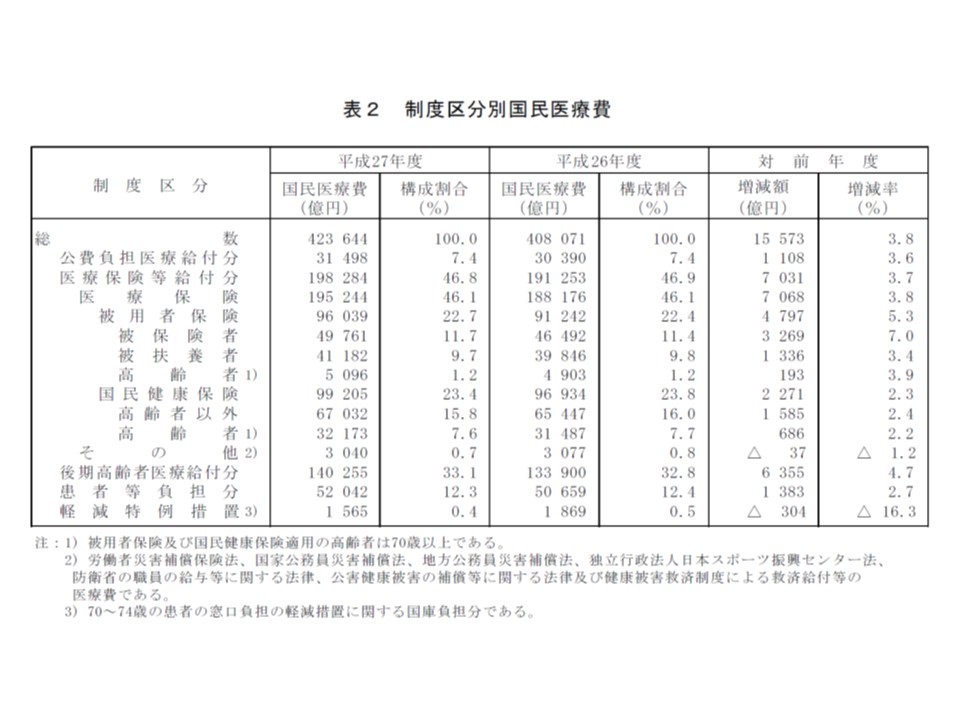
制度区分別に医療費を見ると、後期高齢者医療が全体の3分の1を占めていることが分かる
ハーボニーなど超高額薬剤の出現で、調剤医療費が大きく伸びる
次に診療種類別に国民医療費のシェアを見てみると、▽医科が70.9%(同0.8ポイント減)▽歯科が6.7%(同0.1ポイント減)▽調剤が18.8%(同0.3ポイント増)▽訪問看護が0.4%(同0.1ポイント増)―などとなりました。調剤医療費はシェア増もさることなどがら、医療費そのものの伸びが対前年度比9.6%と大きく、ハーボニーなど超高額薬剤の出現が影響していると見られます(関連記事はこちらとこちら)。また訪問看護は、医療費に対するシェアは小さいものの、医療費そのものは前年度に比べて229億円・18.2%と極めて大きな伸びを示しており、事業所(訪問看護ステーション)の整備、利用者の増加が進んでいることが分かります。
また医科の内訳は、入院が36.8%(前年度比0.6ポイント減)、入院外が35.8%(同0.6ポイント減)となりました。
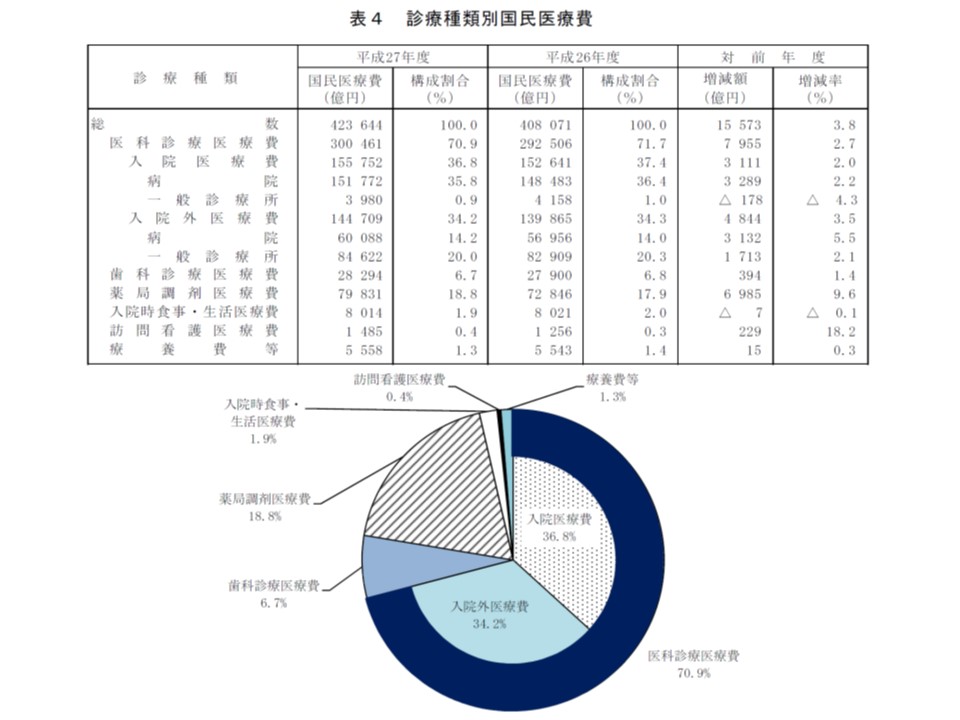
診療種類別に見ると、2015年度には調剤医療費の伸びが大きなことが分かる
65歳以上の医療費は、65歳未満の4倍だが、伸び率は低水準
年齢階級別に1人当たり国民医療費を見てみると、65歳未満では18万4900円(同5300円・3.0%増)、65歳以上では74万1900円(同1万7500円・2.4%増)という状況です。高齢者では若人に比べて医療費が4.0倍になっていますが、前述のとおり伸び率は高齢者のほうが小さくなっています。
診療種類別・年齢階級別の1人当たり医療費は次のようになりました。ここでも調剤医療費の伸び率が極めて大きなことが分かります。
▽医科:65歳未満は12万5100円(同2100円・1.7%増)、65歳以上は54万2700円(同7000円・1.3%増)で、高齢者が若人の4.3倍
▽歯科:65歳未満は1万8500円(同200円・1.1%増)、65歳以上は3万2700円(同200円・0.6%増)で、高齢者が若人の1.8倍
▽調剤:65歳未満は3万5500円(同2900円・8.9%増)、65歳以上は13万8000円(同1万300円・8.1%増)で、高齢者が若人の3.9倍
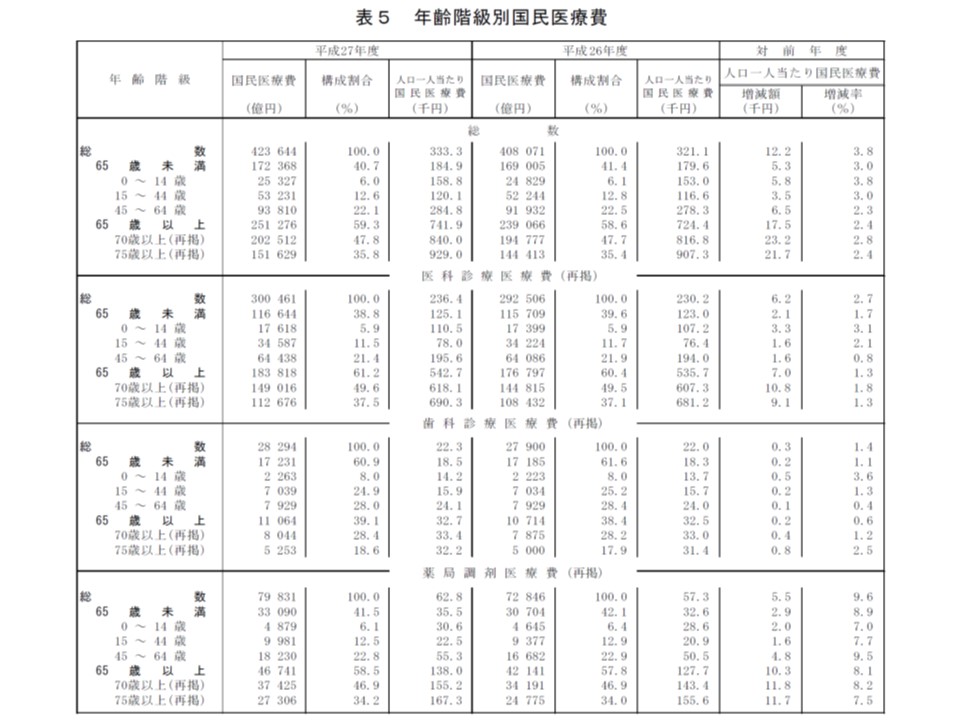
年齢階級別に見ると、65歳以上では65歳未満に比べて医療費が高いことが分かるが、伸び率自体は65歳以上のほうが小さく抑えられている
高齢者医療費は、「高齢者数」と「1人当たり医療費」に分解することができ、前者を抑えることはできません(人口動態から今後も増加することが確実)。一方、後者の「1人当たり医療費」については、伸び率自体は既にみたように「若人よりも低く抑えられている」ことが分かります。1人当たり医療費をさらに、▼受診率(どれだけの頻度で医療機関にかかるか)▼1件当たり日数(在院日数や外来受診回数)▼1日当たり医療費―に分解すると、 高齢者の「1人当たり医療費」は主に「1件当たり日数」が長いために高くなっていることが分かっています。「在院期間の短縮」(例えば入院料の逓減制や退院支援の評価など)や「重複受診・重複投薬、頻回受診・投薬の是正」(例えば2014年度改定で導入された外来の包括報酬である地域包括診療料など)などの効果が徐々に現れていると考えられそうです。
若人では新生物、高齢者では循環器系疾患の医療費が大きなシェア
次に、傷病分類別に国民医療費のシェアを見てみましょう。依然として「循環器系」が19.9%(前年度から0.2ポイント減)と最も多く、次いで▽新生物13.7%(同0.1ポイント増)▽筋骨格系及び結合組織7.7%(同0.1ポイント減)▽呼吸器系7.4%(同増減なし)▽損傷、中毒及びその他の外因の影響7.4%(同増減なし)―などとなりました。
傷病による医療費のシェアを年齢別に見ると、次のような状況です。
▽65歳未満:「新生物」のシェアが最も高く(13.0%)、次いで「循環器系」11.1%、「呼吸器系」10.3%、「精神及び行動の障害」9.2%、「腎尿路生殖器系」7.2%と続く
▽65歳以上:「循環器系」のシェアが最も高く(25.5%)、次いで「新生物」14.2%、「筋骨格系及び結合組織」8.6%、「損傷、中毒及びその他の外因の影響」7.7%、「腎尿路生殖器系」7.2%と続く
ここからは、高齢者医療費の4分の1を占める「循環器系」疾患、および増加傾向にある「新生物」をターゲットにした医療費適正化対策が効果的と考えられます。
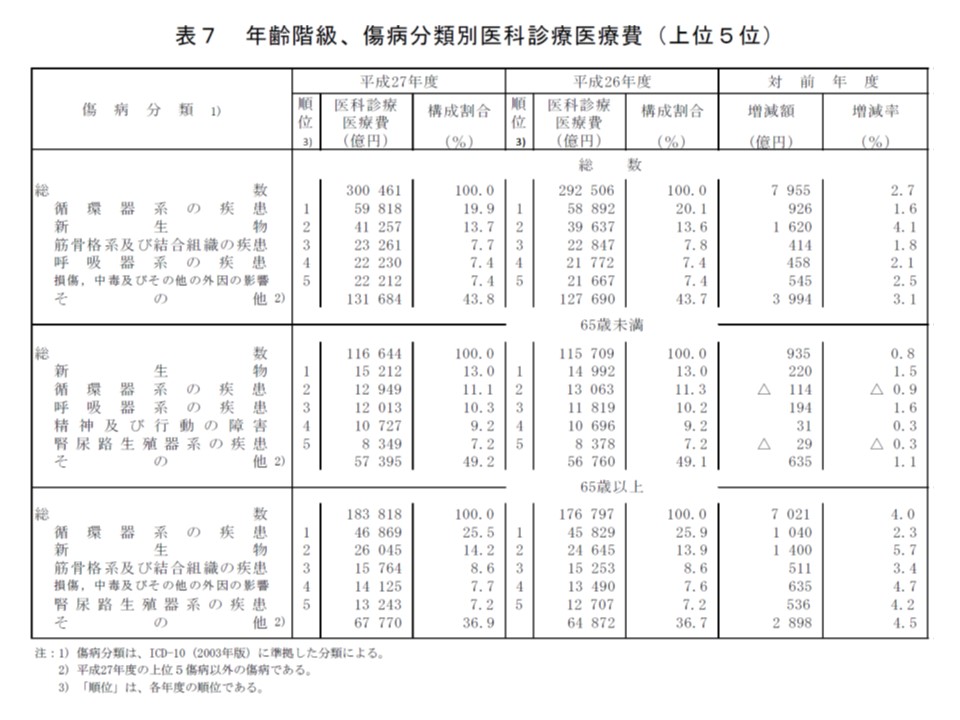
傷病分類別に見ると、65歳未満では「新生物」、65歳以上では「循環器系」と「新生物」のシェアが大きく、ここをターゲットにした医療費適正化対策が効果的とうかがえる
1人当たり医療費、最高は高知の44万4000円、最低は埼玉の29万900円
最後に、都道府県別に医療費を見てみましょう。人口規模が大きく異なるので、1人当たり医療費を見ると、最も高いのは高知県で44万4000円(前年度に比べて2万2300円・5.3%増)、次いで長崎県41万1100円(同1万4500円・3.7%増)、鹿児島県40万6900円(同1万6300円・4.2%増)となっています。
逆に最も低いのは埼玉県で29万900円(同1万2800円・4.6%増)、次いで千葉県29万1000円(同1万1300円・4.0%増)、神奈川県29万7900円(同1万2200円・4.3%増)という状況です。西高東低の状況が明確となっています。
最高の高知県と最低の埼玉県との間には15万3100円・1.5倍(前年度は14万3600円・1.5倍)の格差がありますが、この背景には「ベッド数」の差があり(稼働率を高めるために在院日数が長くなり、医療費が高くなる)、介護施設なども含めた「病床数の適正化」を検討していく必要もありそうです(関連記事はこちら)。
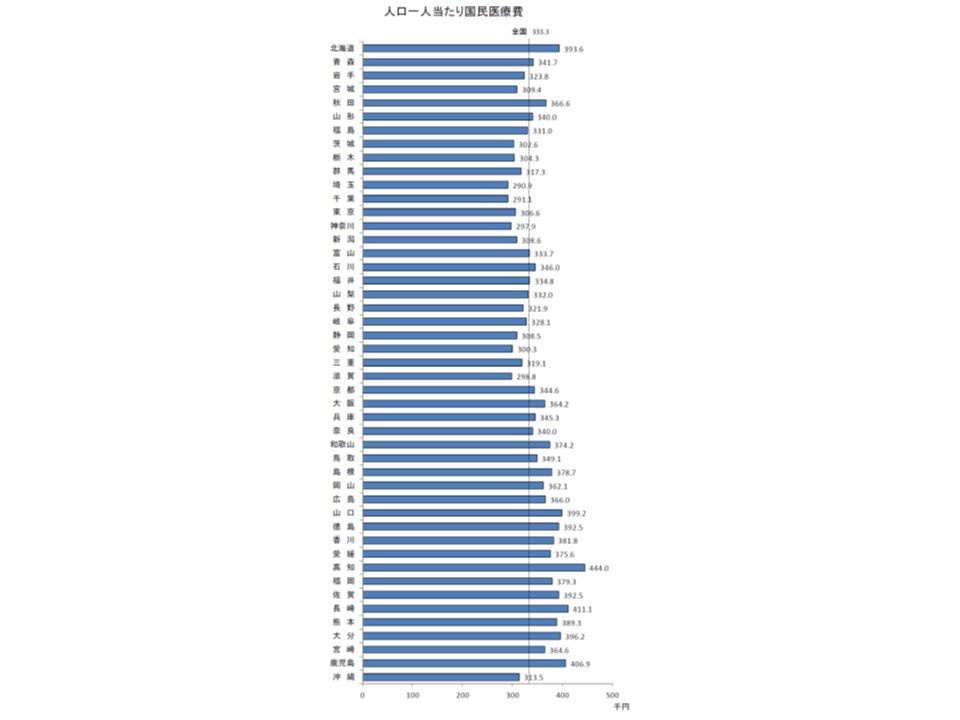
都道府県別に1人当たり国民医療費を見ると、西高東低の傾向が明らかになっている


13年度国民医療費は40兆円、高齢者医療費の25%占める「循環器系疾患」への対策充実を―厚労省
2015年度の医療費は41兆5000億円、調剤医療費の伸びが著しい―2015年度概算医療費
2015年度1人当たり医療費、最高の福岡と最低の新潟で1.38倍の地域格差—厚労省
医療費の伸びの相当部分が「薬剤料の伸び」、薬価制度の抜本改革を早急に議論せよ―中医協総会で日医の中川委員
高額薬剤問題で激論、「小さく攻め拡大は定石」「制度が翻弄され大迷惑」―中医協薬価専門部会
超高額薬剤オプジーボの「緊急的な薬価引き下げ」を厚労省が提案、ただし慎重意見も―中医協・薬価専門部会
超高額薬剤の薬価、検討方針固まるが、診療側委員は「期中改定」には慎重姿勢―中医協総会
2018年度の診療報酬改定、医療・介護連携をさらに推進―鈴木保険局長インタビュー(1)
将来的に看護配置でなく、重症者の受け入れ状況に着目した診療報酬に―鈴木保険局長インタビュー(2)
ソバルディやハーボニーの登場で医療費の伸び激化、ただし「将来の医療費削減効果」も考慮を―医療保険部会
高額医薬品、「本当に効果のある患者への使用に限定」することを検討する時期―中医協総会
高額医薬品の効能追加、期中の薬価改定も検討すべき―中医協総会で委員から提案
極めて高額な薬剤、医療保険を持続する中で、薬価の設定や適正使用をどう考えるべきか―財政審



