オンライン診療、セキュリティ対策を十分行えばスマホ同士でも可能―厚労省検討会
2018.3.9.(金)
オンライン診療は、医師側・患者側ともに個人所有のスマートフォンなどを用いて実施することも可能だが、その場合、両側の端末について「本人認証」や「ウイルス対策ソフトの導入」などを行うとともに、「通信の暗号化」や「適正な認証」などを可能とするシステムを介することが必要ではないか―。
3月9日に開催された「情報通信機器を用いた診療に関するガイドライン作成検討会」(以下、検討会)で、厚生労働省はこのような考え方を示しました。
また、「電子カルテなどと接続したオンライン診療」を行う場合には、情報漏えい等のリスクが飛躍的に高まるため、患者・医師ともに自己所有のスマートフォン等を用いることはできず、堅牢なセキュリティの確保が求められる、といった考えも示しています(関連記事はこちら)。
検討会では、3月中に指針「オンライン診療の適切な実施に関する指針」をまとめる予定で、4月1日から適用されます。

3月9日に開催された、「第2回 情報通信機器を用いた診療に関するガイドライン作成検討会」
目次
オンライン診療は対面診療との組み合わせが原則、デメリットも患者側に説明せよ
スマートフォンやテレビ電話会議システムを活用した診療(オンライン診療)が広く実施されていますが、安全性や有効性が十分に確保されているかは不明な状況です。そこで検討会では、安全・有効にオンライン診療を実施するためのルール(ガイドライン・指針)作りに向けた議論を進めています。
2018年度診療報酬改定では、【オンライン診療料】等が新設されており、施設基準や算定要件において、このルール遵守が求められることにもなります(関連記事はこちら)。逆に、このルールに則ってオンライン診療を行っていれば、医療法・医師法等に抵触しない(例えば、医師法第20条に規定される「無診察治療」には該当しない)こととなります。
3月9日の検討会には、厚労省から「オンライン診療の適切な実施に関する指針」案が提示され、これに基づいた議論が行われています(指針案はこちら、厚労省のサイト)。
指針案では、まずオンライン診療について、次の点(基本理念)を確認しています。
(1)「医師と患者の直接的な関係」が構築された中で実施できるもので、初診は「対面診療」が原則となり、その後も「同一医師による対面診療とオンライン診療の組み合わせ」が求められる
(2)医師が責任を負うため、「オンライン診療で十分な情報を得られるか、適切な診断が行えるか」を慎重に判断し、これが困難な場合には、速やかに「対面診療」に切り替える
(3)通常診療と同じく、「自ら行ったオンライン診療の有効性」を定期的に評価する必要がある
(4)限界(触診や匂いの覚知などができない)があり、患者に不利益があることも事前に説明しなければならない
(5)限界があり、「治験」「臨床試験」など安全性の確立されていない医療を提供すべきでない
(6)「患者が実施を求める場合」にのみ実施されるべきである
ここから、「原則として、初診でオンライン診療を行うことはできない」「医師側の都合でオンライン診療を強制してはならない」といったルールが導かれます。ただし、例えば「医師のいない離島で骨折し、緊急の処置が求められる」といったような特殊ケースでは、初診からオンライン診療を行うことが可能で、この場合は医師法第20条等に抵触しないでしょう(もっとも緊急行為として違法性は阻却される)。
オンライン診療への患者の同意、対面診療時に取得し記録に残すことが望ましい
こうした基本理念の下に、指針では、項目ごとに▼最低限遵守しなければならない事項▼推奨される事項▼望ましい例▼不適切な例—等を整理しています。
【患者の合意等】
基本理念(6)にあるように「患者が実施を求める場合」にのみオンライン診療を実施できます。そこで、▼オンライン診療実施に関する医師と患者の「合意」▼患者の希望の「明示的」な確認▼不適切な場合の、速やかな「対面診療」への切り替え—などを行うことが「最低基準」として求められます。
例えば、初診時などの「対面診療を行う際」に、医師がデメリットも踏まえた適切な説明を行い、「合意のあること」を確認しておくことが求められます。その際には「同意書」などの文書を残すことが望ましいとされました。
オンライン診療を実施する医師、当該患者と「対面診療」を行っておくことが必要
【オンライン診療の対象となる場合】
基本理念(1)から(5)に照らし、▼医師・患者間で直接的な関係が構築されている▼「対面診療に代替しうる」程度の患者の心身状態に関する情報を得られる―場合に限り、オンライン診療が実施可能です。
このため、初診は原則として対面診療で行わなければいけませんが、上述のような「緊急性」「必要性」が認められる場合には、初診でのオンライン診療も可能です。もっとも事後に「対面診療」が求められます。また厚労省は、禁煙外来などでは「定期的な健康診断等が行われ、疾病見落としのリスクが排除されている」とし、例外的に「オンラインのみ」の診療が「許容されうる」としています(推奨はされない)。
また「医師と患者の関係」を考慮すれば、▼原則として「同一医師」による対面診療とオンライン診療を組み合わせる▼1人の患者に「複数医師」が関与する場合には、いずれの医師も一度は「当該患者に対面診療を行う」ことが原則—となります。もっとも、在宅医療において「緊急のために複数の医療機関でネットワークを組んで対応している」ような地域で、「ネットワークに参加する医師がオンライン診療を行うこともあり、すべての医師が一度、往診や訪問診療を行っておかなければならない」と規定すれば、地域の在宅医療ネットワーク構築が阻害されるとの指摘もあります。そこで、今後、例えば「診療計画の中に、ネットワーク参画医師がオンライン診療を実施する旨が規定され、主治医等が対面診療を行っている場合には、十分に患者に説明することを条件に、必ずしも『すべての医師が対面診療をしていなければならない』わけではない」などといった、少し柔軟な取り扱いが検討されます。
厚労省は、オンライン診療が望ましい例として、生活習慣病等の慢性疾患について、▼定期的な対面診療の『一部』をオンライン診療に切り替え、医師・患者の利便性向上を図る▼定期的な直接の対面診療にオンライン診療を追加し、医学管理の継続性や服薬コンプライアンス等の向上を図る―ケースを、逆に、不適切な例として「国内全域の患者を対象に、初診で処方を行うような診療内容であることをホームページに掲示する」ケースを掲げています。
【診療計画】
基本理念(1)のとおり、オンライン診療は「対面診療との組み合わせ」でのみ実施されるのが原則で、このためには、例えば「暦月の第1週は外来受診(訪問診療)、第3週はオンライン診療」といった診療計画を立てておくことが必要です。
診療計画には、▼診療内容(疾病名、治療内容等)▼診療の組み合わせ(頻度やタイミング等)▼診療時間(予約制等)▼オンライン診療の方法(使用する情報通信機器等)▼急病急変時の対応方針(自らが対応できない疾患等の場合は、対応できる医療機関の明示)▼情報漏洩等のリスクを踏まえた、セキュリティリスクに関する分担―などを定めておくことが求められます。
なお、主治医がA医師からB医師に代わり、A医師のときには「患者・医師ともに都合のよい月曜日にオンライン診療を行う」計画を立てていたが、B医師は「月曜日は都合がつかない」などの問題が生じることも考えられます。厚労省は「患者の意思を十分尊重し、計画を変更せずにオンライン診療を行うことが望ましい」としています。
【本人確認】
医師が医師本人であり、患者が患者本人であることを、▼医師免許証▼HPKIカード(医師資格証)▼健康保険被保険者証(保険証)▼運転免許証―などを活用して、「確認する」ことが必要です。
【薬剤処方・管理】
薬剤には「副作用」があるため、慎重な処方が求められます。厚労省は、▼新たな医薬品の処方は、原則として対面診療で行う(ただし、医師のいない離島で骨折した患者に、オンライン診療で鎮痛剤等を処方するなど特殊ケースは除く)▼副作用の強い医薬品は慎重に処方し、処方後の服薬状況を把握する▼医師は、患者が服用している全医薬品を確認する―ことなどを最低限実施するよう求めています。
この点、近時の診療報酬改定に鑑みて、「かかりつけ医師とかかりつけ薬剤師が協働する」ことが推奨されます。また、当然とも思えますが、▼向精神薬▼睡眠薬▼体重減少目的の利尿薬・糖尿病治療薬▼美容目的の保湿クリーム(ヒルドイドソフトなど)―をオンライン診療のみで処方することは「不適切」とされています。
医師は医療機関外でも、オンライン診療が実施可能
【診察方法】
オンライン診療は、「医師1人 対 患者1人」が原則で、「医師1人 対 複数の患者」は認められません。また、医師側が複数人になる場合(異なる専門領域の医師で共同診療する場合や、他職種の助言を得る場合など)には、都度、患者の同意を得る必要があります。
厚労省は、「医師1人 対 患者1人」を確認するためなどに、▼オンライン診療の開始・終了時間をアクセスログとして記録する▼オンライン診療の実施前に、対面において、試験を行う(色彩や動作などの確認)―ことを勧めています。
【オンライン診療の実施場所】
医療法第1条の2、医療法施行規則第1条では、「医療提供施設」「居宅等」以外で医療を行うことを禁じています。
もっとも、オンライン診療でこの原則を貫くと、利便性が阻害されてしまいかねません。そこで、医師・患者の所在について、厚労省は次のように整理してはどうかとの考えを示しています。下記に従ったオンライン診療は、「居宅等」の「等」における医療提供に該当し、医療法等に抵触しないこととなります。
▽医師の所在:医療機関に所属しなければならないが、オンライン診療の実施は必ずしも医療機関内部でなくともよい。ただし、第三者に患者の心身情報の伝わらない「物理的に外部から隔離される」空間での実施が求められる。「騒音等で音声が聞き取れない」「ネットワークが不安定」などのオンライン診療が不適切な場所でのオンライン診療は当然、不可
▽患者の所在:清潔かつ安全であり、第三者に患者の心身情報の伝わらない「物理的に外部から隔離される」空間(職場の一室やホテルなども可能)
診療データなど活用しなければ、スマホ同士でのオンライン診療も可能
【通信環境】
オンライン診療では、外部への患者情報漏えいリスクが高くなるため、厚労省は電子カルテなどの「医療情報を保存するシステム」との接続・連携の有無で、求められる環境が異なるのではないか、と考えています。
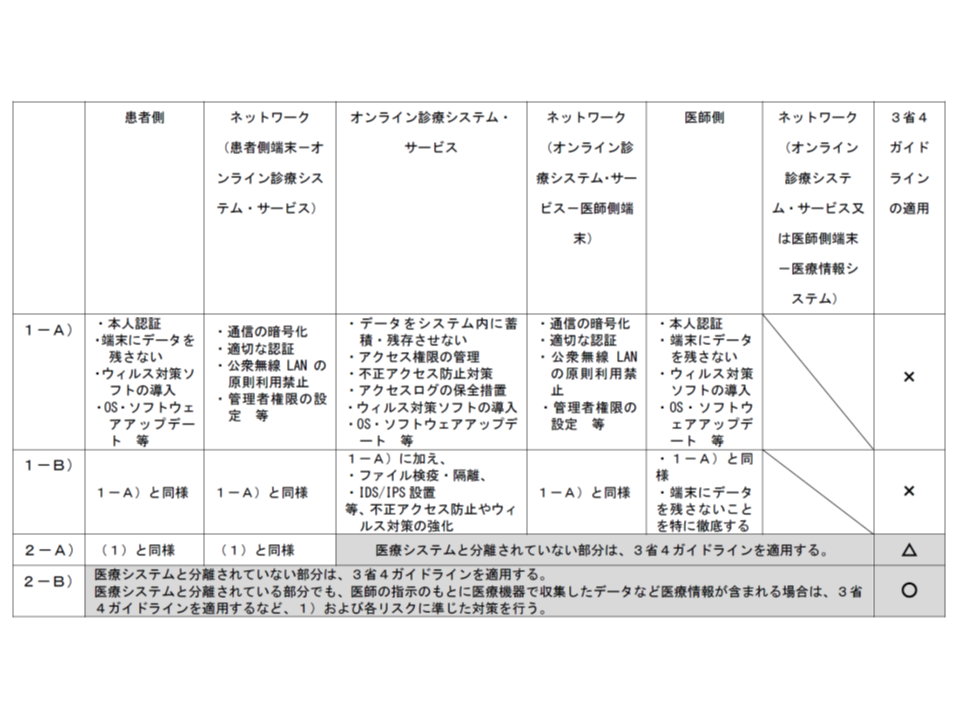
オンライン診療を実施する場合に満たさなければならない「通信環境」(案)
まず、電子カルテなどとの接続・連携がないケースが考えられます。このケースは、さらに、(1A)映像・音声以外のデータやり取りをしない場合(オンラインによるリアルタイムの問診や指導等のみ)(1B)映像・音声以外のデータをやり取りする場合(例えば血圧や血糖値などのデータ送受信を行う場合)―の2パターンに分けられます。
前者の(1A)では、ウイルス対策等を十分にし、通信を暗号化するなどのセキュリティ対策をしていれば、医師・患者個人所有のスマートフォンを用いてオンライン診療を行うことが可能と考えられます。厚労省医政局医事課の担当者は「既存の、民間事業者によるオンライン診療システムで、こういった仕様を満たしていれば、問題なく指針の規定に沿うのではないか」とコメントしています。ただし、医師個人が患者個人と無料アプリなどを介してオンライン診療を行うことは、セキュリティ対策などの面で、一定程度ハードルが高いようです。
後者の(1B)でも同様に考えられますが、医師・患者間で送受信したデータの流出を防止するため、「端末(スマートフォン等)に残存しない」ような点を徹底する必要があります。また、民間事業者のオンライン診療システムを活用する場合などには、▼ファイルの検疫・隔離▼不正アクセス防止、ウィルス対策のさらなる強化―が必須となります。
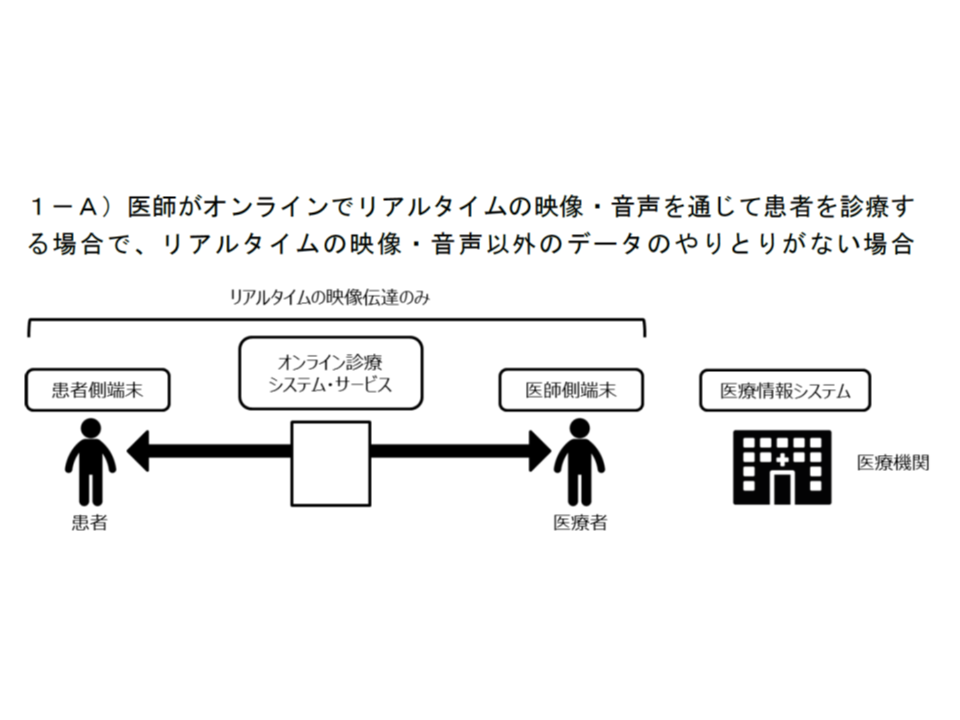
電子カルテなどの「医療情報を保存するシステム」との接続・連携なしにオンライン診療を実施する場合、セキュリティは比較的軽めで良いのではないか
また、電子カルテなどとの接続・連携があるパターンは、こちらも(2A)電子カルテ等をオンライン診療システムと接続し、過去の診療録等を確認しながら診療する場合(2B)患者宅等にある医療機器のデータ等を電子カルテ等に保存するなど、医療情報が保存された他システムと接続・連携した状態で診療する場合—の2パターンに分けられます。
いずれも患者情報や電子カルテの情報等が漏えいするリスクがあることから、堅牢なセキュリティ対策を講じる必要があり、厚労省は▼医療情報システムの安全管理に関するガイドライン(厚労省)▼ASP・SaaSにおける情報セキュリティ対策ガイドライン(総務省)▼ASP・SaaS事業者が医療情報を取り扱う際の安全管理に関するガイドライン(同)▼医療情報を受託管理する情報処理事業者における安全管理ガイドライン(経済産業省)―のすべてに準拠することが必要と考えています(3省4ガイドライン)。
とくに(2B)では、患者側の端末がウイルスなどに侵されている場合、そこから情報漏えいするリスクがあるため、「医師側から患者に要件を満たす端末を貸与する」などの取り組みが必要となります。
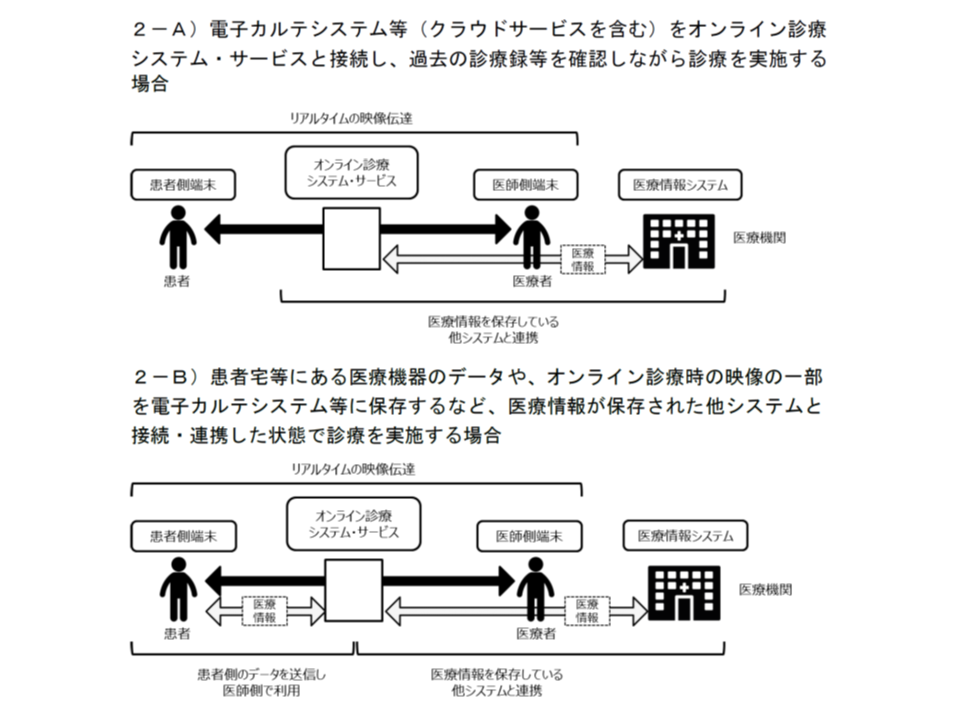
電子カルテなどの「医療情報を保存するシステム」と接続・連携してオンライン診療を行う場合、とくに2Bでは、堅牢なセキュリティ対策を敷くことが強く求められる
セキュリティを厳しくしすぎればオンライン診療の実効性が失われてしまい(例えば医師・患者双方に検討なセキュリティ対策を施したテレビ電話会議システム利用を義務付ける、など)、逆にオンライン診療の実効性のみを考えれば、患者情報の漏えいという事故を招いてしまいかねません。両者のバランスをどうとるかが重要であり、今後、年度末(2018年3月)にかけての短い時間の中で、各構成員等の意見も踏まえて細部の調整を行っていくことになります。
このように、オンライン診療の実施にあたって医師には、医学・医療知識のみならず「情報通信」に関する知識・技術も求められます。このため今村聡構成員(日本医師会副会長)は「医師への研修」の重要性を指摘しています。現在、オンライン診療に向けた公的な研修制度はありませんが、今後の進展を見据えて何らかのカリキュラムが構築され、「オンライン診療の実施に当たっては、所定の研修受講が望ましい」といった努力義務が課されることも考えられそうです。
さらに、オンライン診療は、その実態が十分に明らかになっていません。しかし、「指針の策定」や「診療報酬の設定」によって、「オンライン診療の普及」が進み、「事例の集積と評価」→「安全性・有効性に向けた指針等の改善」という流れが生じると期待されます。厚労省は、この流れを作るためにも、医師が「診療録に、日時や診療内容などを具体的に記載し、かつ『オンライン診療である旨が容易に判別できる』よう努めてほしい」と期待しています。
検討会では3月中に指針を固め、「2018年4月1日から適用」となる見込みです。オンライン診療を行う医師はもちろん、「オンライン受診勧奨」(医師・患者間で情報通信機器を通して患者の診察を行い、医療機関への受診勧奨をリアルタイムで行う行為)にも指針が適用されます。ただし、「一般的な情報提供にとどまる遠隔医療相談」は指針の対象外です。
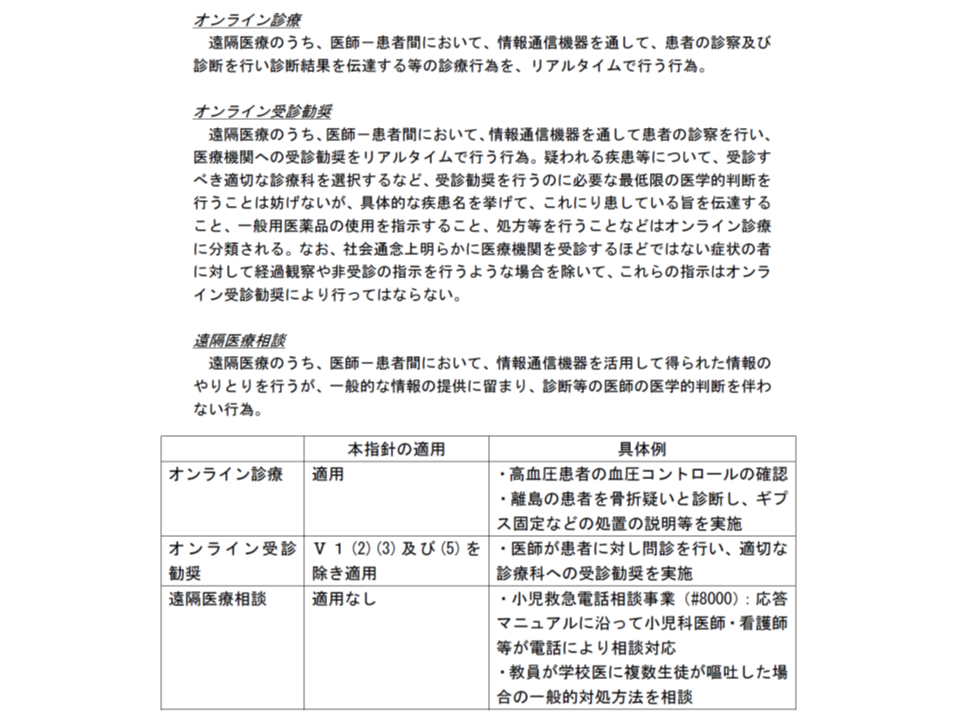
「オンライン診療の適切な実施に関する指針」の適用範囲(案)
【関連記事】
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
2019年10月から、勤続10年以上の介護職員で8万円の賃金アップ―安倍内閣
2018年度診療報酬改定、効果的・効率的な「対面診療と遠隔診療の組み合わせ」を評価—安倍内閣が閣議決定
遠隔診療、必ず「直接の対面診療」を経てから実施しなければいけないわけではない—厚労省
遠隔診療の取扱い明確化し、2018年度改定でICT活用した生活習慣病管理など評価せよ―規制改革会議
混合介護のルール明確化、支払基金のレセプト審査一元化・支部の集約化を進めよ—規制改革会議
AIを活用したがん治療や、オンライン遠隔診療など「医療・介護革命」を進めよ—自民党
複数医療機関による訪問診療を認めるべきか、患者の状態に応じた在宅医療の報酬をどう考えるか—中医協(1)
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
生活習慣病の重症化予防、かかりつけ医と専門医療機関・保険者と医療機関の連携を評価―中医協総会(1)
7対1・10対1入院基本料、看護配置だけでなくパフォーマンスも評価する報酬体系に―中医協総会(1)
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会





