2016年度の特定健診実施率は51.4%、特定保健指導実施率は17.0%にとどまる―厚労省
2018.7.31.(火)
40歳以上の人を対象とした特定健康診査(いわゆるメタボ健診、特定健診)の実施率は、2016年度に51.4%で、前年度に比べて1.3ポイント向上しているが、国の掲げる目標値「70%以上」(2012年度目標値)にはまだまだ及ばない。また特定保健指導の実施率は同じく17.0%で、目標値「45%以上」達成までの道のりは遠い―。
こうした状況が、厚生労働省が7月30日に公表した2016年度の「特定健康診査・特定保健指導の実施状況」から明らかになりました(厚労省のサイトはこちら)(前年度の記事はこちら)。
特定健診、「被扶養者や国保加入者への受診勧奨」強化が大きな課題
特定健診は、糖尿病や高血圧症などの生活習慣病の有病者・予備群が増加していることを踏まえ、2008年度から40歳以上74歳以下の人を対象に実施されている健康診査で、▼服薬歴や喫煙歴▼身長・体重・BMI(Body Mass Index)・腹囲▼血圧▼尿(尿糖・尿タンパク)▼血液(脂質・血糖・肝機能)―などが健診項目となっています。
公的医療保険の保険者(健康保険組合や協会けんぽ、国民健康保険など)には特定健康診査を実施することが求められていますが、必ずしも十分な実施には至っていません。2016年度の特定健診実施状況を見ると、対象者約5360万人に対し受診者は約2756万人で、実施率は51.4%でした。前年度に比べて1.3ポイント、実施初年度(2008年度)に比べて12.5ポイント増加しており、着実に向上してはいるのですが、国の掲げる目標値「70%以上」達成には、まだまだ道のりは遠い状況です。
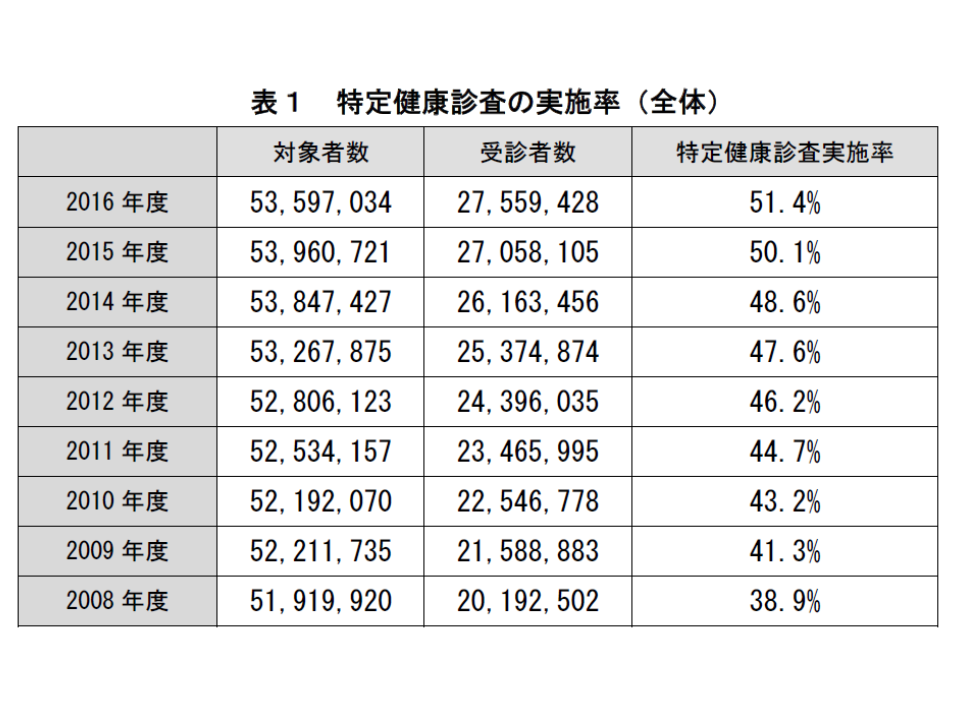
2016年度の実施率を年齢階級別に見ると、全体(男女計)では、高いほうから▼50-54歳:57.2%(前年度に比べて1.4ポイント増)▼45-49歳:56.5%(同1.5ポイント増)▼40-44歳:56.3%(同1.7ポイント増)▼55-59歳:55.6%(同1.7ポイント増)▼60-64歳:47.9%(同1.7ポイント増)▼70-74歳:43.3%(同1.0ポイント増)▼65-69歳:43.0%(同0.6ポイント増)―となっており、65歳以上の高齢者で低くなっています。
さらに性別・年齢階級別に実施率を見ると、男性では、高いほうから▼50-54歳:64.4%(前年度に比べて1.1ポイント増)▼45-49歳:63.8%(同1.1ポイント増)▼40-44歳:63.7%(同1.4ポイント増)▼55-59歳:62.6%(同1.6ポイント増)▼60-64歳:52.5%(同2.3ポイント増)▼65-69歳:42.8%(同1.0ポイント増)▼70-74歳:42.1%(同0.4ポイント増)―、女性では、同じく▼50-54歳:49.6%(前年度に比べて1.5ポイント増)▼45-49歳:48.7%(同1.7ポイント増)▼55-59歳:48.4%(同1.6ポイント増)▼40-44歳:48.3%(同1.7ポイント増)▼60-64歳:43.5%(同1.1ポイント増)▼70-74歳:44.3%(同0.1ポイント増)▼65-69歳:43.0%(同0.2ポイント増)―という状況です。
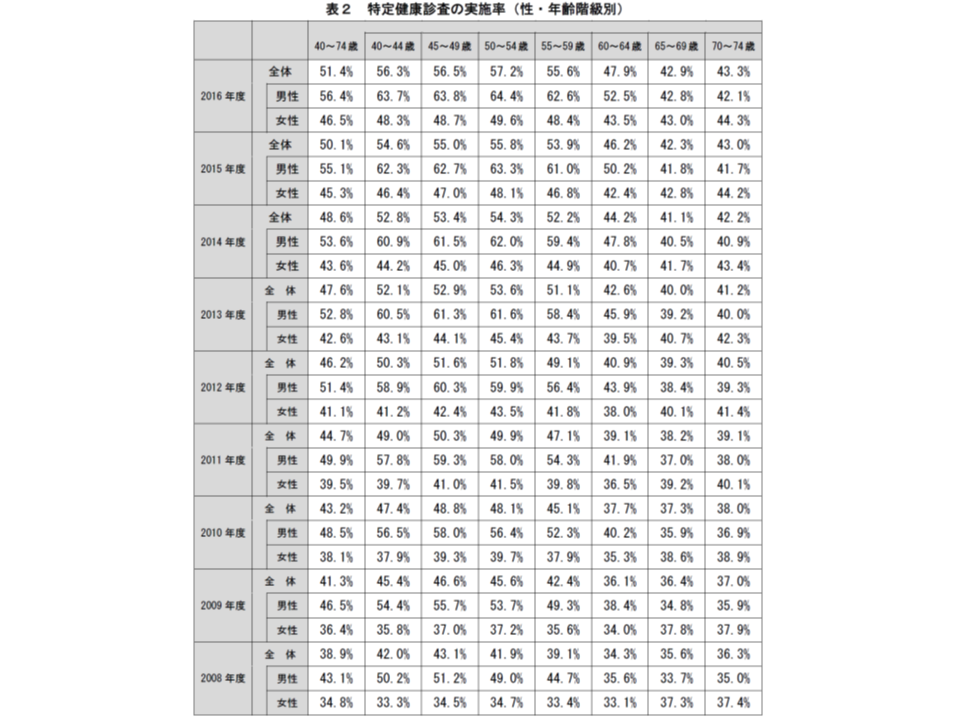
「女性では全体として実施率が低い」「65歳を過ぎると男女ともに実施率が低くなる」ことから、事業所等の健診(40歳以上では特定健診を兼ねることが多い)が重要な役割を果たしていると分かります(詳しくは後述)。
特定健診の実施主体は、前述のとおり健保組合や協会けんぽ、市町村国保などの医療保険者です。こうした保険者別の実施率を見ると、最も高いのは、大企業の会社員とその家族が加入する単一健保組合の77.4%(同1.2ポイント増)。次いで、公務員などの加入する共済組合の76.7%(同0.9ポイント増)と、同一業種の企業等が合同して設立する総合健保組合の71.4%(同0.7ポイント増)などとなりました。逆に、実施率が低いのは、市町村国保で36.6%(同0.3ポイント増)、とくに大規模な市町村の運営する国保では28.9%で、前年度から唯一低下(0.2ポイント減)しています。
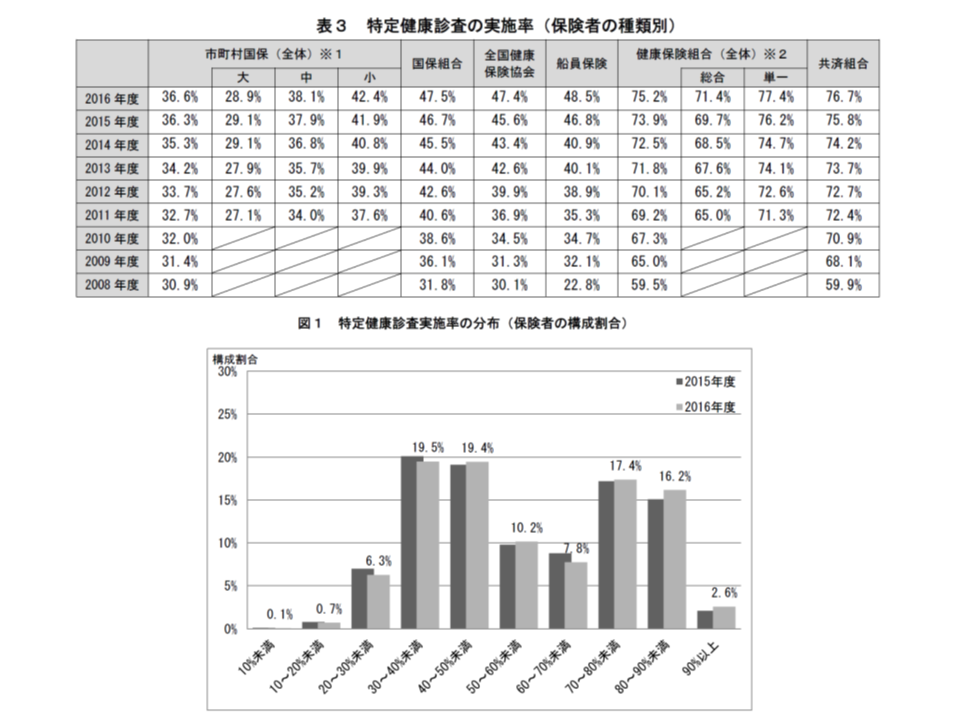
若年世代では、会社務めをする人が多く、会社の実施する毎年の健康診査として特定健診を受ける機会が確保されるとともに、強い受診勧奨を受けます。一方で、例えば、定年を迎えて市町村国保の適用対象となると、健診の機会自体は確保されているものの、受診勧奨が個人個人にまで強く及ばない(通知の書面等が届くのみ、というケースが多い)ために、高齢者や市町村国保で実施率が低いと考えられます。また、被扶養者(例えば、男性が会社勤めをし、女性が専業主婦である場合など)では、被保険者(例では、会社勤めの男性)の加入する保険者や事業所が受診勧奨を行うことになりますが、その管理は極めて難しいのが実際です。
こうした状況を踏まえ、厚労省は特定健診実施率向上などに向けたインセンティブとして「後期高齢者支援金の加算・減算制度」(実施率が高ければ支援金負担が小さくなり、実施率が低ければ逆に重くなる)を設けていますが、2016年度以降は、これらを一部見直し、例えば健保組合や共済組合においては「加算・減算制度の拡充」(加算率・減算率ともに引き上げ)を、国保では、特定健診実施率などに着目した新たな「保険者努力支援制度」(実施率が高い国保などに交付金を交付する)が段階的に実施されています。これらの効果がどこまで生じるのか、今後の動向を見守る必要があります。
特定保健指導、小規模国保や単一健保組合で取り組みが充実
特定健診の結果、例えば血圧などに健康リスクがあり生活習慣の改善が必要であると判断された場合には、「特定保健指導」が行われます。特定保健指導は健康リスクにより次の2つに分けられます。
(1)動機付け支援:医師や保健師などの指導のもとに行動計画を作成し、生活習慣改善に取り組めるように、専門家が原則1回の動機付けを行う
→腹囲が男性は85cm以上、女性は90cm以上で、▼空腹時血糖値100mg/dL▼中性脂肪150mg/dL▼最高血圧130mmHgまたは最低血圧85mmHg以上―のいずれか1つに該当する人などが対象
(2)積極的支援:3か月以上複数回にわたる継続的な支援を行う
→腹囲が男性は85cm以上、女性は90cm以上で、▼空腹時血糖値100mg/dL▼中性脂肪150mg/dL▼最高血圧130mmHgまたは最低血圧85mmHg以上―のいずれか2つに該当する人などが対象
2016年度に特定健診を受けた人のうち、特定保健指導の対象になった人は17.0%で、このうち特定保健指導が終了した人は18.8%(前年度に比べて1.3ポイント増)でした。こちらも、国の掲げる目標値「45%」には、まだまだ及びません。
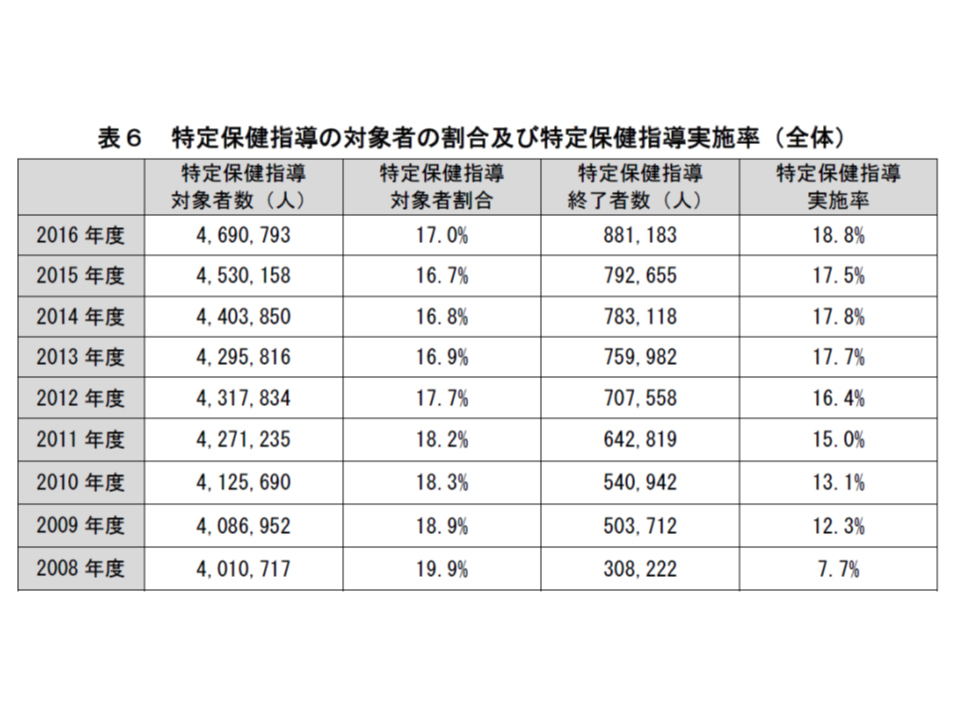
指導実施率を年齢階級別に見ると、全体では、高いほうから▼70-74歳:28.1%(同1.9ポイント増)▼65-69歳:22.3%(同0.2ポイント増)▼55-59歳:19.3%(同2.0ポイント増)▼50-54歳:19.1%(同2.1ポイント増)▼45-49歳:17.9%(同1.1ポイント増)▼60-64歳:17.5%(同1.4ポイント増)▼40-44歳:15.6%(同0.8ポイント増)―と、65歳以上の高齢者で高くなっています。
また性別・年齢階級別に見ると、男性では、高いほうから▼70-74歳:27.5%(同1.9ポイント増)▼65-69歳:21.1%(同0.3ポイント増)▼55-59歳:19.8%(同2.1ポイント増)▼50-54歳:19.7%(同2.2ポイント増)▼45-49歳:18.6%(同1.3ポイント増)▼60-64歳:17.1%(同1.6ポイント増)▼40-44歳:16.2%(同0.9ポイント増)―、女性では▼70-74歳:29.3%(同1.9ポイント増)▼65-69歳:25.0%(同0.1ポイント増)▼60-64歳:18.6%(同0.7ポイント増)▼55-59歳:17.4%(同1.5ポイント増)▼50-54歳:16.5%(同1.5ポイント増)▼45-49歳:15.2%(同0.8ポイント増)▼40-44歳:12.7%(同0.5ポイント増)―という状況です。
男女ともに年齢が高い世代で指導実施率が高く、「健康への意識の高さ」「傷病への危機感」が強く関係していると予想されます。
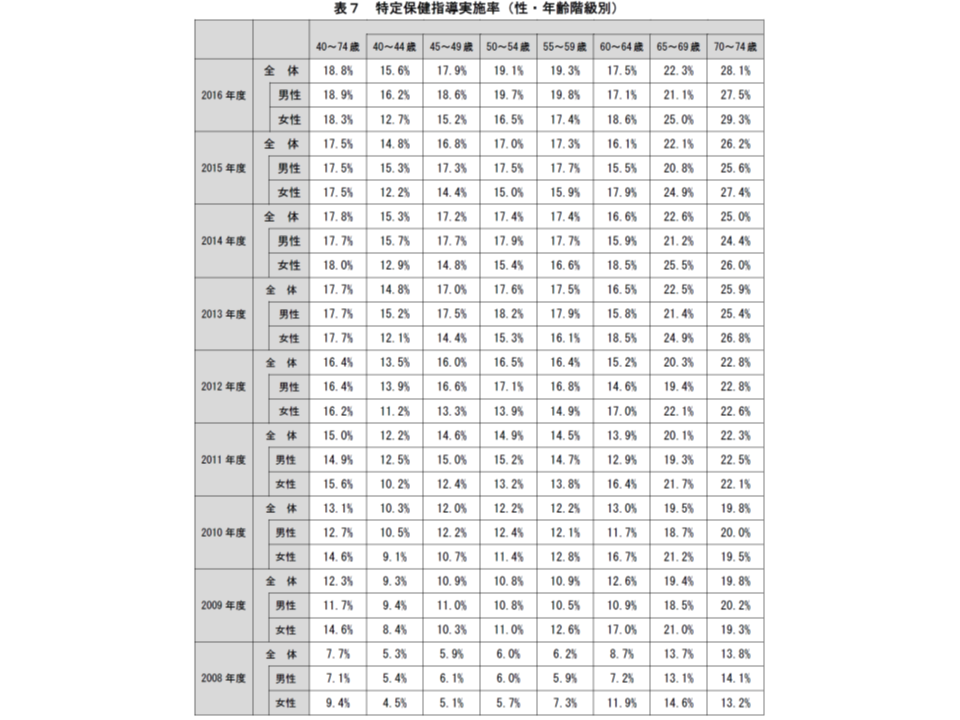
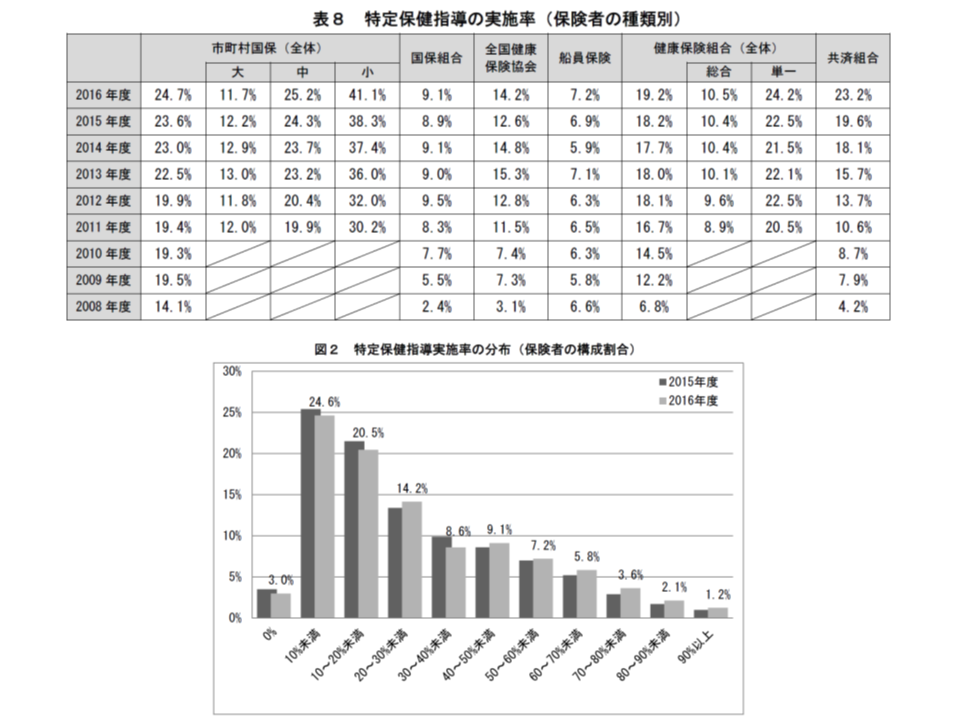
さらに指導実施率を保険者別にみると、最も高いのは、特定健診対象者数が5000人未満の小規模な市町村国保で41.1%(同0.8ポイント増)、次いで、特定健診対象者が5000人以上10万人未満の中規模な市町村国保25.2%(同0.9ポイント増)、単一健保組合24.2%(同1.7ポイント増)などとなっています。小規模な市町村国保と単一健保組合で実施率が高いことから、「医療保険者が加入者の健康状況を的確に把握し、こまめに指導の受診勧奨を実施する」ことが、指導実施率向上のポイントであると考えられます。今後は、こうした取り組みを大規模市町村などでどのようにすれば実施できるのか、といった工夫を検討することが重要でしょう。
厚労省は、2020年度から「健康スコアリング」事業を実施する考えで、そこでは、例えば個別の医療保険者に対して「貴保険者の特定健診実施率は、他の保険者に比べて低く(高く)なっています」といったレポートを送付することなどが準備されています。特定健診や保健指導の実施率向上に、どれだけ効果を与えるのか、注目が集まります(関連記事はこちら)。
非服薬者のメタボ減少率は11.6%、特定健診や特定保健指導に効果あり
最後に特定健診・特定保健指導の目的である「メタボ該当者・予備軍の減少率」を見てみると、2016年度は「2008年度に比べて1.1%減」と、ごくわずかながら減少していることが分かりました。
このうち生活習慣病治療薬を服用していない人では、メタボ割合が11.6%減少しています。特定保健指導の対象者は「服薬していない人」に限定されるため、特定保健指導等はメタボ該当者等の減少に一定の効果があると言えるでしょう。


【関連記事】
2015年度の特定健診実施率は50.1%、特定保健指導実施率は16.7%にとどまる―厚労省
健保組合の生活習慣病対策、特定健診実施率は72.4%、特定保健指導では15.2%にとどまる―2014年度健保連調査
13年度の特定健診実施率は47.6%、特定保健指導実施率は17.7%で目標に遠く及ばず―厚労省
特定保健指導に生活習慣病リスク軽減や肝機能改善などの効果があることを実証―健保連
特定保健指導の未受診者は医療費1.5倍、医療費適正化に効果―健保連
2016年度の社会保障関係費、厚労省分は4126億円増の29兆8631億円に―2016年度厚労省予算案
データヘルス改革で、国民には「質の高い医療・介護を受けられる」メリットが―厚労省・データヘルス改革推進本部
医療等のデータ連結において、個人の紐づけは「個人単位の被保険者番号」を基軸に―医療情報連携基盤検討会
医療情報ネットワークの2020年度稼働に向け、2018年夏までに「工程表」作成―医療情報連携基盤検討会
医療・介護等分野でのICTフル活用目指し、厚労省に推進本部を設置
審査支払機関改革やデータヘルス改革の実現に向け、データヘルス改革推進本部の体制強化―塩崎厚労相
レセプト請求前に医療機関でエラーをチェックするシステム、2020年度から導入—厚労省
NDB・介護DBを連結し利活用を拡大する方針を了承、2019年の法改正目指す―社保審・医療保険部会(2)
健康寿命延伸に向け、「高齢者の保健事業」と「介護予防」を一体的に実施・推進―社保審・医療保険部会(1)
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
地域別診療報酬には慎重論、後期高齢者の自己負担2割への引き上げも検討—医療保険部会
健康寿命延伸・ICT活用、2040年度に必要な医療・介護人材は935万人に圧縮可能―経済財政諮問会議
今後3年で社会保障改革が必要、元気高齢者活用やAIケアプラン等に取り組め―経済財政諮問会議



