高齢化・コロナ感染症で在宅医療ニーズは増大、量と質のバランスをとり在宅医療提供を推進―中医協総会(2)
2021.8.26.(木)
高齢化の進展、新型コロナウイルス感染症の蔓延などで、在宅医療のニーズは中長期的にも短期的にも増大する。このニーズに応えるために、「量」と「質」のバランスをとりながら在宅医療を推進していく必要があり、例えば「チームでの在宅医療」提供などを積極的に評価してはどうか―。
訪問看護では、看護職によるサービス提供と、リハビリ専門職によるサービス提供とがあるが、両者の違いを分析し、報酬水準などを考えていく必要がある―。
8月25日に開催された中央社会保険医療協議会・総会では、こうした議論も行われました。同日には入院医療に関する総論論議も行われています。
目次
在宅医療の「量」と「質」のバランスに配慮しながら、増大するニーズに応えるべき
2022年度の次期診療報酬改定に向けた議論が急ピッチで進んでいます。これまでに、次のような議論が行われています。
◆入院医療の総論に関する記事はこちら
◆急性期入院医療に関する記事はこちらとこちら
◆地域包括ケア病棟に関する記事はこちら
◆回復期リハビリテーション病棟に関する記事はこちら
◆慢性期入院医療に関する記事はこちら
◆入退院支援の促進に関する記事はこちら
◆短期滞在手術等基本料に関する記事はこちら
◆外来医療に関する記事はこちら
◆新型コロナウイルス感染症を含めた感染症対策に関する記事はこちら
◆医療従事者の働き方改革サポートに関する記事はこちら
◆調剤に関する記事はこちら
◆後発医薬品使用促進・薬剤使用適正化、不妊治療技術に関する記事はこちら
いわゆる団塊世代が来年度(2022年度)から75歳以上の後期高齢者になり始め、2025年度には全員が75歳以上に到達します。こうした高齢化の進展により、訪問看護を含めた在宅医療の中長期的ニーズが高まっていくと予想されます。あわせて、地域医療構想では「療養病棟に入院する医療区分1患者の70%を在宅医療や介護施設に移行する」こととなっており、そうした在宅医療ニーズ増も生じます。
また、現下の新型コロナウイルス感染症が蔓延する中では「重症化リスクのない患者や無症状者については自宅や宿泊施設での療養をする」ことが重視され(さらに感染拡大が進む中では、重症者以外を自宅・宿泊療養とする選択肢もある)、そこでは在宅医療による健康観察が極めて重要です(コロナ感染症では急激に症状が悪化するケースが知られている)。このため、短期的にも在宅医療のニーズが急速に増加しています(コロナ特例に関する記事はこちらとこちらとこちらとこちら)。
8月25日の中医協総会では、こうした状況が再確認され、2022年度の次期診療報酬においても「在宅医療の『量』と『質』の拡大を推進していく」方向が、診療側・支払側で一致した見解となりました。とくに診療側の城守国斗委員(日本医師会常任理事)は、「質を追求すれば参入ハードルが高くなり、かといってハードルを低くしすぎれば量は確保できるが、質が担保できなくなる。質と量のバランスを考慮しながら全体のボトムアップを図る必要がある」と強調しています。
しかし、在宅医療の提供状況を見ると、次のように「芳しい」とは言い切れません。
▽在宅医療提供の拠点となる「在宅療養支援診療所」(在支診)の届け出は、「横這い」ないしは「減少」傾向にある
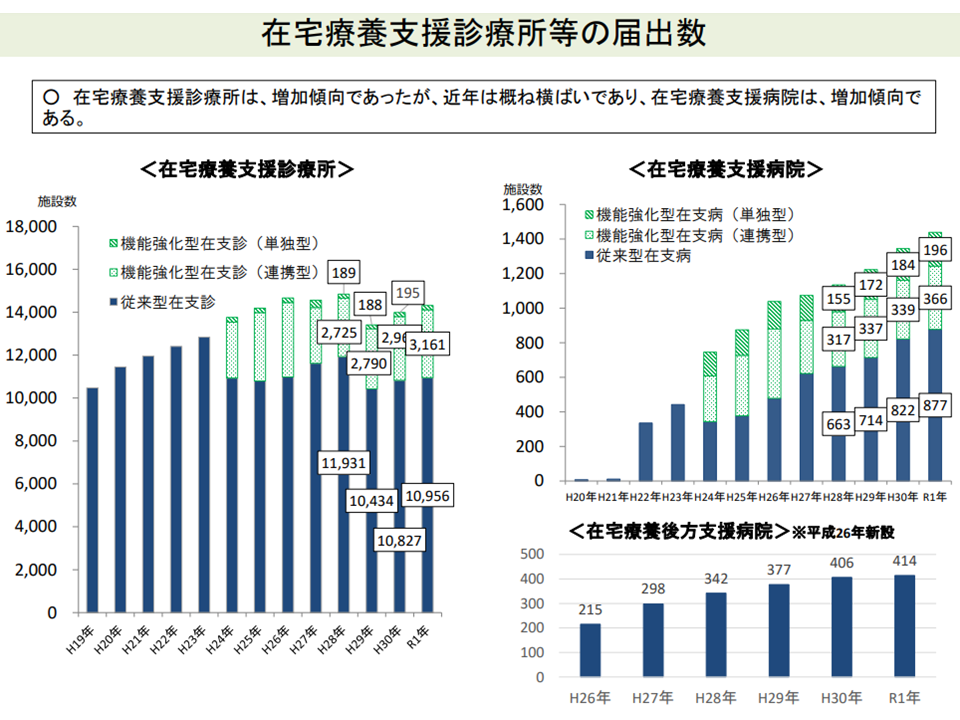
在支診の届け出は、ここ数年横ばい、ないしは減少傾向にある(中医協総会(2)1 210825)
▽在支診以外の診療所が、かかりつけ患者に対して他医療機関と連携等して24時間の往診・連絡体制を構築することを評価する【継続診療加算】は、【在宅時医学総合管理料】【施設入居時等医学総合管理料】(いずれも継続した在宅医療提供を実施する医療機関を評価する)算定医療機関の7%程度にとどまる
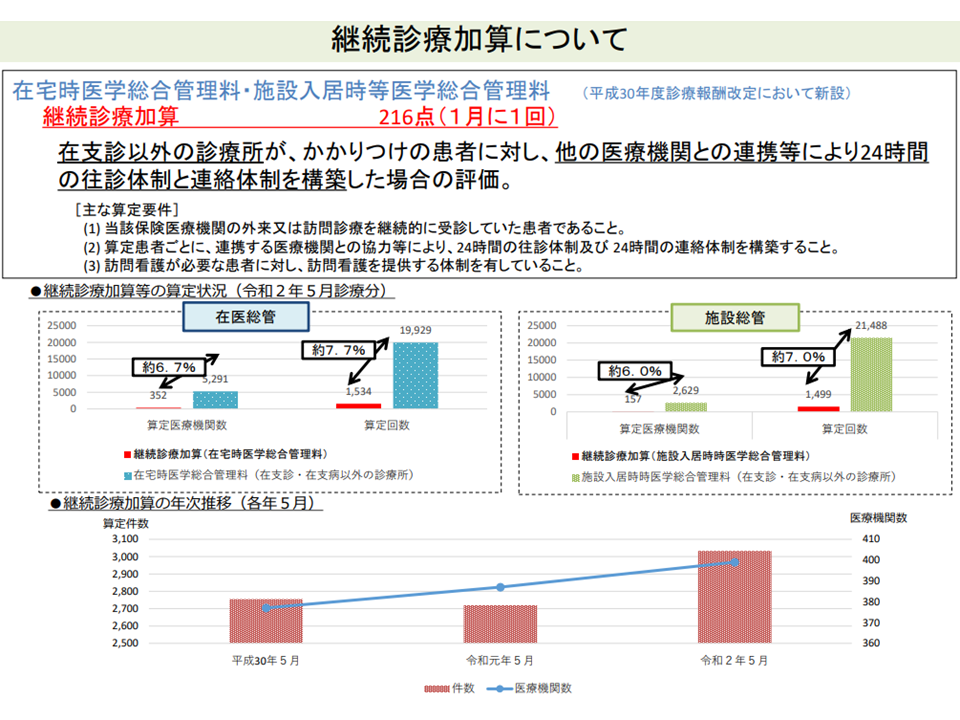
継続診療加算の算定は、在総管算定医療機関の7%程度にとどまる(中医協総会(2)2 210825)
これらの障壁を詳しく分析すると、在支診届け出にあたっては「24時間の往診担当医の確保」が、継続診療加算の算定では「24時間の連絡・往診体制構築に向けた協力医療機関の確保」が高いハードルになっていることも分かりました。
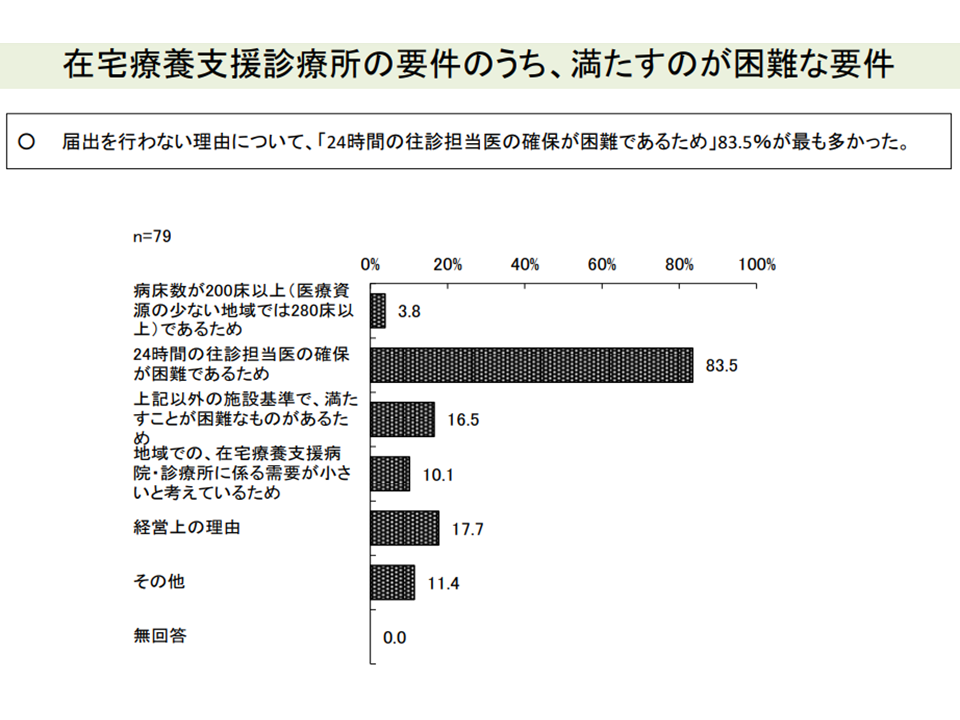
在支診のハードル(中医協総会(2)3 210825)
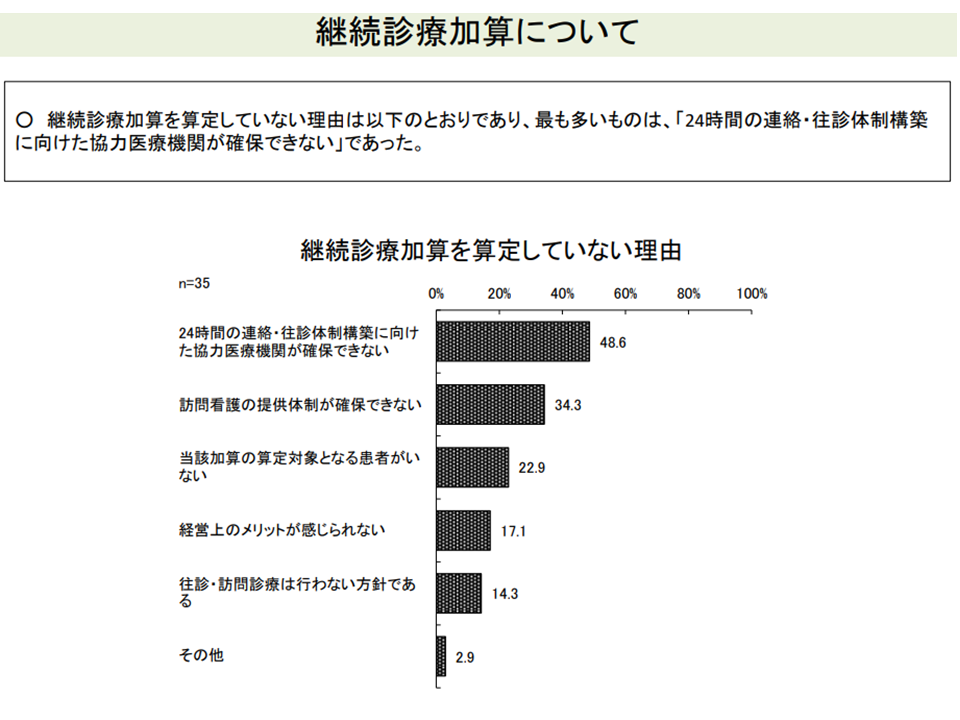
継続診療加算のハードル(中医協総会(2)4 210825)
このため診療側委員からは、「かかりつけ医を中心とした質の高い在宅医療を推進するためには、『24時間の往診対応』などを義務化せず、例えば『病院も交えた、在宅医療をチームで提供する地域医療機関連携の評価』などを進めるべき」(城守委員)、「在宅療養支援病院(在支病、在宅医療を提供する診療所を支援する病院)からのダイレクトな在宅医療、在支病と診療所が連携した訪問診療などについて、より高い評価を行ってはどうか。かかりつけ医機能を持つ診療所に、24時間365日対応を求めることは厳しい」(池端幸彦委員:日本慢性期医療協会副会長、福井県医師会長)などの意見が出ています。
いわば「チームによる在宅医療提供の推進」であり、支払側の幸野庄司委員(健康保険組合連合会)、安藤伸樹委員(全国健康保険協会理事長)も同旨の見解を示しています。
「かかりつけ医機能を持つ診療所」と「在宅専門診療所」とで在宅医療はどう異なるのか
関連して、在宅医療の提供主体についても議論が及びました。大きく、「かかりつけ医機能を持つ診療所が、外来医療の延長としてかかりつけの患者に対し、在宅医療を提供する」ケースと、「在宅医療を専門に提供する診療所が提供する」ケースとが考えられそうです。もちろん、2つに明確に分けられるものではなく、グラデーションがあります。また「いずれかが優れており、いずれかが劣っている」わけではなく、両者が協力して地域にマッチした在宅医療提供体制が構築されることが重要です。
ただし、中医協では「両者の状況」「両者の違い」を分析し、それをもとに評価(点数)を区分けしていくべきではないか、との議論も行われています。支払側の幸野委員は「コロナ禍で在宅医療を専門に提供する医療機関が増えているようだが、そこでは、かかりつけ医のように患者の過去の病歴などをきちんと把握しているのか」とコメント。また城守委員は「在宅医療専門の診療所では、効率的な在宅医療がなされている」点に着目した評価(点数の区分け)を検討すべきと提案しています。
両者ともに「かかりつけ医機能を持つ診療所が中心となり、質の高い在宅医療を提供していくべき」との見解と考えられますが、上述のように「診療所では24時間365日対応が難しい(1人医師の診療所が多い)」という課題もあります。
この点、後述のとおり訪問看護ステーションにおいては「24時間365日対応を可能とするために、大規模化を進めるべき」との方針が固められ、着実に大規模化が進んでいます。24時間365日の在宅医療提供が強く求められ、さらに「かかりつけ医機能を持つ診療所が中心となるべき」と考えるのであれば、「診療所の大規模化」についても真剣に検討していく必要があると強調する識者も少なくありません。
「看護職による訪問看護」「リハビリ専門職による訪問看護」、内容を踏まえた報酬を
在宅医療においては、「訪問看護」の推進も極めて重要です。上述のように24時間365日対応を可能とするために、「大規模化」方針が明確にされ、その方向に着実に進んでいることも確認されています。
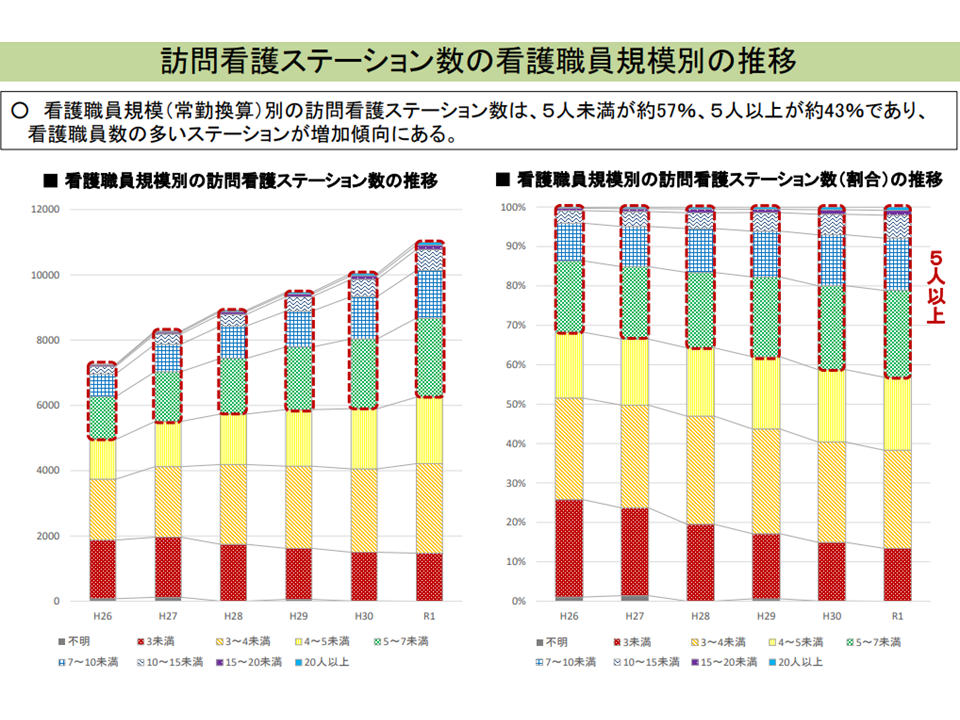
訪問看護ステーションについては、方針どおり「大規模化」が進んでいることが分かる(中医協総会(2)5 210825)
そうした中で、訪問看護における論点の1つに「理学療法士など、リハビリ専門職による訪問看護」があります。
一部の訪問看護ステーションでは、スタッフのほとんどをリハビリ専門職が占め、▼重症患者対応が十分でない▼ターミナルケアの実施が十分でない―など、「求められる訪問看護ステーションの方向」とは若干異なる動きをしていることが分かっています。
このため、最近の診療報酬・介護報酬改定では、例えば次のような是正措置が図られてきています。
(a)理学療法士等による介護保険の訪問看護について、単位数を引き下げる(従前1回につき302単位→改定後は1回につき296単位)とともに、「訪問看護計画書・訪問看護報告書について、看護職員と理学療法士等が連携し作成すること」などを求める【2018年度介護報酬改定】(関連記事はこちらとこちら)

2018年度介護報酬改定における、理学療法士等による訪問看護の評価引き下げ等
(b)利用者の全体像を踏まえた効果的な医療保険の訪問看護の提供を推進するために、理学療法士等による訪問看護について、「看護職員と理学療法士等の連携が求められる」ことを明確化する【2018年度診療報酬改定】(関連記事はこちら)

2018年度診療報酬改定における、理学療法士等による訪問看護の適正化
(c)医療保険の訪問看護において、報酬の高い「機能強化型訪問看護ステーション」について、「看護職員が6割以上」という要件を設ける(上述した理学療法士等がスタッフの8割超となるステーションは機能強化型の訪問看護療養費を算定できなくなる)【2020年度診療報酬改定】(関連記事はこちらとこちら)

2020年度診療報酬改定における機能強化型訪問看護ステーションの要件見直し
(d)理学療法士等による医療保険の訪問看護について、週4日目以降の評価を引き下げる(従前6550円→改定後は5550円)とともに、訪問看護計画書・訪問看護報告書について「訪問する職種・訪問した職種の記載」を要件化する【2020年度診療報酬改定】(関連記事はこちらとこちら)

2020年度改定における理学療法士等による訪問看護療養費の見直し
(e)介護報酬における訪問看護費の【看護体制強化加算】取得の要件として「訪問看護を提供するスタッフの6割以上が看護職であること」を求める【2021年度介護報酬改定】(関連記事はこちら)

2021年度介護報酬改定(訪問看護1)
(f)リハビリ専門職による訪問看護の単位数を引き下げる【2021年度介護報酬改定】(関連記事はこちら)

2021年度介護報酬改定(訪問看護2)
経過措置が設けられているため、「2020年度改定後の状況」を正確に把握することは困難ですが、8月25日の中医協でも、この点が改めて問題視されています。支払側の佐保昌一委員は「看護師とリハビリ専門職では行為の内容が違うのではないか」と指摘、同じく支払側の幸野委員も「適正な訪問看護が、適正な職種によって提供されているのかを確認すべき」と指摘しており、さらなる診療報酬による「適正な訪問看護提供」にドライブをかけるべきとの考えを示しています。
訪問看護の担い手が少ない中では、いわば代替要員として「リハビリ専門職による訪問看護」も重要な役割を果たしてきました。しかし、訪問看護提供体制が整えられてきており、訪問看護の役割も「重症者に対して、24時間365日の対応を行う。さらに専門性の高い看護職員を配置し、より高度な看護サービスを提供する」という形に進化している状況を踏まえたとき「リハビリ専門職による訪問看護の在り方」を再考する時期に来ていると見る識者も少なくありません。
なお、在宅医療・訪問看護のいずれにおいても「医療的ケア児」対応が重要性を増しています。中医協でも「小児在宅医療の特殊性(例えば家族との信頼関係構築も必要となる)を踏まえた報酬設定が重要である」(松本吉郎委員:日本医師会常任理事)、「小児在宅医療を基幹的・集中的に行う医療機関と、かかりつけ医との連携の評価が重要である」(池端委員)などの意見が出されています。
【関連記事】
コロナ禍の医療現場負担考え小幅改定とすべきか、2025年度の地域医療構想実現に向け大胆な改定とすべきか―中医協総会(1)
1泊2日手術等の「短手2」、4泊5日手術等の「短手3」、診療実態にマッチした報酬へ―入院医療分科会(3)
【経過措置】の療養病棟、あたかも「ミニ回リハ」のような使われ方だが、それは好ましいのか―入院医療分科会(2)
入退院支援加算等の最大のハードルは「専従の看護師等確保」、人材確保が進まない背景・理由も勘案を―入院医療分科会(1)
後発品の信頼性が低下する中でどう使用促進を図るべきか、不妊治療技術ごとに保険適用を検討―中医協総会(2)
医療従事者の働き方改革、地域医療体制確保加算の効果など検証しながら、診療報酬でのサポートを推進―中医協総会(1)
かかりつけ薬剤師機能、ポリファーマシー対策などを調剤報酬でどうサポートすべきか―中医協総会
回リハ病棟でのADL評価が不適切に行われていないか、心臓リハの実施推進策を検討してはどうか―入院医療分科会(2)
入院料減額されても、なお「自院の急性期後患者」受け入れ機能に偏る地域包括ケア病棟が少なくない―入院医療分科会(1)
かかりつけ医機能・外来機能分化を進めるための診療報酬、初診からのオンライン診療の評価などを検討―中医協総会(2)
感染症対応とる医療機関を広範に支援する【感染対策実施加算】を恒久化すべきか―中医協総会(1)
2020年度改定で設けた看護必要度IとIIの基準値の差は妥当、「心電図モニター管理」を含め患者像を明確に―入院医療分科会(2)
急性期入院の評価指標、看護必要度に加え「救急搬送や手術の件数」「ICU設置」等を組み合わせてはどうか―入院医療分科会(1)
2022年度診療報酬改定に向け「入院医療改革」で早くも舌戦、「看護必要度」などどう考えるか―中医協総会
大病院の地ケアでpost acute受入特化は是正されているか、回リハ病棟で効果的リハ提供進む―入院医療分科会(3)
適切なDPC制度に向け、著しく「医療資源投入量が少ない」「自院の他病棟への転棟が多い」病院からヒアリング―入院医療分科会(2)
看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
不妊治療の方法・費用に大きなバラつき、学会ガイドライン踏まえ「保険適用すべき不妊治療技術」議論へ―中医協総会(3)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
宿泊・自宅療養中のコロナ患者へのオンライン診療等、【二類感染症患者入院診療加算】(250点)の算定認める―コロナ―厚労省
自宅・宿泊療養中のコロナ患者、「特別訪問看護指示書」交付し頻回・長時間の訪問看護提供も可能―厚労省
宿泊・自宅療養中のコロナ患者への訪問看護、【長時間訪問看護加算】(5200円)などの特例算定可能に―厚労省
宿泊・自宅療養中のコロナ患者が状態悪化して往診等した場合にも、【救急医療管理加算1】(950点)の算定認める―厚労省
2021年度介護報酬改定内容を了承、訪問看護では基本報酬の引き上げや、看護体制強化加算の見直しなど—社保審・介護給付費分科会(1)
PT等の配置割合が高い訪問看護ステーション、「機能強化型」の取得を認めない―中医協総会(1)





