認知症患者・家族への適切な支援に向け、自治体や医療機関等がどうサポートするかなど整理した手引き—健康長寿医療センター研究所
2023.3.9.(木)
東京都健康長寿医療センター研究所が3月6日、「認知症の人と家族のための心理支援の手引き」を公表しました(研究所のサイトはこちら)。
認知症については、家族が「認知症では」と思って医療機関受診を勧めても、本人が嫌がり、結果として「早期の受診・相談→早期対応」に結びつかないという「受診前の課題」があります。また、医療機関を受診しても▼根治療法がない▼⽀援についても介護保険情報等の情報提供に留まり、本⼈や家族の気持ちに沿った心理⽀援が⼗分⾏われていない—という「診断後の課題」もあります。
そこで研究所では、主に認知症疾患医療センター(いわば認知症専門の医療機関)における受診前・診断後の⼼理⽀援について議論を重ね、「先駆的な実践」の内容を「手引書」にまとめています。
認知症治療に携わる医療従事者、認知症介護に携わる介護従事者らはもちろん、認知症患者と家族も含めた多くの関係者が参考にすることに期待が集まります。
「受診を嫌がる」との課題、「サービスが患者・家族に十分寄り添ってない」との課題がある
高齢化の進行に伴って認知症患者が、今後さらに増加すると見込まれています。2018年には認知症患者数は500万人を超え、65歳以上高齢者の「7人に1人が認知症」という状況になり、また2025年度には675-730万人に到達すると推計されています。
政府もこうした状況を重く見て、認知症対策の充実・強化に向け、新オレンジプランを大改革した「認知症施策推進大綱」を2019年6月に取りまとめました。そこでは、「認知症の人との共生」「認知症の予防(発症を遅らせる)」を目指し、(1)普及啓発・本人発信支援(2)予防(3)医療・ケア・介護サービス・介護者への支援(4)認知症バリアフリーの推進・若年性認知症の人への支援・社会参加支援(5)研究開発・産業促進・国際展開―という5つの柱を打ち立てています(関連記事はこちら)。また、介護保険制度改革においても「認知症対策」が重要な柱の1つに位置づけられています(関連記事は こちら)。
しかし、認知症対応には冒頭のような「受診前の課題」「診断後の課題」などがあることを踏まえ、研究所では今般「心理支援の手引き」を作成したものです。
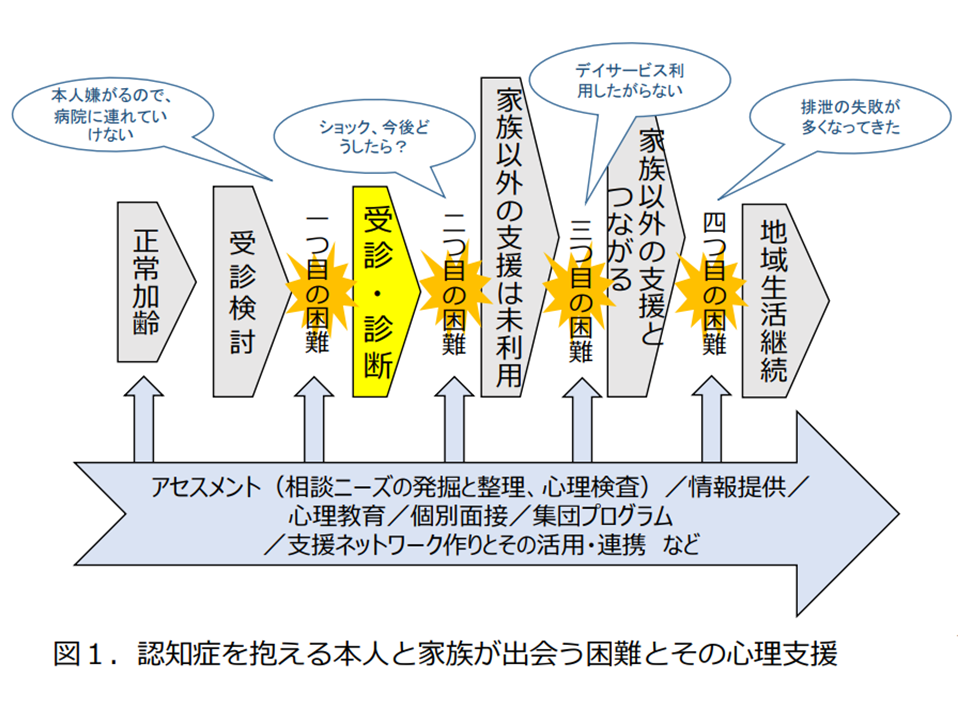
認知症患者・家族の抱える課題と支援(認知症の人と家族のための心理支援の手引き1 230306)
手引きは、(1)認知症疾患医療センターにおける診断後支援(2)家族の心理支援(3)訪問アウトリーチ(4)電話相談(5)地域連携(6)診断がつかなかった人への支援(7)人材育成・評価方法―の7章で構成されています。
認知症対応では「早期の鑑別診断」→「早期の対応」が極めて重要です。認知症の中には「慢性硬膜下血腫によるもの」など、治るものもあります。また「アルツハイマー型」「レビー小体型」「脳血管疾患型」など、それぞれに対応方法が異なり、「早期に鑑別診断を行う」ことが適切な対応のために極めて重要となります。
国は認知症の鑑別診断・医療相談・適切な医療提供を行う「認知症疾患医療センター」の整備を進め、2021年10⽉時点で▼都道府県における認知症診断・医療提供の要となる「基幹型」(総合病院や大学病院):17か所▼2次医療圏における認知症診断・医療提供を行う「地域型」(病院):384か所▼他医療機関と連携して対応する「連携型」(診療所など):87か所―となっています。
しかし、一般国民はもちろん、多くの医療・介護関係者、自治体職員、民間ボランティアでも認知症疾患医療センターについてよく知らないのが実際です。このため、(1)では「認知症疾患医療センターとは何か」(多職種チームで認知症の鑑別診断・医療相談・適切な医療提供を行う)を詳しく、かつ分かりやすく解説しています。
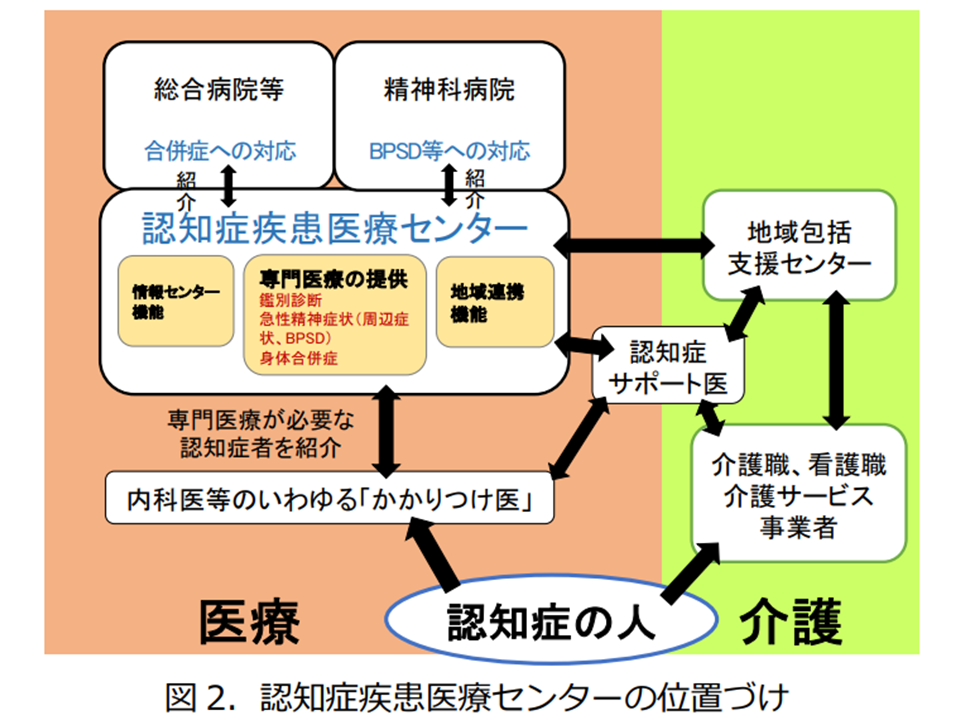
認知症疾患医療センターの位置付け(認知症の人と家族のための心理支援の手引き2 230306)
認知症においては「家族の心身の負担も大きく」なりことは述べるまでもありません。この点、(2)では、まず「認知症の家族がどのような負担を抱えているのか」を具体事例をもとに整理(認知症患者本人の状況、医療機関受診安どの困りごと、介護者のストレスなど)。そのうえで、こうした家族の負担に対し、どのような専門職(看護師、MSW/PSW、心理職など)が、どのようにサポートを行ってくれるのかを明らかにしています。
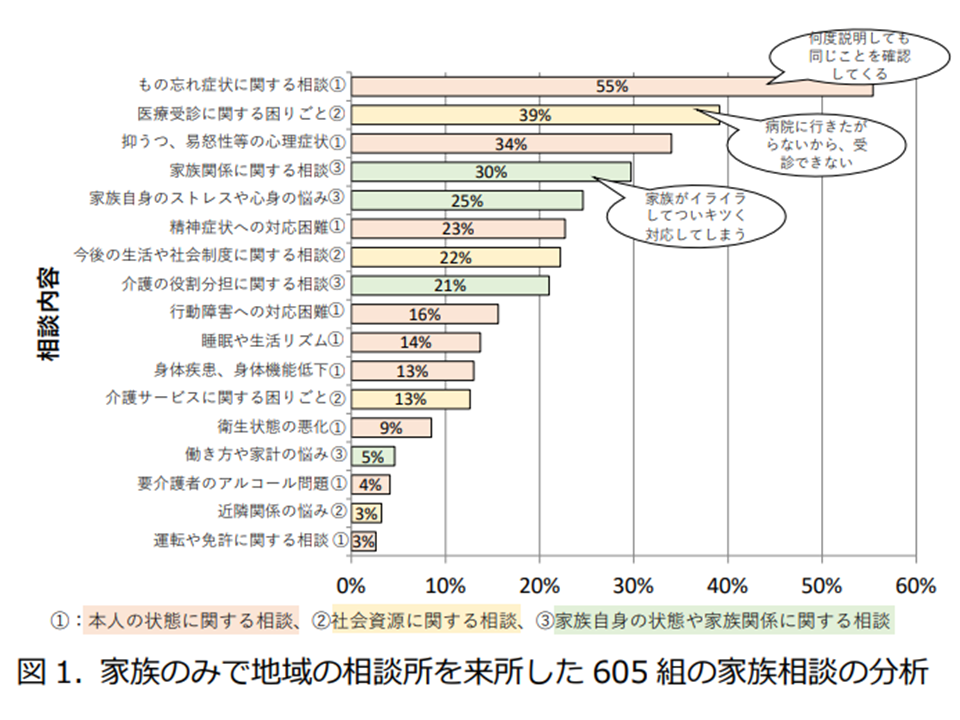
認知症の家族は様々な「相談」案件を抱えている(認知症の人と家族のための心理支援の手引き3 230306)
さらに、Gem Medでも報じていますが、「家族会」など、認知症患者・家族の横のつながりが非常に重要であることが明らかになっており、具体的な効果・運営方法の実際などを例示しています。
ところで、こうした支援を受けるためには「認知症疾患医療センターなどの医療機関を受診する」ことが求められますが、冒頭に述べたように「医療機関受診を嫌がる」ケースも少なくありません(大多数であるとも指摘される)。
そこで(3)では「受診前支援としてのアウトリーチ訪問が重要である」と指摘します。例えば東京都では、地域型認知症疾患医療センターに設置された「アウトリーチチーム」(医療職、福祉職、行政職の混成チーム)が認知症患者・家族の自宅を訪問して「どのような状況か、どのような課題があるのか、どのような支援が必要か」を把握し、患者・家族の相談に乗るとともに、適切な医療機関受診などにつなげる役割を担っています。各自治体でも「アウトリーチ体制」を敷き、地域住民に「こうしたサービスがありますよ」と周知・広報していくことが重要です。
また、すでに稼働している、これから稼働するアウトリーチチームでは手引きを参考に、取り組みの強化・充実を図ることも重要でしょう。
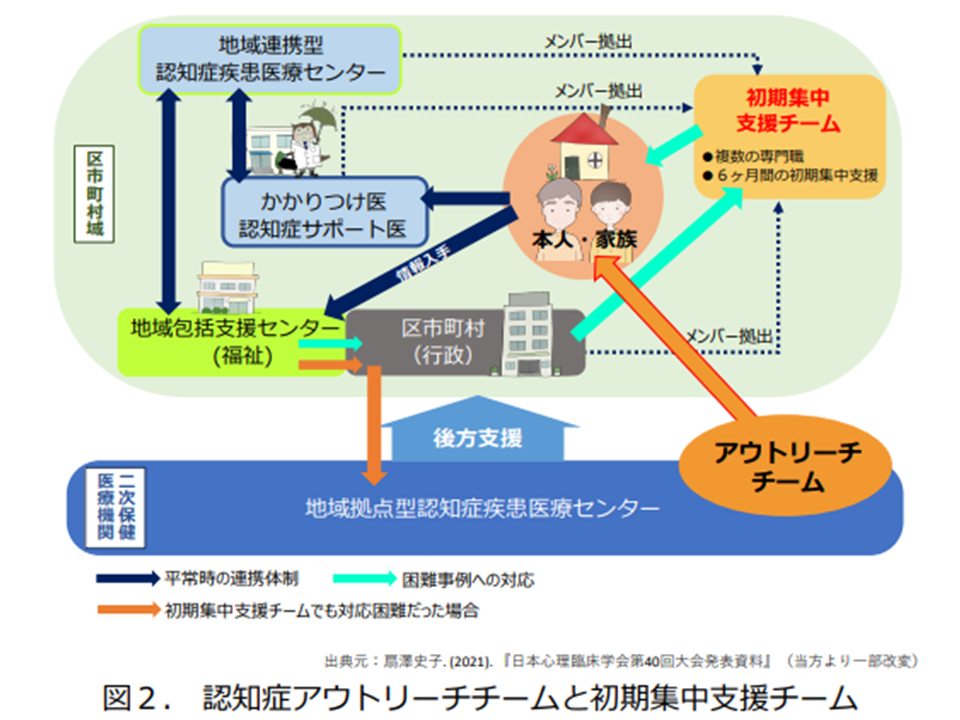
東京都におけるアウトリーチチーム等の位置付け(認知症の人と家族のための心理支援の手引き4 230306)
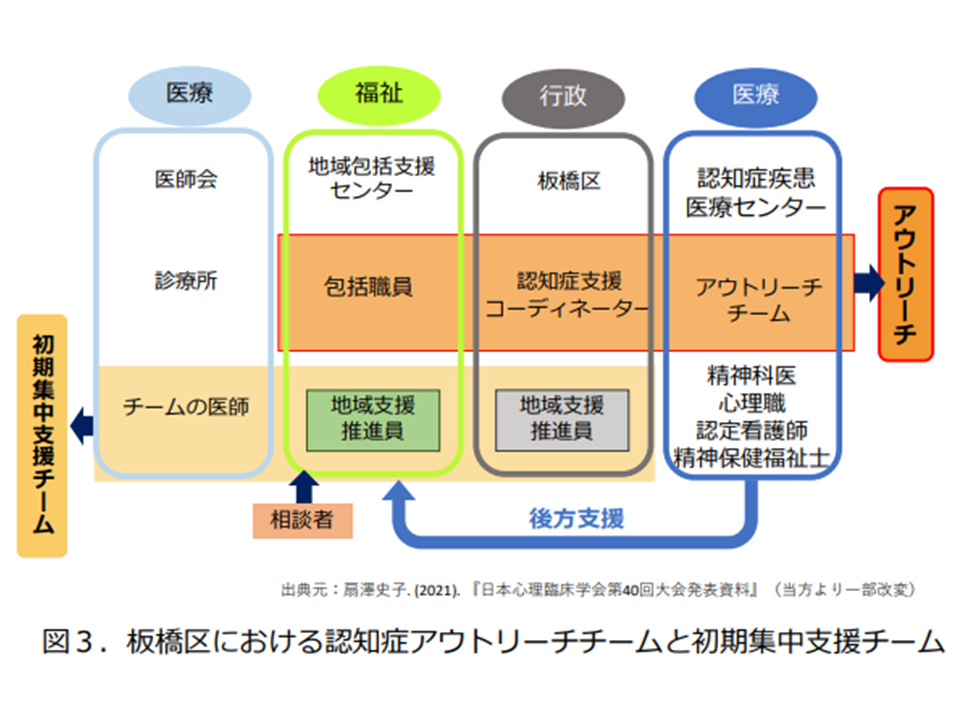
東京都板橋区におけるアウトリーチチーム等(認知症の人と家族のための心理支援の手引き5 230306)
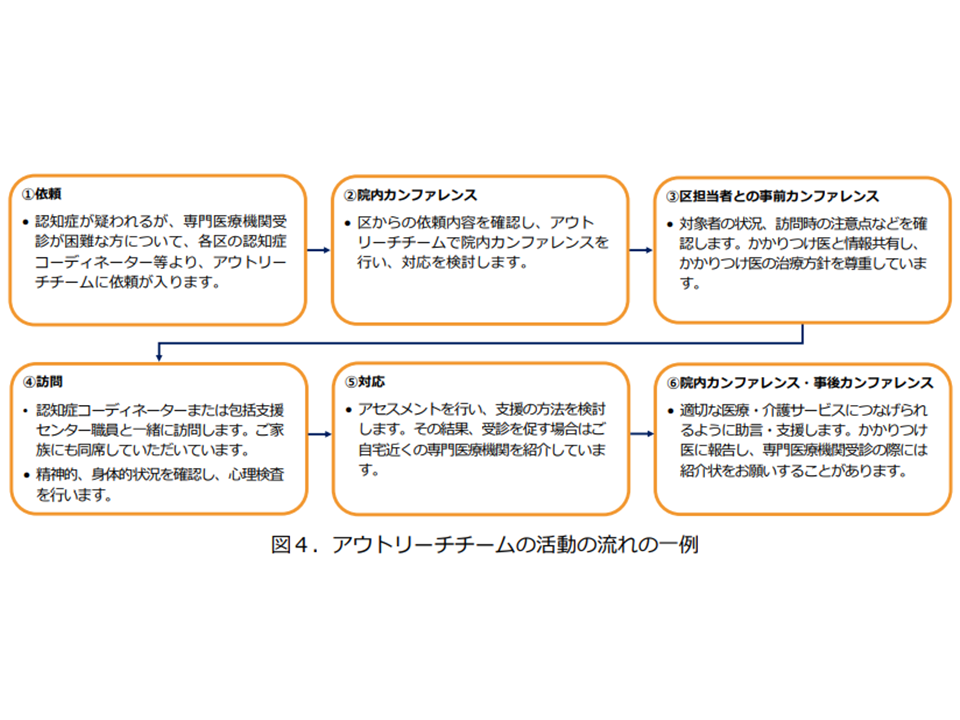
アウトリーチチームの活動の流れの1例(認知症の人と家族のための心理支援の手引き6 230306)
さらに(4)では、こうしたサービス利用の第1歩となる「電話相談」に言及。一般市民が「気軽に相談できる」電話相談窓口を整備することで、例えば「アウトリーチ(上述(3))を利用してみよう」「まずかかりつけ医療機関を受診し、そこから専門の認知症疾患医療センターを紹介してもらおう」「介護保険利用を検討してみよう」などの行動に結びつくと期待されます。
他方、手引きでは、自治体や医療・介護関係者に向けて▼(5)として「地域連携」(医療機関、介護事業所、福祉事務所、行政、民間サービスの連携)を進める▼(6)として「認知症である」との診断がつかなかった人への福祉等支援を充実させる▼(7)として認知症に対応できる人材を育成し、地域のサービス状況の評価(改善点はないかなど)を行う—ことも具体的に要請・提案しています。
認知症治療に携わる医療従事者、認知症介護に携わる介護従事者らはもちろん、認知症患者と家族も含めた多くの関係者が参考にすることが重要です。
【関連記事】
認知症患者が自由なテーマで話し合う本人ミーティングの実践が、地域共生社会の構築の第1歩—健康長寿医療センター研究所
糖尿病性認知症のバイオマーカー候補を発見、血液診断で「糖尿病性認知症の超早期鑑別」が可能な時代に—健康長寿医療センター研究所
認知症の原因疾患を鑑別し、治療法選択・その効果測定を補助する「PET検査」の保険適用に強い期待—都健康長寿医療センター
食べ物を飲み込む際の「喉の刺激」によりサイロキシン・カルシトニン分泌が活性化され、心身の健康が高まる—都健康長寿医療センター
口腔状態に問題ある高齢者は要介護や死亡リスクが2倍超、地域で「オーラルフレイル改善」の取り組み強化を—都健康長寿医療センター
コロナ禍で「要介護1・2高齢者等を介護する家族」の介護負担が増し、メンタルヘルス不調を来す—都健康長寿医療センター
DHAやEPA、ARAを十分に摂取することで「認知機能を維持できる」可能性—長寿医療研究センター
「ゆっくりとした歩行」「軽い家事活動」などの低強度身体活動も、脳機能の維持に有用—長寿医療研究センター
治療抵抗性の前立腺がん、新治療法として「RNA分解酵素を標的とする薬剤」に期待—都健康長寿医療センター
男女ともビタミンC摂取不足で筋肉量・身体能力が低下するが、適切な摂取で回復可能—都健康長寿医療センター
自治体と研究機関が協働し「地域住民の健康水準アップ」を目指すことが重要—都健康長寿医療センター
日本人特有の「レビー小体型認知症の原因遺伝子」を解明、治療法・予防法開発に繋がると期待—長寿医療研究センター
日本人高齢者、寿命の延伸に伴い身体機能だけでなく「認知機能も向上」—長寿医療研究センター
フレイル予防・改善のため「運動する」「頭を使う」「社会参加する」など多様な日常行動の実施を—都健康長寿医療センター
「要介護度が低い=家族介護負担が小さい」わけではない、家族介護者の負担・ストレスに留意を—都健康長寿医療センター
奥歯を失うと、脳の老化が進む—長寿医療研究センター
介護予防のために身体活動・多様な食品摂取・社会交流の「組み合わせ」が重要—都健康長寿医療センター
高齢男性の「コロナ禍での社会的孤立」が大幅増、コロナ禍で孤立した者は孤独感・コロナへの恐怖感がとくに強い—都健康長寿医療センター
中等度以上の認知症患者は「退院直後の再入院」リスク高い、入院時・前から再入院予防策を—都健康長寿医療センター
AI(人工知能)用いて「顔写真で認知症患者を鑑別できる」可能性—都健康長寿医療センター
認知症高齢者が新型コロナに罹患した場合の感染対策・ケアのマニュアルを作成—都健康長寿医療センター
地域高齢者の「社会との繋がり」は段階的に弱くなる、交流減少や町内会活動不参加は危険信号―都健康長寿医療センター
新型コロナ感染防止策をとって「通いの場」を開催し、地域高齢者の心身の健康確保を―長寿医療研究センター
居住形態でなく、社会的ネットワークの低さが身体機能低下や抑うつ等のリスク高める―都健康長寿医療センター
孤立と閉じこもり傾向の重複で、高齢者の死亡率は2倍超に上昇―健康長寿医療センター
新型コロナの影響で高齢者の身体活動は3割減、ウォーキングや屋内での運動実施が重要―長寿医療研究センター




