病院入院前の薬剤状況確認、入院中の処方変更、退院後のフォローなど各段階で「ポリファーマシー対策」を―厚労省
2021.4.1.(木)
多剤投与の中でも害を伴う「ポリファーマシー対策」を病院・地域が連携して推進する必要がある。まず病院では病棟や診療科を絞るなど「小規模」なスタートを切り、段階的に拡大していくことが推奨される―。
また人員や多職種連携などで課題もあるが、「タスク・シフティング」や「多職種カンファレンスへの積極的な参加」などで課題解消を図っていくことが重要で、入院前から退院後まで、各段階で「ポリファーマシー対策の視点」を持って取り組むことが求められる―。
厚生労働省は3月31日に通知「『病院における高齢者のポリファーマシー対策の始め方と進め方』について」を示し、こうした点への留意を病院関係者に呼びかけました(厚労省のサイトはこちら(通知)とこちら(報道発表資料))。
目次
多剤投与の中でも害を伴う「ポリファーマシー対策」を病院・地域が連携して推進せよ
ポリファーマシーとは、単なる「多剤投与」を意味するものではなく、「多剤投与の中でも害を伴うもの」と定義されます。高齢になると、どうしても複数の傷病を抱え、各傷病治療のために「多剤投与」が行われがちです。一方で、高齢になると▼細胞内水分の減少▼血清アルブミンの低下▼肝血流や肝細胞機能の低下▼腎血流の低下―といった生理機能の低下が生じるものの、薬物吸収能には大きな変化がないため、「医薬品が効き過ぎる」状態に陥ります。つまりポリファーマシーが生じやすくなるので、「ポリファーマシー」対策が重要となってくるのです。
高齢者におけるポリファーマシーを防止するために、厚労省は「高齢者医薬品適正使用検討会」の議論を踏まえ、2018年5月に「高齢者の医薬品適正使用の指針【総論編】」(主に急性期入院医療を対象としている)を、2019年6月に「同指針【各論編(療養環境別)】(外来・在宅医療、回復期・慢性期入院医療、介護保険施設を対象)をまとめした。そこでは、医師・薬剤師・看護師等が協働して、▼高齢者の状態▼治療の必要性▼薬剤処方内容―などを総合的に勘案し、「現在の医薬品処方が適正かどうか」を常に評価し、併せて、必要に応じて減薬や薬剤投与の中止などの見直しを行うことを具体的に提言しています(関連記事はこちらとこちらとこちら)。
こうした考え方を先取りし、2018年度の調剤報酬改定では、▼薬剤師から処方医に減薬を提案し、実際に減薬が行われた場合に算定できる【服用薬剤調整支援料】(125点)の新設▼【重複投薬・相互作用等防止加算】について、残薬調整以外の場合を40点に引き上げる(残薬調整は従前どおり30点)—など、「患者のための薬局ビジョン」や「高齢者の医薬品適正使用の指針」を経済的にサポートする基盤が整備され、2020年度改定でその充実(例えば【服用薬剤調整支援料2】の新設など)が図られています。
まず志を同じくする仲間を集め、「小規模」にポリファーマシー対策導入を
厚労省は今般、専門家の議論を踏まえて、「病院における高齢者のポリファーマシー対策」についてその始め方・進め方を整理しました。
まず、ポリファーマシー対策を始める前に、▼院内の現状を把握する▼院内勉強会やカンファレンスなどを通じて「ポリファーマシーに関する院内の理解」を深める▼関係施設(地域の医療機関や薬局)の理解を得る―という下準備が必要です。病院でのみポリファーマシー対策を進めたとしても、逆紹介先のクリニックなどの協力がなければ「元の多剤処方に戻ってしまう」ことも予想されるためです。
下準備が整ったところで、具体的にポリファーマシー対策を進めることになりますが、厚労省は「担当者を決め、ポリファーマシー対策に関心のある仲間で『小規模』に取り組みをはじめる」ことを推奨しています。
「仲間づくり」に関しては、例えば、▼研修会でポリファーマシーをテーマに取り上げるなどし、協力してくれる者を探す▼院内でポリファーマシー対策に関する意識調査を行い、その結果に基づいて各部門から「関心の高い職員」を推薦してもらう▼主治医が病棟薬剤師、看護師と連携することで仲間を増やしていく―など、さまざまな手法が考えられます。
また、「小規模」という点に関しては、▼病棟・診療科▼対応時間▼対象患者—に関して優先順位をつけることで、対策を導入しやすくなります。いきなり「高齢の入院患者すべてについて処方見直しを行う」となれば、個々のスタッフの負担も増え、院内に摩擦が生じやすくなってしまいます。導入期には「小規模」で円滑なスタートを目指すことが重要でしょう。
あわせて、病棟横断的な専門医療チーム(▼栄養サポートチーム(NST)▼緩和ケアチーム▼皮膚・排泄ケアチーム▼認知症ケアチーム▼褥瘡対策チーム▼せん妄対策チーム―など)が、チームの取り組みを行う際に、セットで「ポリファーマシー」の視点を導入することで円滑な導入が期待できます。
ほかにも、医師が診療情報提供書に「処方見直しの内容や理由を記載する」、薬剤部が薬剤管理サマリーやお薬手帳に「処方見直しの内容や理由を記載する」、看護職が看護サマリーに「処方見直しの内容や理由を記載する」、事務部門で「電子カルテをカスタマイズし、ポリファーマシー対策」の視点を取り入れる」など、既存の取り組みに「少しの工夫」を行うことで、円滑にポリファーマシー対策が導入することも考えられます。

既存の院内ツールの中にポリファーマシー対策の視点を盛り込むことが重要である
タスクシフト推進、多職種カンファレンスへの積極的な参加などで「課題」解決を
もっとも、▼人員不足▼多職種連携が不十分▼ポリファーマシーかどうかの判断が難しい▼医師が「自科以外の処方薬」を調整することは難しい▼病態全体をとらえることが難しい▼「見直し後の処方内容をかかりつけ医へフィードバックする体制」が構築されていない▼患者の理解が得られない―などの理由で、ポリファーマシー対策の導入が困難なケースもあると思われます。この点について、厚労省は次のような「課題解消」策をとってはどうかと提案しています。
▽人員不足
→ポリファーマシー対策にかかる業務量を見える化するとともに、事務職員や医師事務作業補助者などへのタスク・シフティングを進めてはどうか
→電子カルテをカスタマイズし、「ポリファーマシーが疑われる症状のカルテ記載」「年齢、処方薬数、薬剤種類などからの対象患者抽出」などを自動化できるようにしてはどうか
▽多職種連携が不十分
→ポリファーマシー対策の担当者が、他の多職種によるチームカンファレンスに積極的に参加し連携を図るなどしてはどうか
▽医師が「自科以外の処方薬」を調整することは難しい
→他科の処方医に、▼処方見直しの明確な理由▼処方見直しの手順▼処方見直しにより起こりうる問題▼問題が起こった後の対応策、フォローアップ体制—などを目地して「処方見直し」を依頼する
このように、ポリファーマシー対策の導入は、むしろ「院内の課題」を解決する良いきっかけになると考えられます。志を同じくする仲間と連携し、「小規模なスタート」→「段階を踏んだ拡大」を目指していくことが重要です。
ポリファーマシー対策の導入後は、それを推進・拡大していくことが必要です。そこでは、(1)ポリファーマシーの概念(多剤投与の中でも害を伴うもの)を確認する(2)ポリファーマシー対策の目的(高齢者の特徴に配慮したより良い薬物療法を実践して、問題の解消・改善をはかる)を確認す(3)資料(上記指針やガイドライン)を取りそろえる(4)院内でポリファーマシー対策に関する「運営規定」をつくる(5)人員体制をつくる(6)地域医療・介護連携体制を構築する(例えば病院の「地域連携室」に薬剤師を新たに配置し、地域全体でポリファーマシー対策を進める風土を作っていくなど)(7)ポリファーマシー対策の効果をモニタリングする(8)対策のデジタル化を進める―ことなどが求められます。もちろん、病院の規模・機能によってその中身は変わってくるため「自院にマッチした体制」構築を考える必要があります。
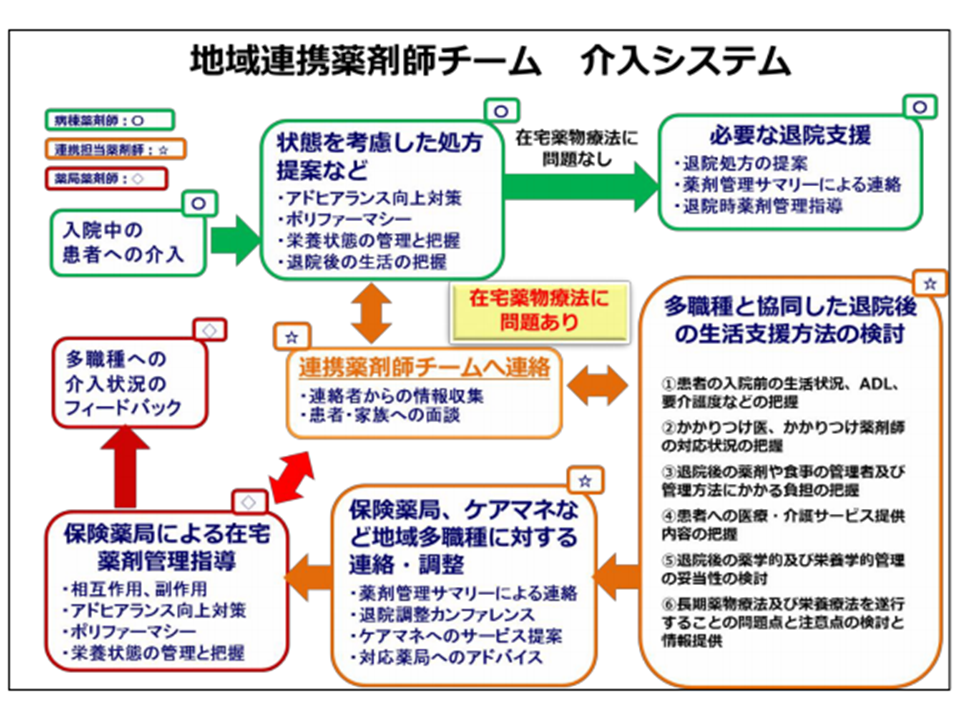
薬剤師がキーマンとなって、地域でポリファーマシー対策を進めていくことも極めて重要である
また、一度にすべてを実現することは困難ですが、全体像を立案してから個別対策を進めなければなりません。例えば「いずれデジタル化する」ことを念頭に、各対策を進めておかなければ、将来、「デジタル化を進める」際に、既存の対策が重い足枷になることも生じえます。広い視点を持つことが重要です。
入院前・入院時・入院中・退院後のそれぞれで「ポリファーマシー対策」の視点を持つ
次に、入院患者に対する具体的なポリファーマシー対策を考えてみましょう。大きくは、▼入院前に対象者のスクリーニング・院外医療機関等からの情報収集を進める→▼入院後に、多職種カンファレンス等で「処方見直し」内容を固め、主治医・患者の意向を確認して処方を見直す→▼退院時に逆紹介先に情報提供を行い、他院後にもモニタリングを行う―という流れで進めることになります。
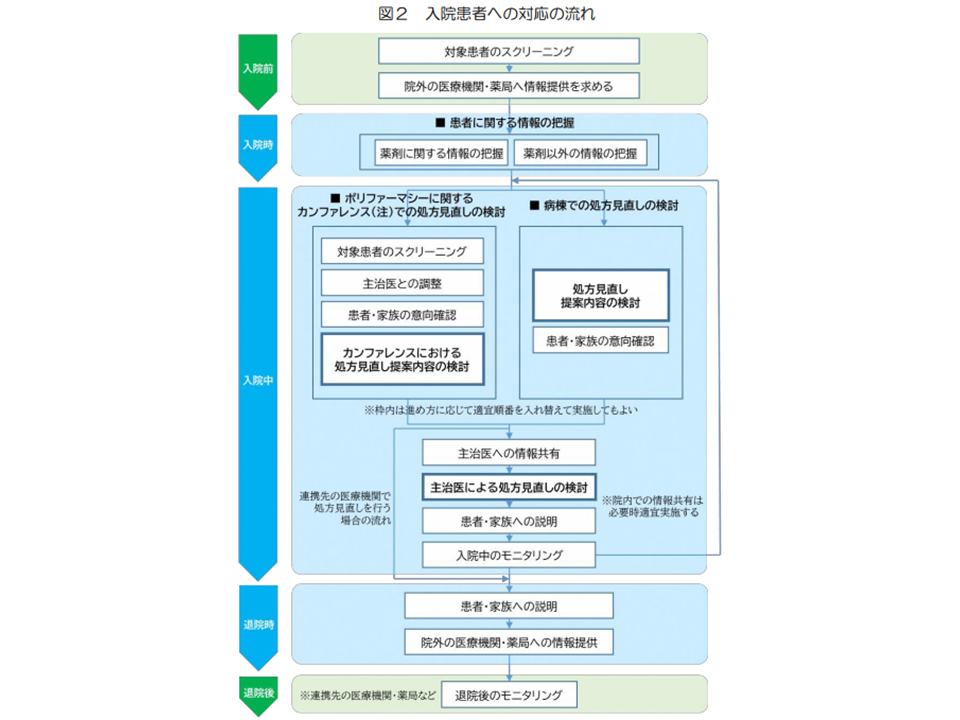
入院患者には、入院前から退院後まで「ポリファーマシー対策の視点」で処方見直しに取り組むことが重要である
まず入院前のスクリーニング・情報提供を十分に行うことで、入院後に円滑なポリファーマシー対策が可能となります。このため、「入退院支援」部門にも「ポリファーマシー対策の視点」をしっかりと持ってもらうことが重要です。
入院時には、▼薬剤に関する情報(持参薬や服用薬、アレルギー歴、かかりつけ薬剤師・薬局の有無、お薬手帳の活用状況など)▼薬剤以外の情報(患者の基本情報やかかりつけ医、介護の状況、家族構成など)―をしっかり把握する必要があります。患者の状態は千差万別なため、処方見直しは「アルゴリズムに則って一律に行う」ものではありません。これらの情報を活用し、個々の患者にマッチした「処方見直し」を検討していく必要があります。
入院後は、多職種チームで「処方見直し案」を検討することになります。その際には、▼対象患者の決定(「●日以内に入院した●剤以上の内服薬を服用し、処方見直しを希望する患者」などの基準をあらかじめ院内で決定しておく)▼主治医との調整▼患者・家族の意向確認―などが重要です。
「処方見直し案」決定後に、主治医に情報共有したうえで、「処方見直し」を実施。その後「モニタリング」を行うことが重要です。
医薬品は、処方医が「傷病の治療」という目的・理由があって処方します。このため、ある薬剤を減量・停止した場合には「傷病が進行する」可能性もあり、これは本末転倒です。「処方見直し」により患者の状態が悪化していないか、などを継続的に観察し、状態悪化などが見られた場合には、再度の「処方見直し」を迅速に行うなどの対応を図ることが必要不可欠です。
入院中の「処方見直し」に効果があった場合、それが退院後も継続されることが必要です。入院中と異なり、退院後には「医療従事者が24時間そばにいる」状態ではなくなるため、▼かかりつけ医やかかりつけ薬剤師の協力(処方内容が元に戻っては意味がない)▼必要に応じたモニタリング―などを行うことが重要です。
また、病院には「外来」患者も受診します。こうした外来患者にも、ポリファーマシー対策の視点を持って接することが重要です。例えば、自院を退院した患者が外来受診した際に「処方見直しの内容が継続しているか」を確認したり、複数医療機関を受診することの多い高齢者に対して「他院・他診療科の処方内容を確認する」など、の取り組みを行うことが求められます。これらは「地域医療連携」の推進にも大きく関連してくるため、積極的な取り組みに期待が集まります。
急性期病院から後方病院に「処方変更」を提案し、そこで実施・経過観察する手法も
さらに、厚労省は、病院の「機能」にも着目し、次のようなアドヴァイスを行っています。
【急性期病院】
→入院の原因疾患の治療(治療薬)が優先されるが、薬物有害事象を契機に入院する場合もある。職員体制(診療科の種類、職員数)が充実していることを活かし、「入院の原因となった疾患以外に対する薬剤」について処方見直しを行う
→在院日数が短く、処方見直しの経過観察が十分行えない場合は、処方見直しの提案を「転院先の医療機関」に提供し、転院先の医療機関で処方見直しを実施し、その後の経過観察を行う方法もある
【回復期・慢性期病院】
→職員体制などの背景から委員会やカンファレンスの体制構築が困難であることが多いが、薬剤師が中心となって処方見直しを医師に提案することにより、処方見直し後の経過観察を看護師と連携しながら対応できる場合がある
【関連記事】
外来や在宅、慢性期性期入院医療など療養環境の特性踏まえ、高齢者への医薬品適正使用を―厚労省
外来・在宅、慢性期医療、介護保険施設の各特性に応じた「高齢者の医薬品適正性」確保を―高齢者医薬品適正使用検討会
医師と薬剤師が連携し、高齢者における薬剤の種類・量の適正化進めよ―高齢者医薬品適正使用検討会
具体的薬剤名を掲げ、高齢者への適正使用促すガイダンス案―高齢者医薬品適正使用ワーキング
血糖降下剤や降圧剤など、高齢者への適正使用ガイドライン作成へ—高齢者医薬品適正使用検討会
ベンゾチアゼピンなどで高齢者に有害事象も、多剤投与適正化の加速目指す—高齢者医薬品適正使用検討会
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
かかりつけ薬剤師指導料、届け出に当たっては「地域ケア会議」などへの継続参加が必要―疑義解釈3【2016年度診療報酬改定】
かかりつけ薬剤師の業務を包括的に評価する調剤版の「地域包括診療料」を新設―中医協総会
どの医療機関を受診しても、かかりつけ薬局で調剤する体制を整備―厚労省「患者のための薬局ビジョン」
薬剤服用歴管理指導料、「服用歴」記載なし薬局が1220―中医協総会
保険薬局の機能に診療・支払の双方から厳しい意見相次ぐ―中医協
調剤報酬や薬局の構造基準を抜本的に改めよ―規制改革会議の第3次答申
抗不安薬などの多剤投与で処方せん料など減額、対象薬剤を追加―厚労省
薬剤総合評価調整加算、段階的な減薬でも都度算定可能―日医・2016年度改定Q&A(その1)
十分な指導なく抗精神病薬を大量処方した場合、診療報酬を適正化―中医協総会
75歳以上の要介護者などの3割、75歳以上の配偶者が介護する老老介護―2016年国民生活基礎調査
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)
ACP等の普及に向けて多くの提案、「医師少数地域での勤務経験」の活用法に期待集まる―社保審・医療部会(2)
ACP、実は既に医療・介護現場で実践している「最期の過ごし方」に関する話し合い―厚労省・検討会
人生の最終段階の医療・ケア方針、決定後も「繰り返し話し合う」ことが重要―厚労省
後期高齢者の64%が「外来で5種類以上」薬剤処方、鎮痛薬・利尿薬・抗不安薬等・骨粗鬆症治療薬・抗糖尿病薬が多剤処方招きやすい―都健康長寿医療センター
入院患者のポリファーマシー対策、減薬の成果だけでなく、減薬に向けた取り組みも評価してはどうか―中医協総会(1)





