訪問看護で2024年秋からオンライン請求・オンライン資格確認を義務化、長期収載医薬品の患者負担引き上げを検討—社保審・医療保険部会
2023.10.3.(火)
医療保険の訪問看護について、来年(2024年)6月から「オンライン請求」と「オンライン資格確認」を開始する。また保険証とマイナンバーカードとの一体化が行われる来秋(2024年秋)から、訪問看護ステーションにも、一定の配慮を施したうえで「オンライン請求」と「オンライン資格確認」を義務化する—。
画期的な新薬の開発が進む一方で、長期収載医薬品から後発医薬品への転換・移行等が十分に進んでいない状況などを踏まえ「長期収載品の患者負担」の在り方見直しを検討する—。
9月29日に開催された社会保障審議会・医療保険部会で、こうした議論が行われました。なお、同日には「2024年度診療報酬改定の基本方針」策定論議も行われており、別稿で報じます。

9月29日に開催された「第168回 社会保障審議会 医療保険部会」
目次
訪問看護ステーション、2024年秋よりオンライン資格確認・オンライン請求を義務化
医療分野においても、質向上・生産性向上に向けたDX(デジタルトランスフォーメーション)の動きが加速化しており、例えば「患者の過去の診療情報を全国の医療機関等で共有・確認し、その情報を現在の診療に活かす」取り組みが始まっています(いわゆる【医療DX】、関連記事はこちらとこちら)。
この仕組みが本領を発揮するためには、「すべての医療機関等で、DXの基盤となるオンライン資格確認等システムが導入」され、「すべての国民がマイナンバーカードの被保険者証(保険証)利用」を行うことが求められます。医療機関側の基盤は整ったが患者がその利用を求めない、逆に、国民・患者側の準備は整ったが医療機関等でそれを活用する体制が整っていないのでは、DXは進みません。
ところで、在宅医療や訪問看護を受ける患者のオンライン資格確認については、▼初回訪問時に、医療従事者(訪問診療を行う医師や訪問看護師など)が持参するモバイル端末(タブレットなど)で行う▼「訪問の都度の資格確認」を求めることはせず、初回の訪問時に、言わば「包括的な同意」を得る—といった仕組み(いわゆる「居宅同意取得型」)となります(関連記事はこちら)。
この点に関連し、9月29日の医療保険部会では、次のような点が固められました。
▽医療保険の訪問看護について、来年(2024年)6月から「オンライン請求」と「オンライン資格確認」を開始する
▽保険証とマイナンバーカードとの一体化が行われる来秋(2024年秋)から、訪問看護ステーションにも、一定の配慮(下表の経過措置)を施したうえで「オンライン請求」と「オンライン資格確認」を義務化する(関連して、今後、中央社会保険医療協議会で関係法令の整理を行う)
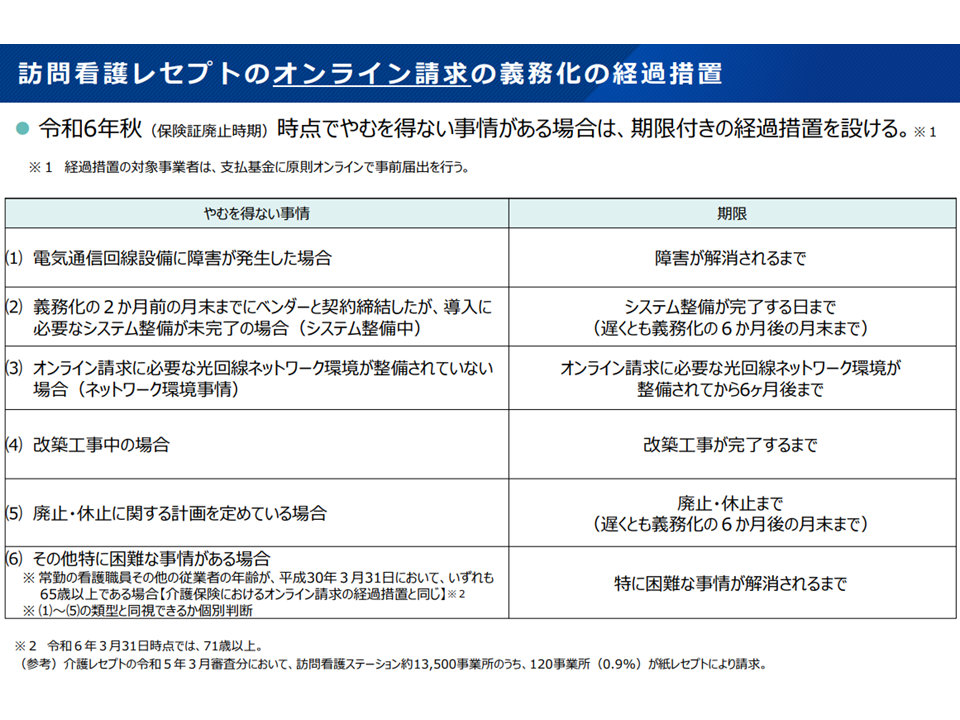
オンライン請求導入の経過措置(社保審・医療保険部会(1)1 230929)
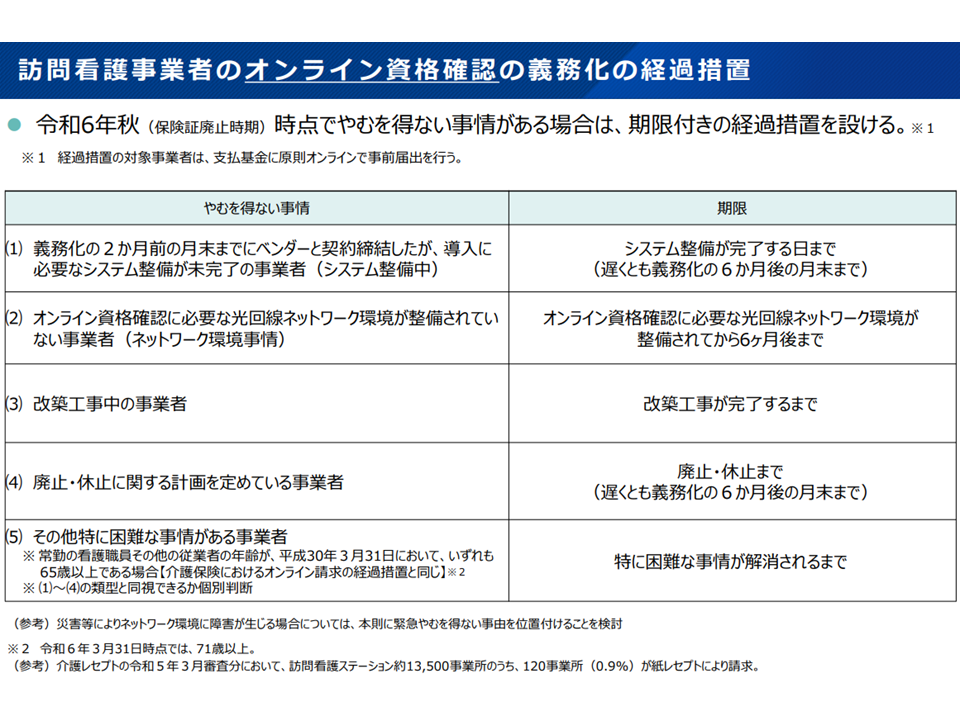
オンライン資格確認導入の経過措置(社保審・医療保険部会(1)2 230929)
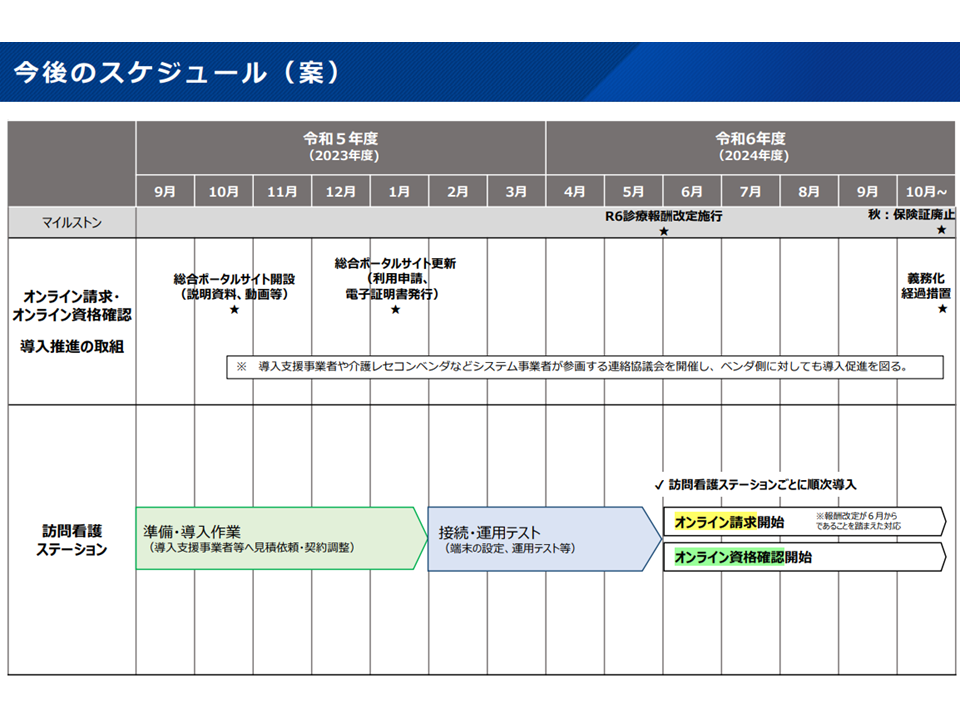
訪問看護ステーションのオンライン資格確認等導入スケジュール(社保審・医療保険部会(1)3 230929)
▽訪問看護ステーションのオンライン資格確認導入に必要費用(マイナンバーカードの読取・資格確認等のためのモバイル端末等の導入、ネットワーク環境の整備、レセコン・電子カルテ等の既存システムの改修)を公費で支援する(1事業所当たり42万9000円を上限に、実費を補助する)
委員からは「訪問看護ステーションは小規模事業所が多い。財政的支援はもちろん、人的・技術的な支援も行ってほしい」(袖井孝子委員:高齢社会をよくする女性の会副理事長)、「訪問看護のオンライン請求、オンライン資格確認義務化は、業務効率化や医療の質向上につながるため、積極的に推進すべき。経過措置は真にやむを得ない範囲に限定すべきである」(佐野雅宏委員:健康保険組合連合会副会長)、「医療機関へのオンライン資格確認システム導入では、補助金を大きく上回るコストが生じた。訪問看護でこうした事態が生じないように留意すべき。訪問看護事業所サイドとも十分にコミュニケーションをとって進めてほしい」(猪口雄二委員:日本医師会副会長)、「訪問看護事業所サイドの理解がまだ十分に進んでいないようだ。国は広報をより積極的に行ってほしい」(任和子委員:日本看護協会副会長)等の要望が出ています。今後、モバイル端末の開発や現場えのシステム導入などが進みますが、セットで「事業所や利用者・家族を含めた国民へのPR」を丁寧に行うことが求められます。
なお、人的・技術的支援に関し、厚労省は相談窓口を設置するとともに、導入支援事業者(NTT東日本社・NTT西日本社、リコージャパン社、NTTデータ中国社、菱洋エレクトロ社)に協力を依頼。近く、オンライン資格確認を導入するためのパッケージ商品(オンライン資格確 認のために必要な資格確認端末の搬入・設定、必要なネットワークの敷設等の必要な対応を一括で支援・提供する サービス)が各社から販売される予定です。

相談支援窓口など(社保審・医療保険部会(1)4 230929)

導入支援事業者について(社保審・医療保険部会(1)5 230929)
マイナンバーカードでの医療機関受診、全患者の5%に満たない
ところで、保険医療機関等には本年(2023年)4月以降、原則としてオンライン資格確認等システムを導入することがに義務付けられています(紙レセプト対応医療機関等は例外、また一部医療機関等には経過措置を設けることが昨年末(2022年末)の中央社会保険医療協議会で決定された、関連記事はこちら)。導入状況を見ると、本年(2023年)9月24日時点で、▼準備完了:90.7%(義務化施設では96.9%)▼運用開始:86.3%(義務化施設では92.5%)—という状況です。後者のマイナンバーカードについては、人口比で有効申請が78.2%、交付済が76.4%となっています。
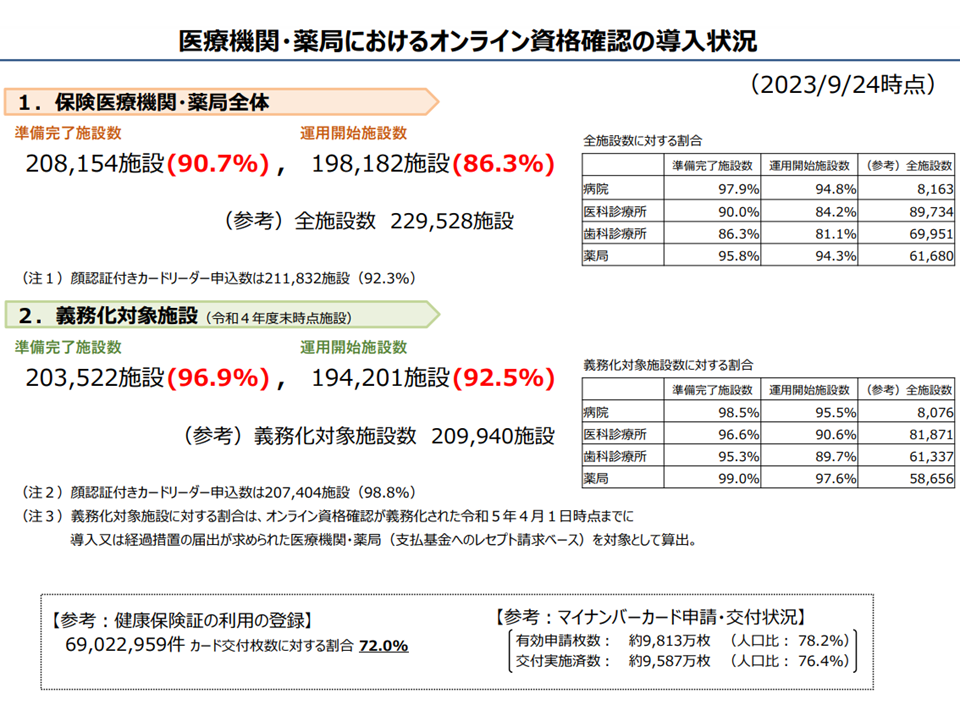
オンライン資格確認等システム等の導入状況(社保審・医療保険部会(1)7 230929)
相当程度「マイナンバーカードによる医療機関受診」を行える環境が整ってきましたが、実際の「マイナンバーカードによる医療機関受診」状況を見ると、本年(2023年)8月になっても「5%に満たない」状況です。こうした厳しい状況について猪口雄二委員(日本医師会副会長)は「これではせっかくお金と手間をかけて準備した甲斐がない。利用が進むような状況をつくらなければいけない」と国に要請しています。
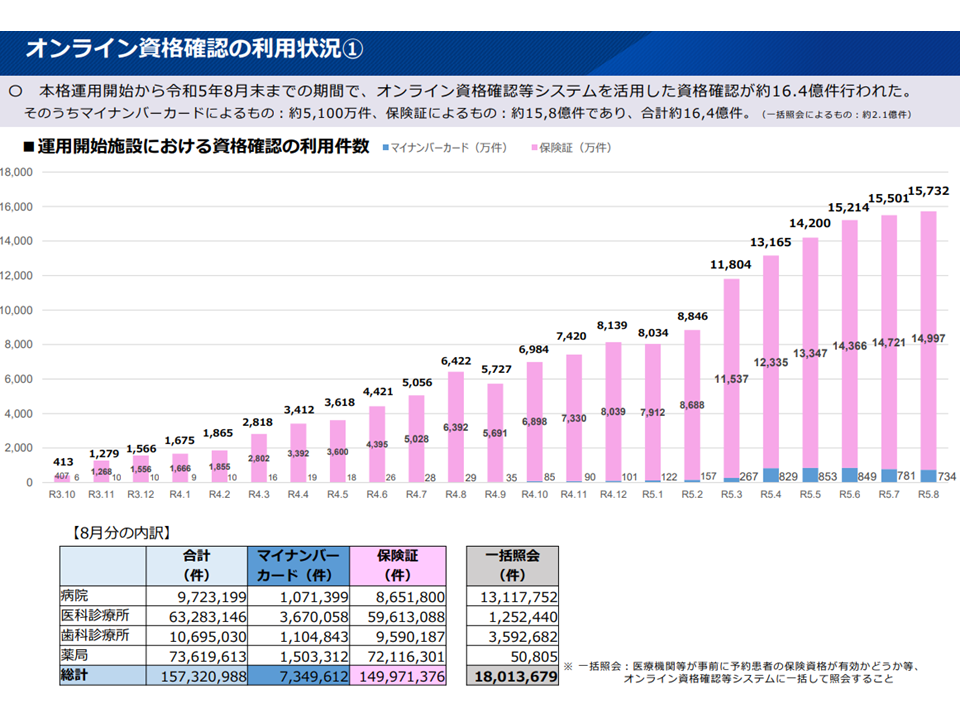
マイナンバーカードによる医療機関受診状況(棒グラフの青色部分)(社保審・医療保険部会(1)8 230929)
長期収載品の患者自己負担引き上げや、長期収載品を処方した場合の診療報酬減額など検討
また9月29日の医療保険部会では「長期収載品の患者自己負担をどう考えるか」という議論も始まりました。
「画期的な新薬の開発が進む」→「薬剤費・医療費が高騰する」ことで、医療保険財政が厳しさを増していきます。その一方で、我が国では諸外国に比べて「長期収載医薬品から後発医薬品への転換・移行等が十分に進んでいない」状況にあり、例えば「長期収載品の患者負担を引き上げる」ことで「後発品への置き換え促進」「医療保険財政の健全化」を目指すべきではないかとの議論があります。
従前より「薬剤、とりわけ長期収載品の患者自己負担」については、その在り方を見直していくべきではないかとの指摘があり、例えば次のような具体的な見直し案も提唱されています。
(1)外来診療や薬剤支給時に薬剤に関し定額負担を求める仕組み(我が国でも1997-2003年に導入されていたが、「低額の医薬品ほど相対的に負担が重くなる」などの課題がある)
(2)有効性等などの医療上の利益に基づいて薬剤を分類し、各分類に応じて自己負担割合を変える(例えばビタミン剤は10割負担、抗がん剤は1割負担など)仕組み(フランスで導入される仕組みであるが、「疾病等による区分を設けることに問題はないのか」「医療上の重要性等の分類が技術的に可能なのか」などの課題もある)
(3)市販薬に類似品がある医療用医薬品(OTC類似医薬品)について、保険給付範囲からの除外や償還率の変更、定額負担の導入などを行う仕組み(医療用と市販薬では同一成分であっても期待する効能・効果や使用目的、患者の重篤性が異なる場合があり、そうした点をどう考えるべきかという課題もある)
(4)長期収載品について「後発品との差額」部分を患者負担とする仕組み(「医療上の必要性に応じて適切な医薬品を選択できるように担保する必要がある」との問題点も指摘される)
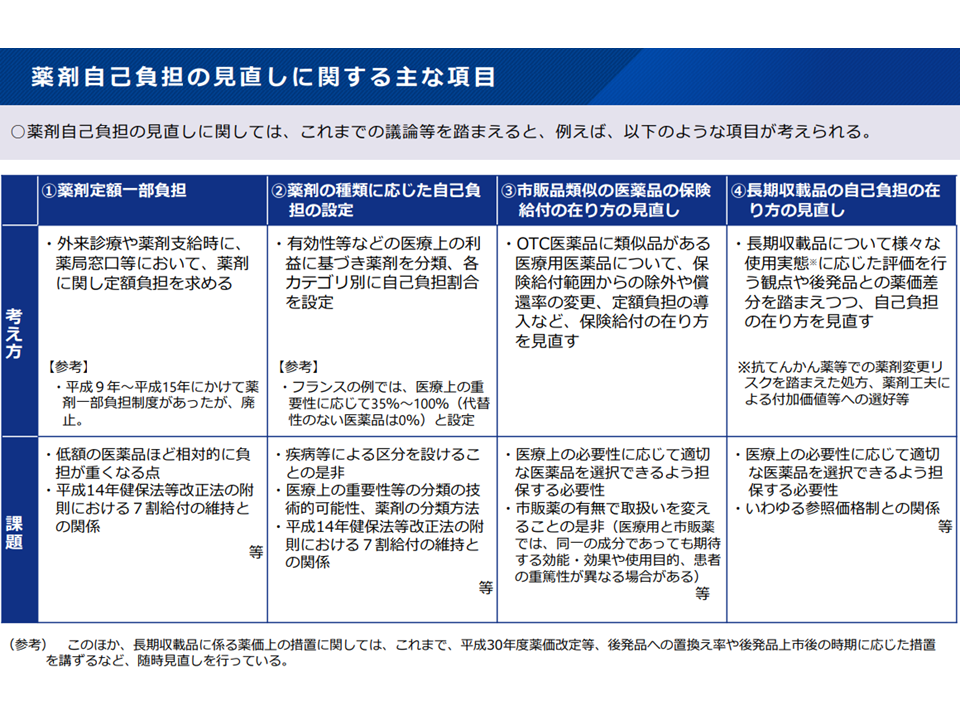
薬剤自己負担の見直しに関するこれまでの提案(社保審・医療保険部会(1)6 230929)
この点について、「骨太方針2023などに照らせば、新薬開発に注力し、長期収載品の自己負担は見直し(引き上げ)を検討していくべきである」との意見が、佐野委員や安藤伸樹委員(全国健康保険協会理事長)等の保険者代表委員や経済から出されています。
一方、猪口委員や村上陽子委員(日本労働組合総連合会副事務局長)らは▼(1)から(4)のいずれも、患者の自己負担が上がってしまい、経済力の弱い患者の医療アクセスを奪いかねない▼とりわけ(3)でOCT類似薬を保険給付から除外すれば「効能効果が認められ薬事承認された医薬品はすべて保険適用する」との原則を崩すことになる▼いずれの案でも健康保険法の「7割給付維持」原則を崩すことになる—とし、薬剤自己負担の見直しは「極めて慎重に検討すべき」との考えを示しています。
また、中村さやか委員(上智大学経済学部教授)は、仮に(1)から(4)のいずれかを導入するとした場合について、「経済学的には(2)(4)案が適切と考えられる。しかし、技術的に困難である点を踏まえて(1)や(3)の仕組みを選択せざるを得ないことも考えられ、その場合には、(2)(4)に近づけるような工夫を考慮する必要がある」との見解を示しています。
さらに、長期収載品を処方した場合の「診療報酬減額」という選択肢を提唱する委員もおられます。
上記4案については、これまでに何度も議論されましたが、その都度に「時期尚早である」との結論に至りました。今般の議論で、どこまで踏み込んだ議論が行われ、どのような結論にたどり着くのか、今後の議論に注目する必要があるでしょう。なお、こうした見直しが行われた場合、製薬メーカーでは経営計画の見直しなどが、医療機関ではクリニカルパスや購入品リストの見直しなどが必要になってくることは述べるまでもありません。
【関連記事】
子供医療費の助成を拡大する市町村が増えると予想されるが、「不適切な医療機関受診の増加」などを懸念—社保審・医療保険部会(2)
全国の分娩施設の「出産費用や機能、サービス」などを公表し、妊婦の「施設を比較・選択」を支援—社保審・医療保険部会(1)
医療保険改革案まとまる!「段階的な保険料(税)引き上げ」により、後期高齢者の急激な負担増に配慮!—社保審・医療保険部会(1)
産科医療機関の費用だけでなくサービス内容等も併せて公表せよ!医療保険改革論議が大詰め迎えるが・・・—社保審・医療保険部会(2)
出産育児一時金の引き上げなどした場合、所得の高い後期高齢者で年間、数千円から十数万円の保険料負担増—社保審・医療保険部会(1)
現役世代「内」で医療費負担の公平性を担保する仕組みを一部導入!現役世代の負担軽減・給与増を図る!—社保審・医療保険部会
現役世代の医療費負担軽減に向け、後期高齢者、とりわけ高所得な高齢者の負担増を実施へ—社保審・医療保険部会(2)
白内障手術・化学療法、2024年度から各都道府県で「計画的な外来移行」を推進!抗菌剤の使用適正化も!—社保審・医療保険部会(1)
高齢者にも「出産育児一時金」への応分負担求める!「全国医療機関の出産費用・室料差額」を公表し妊婦の選択支援—社保審・医療保険部会
高齢者と現役の「世代間」、高齢者・現役世代各々の「世代内」で医療費負担の公平性を担保する見直し—社保審・医療保険部会(2)
紙レセ医療機関等に「資格確認のみ」行う簡素なオンライン資格確認等システム導入し、保険証廃止に対応—社保審・医療保険部会(1)
2024年度からの新医療費適正化、「白内障手術・化学療法等の外来移行」なども指標・目標値を定めて推進—社保審・医療保険部会
後期高齢者に「能力に応じた医療費負担」をより強く求めては!診療報酬対応の負担軽減も重要論点—社保審・医療保険部会





