地域がん診療連携拠点病院、機能・実績に応じ「高度型」「特殊型」など3分類に―がん診療提供体制検討会
2018.8.3.(金)
がん診療連携拠点病院に、2019年4月から新たに「医療安全管理部門の設置」などを求めるとともに、同一医療圏で最も優れた病院を「高度型」と位置付ける―。
厚生労働省は7月31日に、こういった内容を盛り込んだ「がん診療提供体制の在り方に関する検討会」(以下、検討会)の報告書(がん診療連携拠点病院等の指定要件の見直しに関する報告書)を公表しました。来年(2019年)4月から、がん診療連携拠点病院等については、新たな要件に基づいた指定が行われます(厚労省のサイトはこちら)(関連記事はこちら)。
目次
2019年4月から新要件に基づくがん提供体制がスタート
「日本全国のどの地域に住んでいても、優れたがん医療を受けられる体制を整える」(均てん化)という方針の下、我が国では、高度ながん医療を提供する病院を▼都道府県がん診療連携拠点病院▼地域がん診療連携拠点病院▼地域がん診療病院▼特定領域がん診療連携拠点病院—として指定しています(以下、本稿では全体を拠点病院等と呼称する)。
検討会では、新たながん対策推進基本計画(第3期計画)が閣議決定されたことや、特定機能病院において医療安全体制の強化が図られたこと、さらに現在の拠点病院等の指定要件に曖昧な部分(例えば、「必須」、「原則必須」、「望ましい」の3種類の要件があり、分かりにくいとの指摘がある)があることなどを踏まえ、指定要件の見直しを議論してきました。検討会では、今年(2018年)4月11日に見直しに関する論議を終了。その後の調整を経て、今般、報告書が公表されたものです(関連記事はこちら)。
厚労省は報告書をベースに新指定要件を設定。来年(2019年)1-2月に既存・新規を含めて拠点病院等全体の状況を一斉に洗い直し、2019年4月から新指定要件に基づく拠点病院等体制をスタートさせます。
「がん圏域」に1か所の地域がん診療連携拠点病院を整備することに
報告書では、現在の拠点病院等指定要件全般について課題等を探り、さまざまな見直しを提言しています。ポイントを絞って眺めてみましょう。
まず、地域がん診療連携拠点病院の設置について、現在は「2次医療圏に1か所」が原則とされていますが、医療圏域の変化、つまり「脳卒中や急性心筋梗塞などは診療までに時間を争うが、がん医療ではそこまでの要請はない」ことなどを踏まえて「都道府県が定める医療計画でのがん医療圏に1か所整備する」ことを原則とするよう求めています。現時点では、多くの都道府県において「がん医療圏=2次医療圏」となっていますが、今後、様相が異なっていくことが十分に考えられます。
また「圏域に1か所」が原則ですが、例えば「圏域内の人口が多いなどの理由で、地域がん診療連携拠点病院が1か所では対応しきれない」ような地域もあります。この場合、「複数設置による相乗効果がある」と認められれば、圏域内に複数の地域がん診療連携拠点病院を置くことも可能です。報告書では「複数の医療施設を地域がん診療連携拠点病院として指定する場合の基準を明確にする」ことを求めています。
圏域内で最も優れた病院を「高度型」、要件の不備が生じた場合には「特例型」に
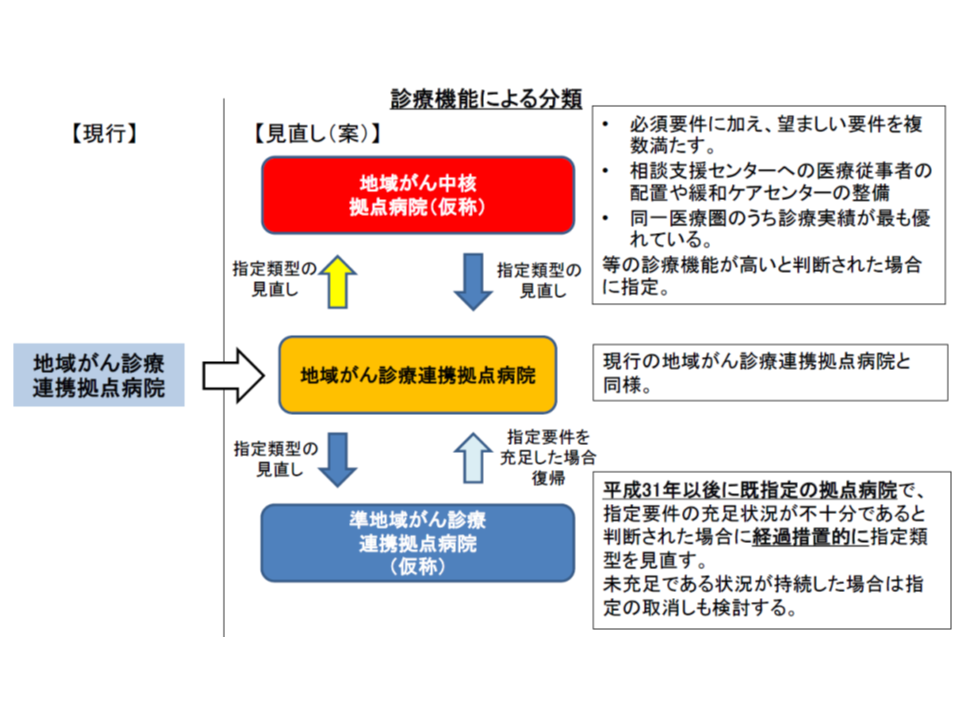
さらに、地域がん診療連携拠点病院が数多く指定されている現在、その診療機能や実績などにバラつきが出てきました。これを一律に「地域がん診療連携拠点病院」とくくることは、かえって患者や地域住民に分かりにくくなります。また、複数の地域がん診療連携拠点病院がある場合には、機能や実績に係る競争を促すことが医療水準の向上に向けて有用と考えられます。こうした点を踏まえて、報告書では、機能・実績等によって、次の3類型に分類する考えを示しています(今般、名称が明確にされた)
(1)地域がん診療連携拠点病院(高度型)
(2)地域がん診療連携拠点病院
(3)地域がん診療連携拠点病院(特例型)
指定に関する見直し項目(その3)
まず(1)の地域がん診療連携拠点病院(高度型)は、▼必須の指定要件をすべて満たすことはもとより、「望ましい」とされている要件を複数充足している▼優れた取り組み(相談支援センター、緩和ケアなど)を実施している▼圏域内で診療実績が最も優れている―地域がん診療連携拠点病院(圏域内に1か所)が該当し、補助金などの経済面で有利に扱われる見通しです。
具体的な基準としては、▼高度な放射線治療の提供▼がん相談支援センターにおける看護師・社会福祉士・精神保健福祉士等の充実した配置▼緩和ケアセンターの整備—などを勘案してはどうか、と提言されています。
また(2)の地域がん診療連携拠点病院は、必須の指定要件をすべて満たすところが該当し、現行の多くの地域がん診療連携拠点病院がここに当てはまることになるでしょう。
一方、(3)の地域がん診療連携拠点病院(特例型)は、「必須の指定要件を十分に満たせなくなった」病院が該当し、2019年4月1日以降に指定されます(それ以前に必須要件を満たさなければ、そもそも地域がん診療連携拠点病院に指定されない)。都道府県知事はこの特例型には「要件クリアに向けた指導」を行うほか、要件充足の見通しが立たない場合には「指定の取り消し」なども検討することになるでしょう。
診療体制を厳格化、「免疫療法」などは臨床研究としての実施を求める
次に、具体的な「指定基準」の中身を見ていきましょう。指定基準は大きく「診療体制」(人員配置や構造設備等)と「診療実績」に分けられます。
前者の「診療体制」については、次のような事項に鑑みて、これまでよりも厳格化が行われます。
▽医療の質を評価するために必要となる「院内がん登録」や「診療実績に係るデータ」(DPCデータ等)の届出を求める
▽保険適応外の免疫療法等を実施する場合には、科学的根拠の集積を目的として、原則として治験や臨床研究(先進医療含む)として実施することを求め、倫理審査委員会などでの事前・事後の評価を行うことを義務付ける(単なる自由診療での実施は、地域がん診療連携拠点病院としては「極めて不適切である」旨の明確化)
▽キャンサーボードの開催に当たっては、医学的・社会的問題についても検討し、▼歯科医師▼薬剤師▼看護師▼栄養士(管理栄養士を含む)▼歯科衛生士▼リハビリ専門職種(PT・OT・ST)▼社会福祉士—などの専門的多職種の参加を、必要に応じて求める
▽思春期・若年成人(Adolescence and Young Adult)世代(AYA世代)にあるがん患者への対応を求める
▽放射線治療の提供体制に関して、緩和的放射線治療提供を必須要件化し、強度変調放射線治療(IMRT)実施を「望ましい」要件とする。核医学治療については「治療可能施設との適切な連携体制の整備」を要件化する(現時点では、各医学治療の実施をすべての地域がん診療連携拠点病院で行うこととしない)
▽連携については、従前の「病病連携・病診連携」をさらに進めて「地域連携」とし、「症状緩和に係る地域連携クリティカルパスやマニュアルについて、患者と拠点病院の医療従事者が治療について共有し、患者の病状に応じて活用できる」体制を求める
▽専門医師の配置については、次のような厳格化を行う
○放射線診断医・放射線治療医を「専従」とする(現在は原則として専従)
○化学療法に携わる医師を「専従」とする(現在は、原則として専従)
○緩和ケアチームの「身体症状の緩和に携わる医師」について、日本緩和医療学会の認定する緩和医療専門医・緩和医療認定医であることを「望ましい」要件とする
○ただし、「医師数が概ね300人を下回る医療圏」では、期限を明示して、上記の厳格化を必須要件から除外する
▽専門医療従事者の配置については、次のような厳格化を行う
○放射線治療に携わる診療放射線技師は、日本放射線治療専門放射線技師認定機構が認定する放射線治療専門放射線技師であることを「望ましい」要件とする
○放射線室に配置される看護師は、日本看護協会が認定するがん放射線療法看護認定看護師であることを「望ましい」要件とする
○化学療法に携わる薬剤師は、日本医療薬学会が認定するがん専門薬剤師、日本病院薬剤師会が認定するがん薬物療法認定薬剤師であることを「望ましい」要件とする
○化学療法に携わる看護師は、日本看護協会が認定するがん看護専門看護師・がん化学療法看護認定看護師であることを「望ましい」要件とする
○緩和ケアに携わる看護師は、日本看護協会が認定するがん看護専門看護師・緩和ケア認定看護師・がん性疼痛看護認定看護師とする
一方、後者の「診療実績」(手術件数や化学療法件数、圏域内の患者カバー率など)については、「基準値の9割を満たす」ことを一定の目安とするよう提言されました(現在は「概ね」とされ、曖昧であると批判される)。
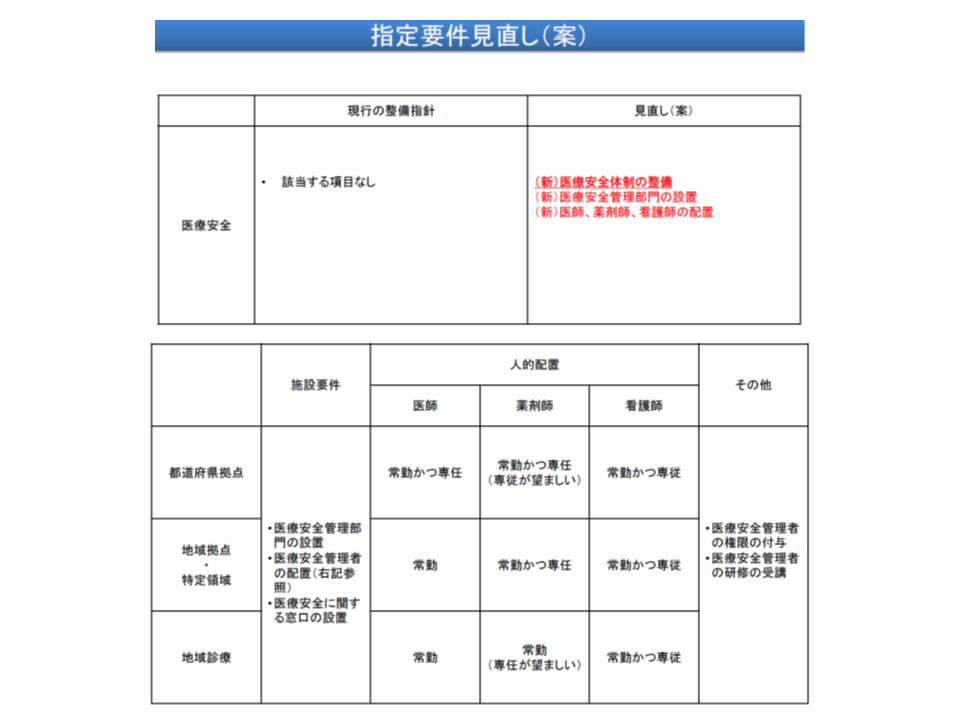
医療安全を確保するために、常勤の医療従事者を配置した医療安全管理部門の設置を
さらに医療の質向上を目指すために、「Quality Indicatorを用いた診療の質の評価を行う」体制の整備が、医療安全を確保するために次のような人員を配置した「医療安全管理部門」の設置が、新たに義務付けられることになります。
▼常勤の医師
▼常勤の「専任」薬剤師
▼常勤の「専従」看護師
なお、医療安全管理体制については、特定機能病院では既により厳格な基準が定められていることから、そちらの厳格基準に従う、都道府県がん診療連携拠点病院では「医師は常勤・専任とし、薬剤師は常勤・専従が望ましい、看護師は常勤・専従とする」こととなります。
医療安全に関する見直し項目
また医療の質向上・医療安全確保をより実効性あるものとするために、「第三者評価」を受けることが「望ましい」要件となります。例えば日本医療機能評価機構やJCI(Joint commission international)などの評価・認定などが考えられます。


【関連記事】
がん携拠点病院の新要件固まる、2019年4月から新要件に基づくがん体制始まる―がん診療提供体制検討会
地域がん拠点病院、2019年から機能や実績に応じて3区分に―がん拠点病院指定要件ワーキング
拠点病院にABCの区分設け、補助金などに反映―拠点病院の指定要件ワーキング
第3期がん対策推進基本計画を閣議決定、ゲノム医療推進や希少・難治がん対策など打ち出す
病院にピアサポーターが必要な本当の理由、がん患者を支える非医療職の実像
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
第3期がん対策基本計画案を了承、2020年までに受動喫煙をゼロにする—がん対策推進協議会
がんゲノム医療を提供できる中核病院を、本年度(2017年度)中に7-10施設指定—がんゲノム医療懇談会
第3期がん対策の素案、予防・医療充実・共生・基盤整備すべてを重点分野に—がん対策推進協議会
がんゲノム医療、当面は新設する「がんゲノム医療中核拠点病院」で提供―がんゲノム医療懇談会
第3期がん対策基本計画、「がんの克服」をスローガンに掲げる—がん対策推進協議会
「免疫療法」の推進、科学的根拠のない免疫細胞療法と峻別し、がん対策基本計画に明記を―がん対策推進協議会
次期がん対策基本計画の全体目標、「予防」「治療」「共生」を軸に調整―がん対策推進協議会
千葉県がんセンター、4月から都道府県拠点病院に復帰―がん拠点病院指定検討会
同一医療圏で複数のがん拠点病院を指定する場合、明確な「相乗効果」が必要―がん拠点病院指定検討会
がんの地域連携パスを活用し、拠点病院単独でなく地域全体でがん患者を支えよ―がん診療提供体制検討会(2)
がん医療の均てん化を進めるが、粒子線治療やゲノム医療など一部は集約化も必要―がん診療提供体制検討会(1)
がん拠点病院の指定要件、2018年1月目途に「医療安全」項目の追加など根本的見直し―がん診療提供体制検討会
がん診療連携拠点病院におけるステージ別症例数や人員体制など、国民に分かりやすく情報提供―がん診療提供体制検討会
第3期がん対策推進基本計画、ゲノム医療や希少・小児がん対策などを柱の1つに―がん対策推進協議会
第3期がん対策推進基本計画の策定に向け、集中的に議論を重ね早ければ年内に骨子案策定―がん対策推進協議会
がん対策基本計画の中間評価まとまる、「死亡率20%減」は達成できず―がん対策推進協議会
がん対策推進基本計画の中間評価、6月10日の協議会で報告書とりまとめへ―がん対策推進協議会
がん対策の最大目標「死亡率の20%減少」、達成困難な状況に危機感―がん対策推進協議会
自治体独自のがん拠点病院として、東京新宿メディカルセンターと東海大八王子病院を指定—東京都
第3期がん対策推進基本計画を閣議決定、ゲノム医療推進や希少・難治がん対策など打ち出す
特定機能病院や臨床研究中核病院、「医療安全管理部門の設置」などを承認要件に追加―厚労省
特定機能病院に医療安全管理体制強化や外部監査委設置などの要件追加―厚労省
特定機能病院に、「監査委員会」設置や「医療安全担当の副院長」配置を義務付け―厚労省
特定機能病院への集中立入検査を6月から実施、目的は「実態把握」―厚生労働省
女子医大病院と群馬大病院の特定機能病院の承認取り消し決定、特定機能病院の承認要件見直しも検討―塩崎厚労相
医療安全のピアレビュー、抗菌薬の適正使用推進を評価する加算を新設―疑義解釈1【2018年度診療報酬改定】(2)
胸部食道がん、平均値では胸腔鏡手術のほうが開胸手術よりも術後日数が長い―CQI研究会
ベンチマークと臨床指標でがん医療の均てん化を推進―CQI研究会、8月開催
大腸がんの在院日数、短縮傾向もなお病院格差-CQI研究会が経年分析
乳がんの治療法、放射線実施率など格差鮮明―CQI研究会、臨床指標20項目を調査
前立腺がん手術、在院日数最短はダヴィンチ、合併症発生率は?―第10回CQI研究会
拠点病院は現場の使命感で支えられている、今こそ「医療の質評価」の普及を――九がん・藤院長



