2018年、病床利用率を維持するために、在院日数短縮の努力を放棄していないか―全国公私病連
2019.3.6.(水)
2017年から18年にかけて、病院の平均在院日数は延伸している。病床利用率を維持するために「在院日数短縮の努力」を放棄している可能性も考えられ、各病院において「病床の規模は、地域の医療ニーズに照らして適正か」を客観的に考えていく必要がある。また病院経営は依然厳しく、全体の75%近くの病院が「赤字」である―。
こういった状況が、全国公私病院連盟が2月26日に公表した2018年の「病院運営実態分析調査の概要」から明らかになりました(全国公私病連のサイトはこちら(概要)とこちら(図表1)とこちら(図表2))(前年の記事はこちら)。
目次
病院の平均在院日数は短縮しているが、、、
この調査は、全国公私病連に加盟している病院等について、毎年6月分(項目によっては6月末日)を対象に行われており、2018年調査では915病院から回答を得ています。設立母体別の内訳は、▼自治体:443(調剤客体の48.4%)▼その他公的:215(同23.5%)▼私的:225(同24.6%)▼国立・大学付属等:32(同3.5%)―となっています。
まず平均在院日数を見てみると、病院全体では14.92日で、前年(14.84日)から0.08日延伸してしまいました。
一般病院の平均在院日数を病床規模別に見ると、次のような状況です。
▽全体:14.32日(前年から0.11日延伸)
▽700床以上:12.94日(同0.34日延伸)
▽600-699床:11.34日(同0.45日短縮)
▽500-599床:12.10日(同0.32日延伸)
▽400-499床:12.70日(同0.18日短縮)
▽300-399床:14.35日(同0.38日延伸)
▽200-299床:17.32日(同0.14日短縮)
▽100-199床:23.35日(同0.08日短縮)
▽99床以下:22.03日(同1.41日短縮)
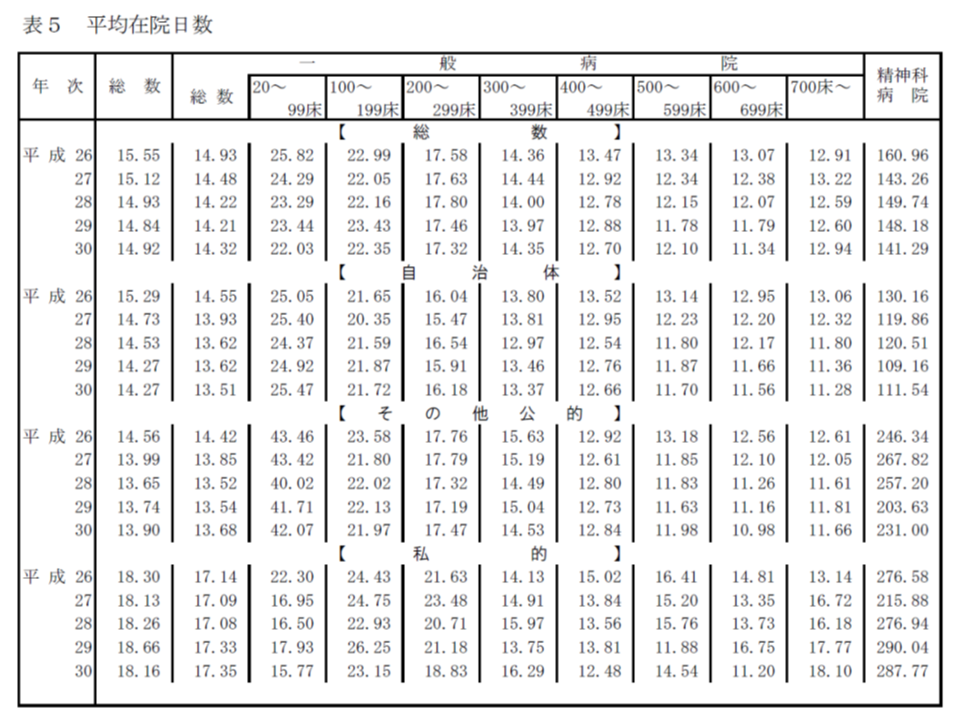
前年に比べて、とくに大規模の病院で「延伸」が目立ちます。大規模な病院では急性期入院医療を提供しているケースが多く、今般の結果から「急性期入院において在院日数の短縮に限界が来ている」と見ることもできます。しかし、先進諸国と比べて我が国の急性期入院医療の平均在院日数が長いことが知られており、次項の「病床利用率」とあわせて考えると、違う景色も見えてきそうです。
病床利用率を維持するために、在院日数短縮の努力を放棄している可能性も
次に病床利用率を見ると73.37%で、前年同月(73.18%)に比べて0.19ポイント向上しました。
一般病院の病床利用率を、病床規模別に見ると次のような状況です。
▽全体:73.36%(同0.14ポイント向上)
▽700床以上:78.07%(同1.26ポイント向上)
▽600-699床:76.35%(同1.02ポイント向上)
▽500-599床:75.15%(同0.83ポイント向上)
▽400-499床:72.65%(同0.52ポイント向上)
▽300-399床:71.68%(同0.86ポイント向上)
▽200-299床:72.33%(同1.01ポイント向上)
▽100-199床:71.99%(同0.10ポイント向上)
▽99床以下:67.55%(同0.17ポイント向上)
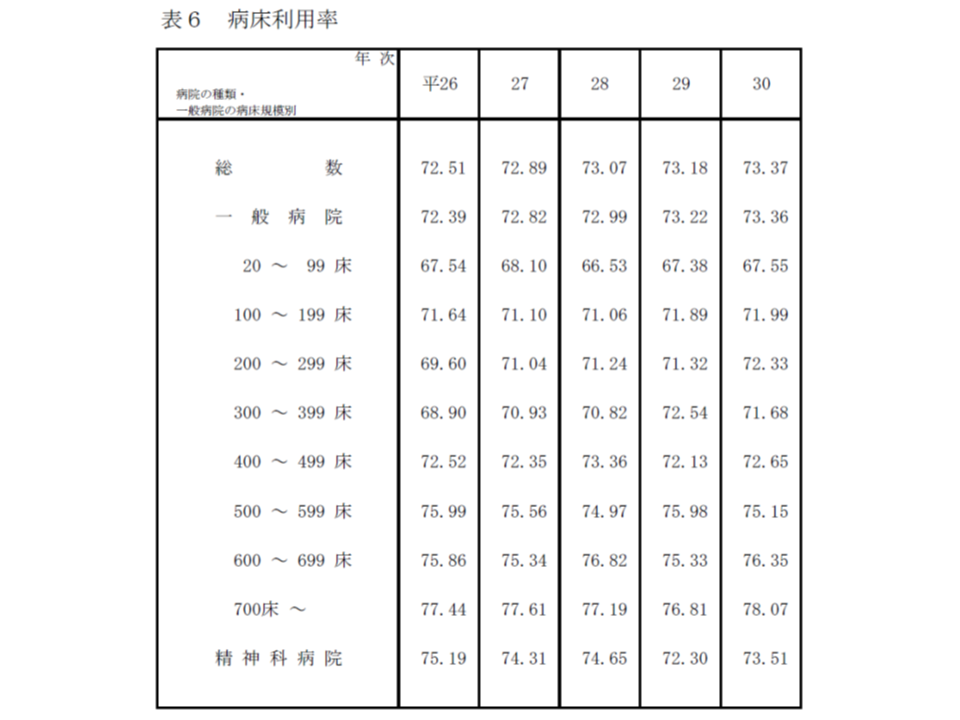
すべての規模で向上しており、利用率だけを見れば「新規患者獲得等の努力が実を結んでいる」と見ることができるかもしれません。
しかし、前述した平均在院日数の動向と併せて見てみると、「大規模病院では、病床利用率を維持するために、平均在院日数を調整している(少なくとも短縮に向けた努力を抑えている)」のではないかという可能性が考えられるのです。
メディ・ウォッチでは、たびたびお伝えしていますが、病院の収益性を高めるためには平均在院日数を短縮するとともに病床利用率を向上させることが不可欠です(在院日数短縮のみで、病床利用率向上を目指さなければ単なる減収になってしまう)。利用率向上のためには「重症な紹介患者の獲得」や「救急搬送患者の積極的な受け入れ」などが重要ですが、地域によっては人口減少傾向に入っており、限界があります。このため、病床利用率の低下を抑えるために、平均在院日数の短縮に向けた努力を放棄してしまうケースもあります。
在院日数の短縮、つまり早期退院には▼ADL低下の防止▼院内感染リスクの軽減▼患者のQOL向上(経済的な面も含めて)―などのメリットがあり、すべての入院医療で進めるべきテーマです。ただし、「病院の経営を二の次にして、在院日数短縮を進めよ」と求めることも非現実的です。
この点、医療現場では「地域の医療ニーズを踏まえたダウンサイジング、再編・統合」を進めると同時に、行政(厚生労働省)では「DRG/PPS」などの1入院当たり包括支払い方式の検討を進める必要があると考えられます。
2018年、大規模病院の外来患者減続く、外来の機能分化が進行
次に患者数の動きを見てみましょう。2018年6月における1病院当たりの入院患者は前年同月(7531人)に比べて209人減の7322人、外来患者も929人減の1万1337人となっています。
一般病院の入院患者数を病床規模別に見てみると、次のようになっています。在院日数の延伸によって、入院患者が見かけ上増加していると考えられるでしょう。
▽700床以上:2万987人(同836人増)
▽600-699床:1万5795人(同116人増)
▽500-599床:1万3078人(同166人減)
▽400-499床:1万625人(同289人減)
▽300-399床:7702人(同101人減)
▽200-299床:5707人(同95人増)
▽100-199床:3552人(同46人増)
▽99床以下:1514人(同77人増)
また外来患者数は、次のようになっています。
▽700床以上:3万4209人(同553人減)
▽600-699床:2万5170人(同247人減)
▽500-599床:2万1303人(同1639人減)
▽400-499床:1万6869人(同319人減)
▽300-399床:1万2120人(同454人減)
▽200-299床:8777人(同282人減)
▽100-199床:5577人(同349人減)
▽99床以下:2972人(同320人増)
99床以下を除き、外来患者数が前年から減少していることが分かります。厚労省は「大病院は専門・紹介外来に特化し、一般外来は中小病院やクリニックが担当する」という外来機能分化の方向を描いており、また病院経営という面で見ても、スタッフの負担や収益性などを考慮すれば「大病院で軽症の外来患者を多く受け入れる」ことは好ましいことではありません。
今般の結果から見られる「大規模病院の外来患者減少」は、こうした方向に沿っていると見ることができます。ただし、中小規模の病院における外来患者の減少は、「地域ニーズにマッチしていない」ことや、そもそも「地域ニーズが減少している」可能性もあるため、十分な分析が必要です。
赤字病院の割合増加、医業費用増が、医業収益増を上回る
さらに、病院の規模の違いを除外するために、2018年6月における「100床当たりの収支」を見てみましょう。
総収益は1億9836万7000円で、前年(1億9896万1000円)に比べて60万円・0.3%の微増となっています。一方、総費用は2億1117万6000円で、前年(2億1095万円)に比べて22万6000円・0.1%の微増です。赤字基調(赤字額は1280万9000円)で、赤字幅は前年に比べて82万円拡大しています。
収益の内訳を見ると、▼入院収入:1億2963万7000円(前年に比べて44万6000円・0.3%増)▼外来収入:5778万3000円(同99万3000円・1.7%増)―など。
一方、費用の内訳としては、▼給与費:1億792万6000円(同67万5000円・0.6%増)▼材料費(医薬品・医療材料):5256万8000円(同9万円・0.2%減)▼委託費:1607万円(同8万円・0.5%増)▼減価償却費・1393万1000円(同31万8000円・2.3%増)―などとなっています。
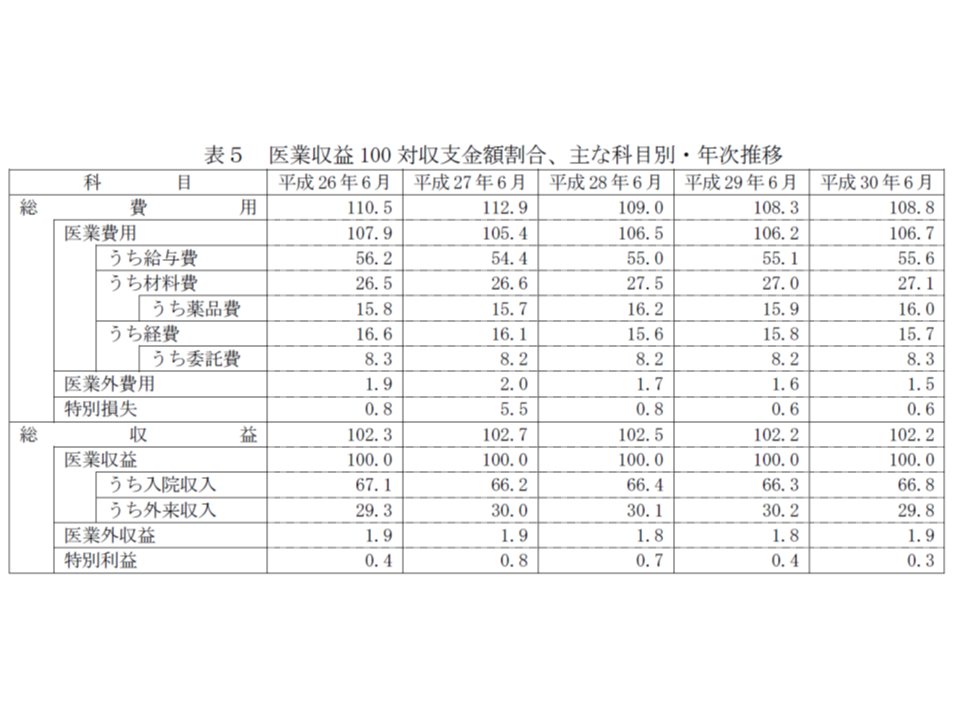
2018年6月の医業収益を100とした場合、医業費用は106.7(前年より0.5ポイント増加)で「医業だけに絞っても赤字」となり、また、給与費は55.6(同0.5ポイント増)、材料費(医薬品・医療材料)は27.1(同0.1ポイント増)という状況です。
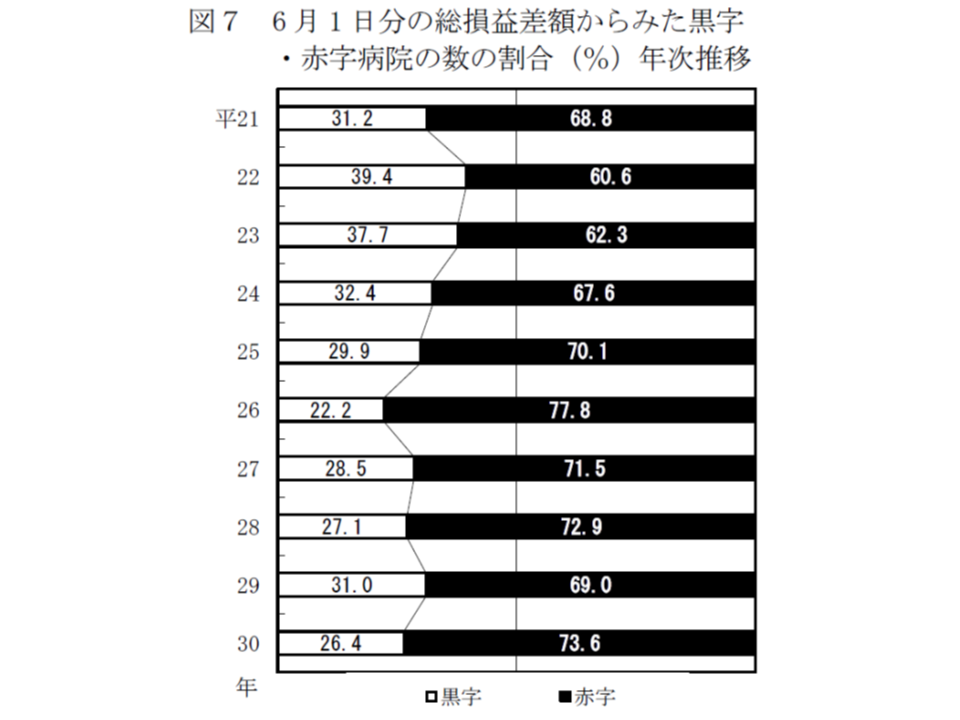
また黒字病院と赤字病院の比率を見ると、2018年は黒字26.4%、赤字73.6%となっています。赤字病院の比率は、前年に比べて4.6ポイント減少しており、病院経営の厳しさが増していると考えられそうです。
なお、「医師の働き方改革」に関連して、「医師の負担」をどう軽減するかが重要課題となっています(関連記事はこちらとこちらとこちら)。この点、「医師1人・1日当たり患者数」を見てみると、入院の平均は4.3人で前年から増減ありません。患者数が多いのは、▼精神科:14.3人(同0.3人減)▼リハビリ科:13.7人(同1.2人増)▼整形外科:7.9人(同0.2人減)—などの診療科となっています。
またDPC病院における「医師1人・1日当たりの診療収入」(入院)を見てみると、平均では22万6000円で、前年から増減ありません。診療科別で見ると、▼心臓血管外科:52万4000円(同2万4000円増)▼リハビリ科:45万7000円(同3万円減)▼整形外科:44万6000円(同2000円減)▼循環器内科:41万1000円(同9000円増)▼脳神経外科:40万5000円(同1万7000円減)―など、診療科によってバラつきがあります。
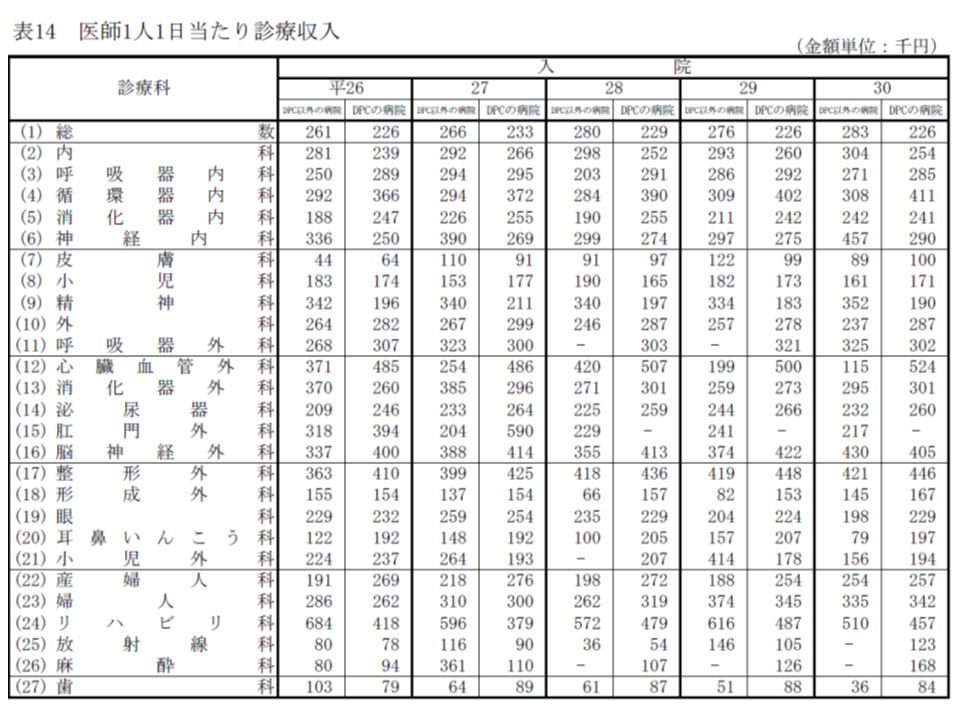
入院患者の1日当たり単価、心臓血管外科15万5600円、小児外科10万9400円
最後に、DPC病院について、主な診療科別の入院患者1人1日当たり診療収入(つまり単価)を見てみると、次のような状況です。自院の状況と平均とを比較してみてください。
▽総数:6万500円(同900円増)
▽内科:4万8100円(同増減なし)
▽呼吸器内科:4万7000円(同1500円増)
▽循環器内科:9万4100円(同700円減)
▽消化器内科:5万300円(同800円増)
▽皮膚科:4万3000円(同増減なし)
▽小児科:6万6600円(同100円減)
▽外科:6万7300円(同1100円増)
▽呼吸器外科:9万6400円(同7200円増)
▽心臓血管外科:15万5600円(同4100円増)
▽消化器外科:7万5100円(同2200円増)
▽脳神経外科:6万6600円(同3300円増)
▽整形外科:5万9800円(同1600円増)
▽小児外科:10万9400円(同3300円増)
▽産婦人科:6万6900円(同2500円増)
▽リハビリ科:3万8100円(同6000円減)
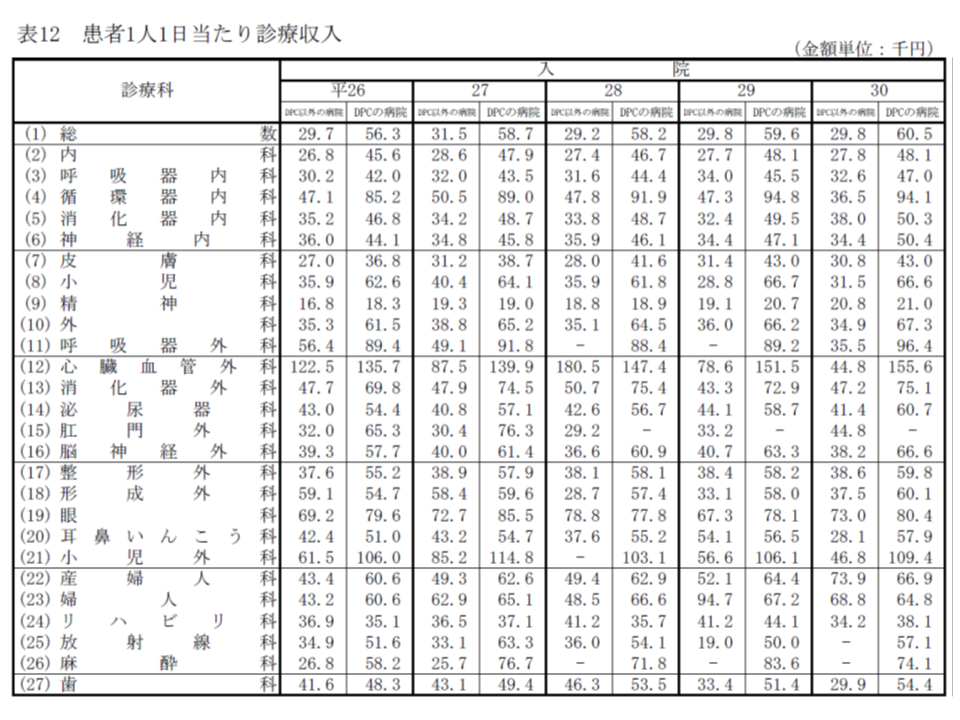
診療科によってバラつきがあり、「呼吸器外科では大幅向上」「リハビリ科では大幅減少」などが目立ちます。
【更新履歴】病床利用率の数字が誤っており、従前は「400床以上の病院で利用率が向上」の旨を記載しておりましたが、正しくは「すべての規模の病院で利用率が向上」しております。誠に申し訳ありませんでした。お詫びして訂正いたします。記事は修正済です。
【関連記事】
2017年、大規模病院で病床利用率低下、適正病床数の検討も進めては―日病、公私病連の調査結果から
研修医や専攻医、高度技能の取得希望医師、最長1860時間までの時間外労働を認めてはどうか―医師働き方改革検討会(2)
救急病院などの時間外労働上限、厚労省が「年間1860時間以内」の新提案―医師働き方改革検討会(1)
勤務員の健康確保に向け、勤務間インターバルや代償休息、産業医等による面接指導など実施―医師働き方改革検討会(2)
全医療機関で36協定・労働時間短縮を、例外的に救急病院等で別途の上限設定可能―医師働き方改革検討会(1)
勤務医の時間外労働上限「2000時間」案、基礎データを精査し「より短時間の再提案」可能性も―医師働き方改革検討会
地域医療構想・医師偏在対策・医師働き方改革は相互に「連環」している―厚労省・吉田医政局長
勤務医の年間時間外労働上限、一般病院では960時間、救急病院等では2000時間としてはどうか―医師働き方改革検討会
医師働き方改革論議が骨子案に向けて白熱、近く時間外労働上限の具体案も提示―医師働き方改革検討会
勤務医の働き方、連続28時間以内、インターバル9時間以上は現実的か―医師働き方改革検討会
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)





