安定冠動脈病変へのPCI、学会ガイドラインに沿った診療報酬算定要件を探る―中医協総会(2)
2019.11.14.(木)
「安定冠動脈病変に対する経皮的冠動脈ステント留置術等」や「重症急性膵炎に対する急性血液浄化療法」「局所陰圧閉鎖処置」などについて、医学会が作成する最新の診療ガイドライン等と、診療報酬上の施設基準や算定要件等との間に、一定の乖離がある。2020年度の次期診療報酬改定では、こうした乖離を埋め、ガイドラインに沿った医療技術実施を推進してはどうか―。
11月13日に開催された中央社会保険医療協議会・総会で、こういった議論が行われました(医療技術に関する中医協第1ラウンド論議の記事はこちら)。

11月13日に開催された、「第432回 中央社会保険医療協議会 総会」
目次
学会ガイドラインと診療報酬との間に一定の乖離が生じている
医学・医療、さらに関連科学技術等の進展により、新たな医療技術が開発され、国民が広くその恩恵に預かれるよう保険適用されます。その際、安全かつ有効に医療提供を行うため、「医学会の定めたガイドライン等」をベースに施設基準や算定要件が設定されますが、「医学の進展に合わせてガイドライン等がバージョンアップされるが、施設基準・算定要件との間に乖離が生じてしまう」という課題があります。
このため中医協では「最新のガイドライン等を踏まえて、施設基準・算定要件も見直していく」方向が確認されています。今般、次の5つの医療技術について「ガイドライン等と施設基準・算定要件などとの乖離」状況が示されました。
(1)安定冠動脈病変に対する経皮的冠動脈ステント留置術等
(2)下肢静脈瘤に係る手術
(3)重症急性膵炎に対する急性血液浄化療法
(4)局所陰圧閉鎖処置
(5)網膜中心血管圧測定
まず(1)「安定冠動脈病変に対する経皮的冠動脈ステント留置術等」においては、▼ガイドライン等では「トレッドミル等による機能的虚血評価の心電図検査」→「非侵襲的な狭窄・虚血の画像検査」→「侵襲的な評価(冠動脈造影検査等)」と順を追って検査を行うこととされているが、医療現場では必ずしもそうした検査実施がなされていない▼ガイドライン等では「チーム医療による治療方針決定が重要」とされているが、K546【経皮的冠動脈形成術】やK549【経皮的冠動脈ステント留置術】等の算定要件には盛り込まれていない―という乖離があります。
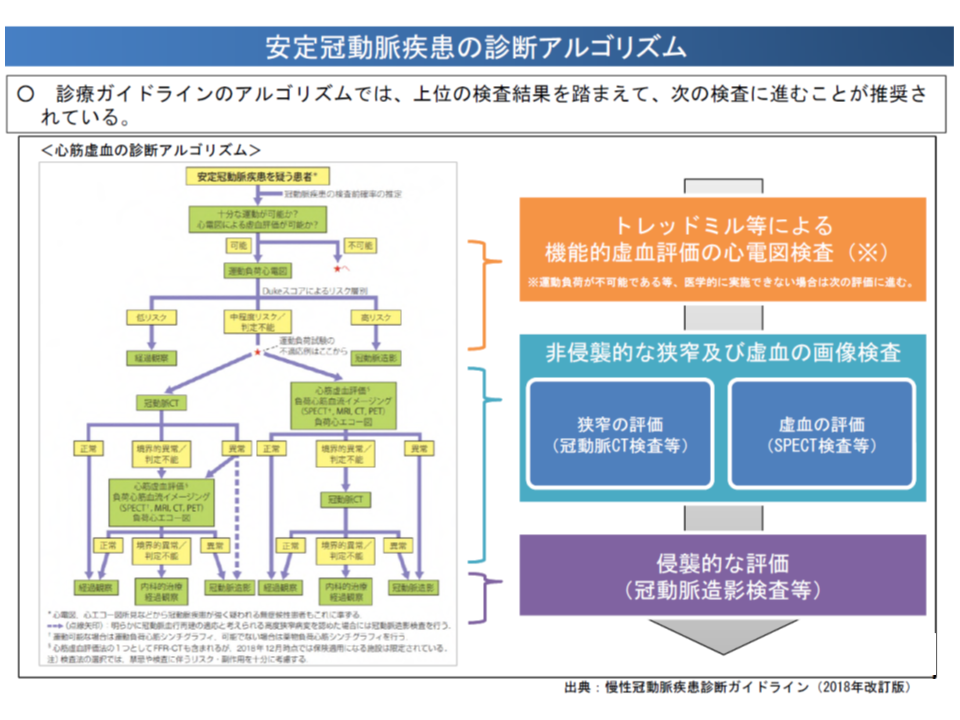
安定感度脈疾患の診断にあたっては段階的に検査を行うことが求められる(中医協総会(2)1 191113)
また(2)「下肢静脈瘤に係る手術」には、▼K617【下肢静脈瘤手術】(1「下肢静脈瘤抜去」1万200点(短期滞在手術等基本料3では2万3655点)、2「下肢静脈瘤硬化術」1720点(同1万2082点)、3「下肢静脈高位切除術」3130点(同1万1390点))▼K617-2【大伏在静脈抜去術】1万1200点▼K617-4【下肢静脈瘤血管内焼灼術】1万4360点―などがあります。医療現場では、「K617-4【下肢静脈瘤血管内焼灼術】が増加し、他の手術は減少傾向にある」「K617-4【下肢静脈瘤血管内焼灼術】の75%程度は外来で、かつ短時間で実施されている」実態があります。またガイドライン等では「K617-4【下肢静脈瘤血管内焼灼術】は、他の外科的手術と有効性・QOLスコアが同等である」と報告しています。
さらに(3)「重症急性膵炎に対する急性血液浄化療法」について、ガイドライン等では▼推奨される病態を「循環動態が安定せず、利尿の得られない重症例やACS合併例」に限定する▼病因物質除去効果を期待したCHDF(持続血液透析濾過)について「有効性は明らかでない」―としていますが、J038-2【持続緩徐式血液濾過】(1日につき1880点)の算定要件では特段の限定がなされていません(腎不全、重症急性膵炎、重症敗血症、劇症肝炎、術後肝不全の患者に算定可能)。
また(4)「局所陰圧閉鎖処置」について、欧米のガイドライン等では「ドレッシング材の交換は週に2、3回」が奨められていますが、J003【局所陰圧閉鎖処置(入院)】(創傷面の広さにより1040―1100点)は「1日につき算定できる」こととなっています。

安定感度脈疾患の診断にあたっては段階的に検査を行うことが求められる(中医協総会(2)1 191113)
一方(5)のD276【網膜中心血管圧測定】については、▼より精緻に検査できる蛍光眼底造影検査や眼底三次元画像解析に入れ替わってきている▼学会は「診療報酬に位置付ける意義は乏しい」と考えている―ものの、実質的に「広島県と東京都でのみ算定されている」という実態があります。
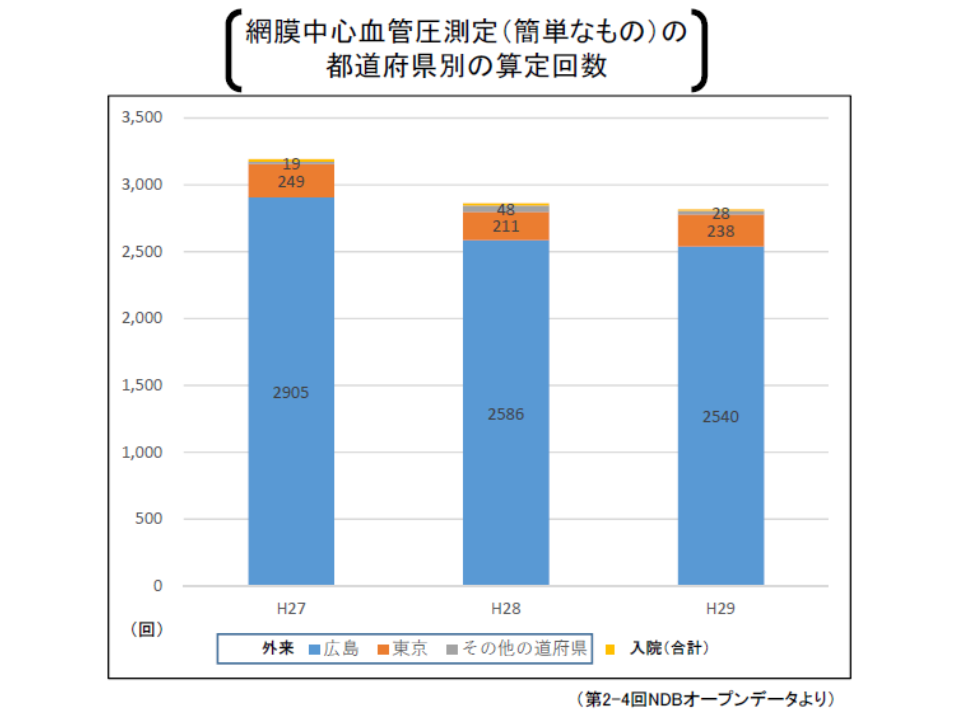
網膜中心血圧測定は、なぜか広島県・東京都のみで実施されている(中医協総会(2)3 191113)
厚生労働省保険局医療課医療技術評価推進室の岡田就将室長は、こうした状況を踏まえ2020年度の次期診療報酬改定において「ガイドライン等と施設基準・算定要件との乖離」を是正する必要があるのではないかとの見解を提示しました。例えば、▼ガイドライン等を踏まえて施設基準や算定要件を見直す▼D276【網膜中心血管圧測定】は診療報酬点数表から削除する―ことなどが考えられます
この点、支払側の幸野庄司委員(健康保険組合連合会)や吉森俊和委員(全国健康保険協会理事)らは「ガイドライン等と施設基準・算定要件との乖離」を積極的に埋めるよう求めましたが、診療側の松本吉郎委員(日本医師会常任理事)は「ガイドライン等は非常に重要だが、医療には個別性がある。例えば『経皮的冠動脈ステント留置術等において、トレッドミル等による心電図検査を実施した後でなければ、冠動脈CT検査をしてはならない』などと厳格に規定することは好ましくない。持続緩徐式血液濾過については対象患者を限定するのではなく『レセプト等への症状詳記を求める』ことなどとしてはどうか。また局所陰圧閉鎖処置については、陰圧維持管理装置の機器コスト等も勘案しなければならない」と述べ、慎重な検討が必要との見解を提示。また網膜中心血管圧測定については、「診療報酬点数表から削除するのであれば、十分な経過措置を設けるべき」との注文も付けています。
今後、「どのように施設基準・算定要件を見直していくのか」を具体的に検討していくことになるでしょう。
人工呼吸器装着する小児在宅患者、特殊モニタリング機器費用も診療報酬で勘案しては
また岡田医療技術評価推進室長は、在宅医療に関連して次の2つの論点も提示しています。
▽C106【在宅自己導尿指導管理料】において、高機能な「特殊カテーテル」に係る加算が設けられているが、「有益性の高い(尿路感染症等の防止効果が高い)親水性コーティングカテーテル」のコストを十分に賄えていないと指摘されており、算定件数も少ない。親水性コーティングカテーテルを必要とする患者に適切に使用できるよう、評価を見直し(点数の引き上げ)を検討してはどうか
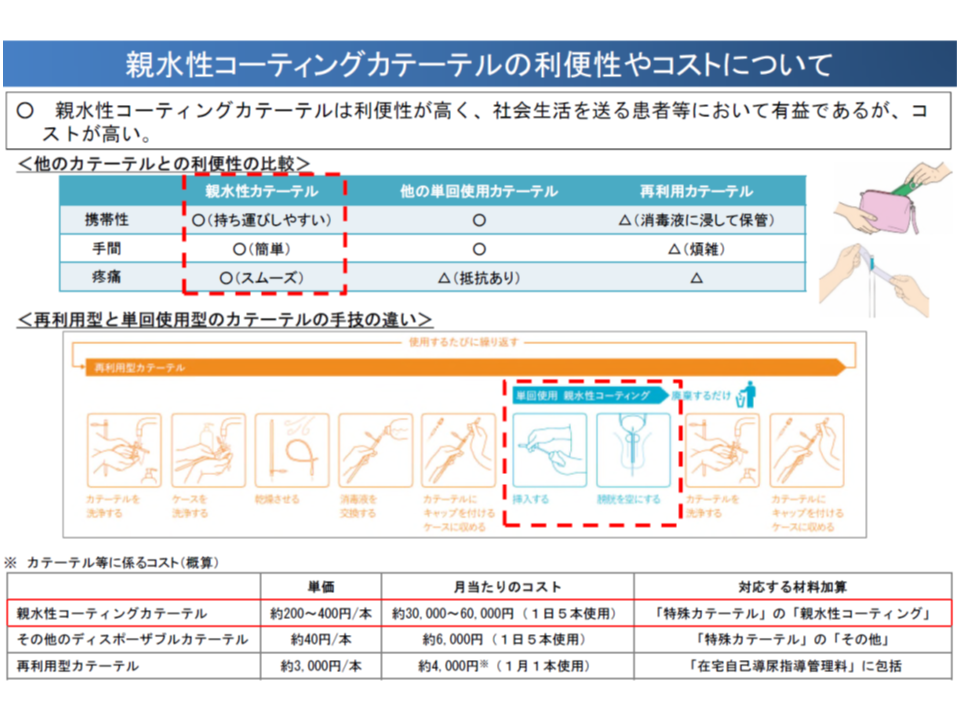
親水性コーティングカテーテルが尿路感染症防止などの有益性があるが、若干、高価格である(中医協総会(2)4 191113)
▽C107【在宅人工呼吸指導管理料】の中にはモニタリング機器等のコストが包含評価されているが、密なモニタリングが必要な小児患者に必要な「SpO2プローブ」のコストは十分賄えていないと指摘されており、評価の見直し(点数の引き上げ)を検討してはどうか
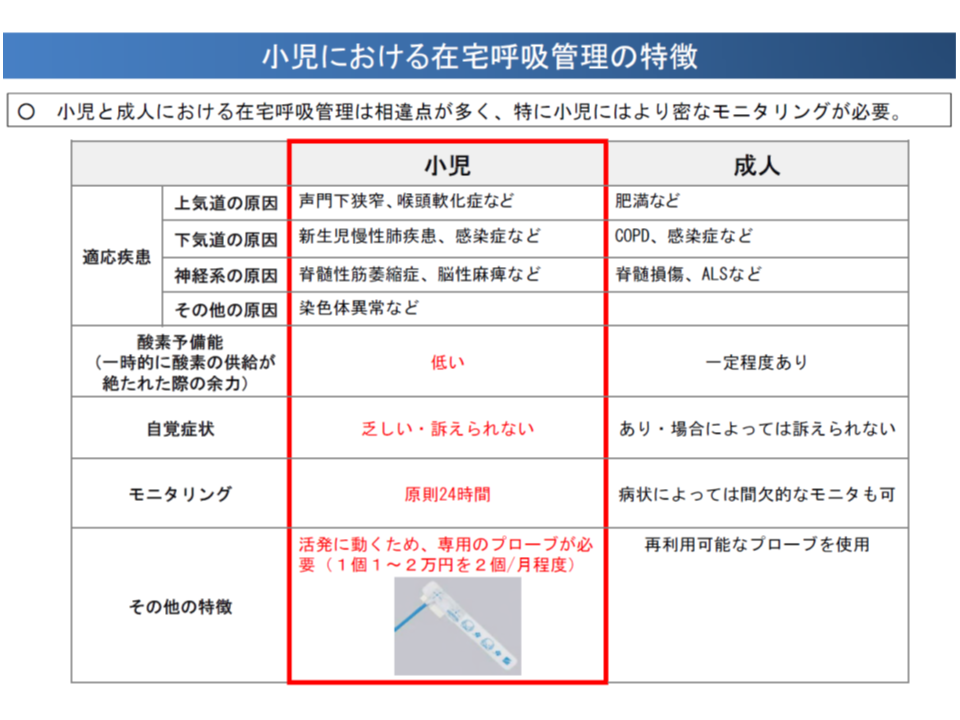
小児の在宅呼吸管理では成人に比べて密なモニタリングが求められる(中医協総会(2)5 191113)
いずれも「特殊な医療機器等を必要とする患者が、それに適切にアクセスできる」ような環境を診療報酬で整備することを目指すものです。
この点、診療側の松本委員は「積極的に点数とコストの差を埋め、少なくとも材料費分は賄える点数設定を行う」よう要望。支払側の幸野委員は「加算ではなく、基本報酬で特殊機器のコストを賄えるような評価をすべき」と指摘しており、今後、具体的な点数や要件を詰めていくことになるでしょう。
学会の最新ガイドライン、厚労省がより能動的に診療報酬に反映できる仕組みを検討
こうしたガイドライン等は、医学・医療の進歩に合わせてアップデートされていきます。このアップデート情報を厚労省が十分に把握できないため、「ガイドライン等と施設基準・算定要件等との乖離」が生じてしまうのです。
そこで岡田医療技術評価推進室長は、▼最新ガイドライン等の提示協力を関係学会に求める▼ガイドライン等が公開されていない場合でも、医療機関や患者等が診療報酬算定等に必要な部分については一定の公開等を学会に求める―との考えを提示しました。
ガイドライン等の中には「書籍」として出版されるものがあることから、「一定期間はwebサイトで公表しない」取り扱いとなっているケースもあります。そうした場合でも、「診療報酬の届け出や算定に必要な部分を抜粋して、公表してほしい」との要望がなされることになるでしょう。なお、抜粋の公表にも学会が難色を示すような場合には、「施設基準や算定要件の中に、ガイドラインの記述を具体的に書き込む」などの対応が検討される見込みです。
あわせて、▼最新のガイドライン等を把握する仕組みの構築▼最新のエビデンスを診療報酬の評価に反映させる仕組みを検討する「研究班」の設置―が行われる見込みです。厚労省が、より能動的に「最新の知見を診療報酬に反映させたい」と考えていることが分かります。
診療報酬改定の折には、数多くの医療技術について新規の保険適用や再評価が行われ、その際には、「医学会から提示された「安全性・有効性」に関するエビデンスについて、中医協の医療技術評価分科会で審査し、最終的に中医協総会で保険適用の可否等を判断する」といいう流れが固められています。この流れの中に、新たなプロセスを設けるのか、流れ自体を組み替えるのか、研究班の議論にも注目が集まります。
【関連記事】
2018年度改定後、一般病院全体で損益比率は改善したが、国公立や特定機能病院では悪化—中医協総会(1)
オンライン診療料等の要件を段階的緩和、ICT用いた退院時共同指導等を実施しやすい環境整備―中医協総会(3)
夜間看護体制加算等の「看護師負担軽減」、早出・遅出やIoT導入など効果ある取り組みを―中医協総会(2)
総合入院体制加算、「特定行為研修修了看護師」配置の要件化へ―中医協総会(1)
在宅療養支援病院、往診担当医師は「オンコール体制」でも良い―中医協総会
【機能強化加算】、個々の患者に「かかりつけ医機能」について詳しく説明せよと支払側要望―中医協総会(2)
「紹介状なし患者からの特別負担」徴収義務、400床未満の地域医療支援病院へも拡大―中医協総会(1)
【療養・就労両立支援指導料】の対象を脳卒中や肝疾患にも広げ、より算定しやすく見直し―中医協総会(2)
救急医療管理加算、2020年度改定で算定要件の明確化・厳格化を検討―中医協総会(1)
「頭蓋内損傷リスクが低い小児、CT推奨しない」等のガイドライン遵守を診療報酬で評価すべきか―中医協総会
小児抗菌薬適正使用支援加算、算定対象を3歳以上にも広める一方で算定要件厳格化を模索―中医協総会(2)
急性期一般1の「重症患者30%以上」等の施設基準、中医協の支払側委員は「低すぎる」と強調
「医師働き方改革」に向けたマネジメントコスト、診療報酬で評価すべきか否かで激論―中医協総会(1)
慢性腎疾患患者への「腎移植の選択肢もある」などの情報提供を促進せよ―中医協総会(2)
緩和ケア病棟入院料を厳格化、「緩和ケアチームによる外来・在宅医療への関与」求めてはどうか―中医協総会(1)
薬局業務の「対物」から「対人」への移行促すため、14日以内の調剤料を引き下げてはどうか―中医協総会(2)
「働き方改革」への診療報酬でのサポート、人員配置要件緩和を進める方向は固まるが・・・―中医協総会(1)
リンパ浮腫指導管理料等、2020年度改定に向け「算定対象の拡大」を検討―中医協総会(2)
入院患者のポリファーマシー対策、減薬の成果だけでなく、減薬に向けた取り組みも評価してはどうか―中医協総会(1)
かかりつけ医機能を評価する【機能強化加算】、要件を厳格化すべきか―中医協総会
小規模な急性期一般1で認知症患者が多い背景、回復期リハの実績評価の妥当性など検討を―中医協・基本小委
2020年度診療報酬改定に向けた議論整理、地域医療構想の実現・働き方改革・オンライン診療などで意見対立―中医協総会
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会
2040年にかけて人口が70%減少する地域も、医療提供体制の再構築に向け診療報酬で何ができるのか―中医協総会
CT・MRIの共同利用、医療被曝防止に向けたガイドライン活用などを診療報酬でどう進めるか―中医協総会(2)
ポリファーマシー対策を診療報酬でどう進めるか、フォーミュラリの報酬評価には慎重意見―中医協総会(1)
新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
中医協・基本小委、支払側が「看護必要度や地域包括ケア病棟などの厳格化」を強く要望
2020年度診療報酬改定に向け、「看護必要度」「地域包括ケア病棟」などの課題を整理―入院医療分科会
ICU、看護必要度とSOFAスコアを組み合わせた「新たな患者評価指標」を検討せよ―入院医療分科会(2)
A項目1点・B項目3点のみ患者、療養病棟で該当患者割合が高いが、急性期の評価指標に相応しいか―入院医療分科会(1)
病院病棟への「介護福祉士配置とその評価」を正面から検討すべき時期に来ている―入院医療分科会(3)
ICUの「重症患者」受け入れ状況、どのように測定・評価すべきか―入院医療分科会(2)
DPC病棟から地域包括ケア病棟への転棟、地ケア病棟入院料を算定すべきか、DPC点数を継続算定すべきか―入院医療分科会(1)
総合入院体制加算、地域医療構想の実現や病床機能分化を阻害していないか?―入院医療分科会(3)
救命救急1・3は救命救急2・4と患者像が全く異なる、看護必要度評価をどう考えるべきか―入院医療分科会(2)
「急性期一般2・3への移行」と「看護必要度IIの義務化」を分離して進めてはどうか―入院医療分科会(1)
【短期滞在手術等基本料3】、下肢静脈瘤手術などは外来実施が相当数を占める―入院医療分科会(4)
診療データ提出を小規模病院にも義務化し、急性期病棟にも要介護情報等提出を求めてはどうか―入院医療分科会(3)
資源投入量が少なく・在院日数も短いDPC病院、DPC制度を歪めている可能性―入院医療分科会(2)
看護必要度の「A1・B3のみ」等、急性期入院医療の評価指標として妥当か―入院医療分科会(1)
回復期リハ病棟でのFIM評価、療養病棟での中心静脈栄養実施、適切に行われているか検証を―入院医療分科会(2)
入院で実施されていない「免疫抑制剤の内服」「膀胱脱手術」など、看護必要度の評価対象から除くべきか―入院医療分科会(1)
回復期リハビリ病棟から退棟後の医療提供、どのように評価し推進すべきか―入院医療分科会(3)
地域包括ケア病棟の実績評価要件、在宅医療提供の内容に大きな偏り―入院医療分科会(2)
点数が「DPC<地域包括ケア」時点にDPC病棟からの転棟が集中、健全なのか―入院医療分科会(1)
療養病棟に入院する医療区分3の患者、退院患者の8割弱が「死亡」退院―入院医療分科会(2)
入退院支援加算1の「病棟への入退院支援スタッフ配置」要件、緩和すべきか―入院医療分科会(1)
介護医療院の整備など進め、患者・家族の「退院後の介護不安」解消を図るべき―入院医療分科会(2)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)
2020年度改定、入院医療では「救急」や「認知症対策」なども重要論点に—入院医療分科会(2)
DPC対象病院の要件を見直すべきか、入院日数やDPC病床割合などに着目して検討―入院医療分科会(1)
2018年度改定で新設された【急性期一般入院料1】を選択する理由はどこにあるのか―入院医療分科会
2020年度の次期診療報酬改定に向け、急性期一般入院料や看護必要度などを調査―入院医療分科会
妊産婦の診療に積極的な医師、適切な要件下で診療報酬での評価に期待―妊産婦保健医療検討会
2020年度診療報酬改定、「医師働き方改革」だけでなく「効率化」や「機能分化」なども重点課題ではないか―社保審・医療保険部会
2020年度診療報酬改定、「効率化・合理化の視点」「働き方改革の推進」「費用対効果評価」なども重要視点―社保審・医療保険部会
「医師の働き方改革」を診療報酬でどうサポートするか、基本方針策定段階でも激論―社保審・医療部会
2020年度診療報酬改定「基本方針」論議始まる、病院薬剤師の評価求める声多数―社保審・医療部会





