看護必要度見直し、急性期入院の新評価指標、救急医療管理加算の基準定量化など2022改定で検討せよ―入院医療分科会
2021.9.9.(木)
9月8日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」(入院医療分科会)では、「中間とりまとめ」を決定しました。
急性期入院医療(看護必要度や新たな評価指標)、高度急性期入院医療(ICUの評価指標や算定上限日数)、回復期入院医療(地域包括ケア病棟や回復期リハビリ病棟の実績評価)、慢性期入院医療(経過措置療養病棟の在り方など)のほか、救急医療管理加算における「患者状態を評価する指標の定量化」など、幅広い事項についての検討結果をまとめたものです。
若干「文言の修正」を求める声もありますが、概ねで了承されており、近く尾形裕也分科会長(九州大学名誉教授)が親組織である「中央社会保険医療協議会・診療報酬基本問題小委員会」に報告します。

9月8日に開催された「令和3年度 第7回 入院医療等の調査・評価分科会」
目次
急性期入院、「急性期入院が必要な患者」を適切に抽出するための評価指標を模索
Gem Medでお伝えしているとおり、2022年度の次期診療報酬改定に向けた議論が急ピッチで進んでいます。これまでに、中央社会保険医療協議会や入院医療分科会で次のような議論が行われています。
◆入院医療の総論に関する記事はこちら
◆急性期入院医療に関する記事はこちらとこちらとこちら
◆DPCに関する記事はこちら
◆ICU等に関する記事はこちら
◆地域包括ケア病棟に関する記事はこちら
◆回復期リハビリテーション病棟に関する記事はこちらとこちら
◆慢性期入院医療に関する記事はこちらとこちら
◆入退院支援の促進に関する記事はこちら
◆救急医療管理加算に関する記事はこちら
◆短期滞在手術等基本料に関する記事はこちら
◆外来医療に関する記事はこちら
◆在宅医療・訪問看護に関する記事はこちら
◆新型コロナウイルス感染症を含めた感染症対策に関する記事はこちら
◆医療従事者の働き方改革サポートに関する記事はこちら
◆調剤に関する記事はこちら
◆後発医薬品使用促進・薬剤使用適正化、不妊治療技術に関する記事はこちら
9月8日の入院医療分科会では「中間とりまとめ」が行われました。文言の修正を求める声が一部出ていますが、概ね了承されており、近く親組織である「中医協・診療報酬基本問題小委員会」に報告されます。
これまでの議論を整理したもので、すでにGem Medでお伝えした内容がほとんどですが、改めてポイントを眺めてみましょう。
まず【急性期入院医療の評価指標】については、▼重症度、医療・看護必要度(以下、看護必要度)の見直し▼新指標の検討―の2点がポイントとなります。
前者の看護必要度に関しては、A項目のうち「心電図モニター管理」や「点滴ライン3本以上管理」などの項目について、「急性期入院医療が必要な患者」を抽出する指標として相応しいのか?という議論が行われています。例えば、これらの項目と「専門的な治療・処置」(例えばドレナージ管理や無菌室治療、昇圧剤使用など)や「C項目」(開腹・開胸手術など)との関連を見ると、一部しか重複しておらず、「重篤でない患者に心電図モニターを装着したり、点滴ラインを3本以上に増やすなどして、『看護必要度に該当する』ように見せかけているのではないか」という疑問も生じるのです。今後、中医協で「項目を見直す必要があるのか」という議論が行われていくと見られます(関連記事はこちらとこちら)。

心電図モニター管理に該当する患者では、C項目該当性は2割弱にとどまる(入院医療分科会(4)2 210827)

点滴ライン3本以上管理に該当する患者だが、C項目該当性は2割程度にとどまる(入院医療分科会(4)4 210827)
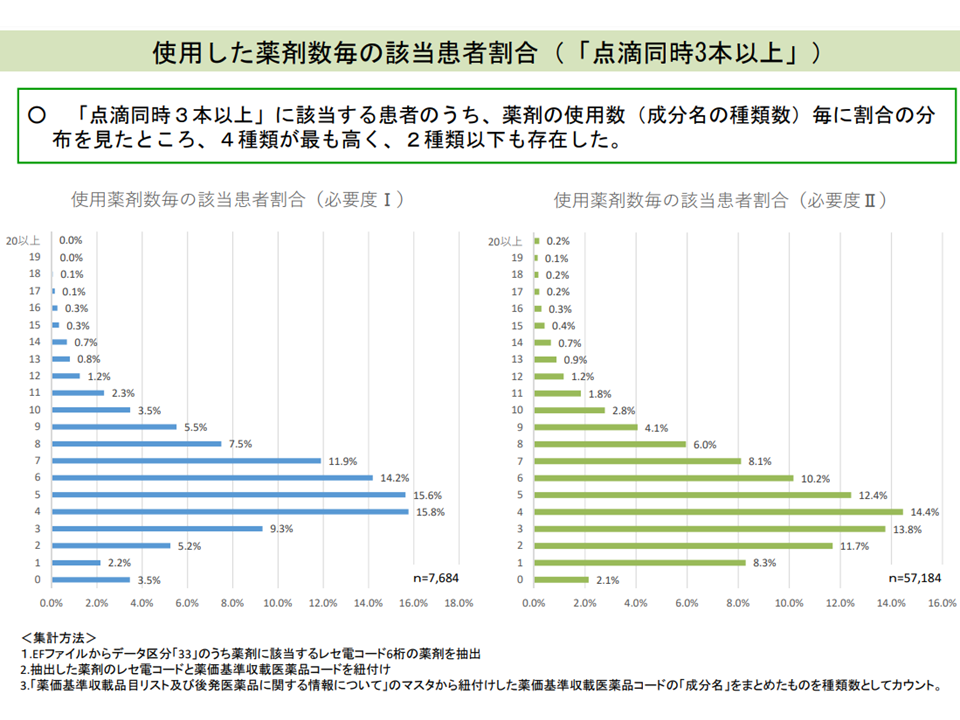
点滴ライン3本以上の管理をしながら、使用薬剤が2種類以下の患者が一定数いる(入院医療分科会(4)5 210827)
後者は「看護必要度のほかに、入院医療を評価する指標を検討する必要はないのか」という問題意識に立った議論です。看護必要度は常に見直しが行われてきていますが、「急性期入院医療が必要な患者を、過不足なく抽出できている」わけではありません(看護必要度ではピックアップできない急性期患者もおり、逆に急性期医療は不要な患者もピックアップしてしまう)。そこで、入院医療分科会では▼救急搬送受け入れ件数▼手術件数▼ICUなどのユニット設置―などを新指標に盛り込めないかという分析を行い、「ユニット設置病院では、救急搬送受け入れ件数や手術件数も多い」などの関係が明らかになってきています。今後、さらに「患者状態」との関係などを詳しくみながら、新指標としての妥当性を検討していくことになります。
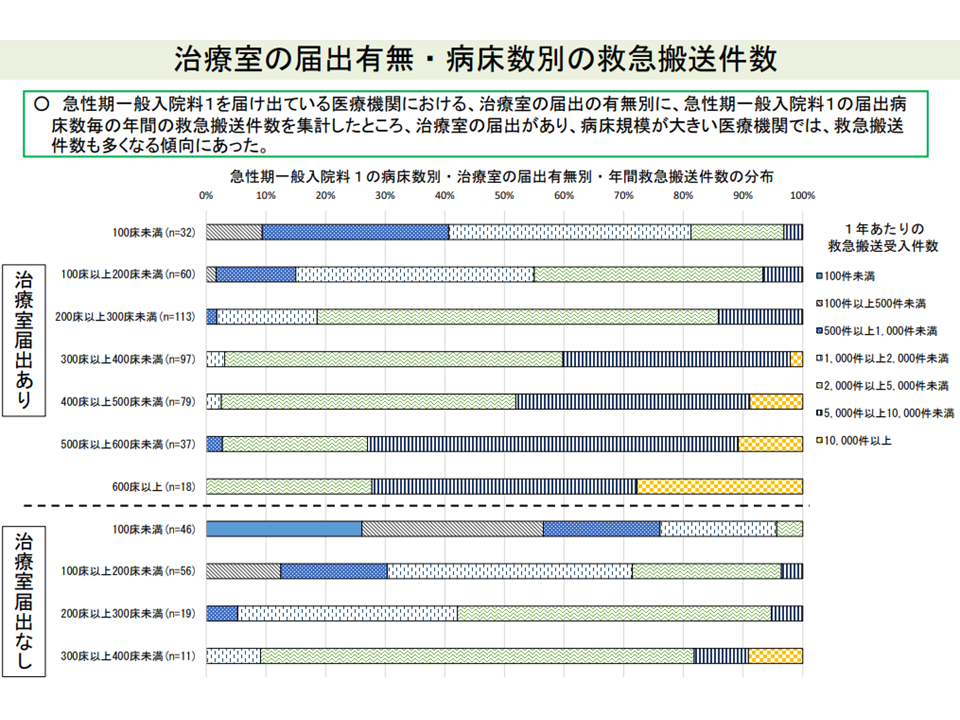
ICU等設置する急性期一般1病院では、救急搬送件数が多い傾向にある(入院医療分科会(1)6 210630)
ICUや救命救急、評価指標と算定上限日数の2点が重要テーマに
高度急性期医療を提供する「特定集中治療室管理料」などに関しては、▼評価指標(看護必要度やSOFAスコア)▼算定日数上限―の2つが主な検討テーマとなりました(関連記事はこちら)。
前者の評価指標については、「看護必要度を満たす患者」と「SOFAスコアが高い患者」とのミスマッチ(SOFAスコアは高い(=重篤である)が、看護必要度を満たさない)が問題視されました。この点、「B項目の妥当性を検討する必要がある」「一般病棟のようにDPCのEF統合ファイルを用いた看護必要度IIへの全面移行を検討する必要がある」との意見が出ています。
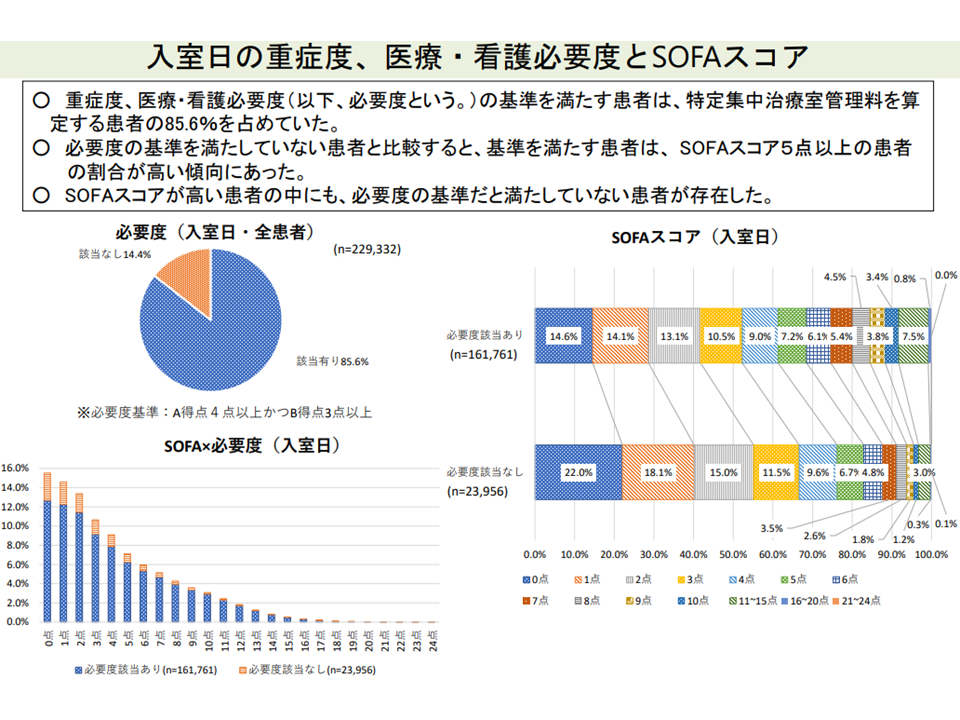
看護必要度とSOFAスコアとの関係を見ると、アンマッチも少なくない(入院医療分科会(2)2 210827)
あわせて、救命救急入院料について「入院料1・3(例えば看護配置は4対1)と入院料2・4(同じく2対1)では患者像が異なり、評価指標も変えていくべきではないか」との指摘も出ています。
他方、後者の算定日数上限に関しては、▼血液浄化等を行った患者や臓器移植を行った患者などで入室日数が長い(算定可能日数の14日を超える)▼医療の高度化に伴い、治療室滞在日数が延長している―減少を踏まえて「見直しを検討すべき」との指摘が数多くでています。9月8日の会合では山本修一委員(地域医療機能推進機構理事)から「重篤な患者について、算定上限日数に達したのでユニットから一般病棟に移します、とはいかない。赤字覚悟でユニットでの治療・管理を続けている。上限の見直しを検討してほしい」と改めて要望しています。
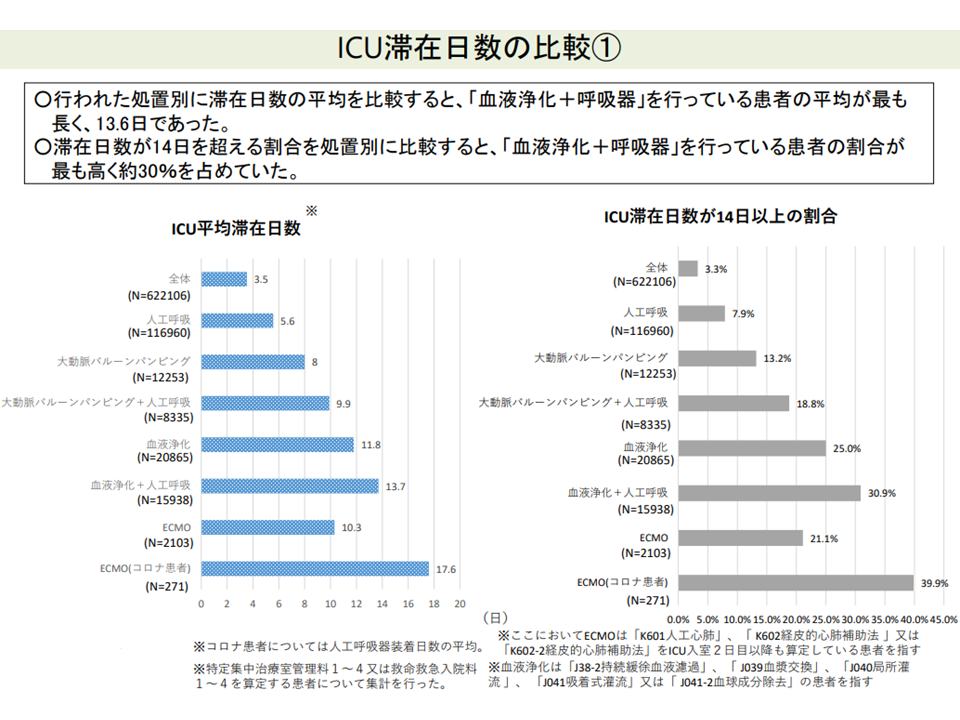
ECMO装着患者等では、ICU入室期間が長くなるケースが少なくない(その1)(入院医療分科会(2)7 210827)
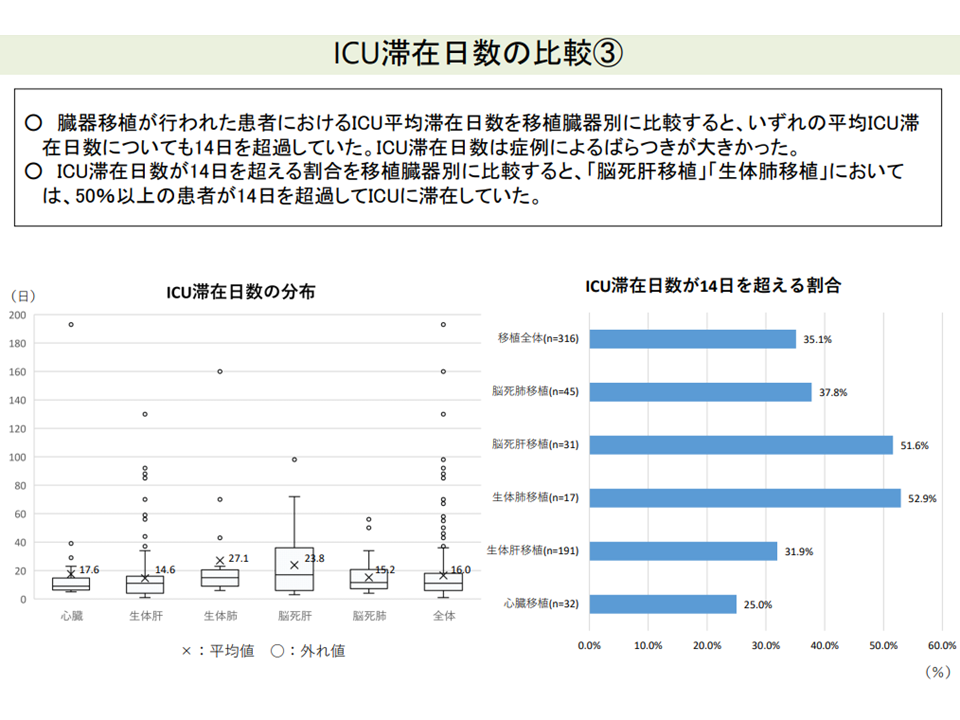
臓器移植患者では、ICU入室期間が長くなるケースが少なくない(入院医療分科会(2)9 210827)
DPCに相応しくない「外れ値病院」、DPC制度としてどう考えていくべきか
DPCについては、いわゆる「外れ値病院」(医療資源投入量が極端に少ない病院、在院日数が極端に短い病院)をどう考えていくか、という議論が行われてきています(2018年度診療報酬改定からの継続した宿題事項)。
入院医療分科会の調査では、こうした「外れ値病院」は、「回復期リハビリ病棟への待機場所」としてDPC病棟を使っているなど、「急性期入院医療の提供」とは言い難い実態があることが分かりました。山本委員は「こうした病院にも対応できる仕組みとしていく」(例えば、除外ルールを設ける、「回復期への待機」などにマッチするDPCコードを設けるなど)のか、「極めて少数なので、現行制度の中で飲み込む」のか、本質的な議論が必要であると改めて指摘しています(関連記事はこちら)。
また医療機関別係数、とりわけ「個別DPC病院の頑張り度合い」を評価する機能評価係数IIについて、「各医療機関群における評価の実態等も踏まえて今後整理する」方針を確認しています。「各係数の内容(例えば計算式や定義など)を一部見直す」にとどめるのか、あるいは「係数項目そのものの見直し」にまで発展するのか、今後の議論に注目が集まります(現時点では「係数項目の再編を求める声」などは大きくない)。
地域包括ケア病棟、「post acute機能の偏った病棟」の評価をどう考えていくべきか
地域包括ケア病棟に関しては、求められる3機能(急性期後(post acute)患者の受け入れ、在宅等で急変した患者(sub acute)患者の受け入れ、在宅復帰の推進)のバランスをどう考えるかが大きなテーマとなっています(関連記事はこちら)。
一部の地域包括ケア病棟では、「自院の急性期病棟からの転棟患者」のみを受け入れる、つまり「post acute受け入れ機能」に極端に偏っている状況があり、委員からは「3機能をバランスよく果たしている病棟」と「一部しか担えていない病棟」とで、同一の評価(点数や要件)で良いのか、といった意見も出ています。2020年度の前回改定では「post acuteに偏った病棟」(自院の急性期病棟からの転棟患者割合が6割以上)については、点数を1割減額するという仕組みが設けられました。今後の議論によっては、この仕組みが厳格化される(例えば、1割減算を1割5分、2割などに拡大していくなど)可能性もありそうです。
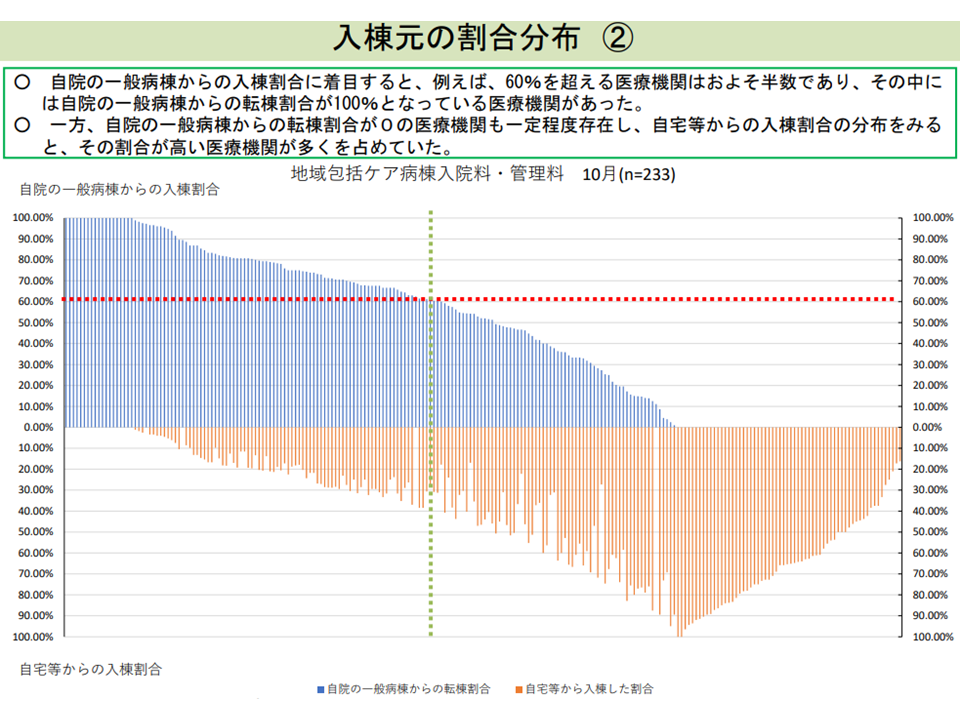
地域包括ケア病棟の半数で「自院の急性期病棟からの転棟患者が6割以上」となっている(入院医療分科会(1)1 210708)
回リハ病棟、リハビリ実績指数の向上には「管理栄養士の介入」が重要な鍵を握る
回復期リハビリテーション病棟については、述べるまでもなく「質の高いリハビリ」が最重要テーマとなっています(関連記事はこちらとこちら)。
この点、2016年度診療報酬改定でリハビリの効果を評価する「リハビリテーション実績指数」が導入されましたが、「一部の病棟では、不適切なADL評価を行い、実績指数を高く見せているのではないか」(例えば入棟時のADL評価を不当に「低く」見積もることで、効果を大きく見せている)との指摘があります。2020年度の前回改定では「評価の内容を患者に説明する」ことで正確性を担保することを狙いましたが、「更なる改善」に向けた検討が進む可能性もあります。
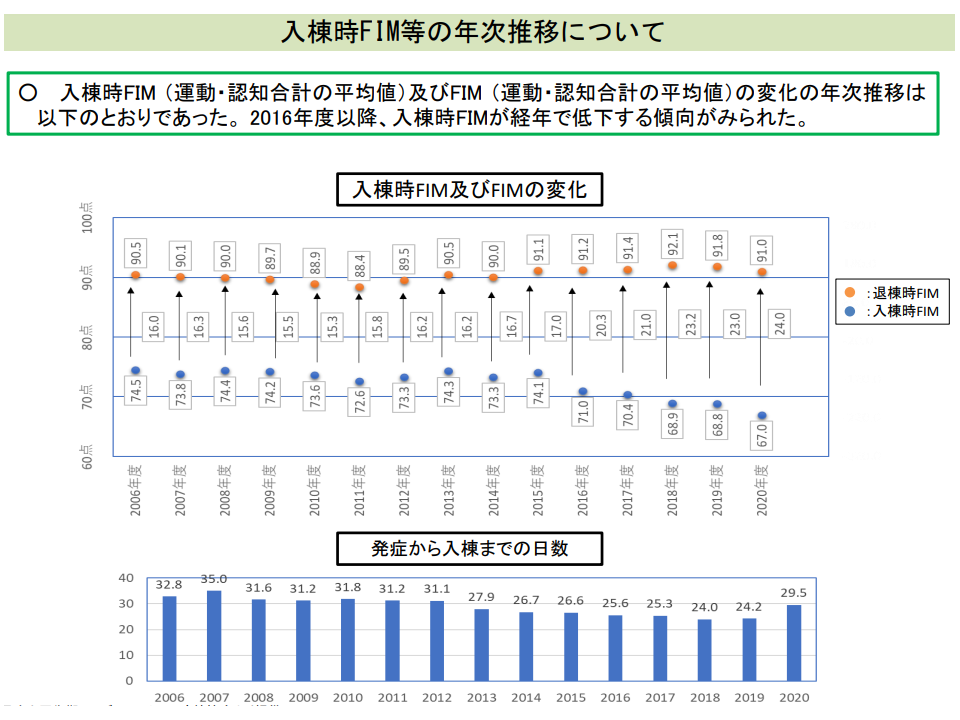
回復期リハビリ病棟において、入棟時のFIMが低下しており(上のグラフ)、また発症等から入棟までの日数は短縮傾向にあったが、2020年度に延伸している(下のグラフ)(入院医療分科会(2)1 210708)
なお、「心大血管疾患リハビリテーション」の拡大(例えば回復期リハ病棟でも心大血管疾患リハの一定程度の提供を要件化するなど)を求める声がありますが、9月8日の会合では山本委員から「心大血管疾患リハビリは、急性期医療に近い。回復期リハ病棟での実施対象とすべきかについては、もう少し詳しく実態を見て、リハの効果などに関するエビデンスを見てから考えてはどうか」との意見も出ています。
他方、「リハビリテーション実績指数」の向上にとって、「管理栄養士配置」が相当程度効果的であるとのデータが改めて示されました(「1日当たりのリハ提供量」や「入院料1を届け出ていること」などは、リハビリテーション実績指数の向上には大きく寄与していない)。現在、入院料1において「管理栄養士の配置」が義務付けられ、入院料2-6では「配置が望ましい」との施設基準が設けられていますが、「管理栄養士配置の義務化」がさらに広げられる可能性もありそうです。
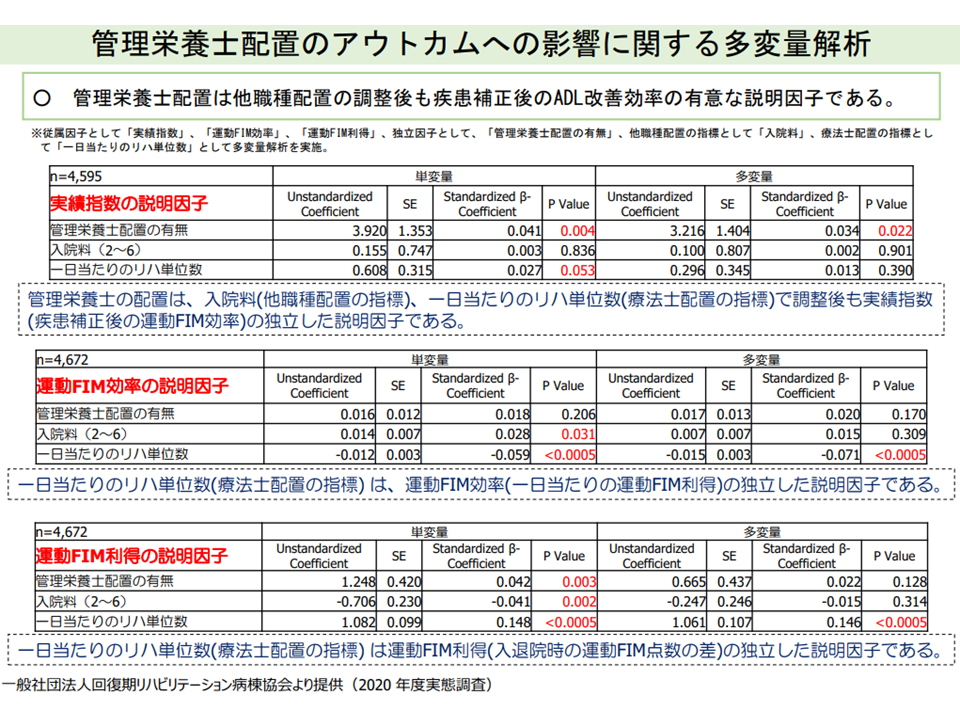
管理栄養士の配置が、リハビリ実績指数向上に効果を及ぼしている(入院医療分科会 210908)
経過措置の療養病棟の在り方、中心静脈栄養からの早期離脱が2022改定のポイントに
療養病棟については、▼経過措置病棟の取り扱い▼中心静脈栄養からの早期離脱―の2点が議論の中心となっています。
前者については、調査の結果経過措置病棟(看護配置・看護補助配置が薄い)では、あたかも『ミニ回復期リハ病棟』のような使われ方をしている」「ことがわかり、「療養病棟入院基本料としての役割から少しずれており、そのあり方を検討するべき」との指摘が出ています。
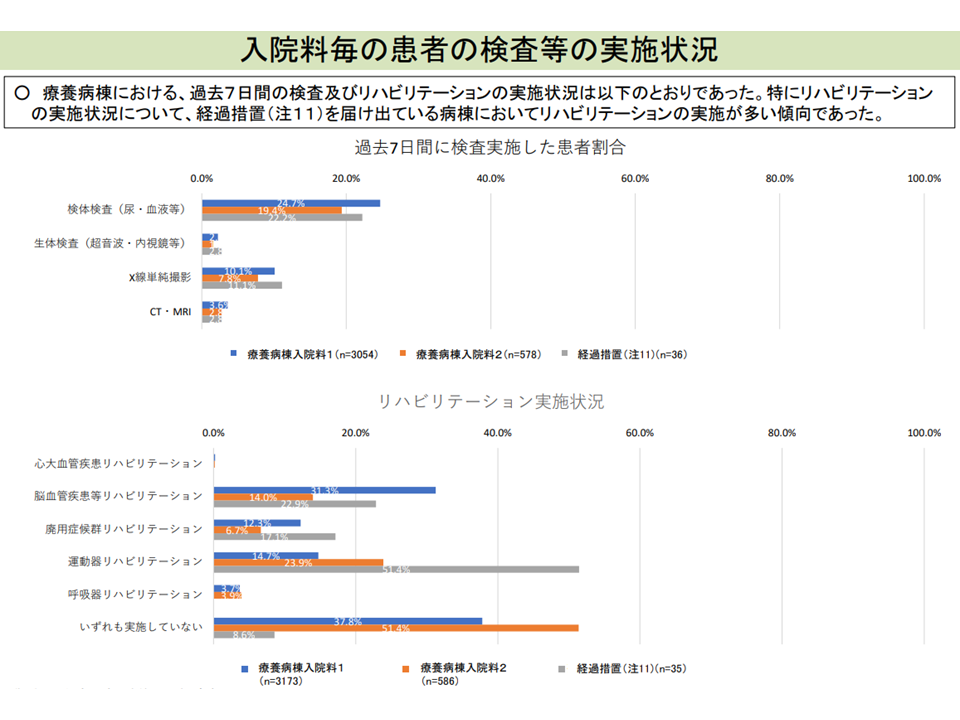
経過措置病棟では、運動器リハビリの提供が多い(入院医療分科会(2)3 210806)
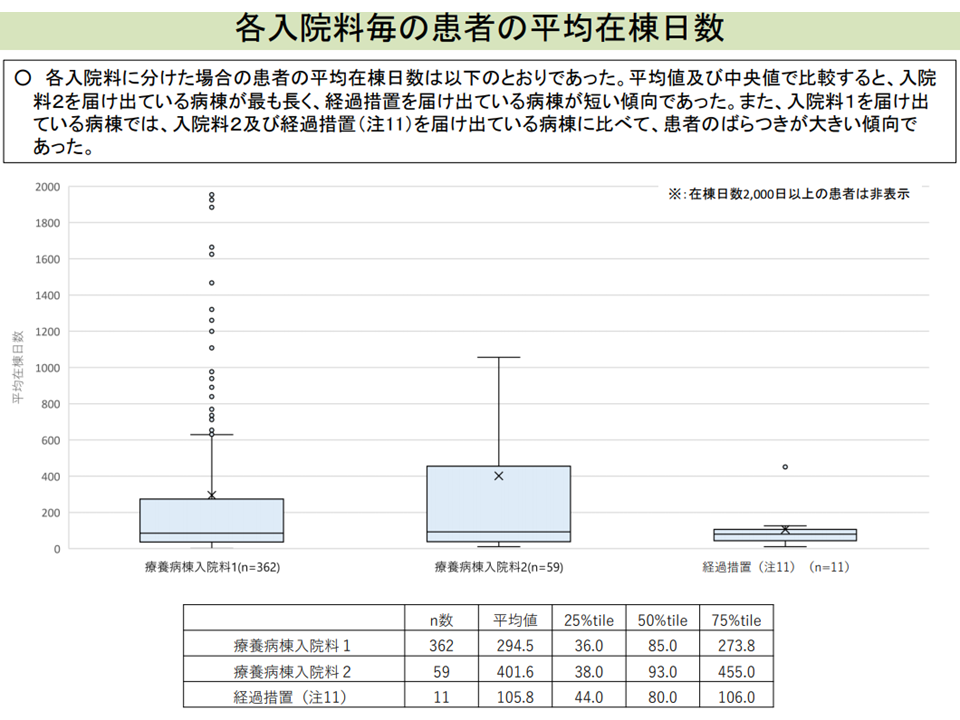
経過措置病棟では、入棟期間が3香月程度と短い(入院医療分科会(2)4 210806)
また後者については、「医療区分2・3割合を高める(療養病棟入院料1では8割以上、入院料2では5割以上が要件)ために、医療区分3に該当する中心静脈栄養の長期留置が生じているのではないか」との指摘があります。そこで2020年度の前回改定では「中心静脈栄養以外の栄養法があることなどを患者に説明する」などの対応が図られ、一定の効果が出ているようです。今後も、中心静脈栄養からの早期離脱を進め、同時に▼嚥下機能評価▼嚥下リハビリ―の推進にも力が入れられる見込みです。
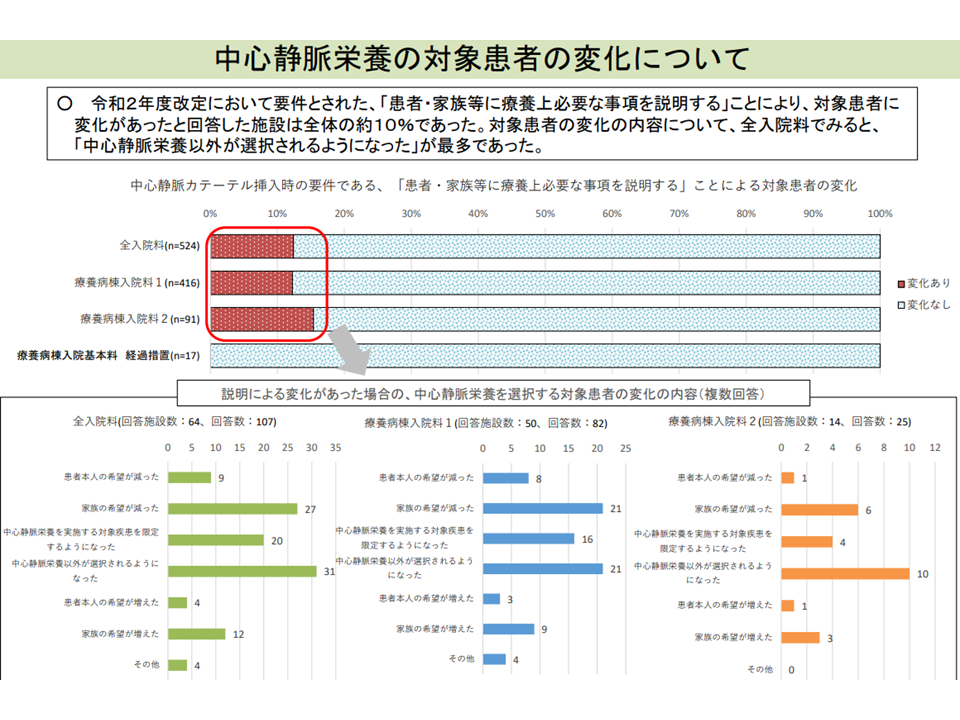
2020年度改定後、中心静脈栄養実施の在り方に変化が見られる(入院医療分科会(2)6 210806)
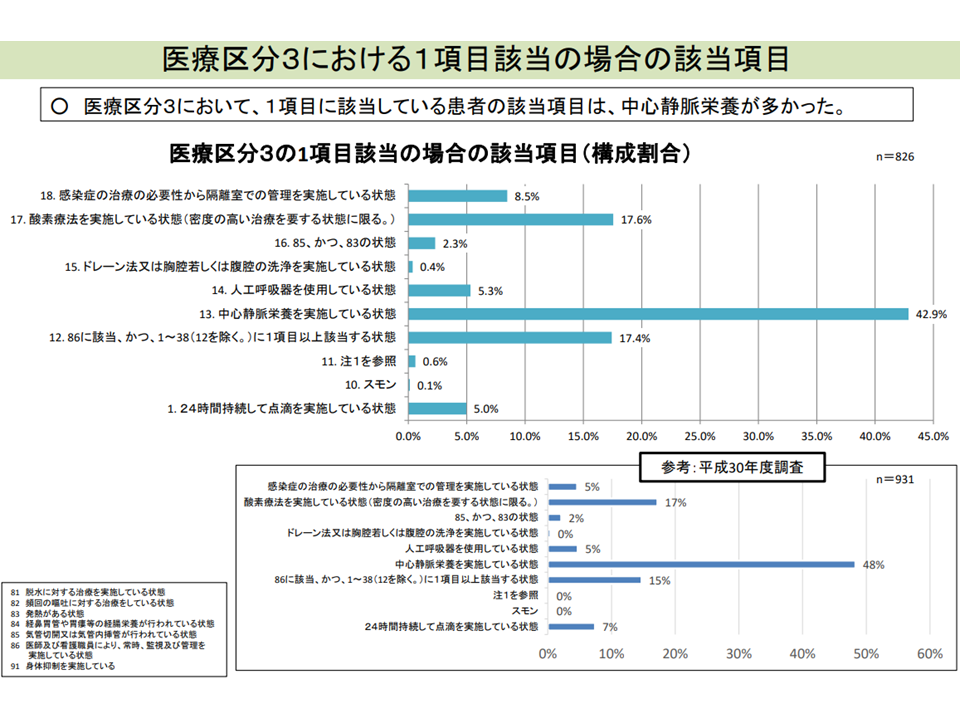
医療区分3では、中心静脈栄養実施患者が圧倒的に多い(入院医療分科会(2)7 210806)
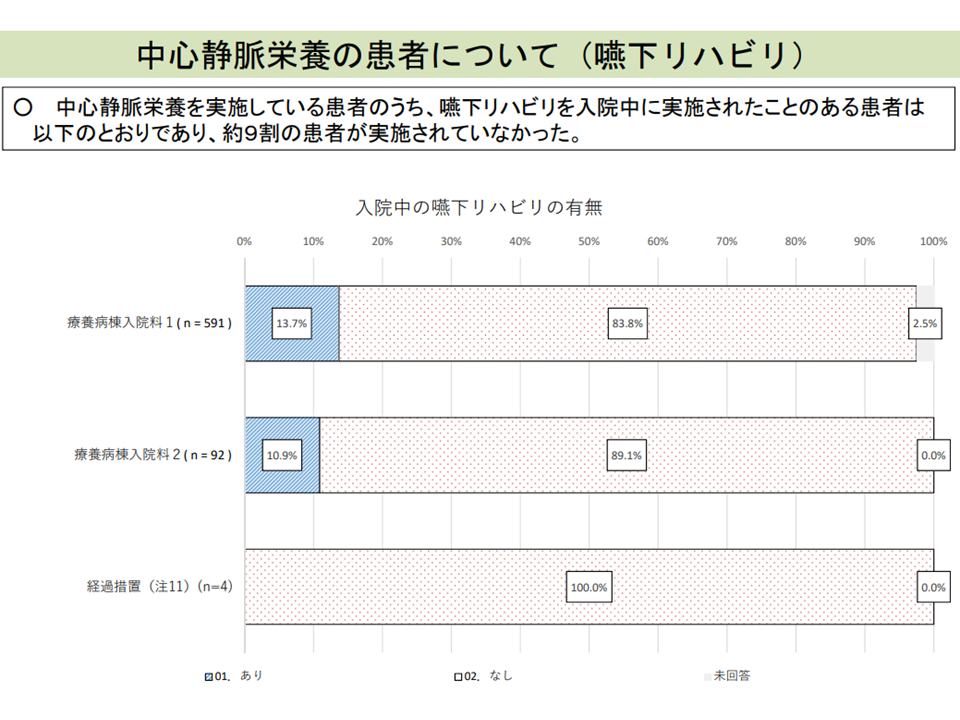
中心静脈栄養抜去の9割には嚥下リハビリが実施されていない(入院医療分科会(5)6 210827)
他方、主に▼重度の肢体不自由児(者)▼脊髄損傷等の重度障害者▼重度の意識障害者▼筋ジストロフィー患者▼難病患者―などを受け入れる【障害者施設等入院基本料】取得病棟ですが、「状態の安定した脳卒中の後遺症患者を入院させ出来高で診療報酬を得ている」点が問題視されています。療養病棟であれば「包括評価」となるため、今後「報酬体系の見直し」が検討される可能性もあります(関連記事はこちら)。
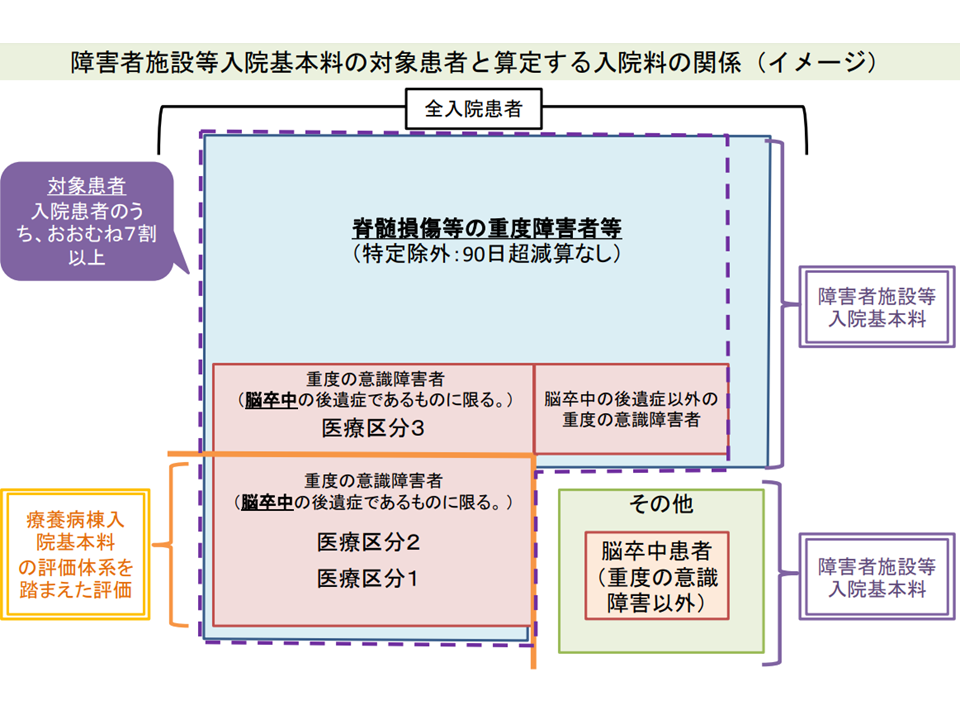
障害者施設等では、3割未満は「重度の意識障害以外の脳卒中患者」などを受け入れられる(入院医療分科会(2)12 210806)
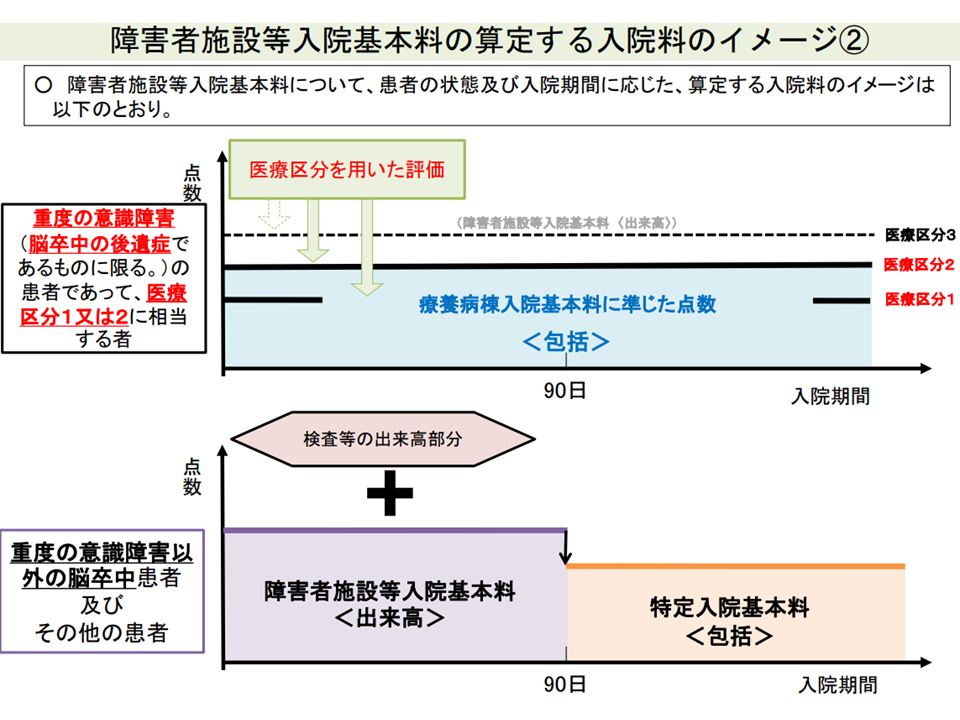
重度の意識障害以外の脳卒中患者などでは、90日までは検査等が出来高算定可能となっている(入院医療分科会(2)13 210806)
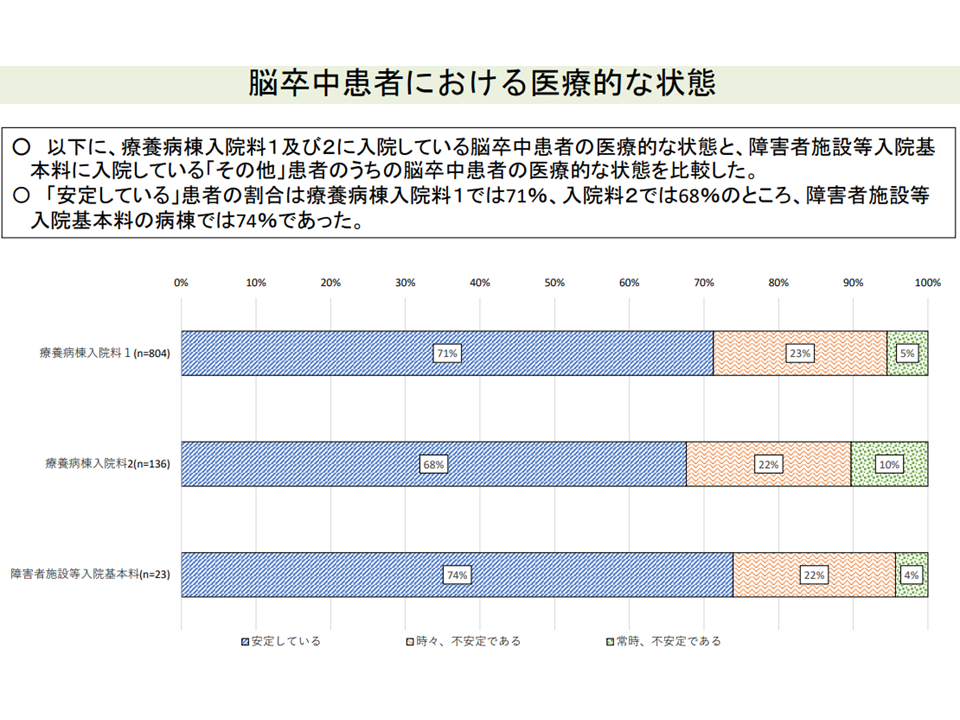
重度の意識障害以外の脳卒中患者などでは、医療的な状態が安定している者が多く、療養病棟の入院患者と大きな差はない(入院医療分科会(2)11 210806)
救急医療管理加算の基準「定量化」方向で一致、審査基準のバラつき是正求める声も
重篤な患者を一般病棟等で受け入れることを評価する【救急医療管理加算】については、「基準の定量化」が最重要論点と言えるでしょう。2020年度改定で、いくつかの「重篤な状態」について、具体的なデータ(例えば意識障害であればJCSの評価得点、心不全であればNYHA分類など)を提出することになっています。
入院医療分科会では「基準の定量化」を求める声が少なくありません。例えば「意識障害」という漠然とした基準にとどまらず、「JCS〇点以下の患者」などと一定程度の明確化がなされれば、「査定されてしまうのでは?」という不安なく加算の請求を行えるようになるためです。9月8日の会合でも、牧野委員らから「基準の定量化・明確化を検討していくべき」との意見が改めて示されています。
さらに津留英智委員(全日本病院協会常任理事)からは「審査基準の透明化」を求める声も出ています。例えば、「A県では〇〇状態の患者について救急医療管理加算1の算定が認められるが、全く同じ状態の患者についてB県では算定が認められない(査定される)」といった実態があります。これは救急医療管理加算に限った話ではありません(例えば、疾患別リハビリテーション料について、1日9単位までの算定が可能だが、都道府県によっては「1日6単位までしか認めない」などの独自ルールが設けられていることも指摘されている)。
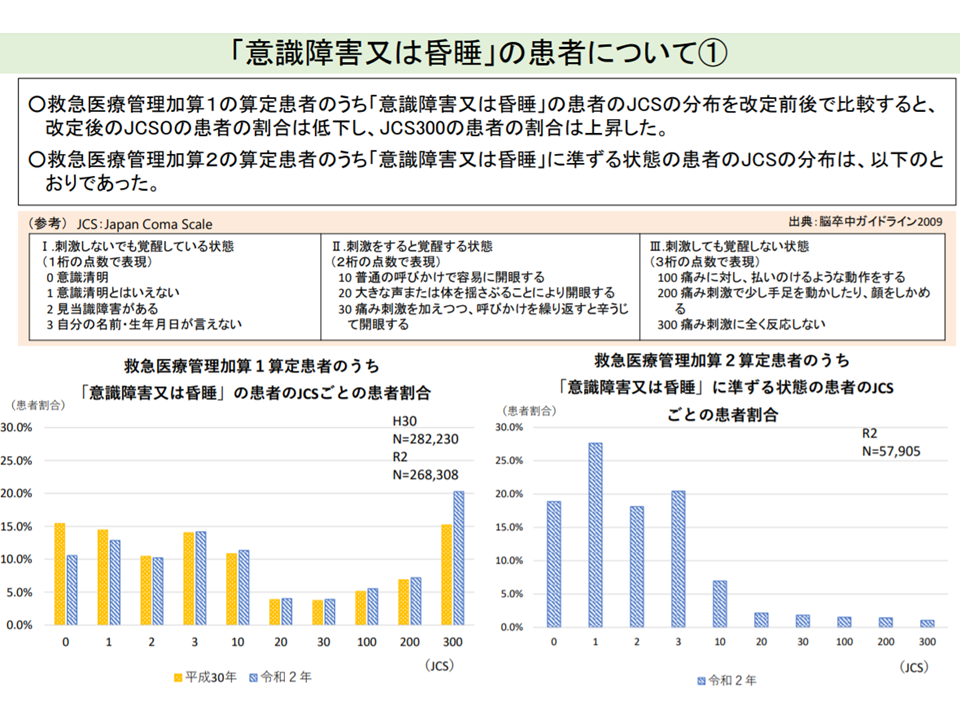
JCSゼロ点(意識清明)にもかかわらず「意識障害」として救急医療管理加算1を算定するケースは、2020年度改定後に減っている(その1)(入院医療分科会(1)1 210827)
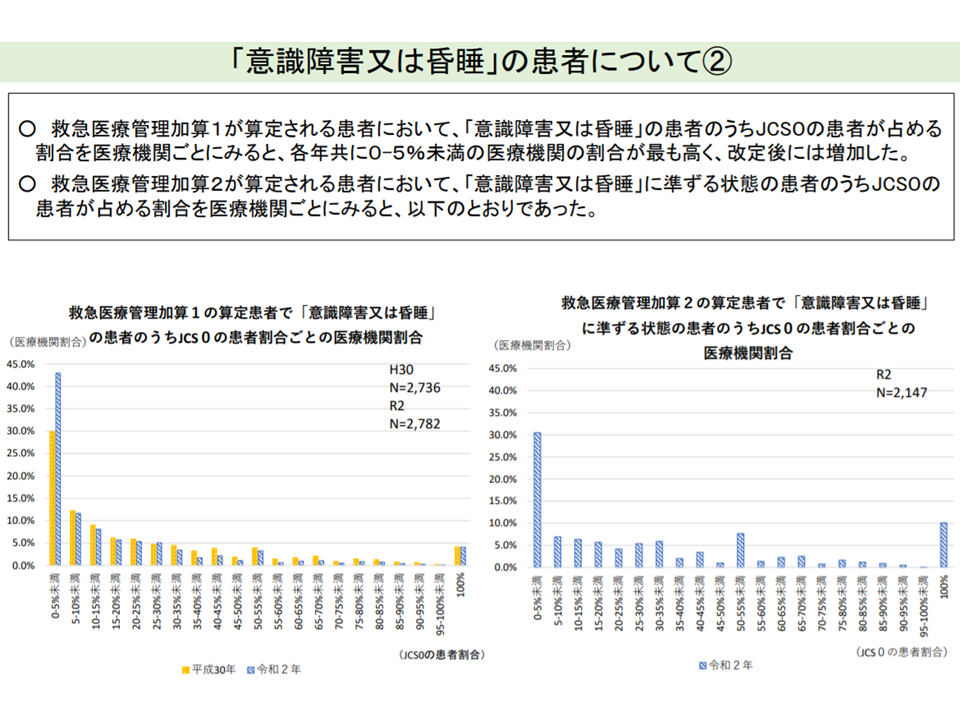
JCSゼロ点(意識清明)にもかかわらず「意識障害」として救急医療管理加算1を算定するケースは、2020年度改定後に減っている(その2)(入院医療分科会(1)2 210827)
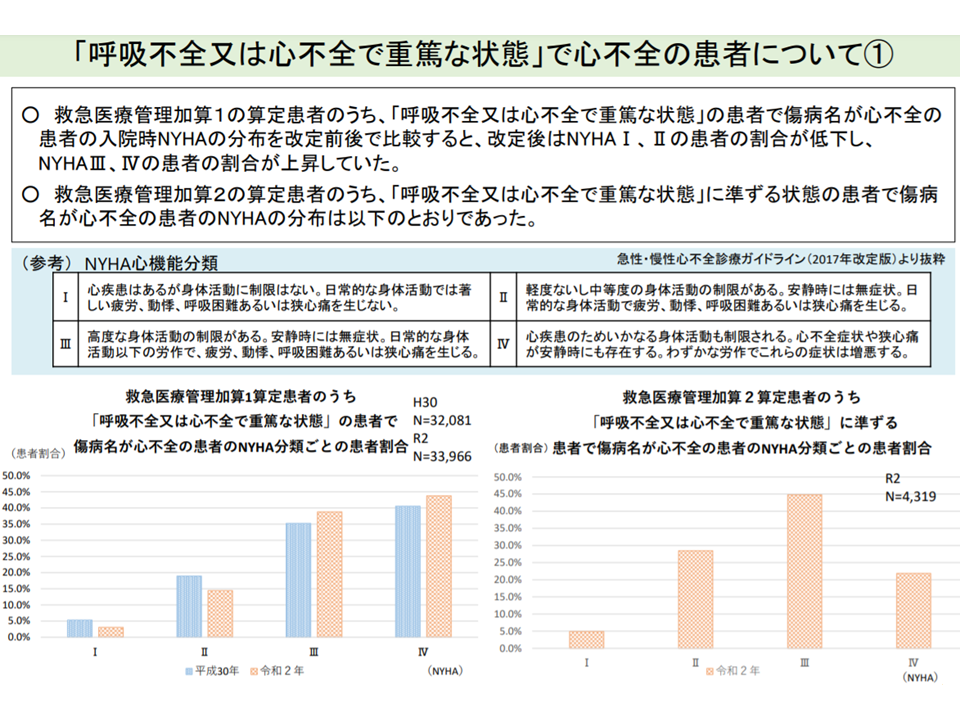
NYHA分類I(身体活動の制限なし)にもかかわらず「心不全で重篤」として救急医療管理加算1を算定するケースは、2020年度改定後に減っている(その1)(入院医療分科会(1)3 210827)
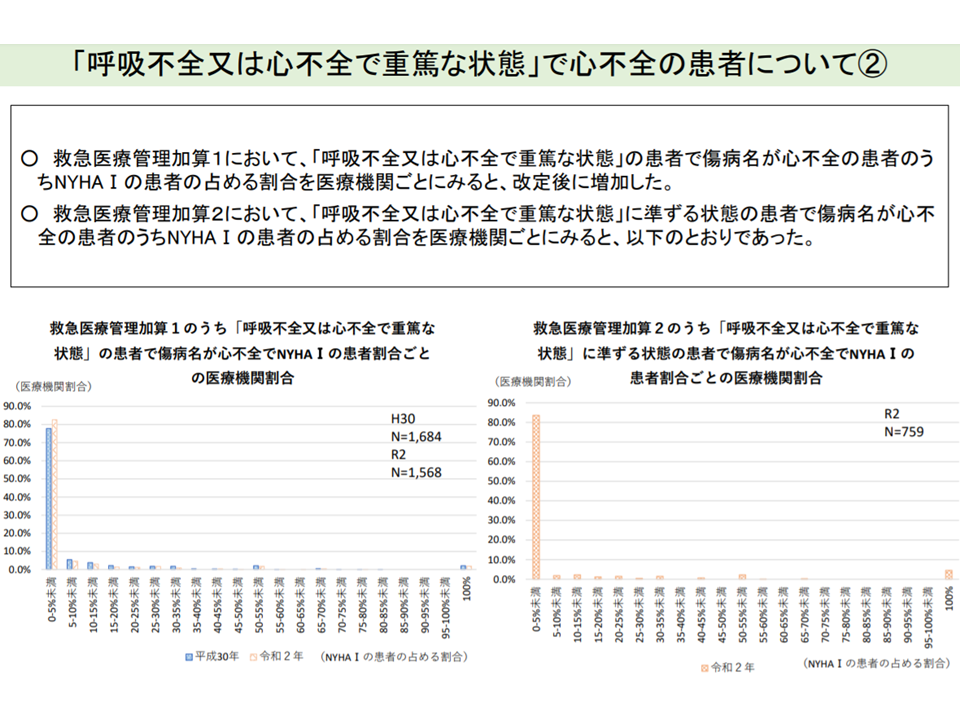
NYHA分類I(身体活動の制限なし)にもかかわらず「心不全で重篤」として救急医療管理加算1を算定するケースは、2020年度改定後に減っている(その2)(入院医療分科会(1)4 210827)
この点、井原裕宣委員(社会保険診療報酬支払基金医科専門役)は「審査のバラつきがあることは事実だが、入院から3日以内の治療・処置内容の記載がなされていることなどから、徐々に改善しており、医療機関からの疑義申し立てなどは減ってきていると思う。国保連と支払基準で審査基準を揃えるような調整も進めている」とコメントしています。
上記のリハビリについての指摘があるように、救急医療管理加算の基準明確化・定量化によって「審査のバラつき」がすべて解消されるわけではありません(減少するとは見込まれる)。おそらく中医協とは別の場で「審査基準の統一」など、根本的な議論を進める必要があるでしょう。
なお、関連して山本委員は「審査基準を統一した場合、『最も厳しい都道府県に合わせる』ことになりはしないか。その場合、比較的軽度な救急搬送患者を多く受け入れる2次救急病院のモチベーションを下げてしまいかねない(こうした病院が救急患者を受け入れなくなれば、3次救急がパンクしてしまう)。そうした点への配慮も必要である」と付言しています。
このほか中間とりとめとめでは、▼短期滞在手術等基本料の見直し(利用が極めて低調な基本料2の在り方、基本料3への新規手術等の組み入れなど)▼入退院支援加算や認知症ケア加算、早期の栄養介入などの推進▼医療資源の少ない地域に配慮した評価(診療報酬の柔軟措置)―なども盛り込まれています(関連記事は
。
近く中医協・基本小委に報告され、そこで示された意見、さらに2021年度調査結果等を合わせて、入院医療分科会で、さらに技術的検討を進めます。その後、11月上旬までには最終取りまとめを行い、それを踏まえて中医協・総会で「入院医療改革」に向けた議論が本格化します。
【関連記事】
回リハ病棟ごとにADL改善度合いに差、「リハの質に差」か?「不適切な操作」か?―入院医療分科会(5)
心電図モニター管理や点滴ライン3本以上管理など「急性期入院医療の評価指標」として相応しいか―入院医療分科会(4)
一部のDPC病棟は「回復期病棟へ入棟する前の待機場所」等として活用、除外を検討すべきか―入院医療分科会(3)
ICUの看護必要度においてB項目は妥当か、ICU算定日数を診療実態を踏まえて延長してはどうか―入院医療分科会(2)
救急医療管理加算、加算1・加算2それぞれの役割を踏まえながら「対象患者要件」の明確化・厳格化など検討していくべき―入院医療分科会(1)
高齢化・コロナ感染症で在宅医療ニーズは増大、量と質のバランスをとり在宅医療提供を推進―中医協総会(2)
コロナ禍の医療現場負担考え小幅改定とすべきか、2025年度の地域医療構想実現に向け大胆な改定とすべきか―中医協総会(1)
1泊2日手術等の「短手2」、4泊5日手術等の「短手3」、診療実態にマッチした報酬へ―入院医療分科会(3)
【経過措置】の療養病棟、あたかも「ミニ回リハ」のような使われ方だが、それは好ましいのか―入院医療分科会(2)
入退院支援加算等の最大のハードルは「専従の看護師等確保」、人材確保が進まない背景・理由も勘案を―入院医療分科会(1)
後発品の信頼性が低下する中でどう使用促進を図るべきか、不妊治療技術ごとに保険適用を検討―中医協総会(2)
医療従事者の働き方改革、地域医療体制確保加算の効果など検証しながら、診療報酬でのサポートを推進―中医協総会(1)
かかりつけ薬剤師機能、ポリファーマシー対策などを調剤報酬でどうサポートすべきか―中医協総会
回リハ病棟でのADL評価が不適切に行われていないか、心臓リハの実施推進策を検討してはどうか―入院医療分科会(2)
入院料減額されても、なお「自院の急性期後患者」受け入れ機能に偏る地域包括ケア病棟が少なくない―入院医療分科会(1)
かかりつけ医機能・外来機能分化を進めるための診療報酬、初診からのオンライン診療の評価などを検討―中医協総会(2)
感染症対応とる医療機関を広範に支援する【感染対策実施加算】を恒久化すべきか―中医協総会(1)
2020年度改定で設けた看護必要度IとIIの基準値の差は妥当、「心電図モニター管理」を含め患者像を明確に―入院医療分科会(2)
急性期入院の評価指標、看護必要度に加え「救急搬送や手術の件数」「ICU設置」等を組み合わせてはどうか―入院医療分科会(1)
2022年度診療報酬改定に向け「入院医療改革」で早くも舌戦、「看護必要度」などどう考えるか―中医協総会
大病院の地ケアでpost acute受入特化は是正されているか、回リハ病棟で効果的リハ提供進む―入院医療分科会(3)
適切なDPC制度に向け、著しく「医療資源投入量が少ない」「自院の他病棟への転棟が多い」病院からヒアリング―入院医療分科会(2)
看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
不妊治療の方法・費用に大きなバラつき、学会ガイドライン踏まえ「保険適用すべき不妊治療技術」議論へ―中医協総会(3)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)





