オンライン資格確認、全国の医療機関等で患者の薬剤情報確認を10月から本格運用―社保審・医療保険部会(3)
2021.9.24.(金)
オンライン資格確認等システムの準備が順調に進んでおり、この10月20日(2021年10月20日)から本格運用を開始。準備が整った医療機関では、マイナンバーカードを活用して保険診療を受けられることになる。オンライン資格確認等システムの導入・マイナンバーカードの普及が重要な鍵となる―。
マイナンバーカード・被保険者証(保険証)の両方を持参せずに医療機関を受診した場合などには、患者が10割負担し、後日精算することとなる―。
オンライン資格確認等システムの本格運用とあわせて、薬剤情報を全国の医療機関等で確認できる仕組みが稼働し、安全・効率的な医療提供が期待される―。
9月22日の社会保障審議会・医療保険部会では、こういった点の確認も行われました(関連記事はこちらとこちら)。

9月22日に開催された「第145回 社会保障審議会医療保険部会」
目次
オンライン資格確認等の準備完了は全医療機関等の5.6%(9月上旬)にとどまっている
公的医療保険制度(健康保険制度)は、加入者(被保険者)が保険料を納めてそれをプールし、病気やケガなどの保険事故に遭遇した際に手厚い給付(年齢や所得に応じて医療費の7-9割を給付、さらに高額療養費制度などによる手厚い給付も行われる)が行われる仕組みです。
医療保険に加入していない人にはこうした給付が行われない(全額自己負担となる)ので、医療機関等の窓口で「患者がどの医療保険に加入しているのか」を被保険者証(保険証)で確認することが求められます(資格確認)。しかし、「A社に勤務していたサラリーマンが、退職後にも在職中の被保険者証(保険証)を返還せずに使用して診療を受ける」などの事例が少なからず生じています(1か月当たり30万―40万件)。
現状では、正確な資格確認は「医療機関がレセプト請求を行い、審査支払機関(社会保険診療報酬支払基金・国民健康保険団体連合会)で審査をする時点」でなされるため、こうした事態が生じてしまうのです。この場合、多くは「別の医療保険に加入する他者が分担して負担する」こととなっています(無関係者な者の医療費負担を押し付けられている格好)。
そこで、医療機関等を受診した時点で、窓口で迅速・簡易かつ正確に「当該患者が医療保険に適切に加入しているか」を確認できる【オンライン資格確認等システム】が導入されます。資格確認は例えば次のような流れで行われます。
▼患者が、健康保険被保険者証機能を持つ「マイナンバーカード」を医療機関等窓口のカードリーダーにかざす
↓
▼医療機関等のパソコン端末から、オンラインで社会保険診療報酬支払基金(支払基金)・国民健康保険中央会(国保中央会)のデータに「当該患者がどの医療保険(健康保険組合や国民健康保険など)に加入しているのか」を照会し、回答を得る
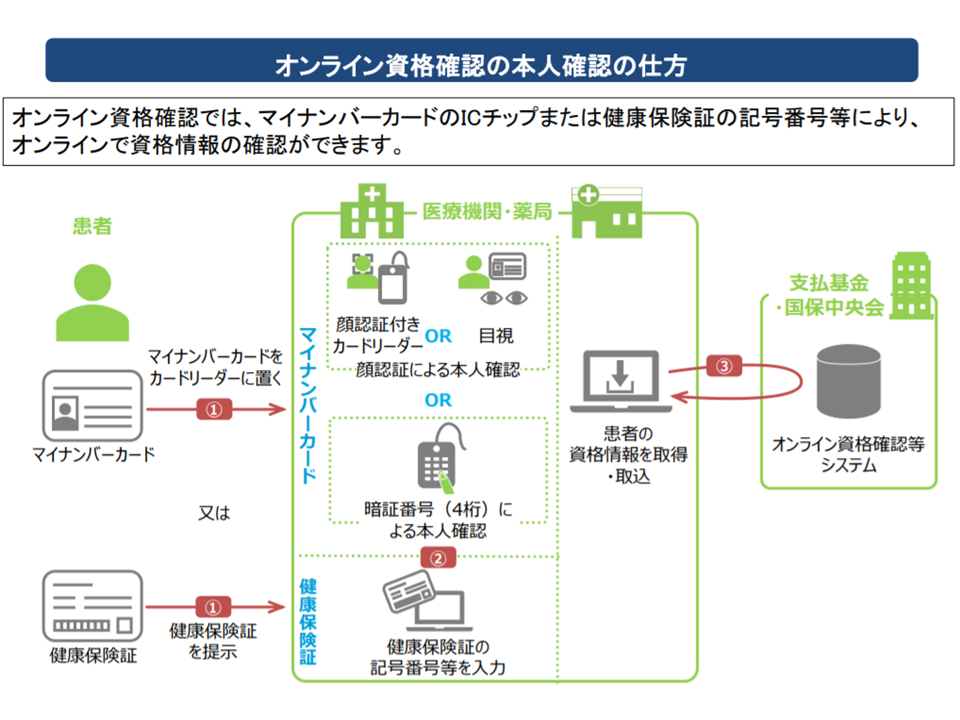
オンライン資格確認における本人確認の仕組み(医療保険部会4 191225)
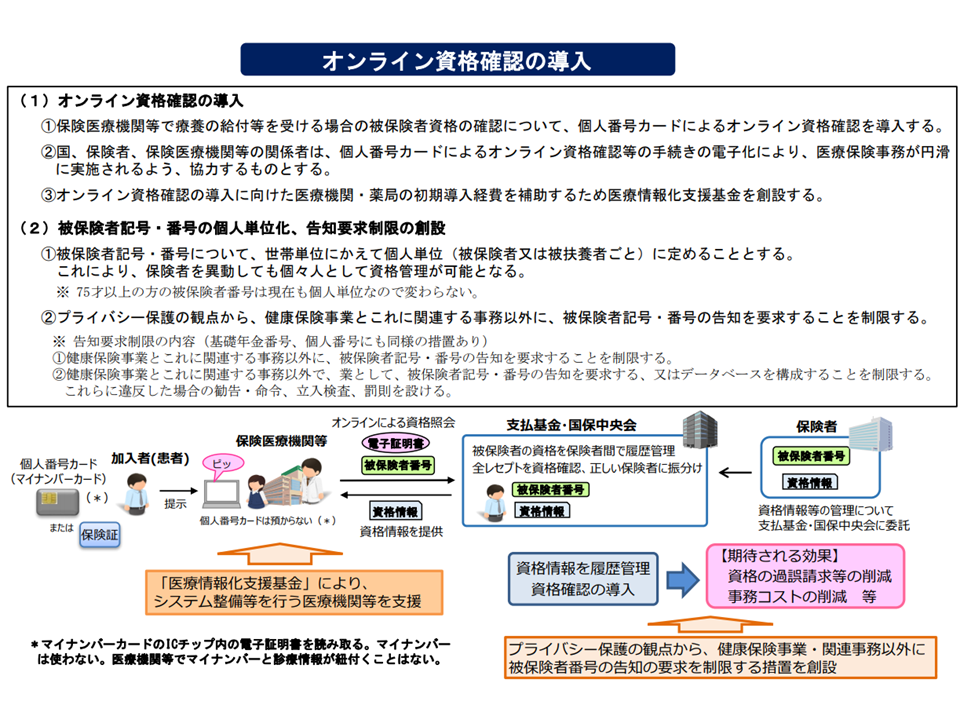
オンライン資格確認システムの概要(健康・医療・介護情報利活用検討会1 200518)
当初は「2021年3月下旬からのオンライン資格確認等システムを本格導入する」予定でしたが、▼医療機関等の準備が当初予定通りに進んでいない(カードリーダーシステムの普及遅れ、医療機関等のシステム改修遅れ、世界的は半導体不足によるパソコン等調達の遅れなど)▼システムの根幹となるデータの精度に問題がある(個人番号の入力誤りや、データ様式の違い(例えば「-」の有無)など)―といった課題が明らかになっため、本格運用は「遅くとも10月から」に延期(関連記事はこちらとこちら)。今般、その予定どおり「10月20日から本格運用が開始される」ことが厚生労働省から報告されました。
ただし、オンライン資格確認等システムの準備(顔認証付カードリーダーシステム、対応パソコン等の準備)が完了している医療機関は、9月12日時点で1万2894施設で、全体の5.6%にとどまっています(病院:1125施設(病院全体の13.6%)、医科診療所:4091施設(医科診療所全体の4.6%)、歯科診療所:2919施設(歯科診療所全体の4.1%)、薬局:4759施設(調剤薬局全体の7.6%)。
また、マイナンバーカードの健康保険証利用登録は、カード交付数の10.9%となっています。カード交付は人口の37.9%であり、健康保険証利用可能なマイナンバーカードの保有者は人口の4.1%にとどまっていることが分かります。
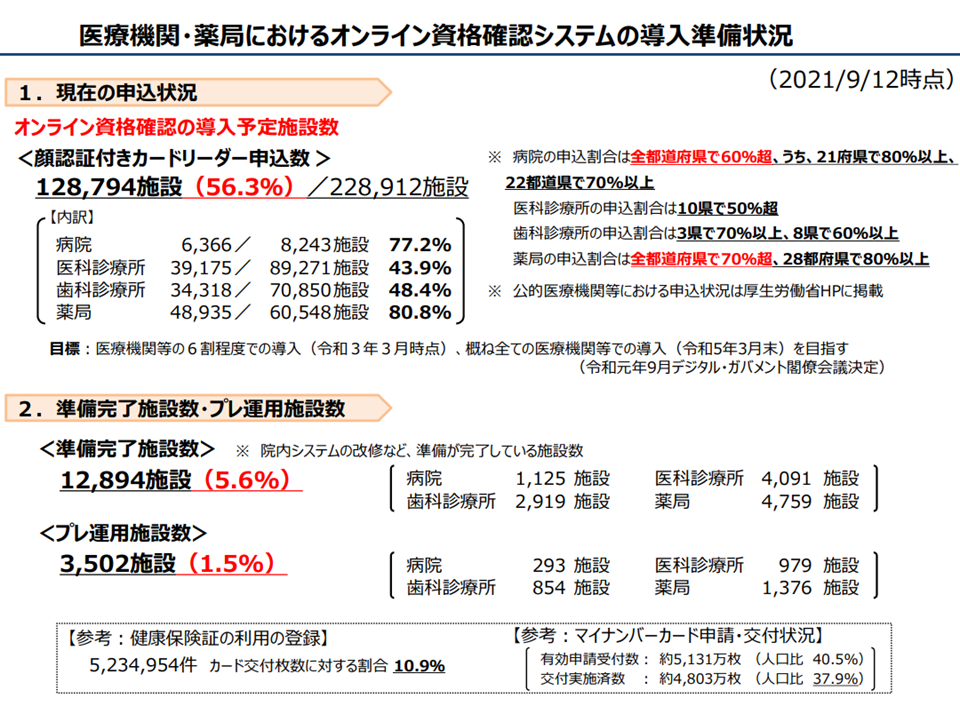
オンライン資格確認等システムの準備状況(医療保険部会(3)1 210922)
9月上旬の数字であり、10月20日の本格運用開始までに拡大が見込まれますが、マイナンバーカードを健康保険証として使用し、オンライン資格確認が行われるのは、一部の医療機関・国民にとどまることは間違いありません。このため、藤井隆太委員(日本商工会議所社会保障専門委員会委員)や佐野雅宏委員(健康保険組合連合会副会長)、石上千博委員(日本労働組合総連合会副事務局長)らは「医療機関側の準備、マイナンバーカードの普及に向けて特段の努力を行うべき」旨の檄を飛ばしています(例えば、被保険者証(いいわゆる保険証)からマイナンバーカードへの一元化など)。
厚労省も、準備を進めるのと同時に、「マイナンバーカードでの受診が可能な医療機関・薬局に関する情報」を様々な形で広報・周知していく考えを強調しています。後述するように「マイナンバーカードで保険診療を受けられると思い、被保険者証(保険証)を持たずに受診したところ、当該医療機関がマイナンバーカードに対応していなかった」ようなトラブルの発生を防ぐためです。
マイナンバー・保険証ともに受診しない場合など、患者が10割負担し、後日精算に
ところで、現在の被保険者証(保険証)による医療機関受診でも生じることですが、「マイナンバーカードを忘れて医療機関を受診してしまった」ようなイレギュラーケースに、どう対応するかが医療機関にとっては悩みどころです。こうしたイレギュラーケースへの対応方法を次のように整理しました。
▽マイナンバーカードも被保険者証も持たずに医療機関を受診した場合
→現在の被保険者証持参忘れと同様に「一時的に患者が10割分を医療機関に支払い、後日、被保険者資格を医療機関で確認した上で自己負担割合に応じた額(7割分等)を患者に返す」対応とする(医療機関等において、把握している資格情報等により、後日精算とはしない運用も可能)
▽カードリーダーの故障などでマイナンバーカードの読み取りができない場合
→予備のカードリーダーを使う、あるいは患者の被保険者証で資格情報を確認し、負担割合に応じて手続きをする
→この対応ができない場合には、コールセンターに連絡し、資格確認(システム障害・大規模災害時)機能で対応する(氏名(またはカナ氏名)、生年月日、性別、住所(部分指定可能)、保険者名により検索し、資格確認を行う)
▽転職等により保険者を異動した 直後に医療機関で受診した場合
▼マイナンバーカードで受診し、保険者等の手続きが未完了で「無効」となる場合
→医療機関においては、新保険者発行の保険証を有していないかを確認し、有している場合には保険証情報に基づき自己負担分を請求する。 有していない場合には10割を請求し、後日精算とする(これまでの紙保険証を発行するまでのタイムラグと同じ扱い)
▼新たな被保険者証で受診するが、審査支払機関等の手続きが未完了で「該当資格なし」となる場合
→医療機関等においては、提示された保険証情報に基づき請求を行う
「10割負担は患者に酷である」との指摘もありますが、基本的に。現在の「紙ベースの被保険者証」においても、持参忘れの場合には「10割負担→後日精算」との対応が図られており、「サービスが悪化する」わけではない点に留意が必要です。
なお、上述のように「マイナンバーカードで保険診療を受けられると思い、被保険者証(保険証)を持たずに受診したところ、当該医療機関がマイナンバーカードに対応していなかった」ようなケースでは、「10割負担→後日精算」となってしまいます。こうした事態が生じないよう、厚労省では「マイナンバーカードでの受診が可能な医療機関・薬局に関する情報」を様々な形で広報・周知するとともに、広く患者・国民に「当該情報を確認してから医療機関を受診する」よう周知する考えです。
患者の薬剤情報を全国の医療機関等で把握できる仕組みなども、この10月から稼働
またオンライン資格確認等システムの本格運用と時を同じくして、▼薬剤情報(この9月(2021年9月)診療分以降)▼特定健診情報(2020年度実施分以降)―を、患者・国民自身が確認できる(マイナポータル)仕組みが稼働します(2021年10月より)。あわせて薬剤情報に関しては、患者の同意の下に全国の医療機関・薬局での確認も可能となります(関連記事はこちら)。

医療機関等で、また患者自身が薬剤情報を確認することが、この10月(2021年10月)から可能となる(医療保険部会(3)2 210922)

患者・国民が自身の特定健診情報を確認することが、この10月(2021年10月)から可能となる(医療保険部会(3)3 210922)

医療機関等で患者の薬剤情報を確認することが、この10月(2021年10月)から可能となる(医療保険部会(3)4 210922)
例えば薬剤に関しては、A薬を使用している患者にはB薬は投与できない(禁忌)などといった相互作用を勘案して投与することが必要です。しかし、患者が自身の服用薬剤をすべて把握し、正確に受診した医療機関に申告できれば良いですが、そうしたケースは稀です。とりわけ認知機能が低下した高齢者、さらに意識が消失・混濁した状態で救急搬送された患者などでは、薬剤情報を患者から把握することは不可能と考えられます。
その際、患者にこれまでに投与された薬剤情報(レセプト情報から抽出)を全国の医療機関等で参照可能となれば、禁忌薬剤の投与などを避け、安全かつ効率的な医療提供が行えることになります。ただし、薬剤情報は機微性の高い個人情報ゆえ、「患者が受診の都度に情報にアクセスしてよいかどうかを判断する」ことになります(救急等では別の仕組みを設けている)。
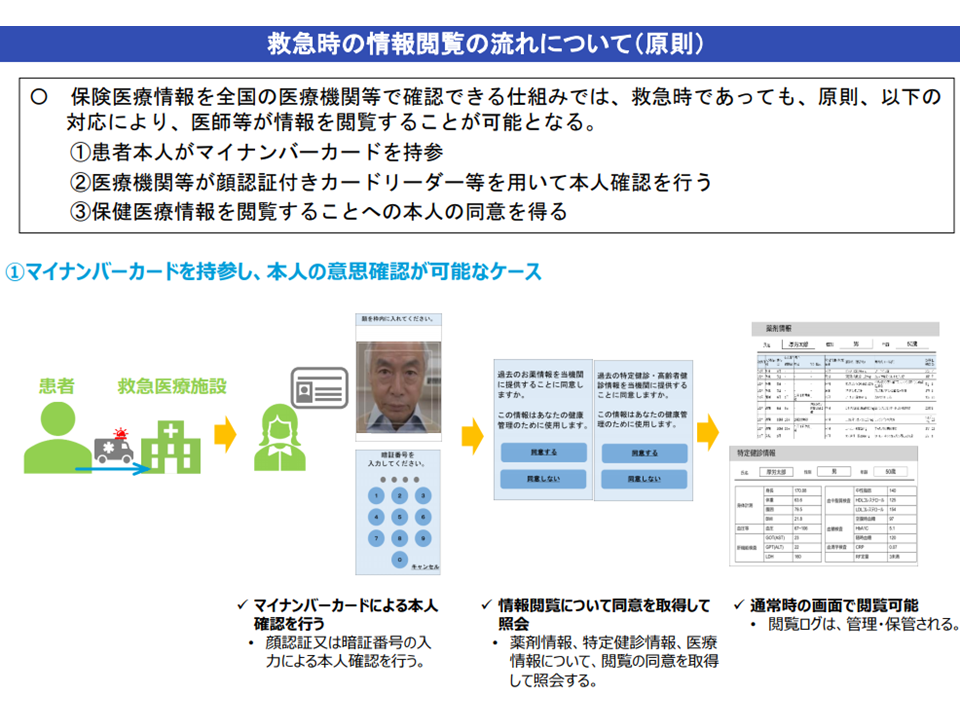
救急患者でも情報共有の意思確認が原則である(健康・医療・介護情報利活用検討会2 201106)
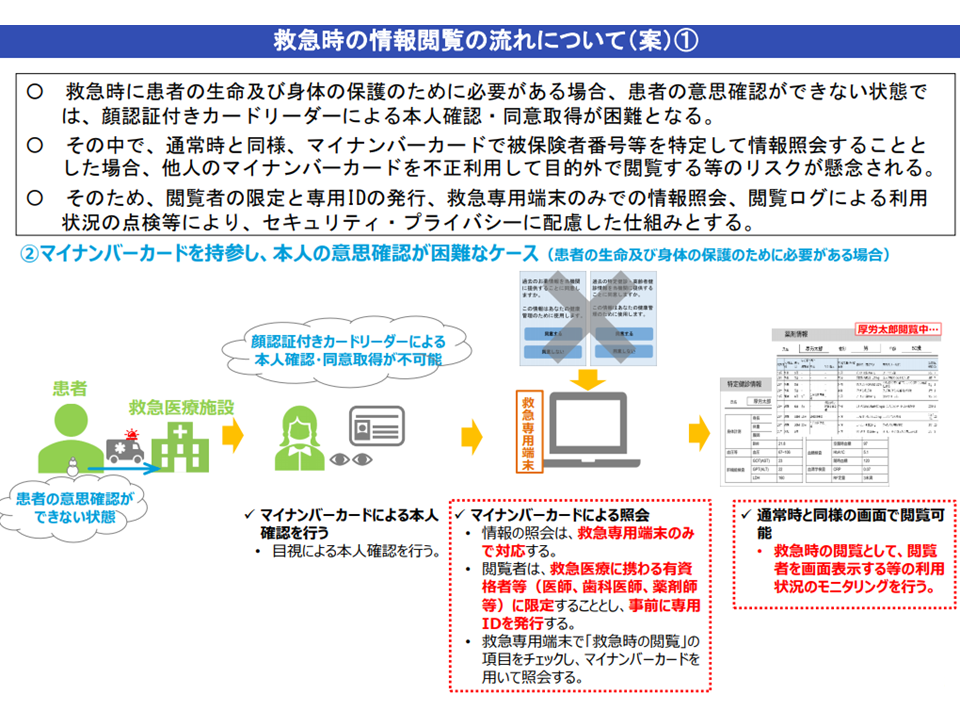
救急患者がマイナンバーカードを保持しているケース(健康・医療・介護情報利活用検討会3 201106)
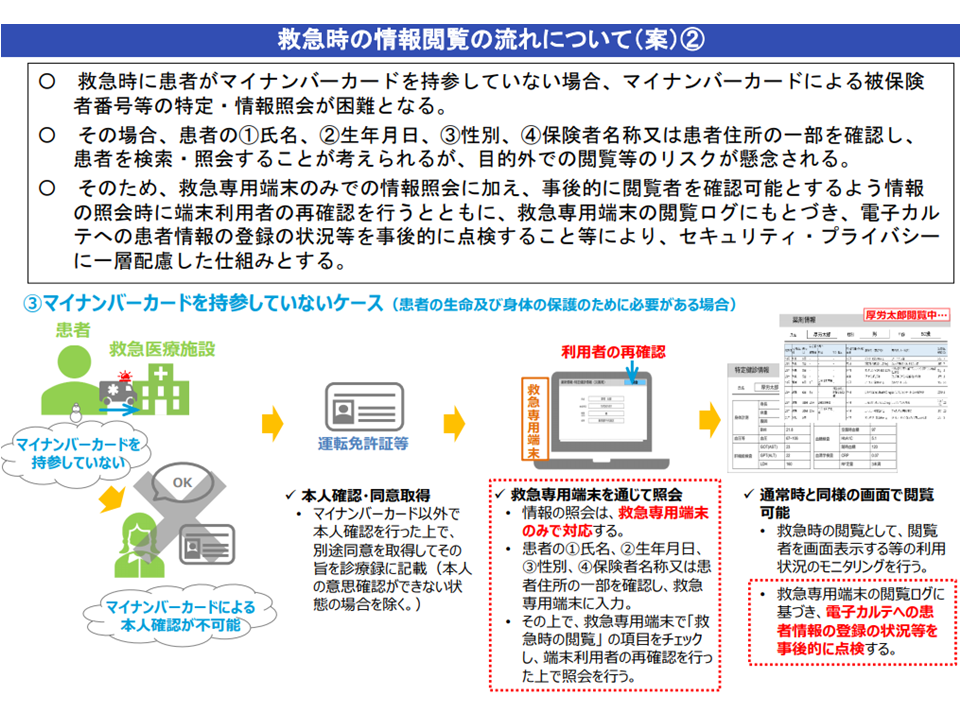
救急患者がマイナンバーカードを保持していないケース(健康・医療・介護情報利活用検討会4 201106)
なお、薬剤・特定健診情報は「将来に向けて蓄積」され、薬剤であれば2021年8月診療分より前、特定健診であれば2021年度より前の情報をこの仕組みで把握することはできません。
【関連記事】
コロナ感染症等に対応可能な医療体制構築に向け、2022年度診療報酬改定でもアプローチ―社保審・医療保険部会(2)
2021年度に入っても患者数・医療費はコロナ流行前の水準に戻っていない―社保審・医療保険部会(1)
全国の病院で患者情報確認できる仕組み、電子カルテ標準化など「データヘルス改革」を強力に推進―健康・医療・介護情報利活用検討会
オンライン資格確認等システムの本格稼働に向け、急ぎ「カードリーダーの機種選定」を―厚労省
全国の病院で患者情報確認できる仕組み、電子カルテ標準化など「データヘルス改革」を強力に推進―健康・医療・介護情報利活用検討会
診療日数補正を行うと、2020年7-11月「医療費全体は前年同月比1-2%減」で推移―社保審・医療保険部会(2)
オンライン資格確認等システムの本格運用延期、10月までプレ運用続けデータ精度向上等に努める―社保審・医療保険部会(1)
オンライン資格確認等システム、「3月下旬の本格稼働」スケジュールに変更なし―社保審・医療保険部会(2)
オンライン資格確認等システム、まず「国の補助の範囲内」で導入を進めてはどうか―日病・相澤会長
オンライン資格確認等、ベンダーからの「補助額を超える高額見積もり」がハードルに―四病協
オンライン資格確認等システムの円滑導入に向け、システムベンダー等は「納得感のある適切な見積もり」提示を―社保審・医療保険部会
患者データの全国医療機関・薬局での共有、機微性の高さ踏まえた慎重な制度設計・運用を—社保審・医療保険部会
全体で見れば、5月→6月→7月→8月と患者数・医療費は順調に回復―社保審・医療保険部会
紹介状なし患者の特別負担拡大、一定所得以上の後期高齢者の2割負担論議を確認―社保審・医療保険部会
紹介状なし外来受診患者の特別負担、対象病院の拡大・金額引き上げ等を了承―社保審・医療保険部会
後期高齢者の窓口負担2割化、現役世代の「負担増抑制効果」の視点で見ると、最大でもわずか2%強にとどまる―社保審・医療保険部会(2)
紹介状なし患者の特別負担拡大、「初・再診料相当額の保険給付からの控除」には医療提供サイドが反対―社保審・医療保険部会(1)
後期高齢者の窓口負担2割導入、「現在の自己負担が4500円-1万3500円の人」では緩和措置も―社保審・医療保険部会(2)
紹介状なし患者の初診料等相当を保険給付から控除、初診時の特別負担は7000円程度に増額へ―社保審・医療保険部会(1)
紹介状なし大病院受診患者への「定額負担」、後期高齢者の窓口負担などの議論続く―社保審・医療保険部会(2)
休日補正を行うと、コロナ禍でも5月→6月→7月と患者数・医療費は増加―社保審・医療保険部会(1)
広範囲の健診データを医療保険者に集約し、効果的な予防・健康づくりを可能とする法的枠組みを整備—社保審・医療保険部会
マイナンバーカードの保険証利用で、患者サイドにもメリット—社保審・医療保険部会(3)
不妊治療、安全性・有効性を確認し「できるだけ早期」に保険適用—社保審・医療保険部会(2)
新型コロナの影響で未就学児の医療機関受診が激減、受診日数はほぼ半減—社保審・医療保険部会(1)
オンライン資格確認で使用可能なカードリーダー、医療機関等が3機種から選択—社保審・医療保険部会
2021年からのオンライン資格確認等システム、支払基金サイトへ登録し情報収集を—社保審・医療保険部会
2021年からのオンライン資格確認、カードリーダー等端末は支払基金が一括購入し医療機関へ配付―社保審・医療保険部会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
医療機関等で患者の薬剤・診療情報を確認できる仕組み、電子カルテ標準化に向けた方針を固める―健康・医療・介護情報利活用検討会
電子カルテの標準化、全国の医療機関で患者情報を確認可能とする仕組みの議論続く―健康・医療・介護情報利活用検討会
「健康・医療・介護情報共有方針」固まる、全国の医療機関等で薬剤・手術等の情報共有可能に―健康・医療・介護情報利活用検討会
「レセ情報とレセ以外情報」をセットで格納・共有し、効果的かつ効率的な医療提供の実現を―健康・医療・介護情報利活用検討会
全国の医療機関間で、患者の「薬剤情報」「手術情報」など共有できれば、救急はじめ診療現場で極めて有用―医療等情報利活用ワーキング
電子カルテ標準化や国民への健康情報提供(PHR)など一体的に議論し、夏までに工程表まとめる―健康・医療・介護情報利活用検討会
電子カルテの標準化、まず「電子カルテの将来像」固め、それを医療情報化支援基金の補助要件に落とし込む―医療情報連携基盤検討会
2019年度予算案を閣議決定、医師働き方改革・地域医療構想・電子カルテ標準化などの経費を計上
異なるベンダー間の電子カルテデータ連結システムなどの導入経費を補助―厚労省・財務省





