【リハビリ・栄養・口腔連携体制加算】や【救急患者連携搬送料】など、取得・算定率改善に向けた要件見直し論議を―入院・外来医療分科会(4)
2025.5.28.(水)
【リハビリテーション・栄養・口腔連携体制加算】が設けられたが、「土日祝日のリハビリスタッフ確保」が難しい点を踏まえた見直しが必要ではないか—。
【救急患者連携搬送料】の取得率改善に向けた要件見直し論議とともに、「転送患者を受けた医療機関」へのインセンティブ(受け入れに係る報酬)論議なども行ってはどうか—。
5月22日に開催された診療報酬調査専門組織「入院・外来医療等の調査・評価分科会」(以下、入院・外来医療分科会)には、こういった状況報告・議論も行われました(急性期入院医療に関する記事はこちら、DPC改革に関する記事はこちら、ICUなど高度急性期入院医慮鵜に関する記事はこちら)。
療養病棟における中心静脈栄養実施と経腸栄養に係る加算との関係なども分析していく
入院・外来医療分科会では、2024年度の前回改定を受けた「入院医療・外来医療の現状」に関する調査を行い、その結果を踏まえて「入院医療・外来医療に関する診療報酬の技術的な検討」を実施します。5月22日の入院・外来医療分科には、この調査結果も報告されました。結果は極めて膨大ですが、例えば次のような点が目立ちます。
【入院料全般・共通】
▽身体拘束を最小化するための指針策定状況は2024年11月時点で90.9%、身体的拘束の実施・解除基準の策定状況は同じく90.1%(関連記事はこちら)
▽身体的拘束を予防・最小化するための具体的な取り組みとしては、「身体的拘束実施の態様・時間、その際の患者の心身の状況ならびに緊急やむを得ない理由の記録」83.8%、「指針の作成・周知」73.7%、「身体的拘束最小化チームの設置」72.9%などが多い
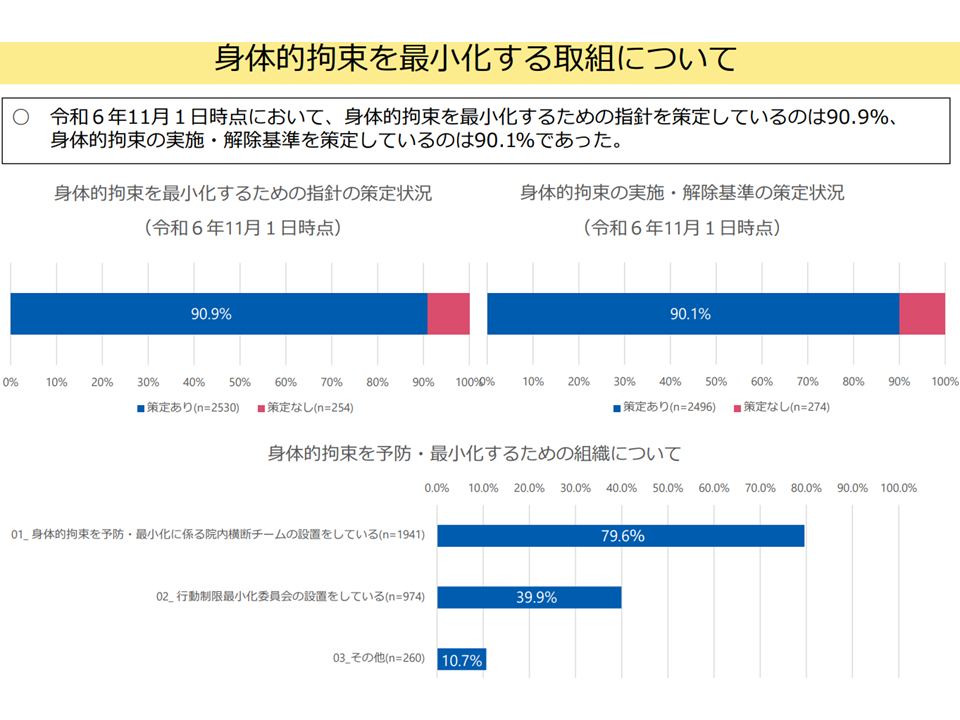
身体拘束最小化に向けた取り組みの状況(入院・外来医療分科会(4)1 250522)
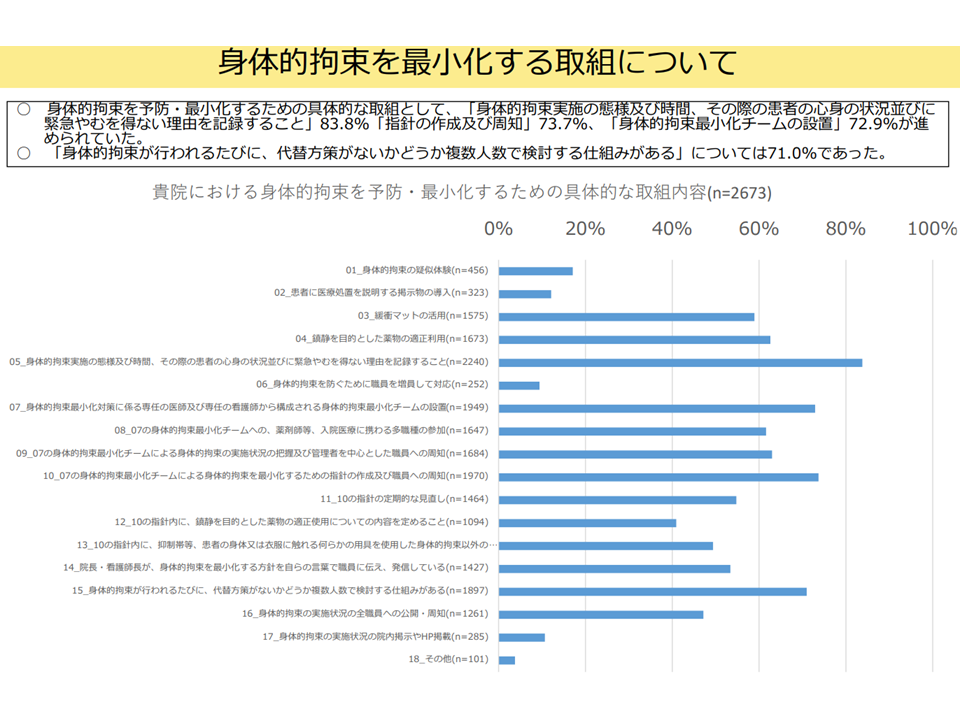
身体拘束最小化に向けた具体的な取り組み内容(入院・外来医療分科会(4)2 250522)
【急性期入院医療】
▽急性期一般入院料を届け出ている医療機関の重症度、医療・看護必要度の該当患者割合は、入院料1:必要度Iで33.5%・必要度IIで26.1%など(関連記事はこちら)
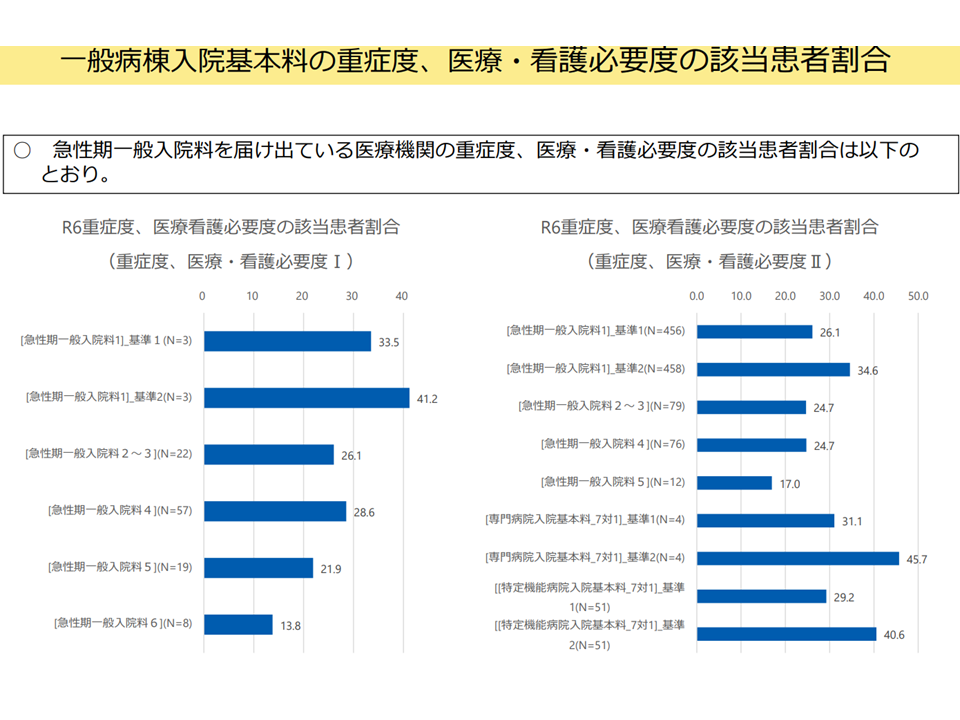
一般病棟入院料における看護必要度該当患者割合(入院・外来医療分科会(4)3 250522)
▽高度救命救急センター、救命救急センター、2次救急医療機関において【救急患者連携搬送料】の届け出は17%、ハードルとしては「救急用の自動車・救急医療用ヘリコプターによる救急搬送件数が年間2000件以上」「救急搬送に同乗するスタッフの確保」などがあがっている(関連記事はこちら)
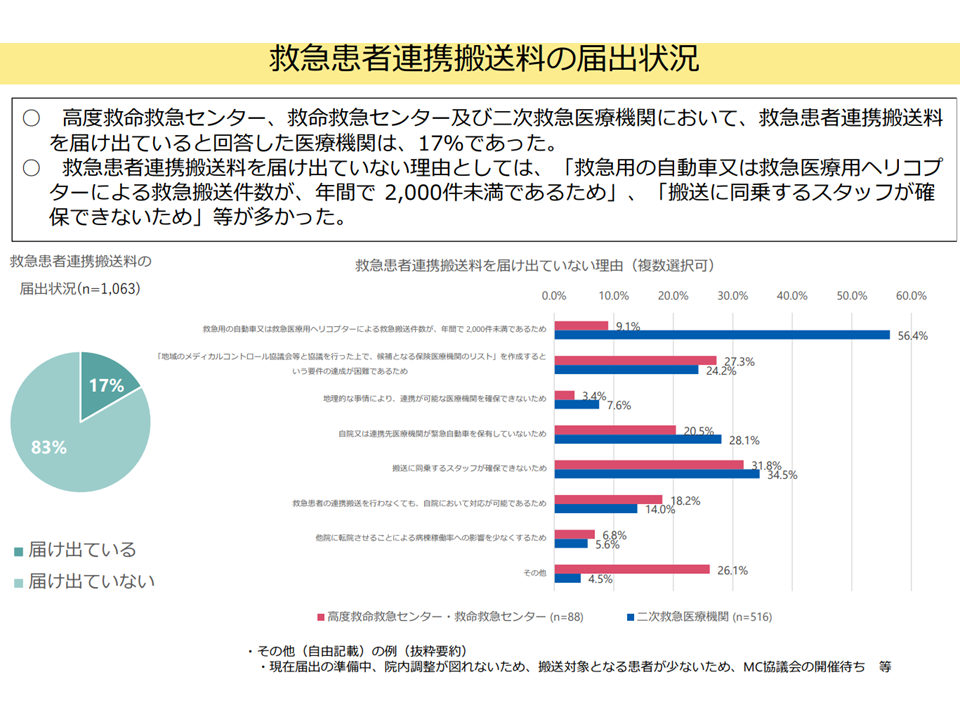
救急患者連携搬送料の状況(入院・外来医療分科会(4)4 250522)
▽【リハビリテーション・栄養・口腔連携体制加算】の届け出は9.0%、ハードルとしては「常勤専従のリハビリスタッフ2名以上配置(うち1名は専任でも可)」「土日祝日における1日あたりの疾患別リハビリテーション料の提供単位数が平日の8割以上」などがあがっている(関連記事はこちらとこちら)
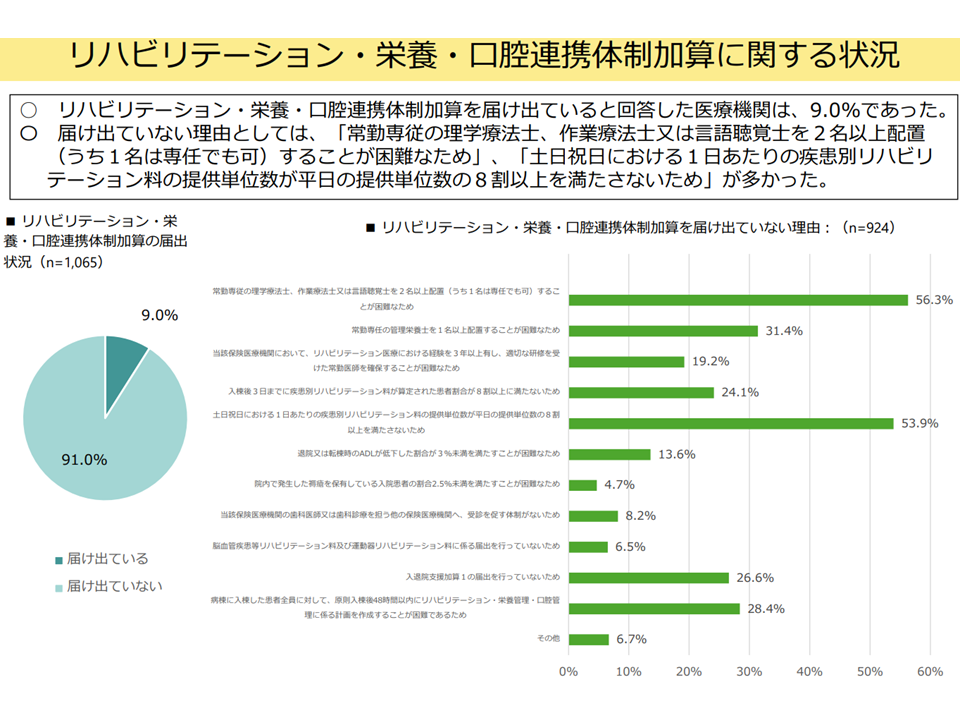
リハビリテーション・栄養・口腔連携体制加算は、急性期病院の9%でしか取得されていない(入院・外来医療分科会 250522)
【地域包括医療病棟】
▽地域包括医療病棟の施設基準について、「休日のリハビリ提供単位数」要件を満たせていない施設が約6割あった(関連記事はこちらとこちら)
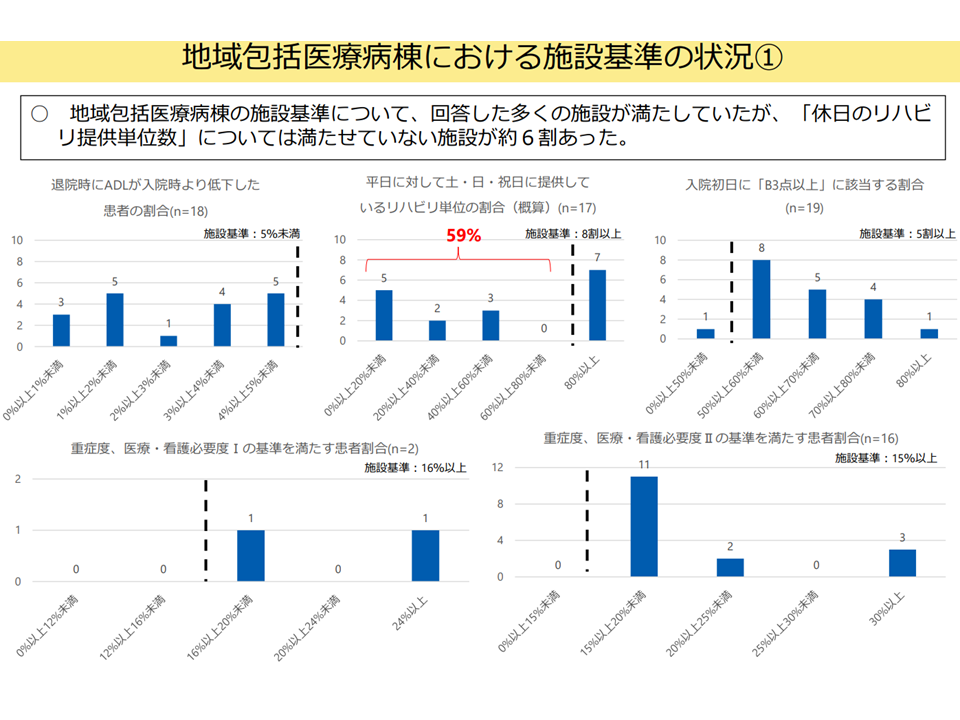
地域包括医療病棟における施設基準遵守状況(入院・外来医療分科会(4)5 250522)
【地域包括ケア病棟】
▽地域包括ケア病棟において、「自宅等からの入棟割合」は医療機関ごとにばらつきがみられる(関連記事はこちら)
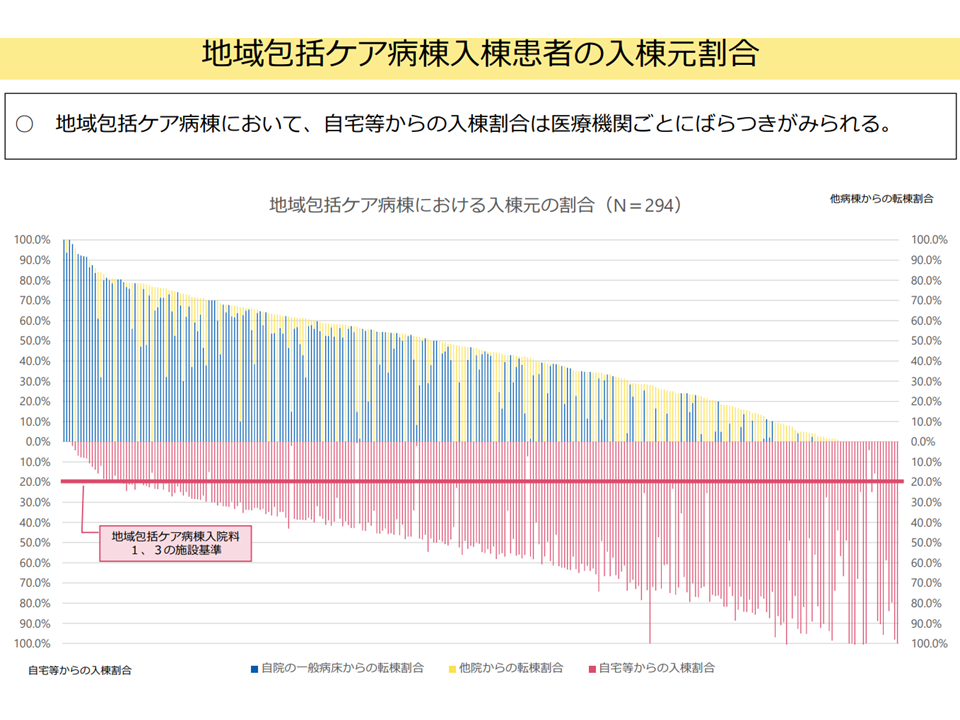
地域包括ケア病棟の自宅等からの入棟割合(入院・外来医療分科会(4)6 250522)
【回復期リハビリ病棟】
▽回復期リハビリテーション病棟入院料ごとの運動器リハビリテーション料を算定する患者の実施単位数をみると、「6単位/日以下」の患者が大部分を占めていた(関連記事はこちら)
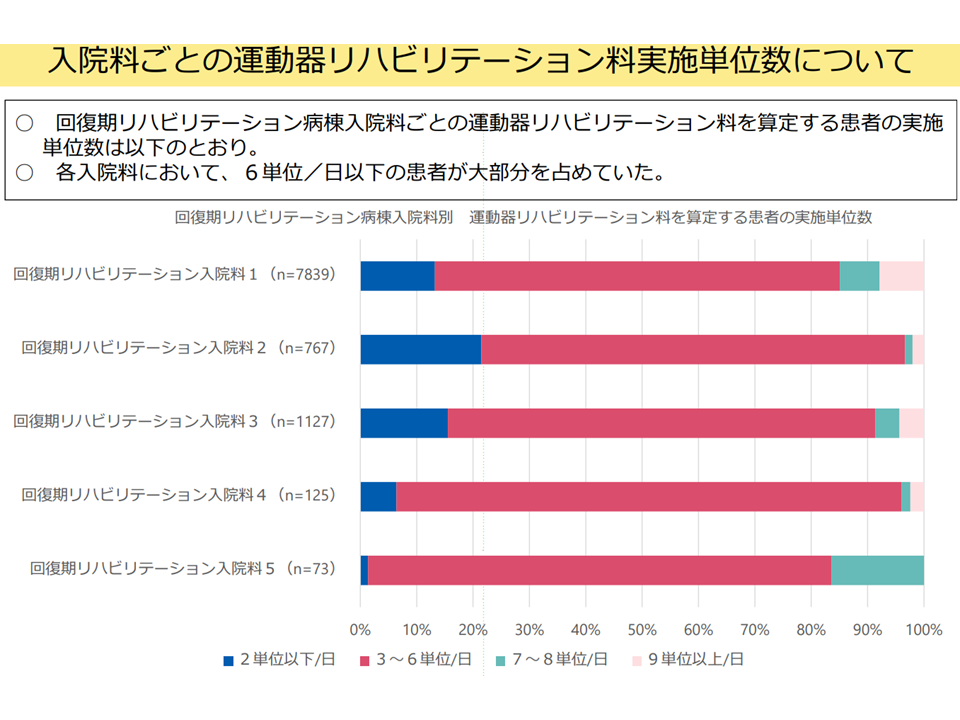
回復期リハビリテーション病棟における運動期リハビリの状況(入院・外来医療分科会(4)7 250522)
【療養病棟】
▽2024年8-10月の3か月で【経腸栄養管理加算】を算定した療養病棟を持つ医療機関は9.3%、ハードルとしては「栄養サポートチーム加算の取得」があがっている
▽【経腸栄養管理加算】を算定する療養病棟では、「中心静脈栄養の実施率が70%超」の病棟はなく、算定していない病棟の一部には「中心静脈栄養の実施率が90%超」の病棟があった(関連記事はこちら)
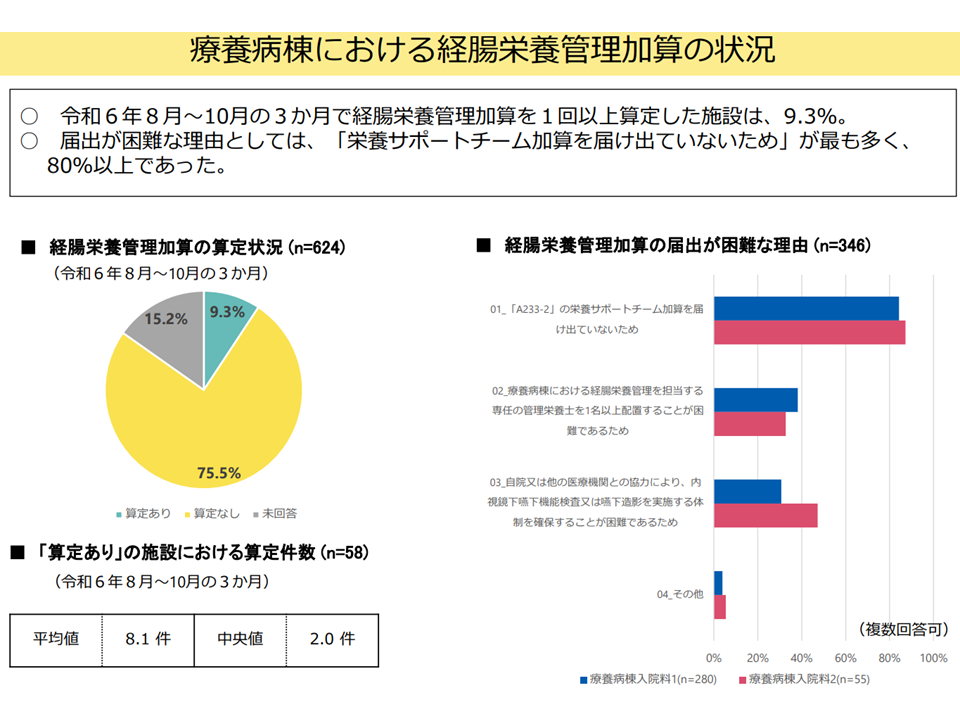
療養病棟における経腸栄養管理加算の状況(入院・外来医療分科会(4)8 250522)
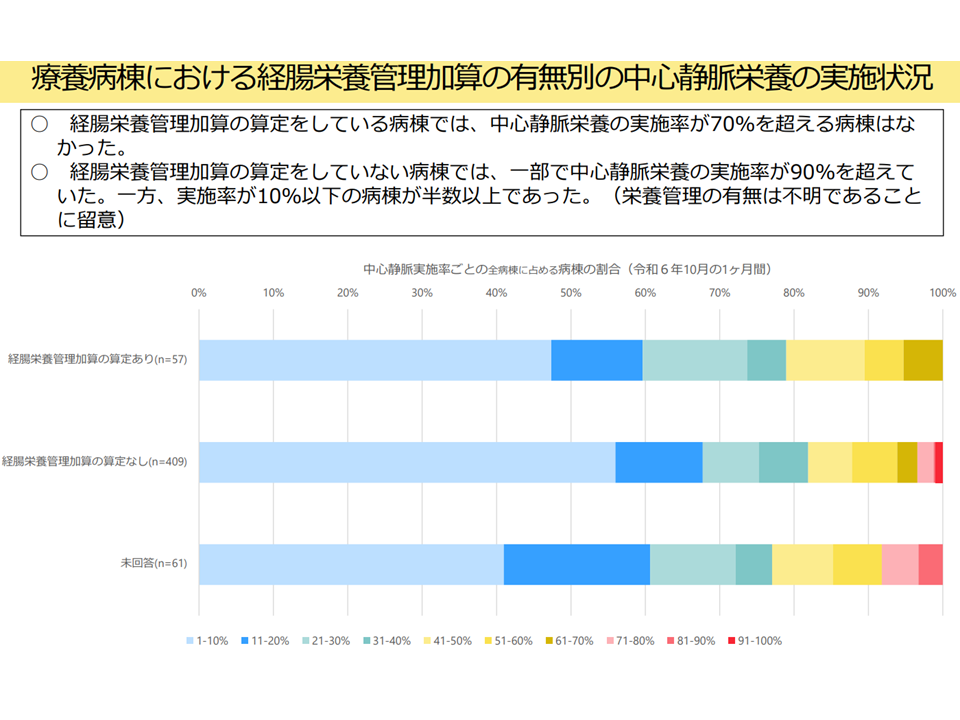
療養病棟における経腸栄養管理加算の取得の有無と中心静脈栄養の実施状況の関係(入院・外来医療分科会(4)9 250522)
【医療従事者の働き方改革】
▽宿直人数は病床規模が大きいほど多く、200床未満病院では「宿直人数1人」が67%であるのに対し、400床以上病院では「宿直人数5人以上」が74%あった(関連記事はこちら)
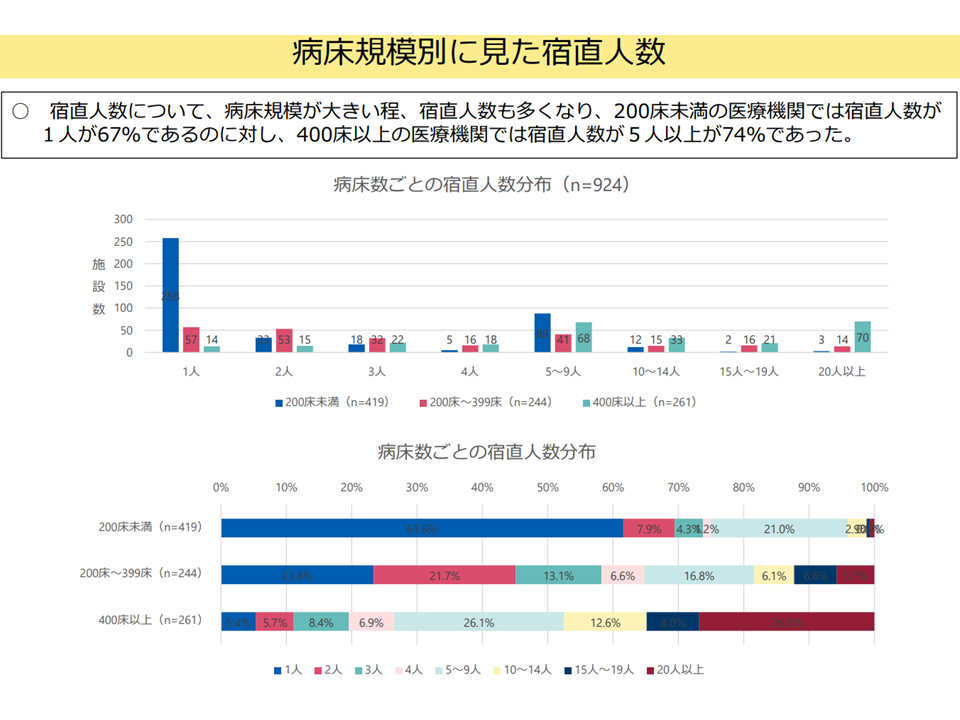
病院の規模と宿日直人数との関係(入院・外来医療分科会(4)10 250522)
▽200床未満病院では、「薬剤師求人数に対する応募者割合」が100%より低く、定員割れしており、「薬剤師求人数に対する採用者割合」は、いずれの病床規模の病院でも100%を切っている(関連記事はこちら)
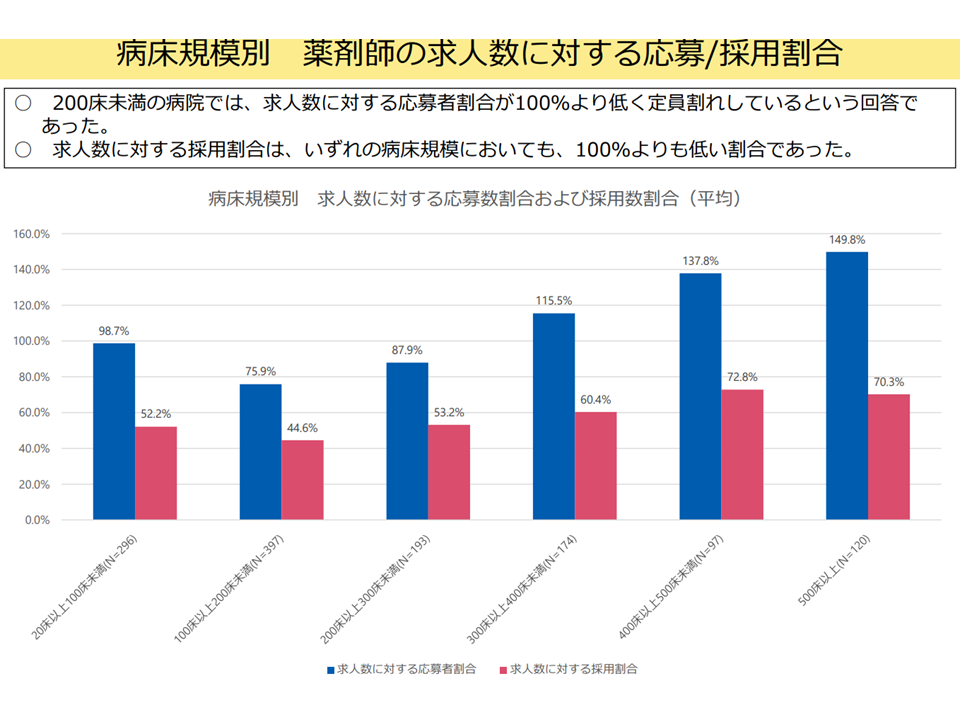
薬剤師の求人・採用の状況(入院・外来医療分科会(4)11 250522)
【外来医療】
▽診療所・許可病床200床未満の病院で【生活習慣病管理料】を算定していない理由としては、「算定対象となる患者がいない、もしくは少ない」、「療養計画書に記載する項目が多く、業務負担が大きい」、「患者に対して説明を行う時間的負担が大きい」など
▽生活習慣病について定期的に通院し、療養計画書の交付を受けた患者では、「継続的に通院し治療を受ける必要性についての理解が深まった」、「食事、運動、休養などの総合的な治療管理についての理解が深まった」などが多い
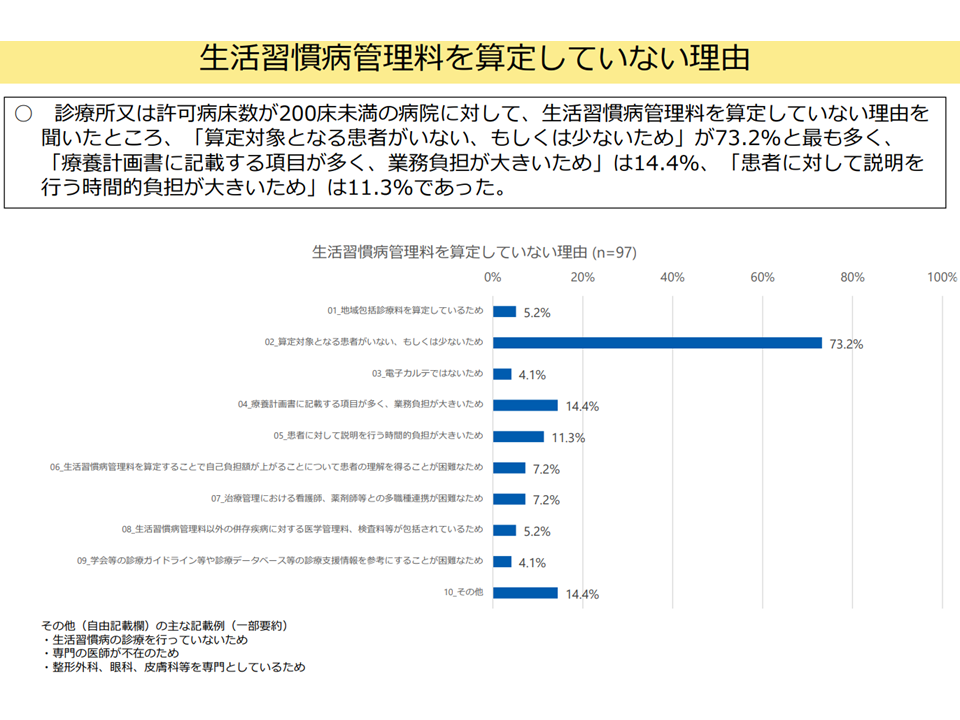
生活習慣病管理用を算定しない理由(入院・外来医療分科会(4)12 250522)
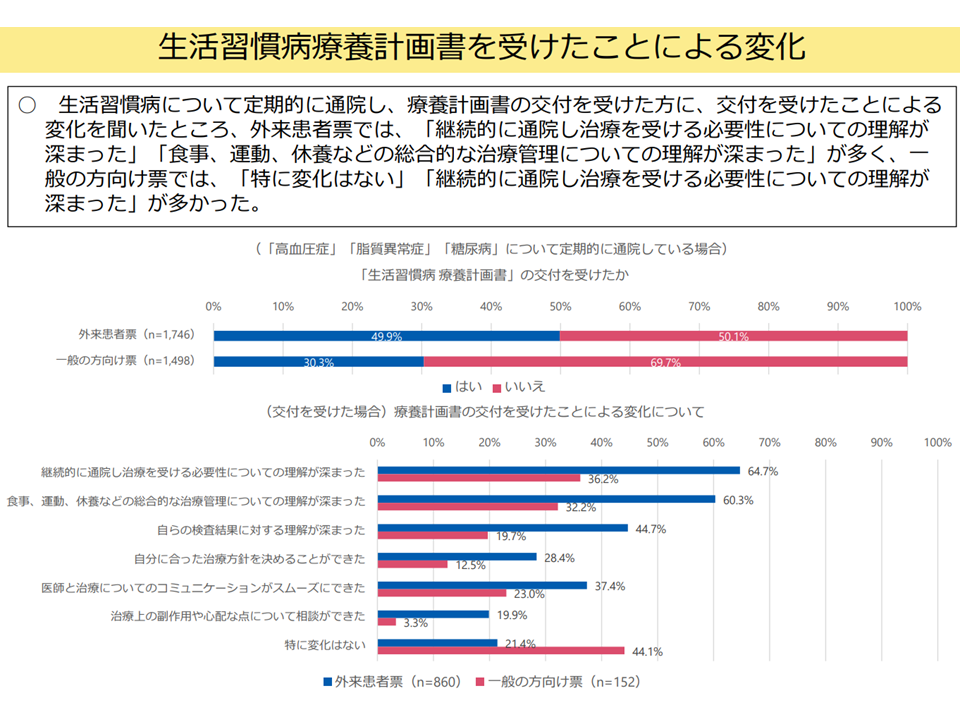
生活習慣病の療養計画書を受けたことによる患者の意識変化(入院・外来医療分科会(4)13 250522)
▽「情報通信機器を用いた診療」について、届け出の意向はあるが、行っていない理由としては「施設基準を満たすことが困難」が多く、届け出の意向なしの理由としては「患者のニーズがない・少ない」、「システム導入・運用コストが高い」、「メリットが手間やコストに見合わない」などが多い
▽医療機関におけるオンライン診療のシステム導入時の初期費用の中央値は27.5万円、月額維持費用の中央値は1万円。システム利用に係る患者からの費用徴収をしている医療機関は約29%で、徴収額の中央値は600円
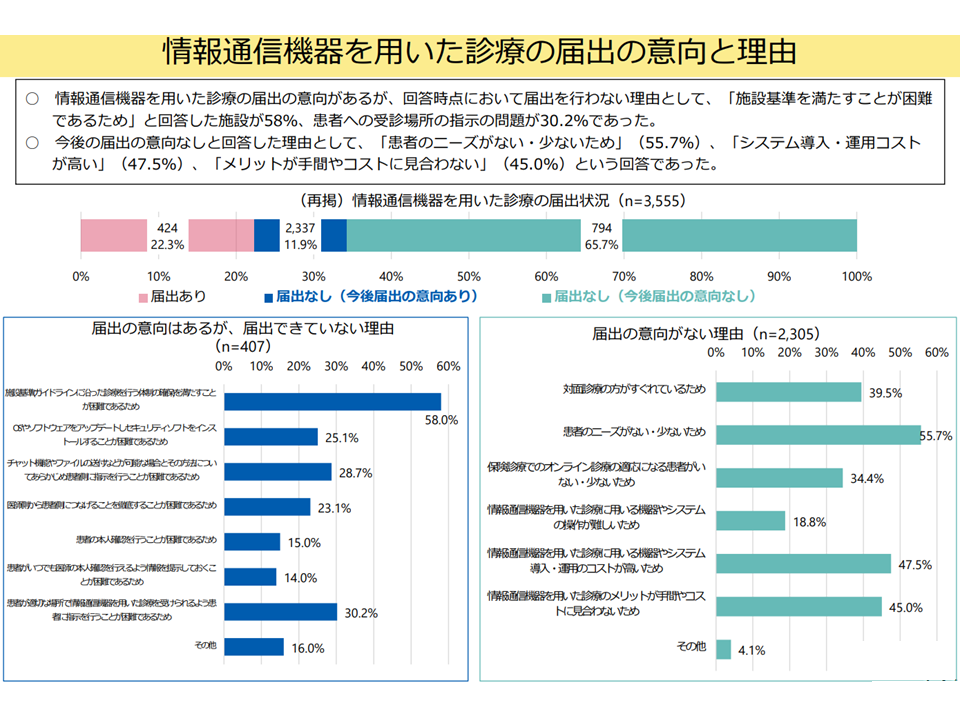
情報通信機器を用いた診療の実施意向(入院・外来医療分科会(4)14 250522)
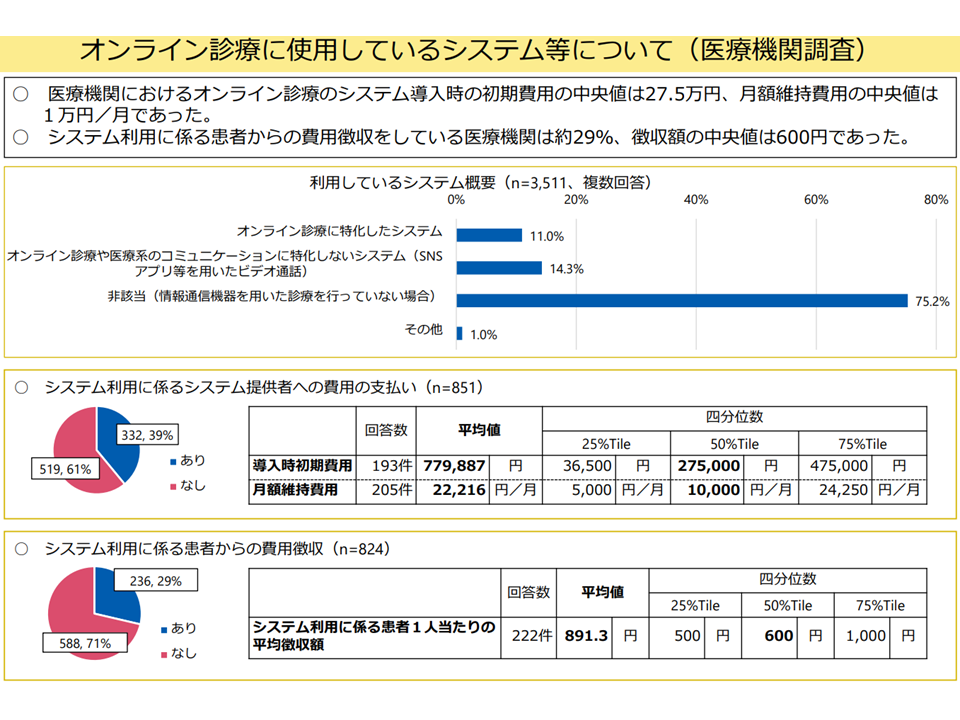
オンライン診療実施に係るコスト(入院・外来医療分科会(4)15 250522)
▽【外来化学療法診療料】の施設基準を届け出る医療機関のうち、緊急時の有害事象等の診療が可能な医療機関と連携している医療機関における連携内容としては「緊急時に入院する必要が生じた場合の受け入れ依頼」が最も多い
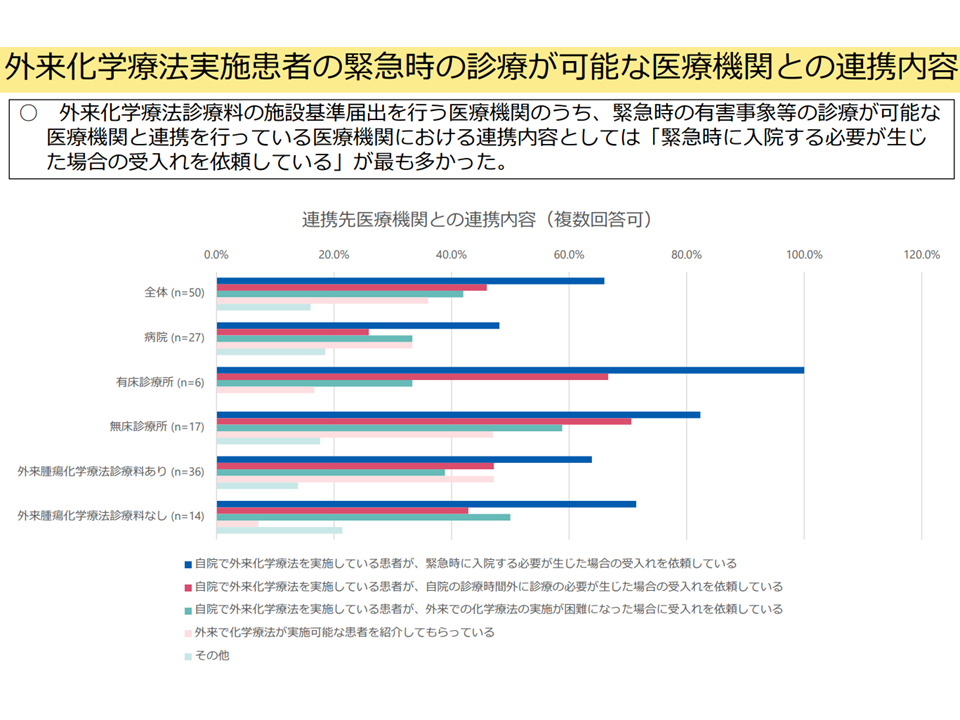
外来腫瘍化学療法診療料における医療機関連携の状況(入院・外来医療分科会(4)16 250522)
入院・外来医療分科会では、今後、こうしたデータを踏まえて「個別診療報酬の課題整理や対応方向」に関する論議を行っていきますが、委員からは早くも▼【救急患者連携搬送料】の取得率が低すぎるようだ。ハードルを確認し、必要な要件見直しを検討すべき。あわせて「転送患者を受けた医療機関」へのインセンティブ(受け入れに係る報酬)も検討すべき(井川誠一郎委員:日本慢性期医療協会副会長)▼【リハビリテーション・栄養・口腔連携体制加算】はわずか1日120点に過ぎず、これでは「土日祝日のリハビリスタッフ確保」が難しい。点数設定を考え直すべき(牧野憲一委員:旭川赤十字病院特別顧問・名誉院長、日本病院会副会長、井川委員)—などの意見が出ています。
すでに、急性期入院医療・ DPC ・高度急性期入院医療の具体論が始まっており、今後、地域包括医療病棟や地域包括ケア病棟、回復期リハビリ病棟、入退院支援加算、救急医療管理加算、外来医療などの議論に入っていきます。どういった深掘り論議が行われるのか注目が集まります。
【関連記事】
ICUを持つが「救急搬送受け入れも、全身麻酔手術実施も極めて少ない」病院が一部にあることなどをどう考えるか―入院・外来医療分科会(3)
「小規模なケアミクス病院のDPC参加」「特定病院群では急性期充実体制加算などの取得病院が多い」点をどう考える―入院・外来医療分科会(2)
新たな地域医療構想で検討されている「急性期拠点病院」、診療報酬との紐づけなどをどう考えていくべきか―入院・外来医療分科会(1)
物価・人件費等の急騰で病院経営は危機、入院基本料の引き上げ・消費税補填点数の引き上げ・ベースアップ評価料の見直しなど必要—日病
物価・人件費等の急騰で病院経営は危機、窮状を打破するため「診療報酬も含めた経営支援策」を急ぎ実施せよ—九都県市首脳会議
少子化の進展で医療人材確保は困難、「人員配置によらないプロセス・アウトカム評価の導入」を今から研究・検討せよ—日病協
物価・人件費等の急騰で病院経営は危機、入院基本料の大幅引き上げ・人員配置によらないアウトカム評価の導入などが必要—日病協
社会保障関係費の伸びを「高齢化の範囲内に抑える」方針を継続し、外来管理加算や機能強化加算の整理など進めよ―財政審
ICTで在宅患者情報連携進める在宅医療情報連携加算の取得は低調、訪看療養費1の障壁は同一建物患者割合70%未満要件—中医協(2)
2026年度診療報酬改定、診療側は「診療報酬の大幅引き上げによる病院等経営維持」を強く求めるが、支払側は慎重姿勢—中医協総会(1)
2026年度の次期診療報酬改定に向け「外科医療の状況」「退院支援の状況」「医療・介護連携の状況」などを詳しく調査—入院・外来医療分科会
リフィル処方箋の利活用は極めて低調、バイオシミラーの患者認知度も低い、医師・薬剤師からの丁寧な説明が重要—中医協(2)
2026年度診療報酬改定、物価急騰等により医療機関経営が窮迫するなど従前の改定時とは状況が大きく異なる—中医協総会(1)
2026年度の次期診療報酬改定に向け「新たな地域医療構想、医師偏在対策、医療DX推進」なども踏まえた調査実施—入院・外来医療分科会
医療機関経営の窮状踏まえ、補助金対応・2026年度改定「前」の期中改定・2026年度改定での対応を検討せよ—6病院団体・日医
2024年度診療報酬改定後に医業赤字病院は69%、経常赤字病院は61.2%に増加、「物価・賃金の上昇」に対応できる病院診療報酬を—6病院団体





