2021年度介護報酬改定に向け、介護ロボットの効果や介護医療院の状況など調査―介護給付費分科会(2)
2018.4.5.(木)
2021年度に予定される次期介護報酬改定に向けて、今般の2018年度改定の影響・効果を見極める必要がある。そのために、2018・19・20年度の3回に分けて改定の影響・効果に関する検証調査を実施することとし、まず2018年度には「介護ロボットの効果」「介護医療院におけるサービス提供」「介護老人福祉施設(特別養護老人ホーム)のリスクマネジメント」「介護老人保健施設のリスクマネジメント」など7項目を調べる―。
4月4日に開催された社会保障審議会・介護給付費分科会では、こういった方針が固まりました。近く具体的な調査内容・調査票を固め、今秋(2018年10月頃)にも調査を実施。来年(2019年)3月頃には調査結果の速報が報告される見込みです。

4月4日に開催された、「第159回 社会保障審議会 介護給付費分科会」
2018年度改定の効果を検証し、その結果を2021年度改定に活かす
介護報酬は3年に一度、診療報酬は2年に一度、大きな見直し(改定)が行われ、その大きな目的の1つとして「介護、医療現場の課題を解決し、介護・医療の質を向上させる」ことがあります。このため、ある年度の改定においては「前回の改定で、課題解決に向けて行った見直しの効果・影響はどうであったか」を見極め、それをベースに考えていくことが必要となります。「訪問看護の機能強化」を例にとれば、「機能強化を進めるために、重度者・重症者をより多く担当するステーションに加算を設ける」との改定が行われたとして、改定後に「加算の取得は十分に進んでいるか、逆に進み過ぎていないか」「加算創設によって、目的に据えたような機能強化が進んでいるか、想定とは別の方向に進んでいはしないか」を調べ、その結果をもとに「加算の継続・修正・廃止」などを検討していくのです。
例えば、想定をはるかに超えて加算取得が進んでいれば「要件が緩すぎた」可能性が伺え、想定とは異なる方向に進んでいれば「要件内容を読み間違えた」可能性が伺え、次期改定に向け、「要件の厳格化」や「異なる要件の設定」などを考えていく必要があるのです。
さらに、改定論議には時間・財源の制約などもあり、「●●まで議論したかったが、今回は○○で抑えておこう」という判断も必要となります。この場合には「次期改定に向けて●●に向けた検討をする必要がある」との宿題が残されます。
この点、2018年度介護報酬改定を議論してきた介護給付費分科会では、▼ロボット、AI、ICTなどの最新技術活用▼処遇改善加算の在り方▼訪問介護見直しの影響▼公正中立なケアマネジメント▼介護医療院への転換促進▼介護保険施設におけるリスクマネジメント―などの項目について、「2018年度改定の効果・影響を踏まえ、2021年度改定に向けて検討せよ」の宿題が出されました。
ただし、改定の内容によって効果・影響が出るまでの時間に差があります。例えば、新たな人材確保などが要件になっている項目では、効果が出るまでに一定の時間が必要となりますが、既存の人員で工夫を行うことで取得できる項目などでは、比較的短時間で効果が出てくると予想されます。また、一度だけでなく、継続的に効果の状況を追っていくことが必要な項目もあります。
そこで、2018年度改定の効果・影響については、2018年度・19年度・20年度の3回に分けて調査していくこととし、まず2018年度に次の7項目を調査することとなりました。
(1)介護保険制度におけるサービスの質の評価
(2)介護ロボットの効果
(3)居宅介護支援事業所・介護支援専門員の業務等の実態
(4)福祉用具貸与価格の適正化
(5)介護医療院におけるサービス提供事態等
(6)介護老人福祉施設における安全・衛生管理体制等の在り方
(7)介護老人保健施設における安全・衛生管理体制等の在り方
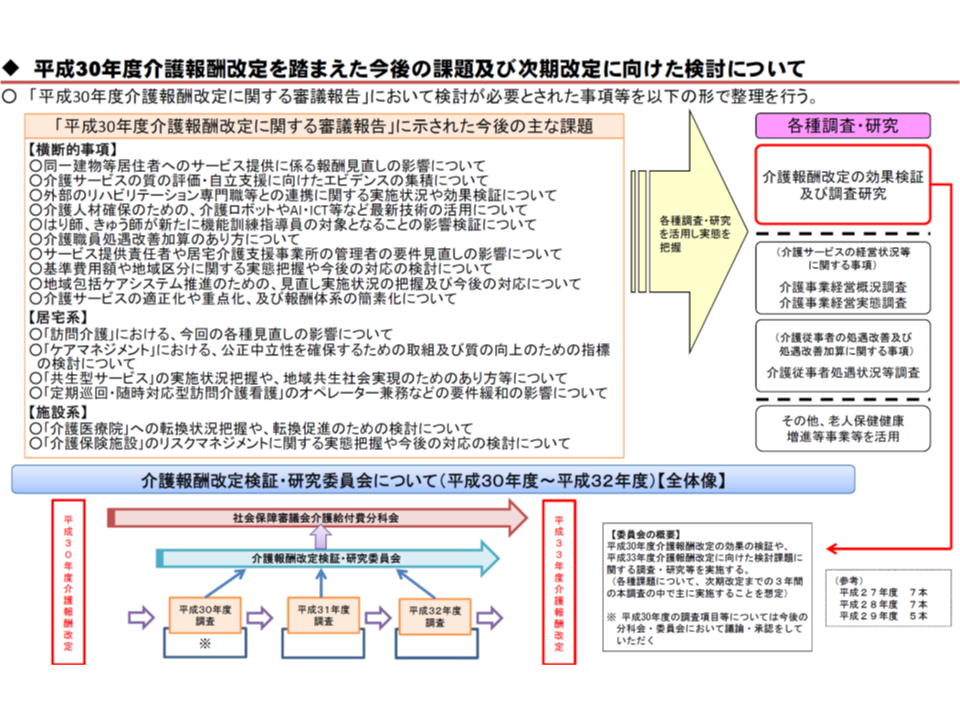
2018年度の介護報酬改定の効果・影響を調査・検証し、2021年度の次期介護報酬改定に活かす
このうち(2)の介護ロボットについては、2018年度改定で「見守り機器の導入により効果的に介護が提供できる場合について、夜勤職員配置加算の人員配置要件を緩和する」との見直しが行われました。今般の調査では、さらならロボット導入の可能性を探るために、「見守り機器等における、安全性の確保や介護職員の負担軽減・効率的な配置の観点も含めた効果」を調べることになります。
また(3)のケアマネジメントについては、「タイムスタディ調査」を実施し、ケアマネジメント現場の実態に、より密着した調査が行われる見込みです。
(4)の介護医療院については、介護医療院に転換した施設はもちろん、転換前の▼介護療養▼医療療養▼転換型老健―の全事業所を対象に「サービス提供内容」と「転換意向」を調べます。例えば、介護療養や医療療養から介護医療院に転換した場合、「医療や介護はどのように変化したのか、また変化しないのか」、「新たな『住まい機能』の充実に向けてどのような方策をとっているのか」などが浮かび上がってくることが期待されます。なお、調査時点(2018年秋)では、介護医療院への転換はそれほど進んでいないかもしれませんが、厚労省老健局老人保健課の鈴木健彦課長は「サンプル数(N)を多くすることはもちろん重要だが、1つ1つの事例を明らかにしていくことも重要と考えている」と、本調査の意義を強調しています。介護医療院は新しい介護保険施設であるため、例えば介護事業を実施していない医療療養などにとっては「未知の領域」が数多くあります。また既に介護事業を行っている介護療養にとっても「住まい機能の充実」は手探りの部分が大きいと思われます。好事例はもちろん、反面教師となる事例、失敗事例などを見ることで、今後の転換や転換支援策に活かしていくことが期待できます。
また(6)(7)は、施設入所者の「重度化」(例えば特養ホームでは新規入所は原則、要介護3以上)、「医療ニーズの多様化」(老健施設の在宅復帰に関して医療ニーズの高い者の在宅復帰を高く評価)などが進んでおり、従前には想定されなかったリスクが高くなったり、これまで以上に衛生管理に力を入れなければならなくなっている実態について、まず明らかにすることが狙いです。
この点、鈴木邦彦委員(日本医師会常任理事)は「施設類型を超えたリスクマネジメントが必要であり、両者は一本の調査とすべきである」、齋藤訓子委員(日本看護協会副会長)も「施設のリスクマネジメントの調査は一本化し、訪問系サービスのリスクマネジメント調査を行ってはどうか。訪問系サービスは、利用者の居宅で1対1となることが多く、さまざまなハラスメントが発生しているようだ。利用者の重度化も進んでおり、是非実態を調べてほしい」との要請が行われました。鈴木老人保健課長は、こうした要請を踏まえたうえで「特養ホームと老健施設では、入所者の構成も、設備・人員も異なる。2018年度には、まず、両者の違いを見る調査を行いたい」と説明しています。
いくつか注文は付いていますが、調査方針に特段の反対はなく、厚労省では具体的な調査設計を進めていきます。今秋(2018年10月頃)に調査を行い、年明け3月頃(2019年)に調査結果速報が分科会に報告される予定です。
介護療養、老健よりもケア・医療処置の必要な利用者が入所している傾向
なお、4月4日の分科会には、2015年度介護報酬改定(前回改定)の効果・影響に関する2017年度調査(2015・16・17年度の3回に分けた調査を実施)結果の確定版が報告されました。すでに、速報版は分科会に報告され、2018年度改定(今回改定)に反映されています。
速報版から確定版にかけて、少し詳細な調査結果も示されています。その中から、▼療養病床(病院)▼老健施設―のそれぞれにおけるサービス提供実態を見てみると、「施設の種類によってケア提供時間などに大きな差がある」ことが再確認できます。利用者の状態像に応じて、適切な介護保険施設を選択できているのかも含めて、今後の調査・分析にさらに期待したいところです。
▽療養病床におけるケア時間(平均):「機能強化型」がもっとも長く495.4分/人(患者)/日、25対1の「医療療養2」がもっとも短く380.6分/同。両者の差は100分超にのぼる
▼老健施設におけるケア時間(平均):「療養型・療養強化型」がもっとも長く430.9分/同だが、リハ職のケアに限定すれば「在宅強化型」でもっとも長い
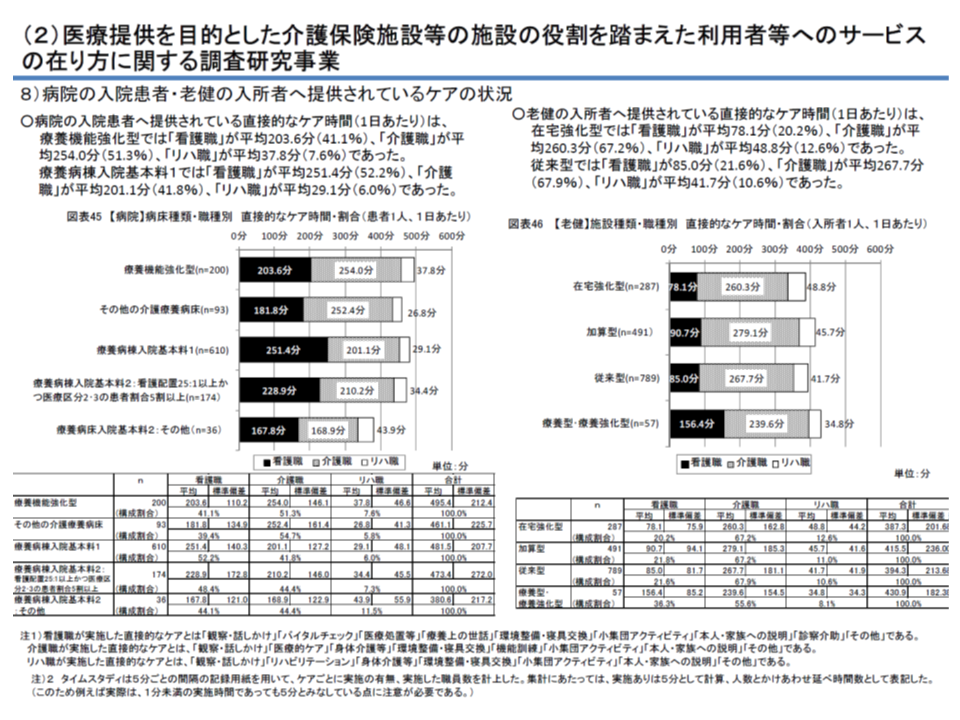
介護療養・老健のそれぞれにおけるケア時間
▽療養病床における夜間の直接的ケア時間(平均):看護職は38.2-59.9分/同、介護職は30.8-50.9分/同
▼老健施設における夜間の直接的ケア時間(平均):看護職20.2-36.8分/同、介護職は30.0-39.6分/同(全体的に療養病床よりも短い)
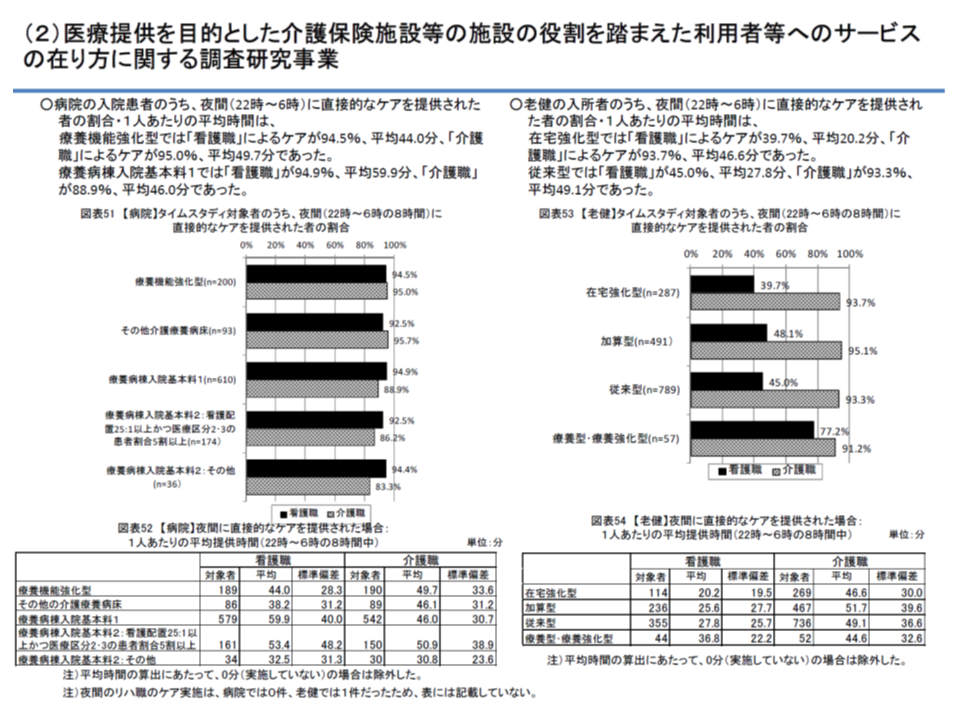
介護療養・老健のそれぞれにおける夜間の直接的ケア時間
▽療養病床における夜間の看護職による医療提供時間(平均):12.7-29.4分/同
▼老健施設における夜間の看護職による医療提供時間(平均):11.7-17.0分/同(全体的に療養病床よりも短い)
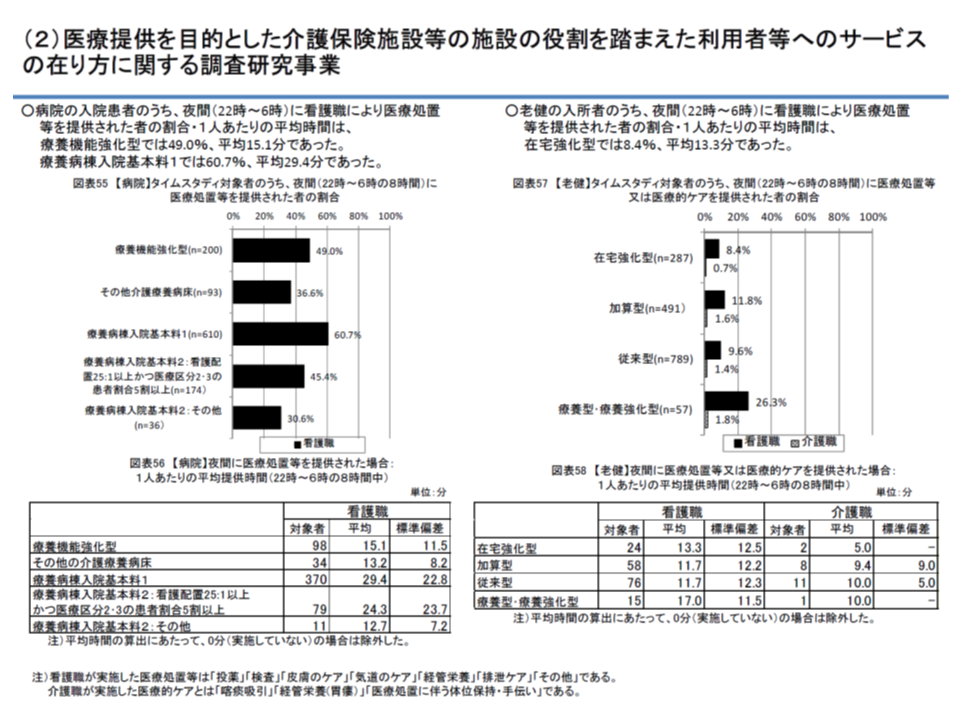
介護療養・老健のそれぞれにおける看護職の医療的処置時間
これらから、介護療養(病院)では老健施設に比べて、より高密度の医療・ケアが必要な利用者が入所していることが伺えます。介護医療院の創設により、▼介護医療院▼介護療養▼医療療養▼老健施設―で、同様なデータを収集・分析していくことが期待されます。
なお、新たな福祉用具19件(認知症老人徘徊感知機能、排尿完治、排尿予測など)、住宅改修4件(便座交換、壁の解体・造作など)が「保険収載候補」として、「介護保険福祉用具・住宅改修評価検討会」に申請されましたが、「要介護状態にない人も使用する」「安全性・有効性の検証が十分でない」「工事として小規模と言えない」などの理由で、すべて却下(保険収載されない)されています。

新たな福祉用具や住宅改修項目が申請されたが、保険収載は却下された
この点について鈴木委員は「エビデンスに基づき、より科学的に評価する仕組み」の早期創設を提唱。中央社会保険医療協議会の委員(診療側の筆頭)でもあった鈴木委員は、介護保険への収載論議等について「まだまだ感性に頼っている部分が大きい。今後介護ロボットなどが保険収載を希望してきた場合に困ることになる」と指摘しています。
【関連記事】
2017年度創設の新介護職員処遇改善加算Iで、介護職員給与は1万3660円増加―介護給付費分科会(1)
【18年度介護報酬改定答申・速報8】グループホーム入居者の「入院・再入居」を円滑に
【18年度介護報酬改定答申・速報7】医療ニーズに対応できる特定施設を手厚く評価
【18年度介護報酬改定答申・速報6】特養配置医が活躍し、看取りまで対応できる体制に
【18年度介護報酬改定答申・速報5】老健の報酬体系再編、在宅復帰機能「超強化型」を創設
【18年度介護報酬改定答申・速報4】ケアマネに新加算設け、医療機関との連携を促進
【18年度介護報酬改定答申・速報3】介護医療院への早期転換を「1日93単位の加算」で促進
【18年度介護報酬改定答申・速報2】看護体制強化加算に上位区分―介護給付費分科会
【18年度介護報酬改定答申・速報1】長時間の通所リハなど、基本報酬引き下げ―介護給付費分科会
医療機関併設型の小規模な介護医療院、人員基準を緩く―介護給付費分科会 第157回(1)





