在宅医療推進に資するエビデンス構築に向け、まず「テーマ」を検討—全国在宅医療会議ワーキング
2017.10.20.(金)
「在宅医療推進に向けて、どのようなエビデンスを集積していけばよいか」―。この点を整理するために、全国在宅医療会議ワーキングの新田國夫座長(全国在宅療養支援診療所連絡会会長)の下に、機動的なスモールグループを設ける—。
10月20日に開催された全国在宅医療会議ワーキンググループでは、こういった方針が了承されました。言わば「学識者などで構成される自主的な研究会」といった位置づけで、例えば「入院医療から在宅医療に移行するために、どのような支援が有効なのか」といったクリニカルクエスチョン(いわばテーマ)を立てることを目指します。その後、このクエスチョンに答える研究論文などを集積し「在宅医療推進に向けたエビデンス集」構築を行っていくことになりそうです。

10月20日に開催された、「第4回 全国在宅医療会議ワーキンググループ」
在宅医療のエビデンス、通常の診療ガイドラインよりも幅広い視点が必要
「患者が望めば在宅医療を受けられる」体制構築の重要性が指摘されますが、▼エビデンスに基づいた「在宅医療のメリット(QOLの向上など)」が明確に示されていない(つまり国民がメリットを感じていない)▼医療者側には「在宅医療の推進は医療費削減にある」という誤解がある▼在宅医療は小規模な組織体制で提供されており、さまざまな考え方や手法が存在する(標準化されていない)▼国民の多くは自宅で最期を迎えたいとの希望を持つが、家族の負担を考慮し、実際の入院から在宅への移行は多くない―など、さまざまな課題があります。
厚生労働省は、こうした課題の解消に向けて▽在宅医療を実効性のあるものとして推進する▽国民の視点に立った在宅医療の普及啓発を図る▽在宅医療に関するエビデンスを蓄積する―ことを目的とした「全国在宅医療会議」を昨年(2016年)7月に設置。下部組織であるワーキングループの検討も踏まえて、当面の重点分野として(1)在宅医療に関するエビデンスの蓄積(2)在宅医療に関する医療連携、普及啓発モデルの蓄積―の2本柱を打ち立てました(関連記事はこちらとこちらとこちらこちら)。
このうち(1)については、日本老年医学会などが中心となってエビデンス構築に向けた取り組みを行っています。具体的には訪問系医療に関する研究論文を整理した「在宅医療診療ガイドライン」を研究しており、近く草案を作成し、その後、外部評価やパブリックコメント募集などを経て、2018年4月に公開される予定です。
しかし、この「在宅医療診療ガイドライン」は研究論文を整理したものにとどまり、「がん診療ガイドライン」などとは相当性質が異なります。またガイドライン作成に携わる三浦久幸参考人(国立長寿医療研究センター在宅連携医療部、在宅医療・地域連携診療部部長)は、▼病院から在宅への移行期▼在宅から病院への移行期▼安定した療養期から在宅看取りへの移行期—ケアを考慮したものとはなっていないという課題があることも示されています。
さらに、ワーキンググループの鈴木邦彦構成員(日本医師会常任理事)らは「在宅医療が良いか、入院医療が良いか、という単純な構造のクリニカルクエスチョンが立てられており、誤解を招きかねない」といった指摘も行っています。

日本老年医学会で作成が進められている「在宅医療診療ガイドライン」のクリニカルクエスチョン(抜粋)
このように現在のエビデンス・ガイドラインには課題があり、厚労省医政局地域医療計画課在宅医療推進室の松岡輝昌室長は、「在宅医療のエビデンス蓄積にあたり、『各団体の取り組み』と『今後、在宅医療を推進していく上で必要なエビデンスは何か』を整理する必要があるのではないか」という論点を掲げました。上記の三浦参考人の意見を踏まえれば、在宅医療推進のために必要な「病院(入院医療)から在宅へ移行するためにどのような支援が有効か」「在宅から病院(入院医療)への移行を防止するためにどのような介入を行うべきか」といったクリニカルクエスチョンを立ててはどうか、といったイメージでしょう。
この点についてワーキンググループの飯島勝矢構成員(日本老年医学会代議員)は、「機動的な小委員会(スモールグループ)を立ち上げてはどうか」と提案し、新田座長もこれに賛同しました。新田座長の下に置かれる「自主的な研究会」といった位置づけになる見込みで、ここで例えば「クリニカルクエスチョン素案」のようなものを立て、ワーキンググループ、親会議(全国在宅医療会議)の幅広い視点で確認していく、といった流れが期待されます。在宅医療推進に向けたクリニカルクエスチョンが立てられた暁には、アンサーとなる研究論文などを集積し、「一定のエビデンス」(例えば円滑な在宅移行のためには、入院医療機関で●●の行為を行うことが望まれる、など)が確立されることになるでしょう。
ただしワーキンググループの辻哲夫構成員(東京大学高齢社会総合研究機構特任教授)は、「在宅医療においては『本人や家族の満足度の高さ』なども重要になる。通常の診療ガイドラインよりも、幅広いものとして議論してほしい」と注文を付けています。
病棟看護師による一定期間の訪問看護、病棟・訪問看護双方に極めて有用
松岡在宅医療推進室長は、今後の議論に向けて「各団体が実施する在宅医療研修について、『どういった能力が獲得できるのか』などの目標設定の違いが、受講生にとって明確か」といった問題意識も示しています。
この点、訪問看護については日本看護協会・訪問看護財団・全国訪問看護事業協会の3団体が共同・連携し、段階に応じた研修や定着策などを行っていることが齋藤訓子構成員(日本看護協会副会長)から報告されました。例えば、「訪問看護とは何か?」と漠然と考えている看護師には日本看護協会が「訪問看護入門プログラム」(2日間コース)が用意されています。その後、「訪問看護に携わりたい」と具体的な希望を持つようになった看護師には日本訪問看護財団が240時間の「訪問看護研修ステップ1」を受けることが推奨されます。看護師の多忙さを考慮しe-ラーニング形式で受講できるような配慮もなされています。さらに実際に訪問看護に従事する看護師のスキルアップを目的としたトピック研修が日本訪問看護財団や全国訪問看護事業協会によって行われ、日本看護協会では「専門家」となる認定看護師の認定も行っています。
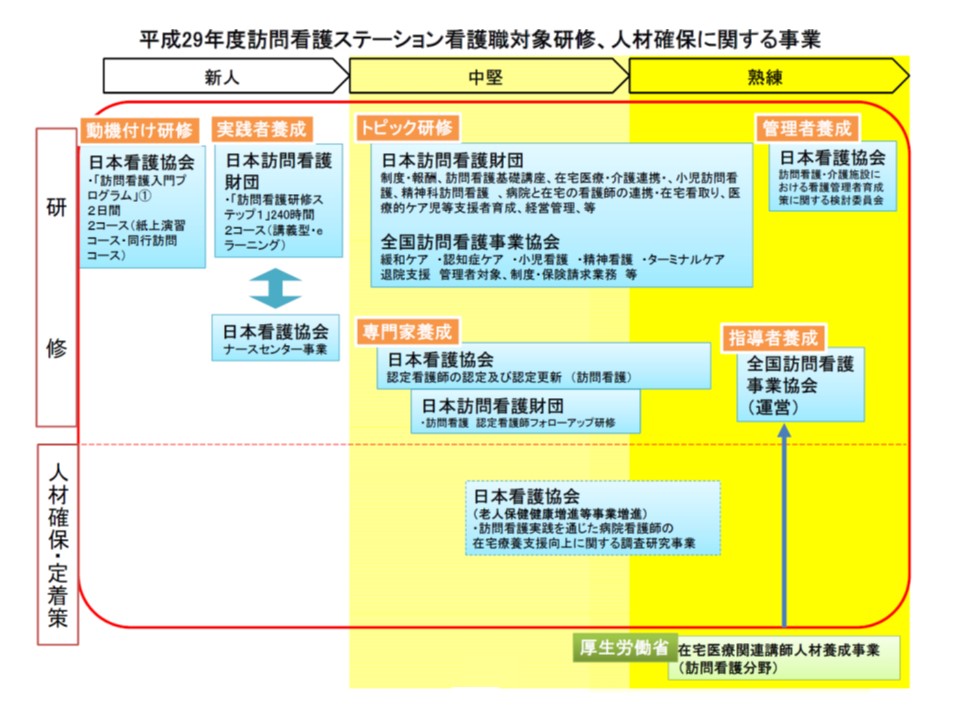
日本看護協会・訪問看護財団・全国訪問看護事業協会が連携・分担し、訪問看護に携わる看護師の研修・定着を実施している
こうした連携がさまざまな医療関連団体の間で行われることで、在宅医療や訪問看護などに従事する医療者の裾野を広げていくことになると期待されます。この点について鈴木構成員は「各団体での研修ももちろん重要だが、市区町村レベルでは各団体は一体である」と強調。中でも地区レベルまで組織化されている「地域医師会」が中心となって効果的・公立的な研修を実施していくことが重要と提案しています。
なお、齋藤構成員は「病棟の看護師が、地域の訪問看護ステーションに一定期間出向するモデル事業」の有効性を改めて述べました。病棟看護師にとっては、訪問看護の現場を知ることで「この時点でもう退院できるのか」と知ることができ、退院支援・退院調整をより円滑に行うことが可能になります。また訪問看護ステーションにとっては最新の看護技術などを学ぶことができ、訪問看護の質向上が図られます。いわゆる「看看連携」が各地で進むことが期待されます(関連記事はこちらとこちら)。
厚労省が「在宅医療の地域別データ集」を拡充
10月18日のワーキンググループでは、松岡在宅医療推進室長から▼在宅医療連携モデル構築のための実態調査(2018年に調査実施予定、現在は対象地域の選定中)▼人生の最終段階における医療の普及・啓発に関する自治体の取り組み実態調査結果▼在宅医療に係る地域別データ集の拡充―についても報告が行われました。
このうち「地域別データ集」は、厚労省ホームページにおいて全国の市区町村別に▼在宅療養支援病院の整備状況▼在宅療養支援診療所の整備状況▼訪問診療の実績▼訪問看取り実績—などを整理したもので、10月18日に新たなデータの追加やデータ更新が行われています(厚労省のサイトはこちら、エクセルファイルがダウンロードできます)。
追加されたデータとしては、▼訪問診療・看取りを行う病院数と実施件数▼往診を行う医療機関数と実施件数▼在宅患者訪問看護・指導を実施する医療機関数▼訪問看護を実施する医療機関数—などがあり、今後も順次「データ追加」「更新」が行われます。
厚労省ホームページからダウンロードできる在宅医療の「地域別データ集」(エクセルファイルをダウンロード可能)。http://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000061944.html


在宅医療診療ガイドラインを完成し、在宅医療の「質の底上げ」を推進―全国在宅医療会議ワーキング
在宅医療の推進、医療機関・医師会・行政・学会・国民が協働することが重要―全国在宅医療会議ワーキング
在宅医療の推進、市区町村と地域医師会との連携が第一歩―全国在宅医療会議ワーキング
在宅医療の臨床指標を構築し、国民に「在宅医療のメリット」などを周知―厚労省・全国在宅医療会議
市町村も在宅医療の提供体制に目を向け、都道府県がより広域的な対応を―厚労省・神田医政局長
在宅医療・介護連携の推進、市町村と医師会との連携が不可欠―社保審・介護保険部会
在宅医療・介護連携、地域住民へ情報提供の市区町村4割未満―東京都調査
5疾病・5事業は第7次医療計画でも維持、肺炎は脳卒中対策などの中で勘案―厚労省・医療計画検討会(2)
2次医療圏、5疾病・5事業それぞれの特性も踏まえた設定を―厚労省・医療計画検討会(1)
人工呼吸器の装着や、喀痰吸引・経管栄養が必要な障害児、必要な支援を受けられるような体制整備を―厚労省・内閣府・文科省
2018年度からの在宅医療、「療養病床の医療区分1患者」の7割など見込んで整備—医療計画見直し検討会(1)
高度急性期や急性期の患者数推計の計算式示される、リハの扱いに注意を―地域医療構想策定の関係省令
地域医療構想策定ガイドライン固まる、回復期は175点以上に設定
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会
将来的に看護配置でなく、重症者の受け入れ状況に着目した診療報酬に―鈴木保険局長インタビュー(2)
2018年度の診療報酬改定、医療・介護連携をさらに推進―鈴木保険局長インタビュー(1)



