医療関係職種が連携し、高齢者への医薬品投与の適正化を検討・実施せよ―厚労省
2018.5.30.(水)
高齢者では「不適切な多剤投与による有害事象」(ポリファーマシー)が生じやすくなるため、医師・歯科医師・薬剤師等が十分に連携し、▼薬剤の投与量が「推奨される範囲内」かどうか▼減量や中止は可能か▼代替薬はないか―を常に検証し、処方内容の適正化に向けた検討を行い、必要があれば見直しを行うべきである―。
厚生労働省は5月29日に、通知「高齢者の医薬品適正使用の指針(総論編)について」を発出し、高齢者の医薬品適正化を進めるよう医療機関等に要請しています(厚労省のサイトはこちら。指針(総論編)は、「高齢者医薬品適正使用検討会」でまとめられたもので(関連記事はこちらとこちらとこちらとこちら)、その内容はすでにメディ・ウォッチでもお伝えしています。重複する部分もありますが、改めて指針(総論編)のポイントを眺めてみましょう。
なお、高齢者医薬品適正使用検討会では、今後、高齢者の加療場面に応じた▼情報の引き継ぎ(入退院時や転院時など)▼薬剤処方見直しのタイミング▼処方見直しの留意絵点(場面に応じた薬剤の優先)▼多職種の役割、チーム形成―に関する指針(追補、詳細編)を検討し、2019年3月に取りまとめを行う予定です。
高齢者一般に生じる「ふらつき」や「記憶障害」なども、医薬品との関連を一度疑うべき
高齢者では、▼細胞内水分の減少▼血清アルブミンの低下▼肝血流や肝細胞機能の低下▼腎血流の低下―など生理機能が低下しますが、薬物吸収能の変化は小さく、「医薬品の効き過ぎ」が生じやすくなります。
一方、複数の傷病を抱えることが多い高齢者では、各傷病の治療のために多くの薬剤が処方・投与されるケースも多く、こうした多剤投与の中で「害を伴う」もの(ポリファーマシー)が問題視されています。
指針(総論編)では、ポリファーマシーを防ぐために、医師・歯科医師・薬剤師を主なターゲットとして、高齢者への医薬品処方・投与を適正化するよう求めています。
具体的には、高齢者個々人の▼症状▼認知機能▼ADL▼栄養状態▼生活環境▼内服薬(他院処方、一般用医薬品等、サプリメントを含む)▼薬剤の嗜好―などの多面的な要素を「高齢者総合機能評価」(CGA:Comprehensive Geriatric Assessment、日本老年医学会作成)などに基づいて評価した上で、「有害事象等が生じていないか」「他の医療関係者から薬物療法関連の問題が報告されていないか」などを確認し、薬物療法の適正化(中止、変更、継続の判断)を検討・実施することが求められます。もちろん適正化後には、適切に経過観察を行い、「薬剤の継続投与に伴って薬物有害事象の増悪していないか」「薬剤の減量や中止、変更に伴って疾患の症状が悪化してないか」などを確認し、都度、薬物療法の適正化を検討・実施していくことも重要です。
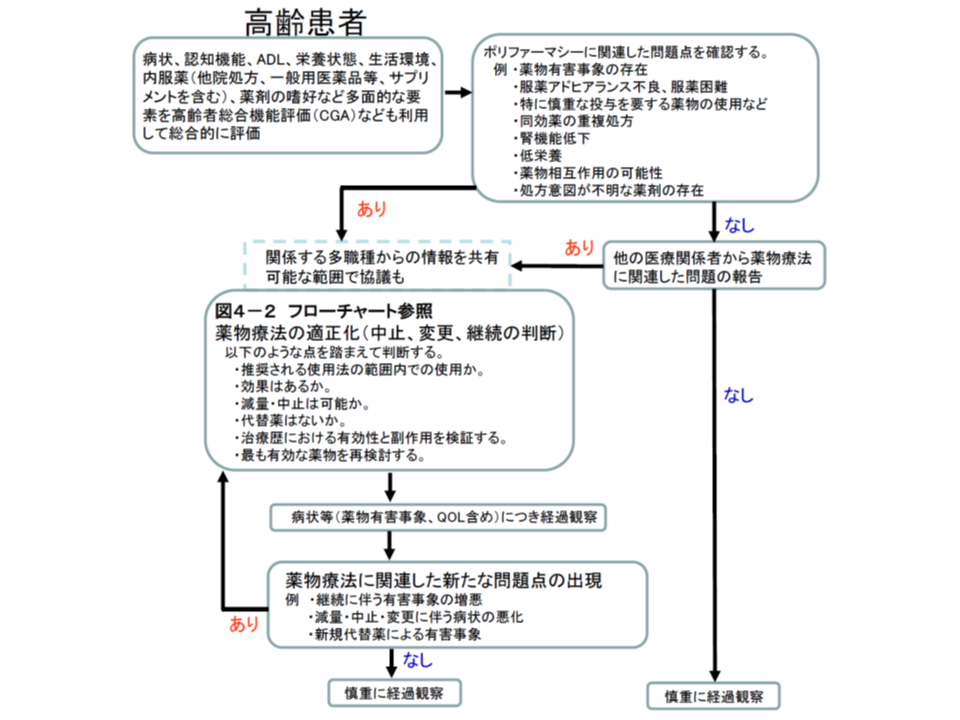
高齢者における薬剤処方見直しの一般的フロー
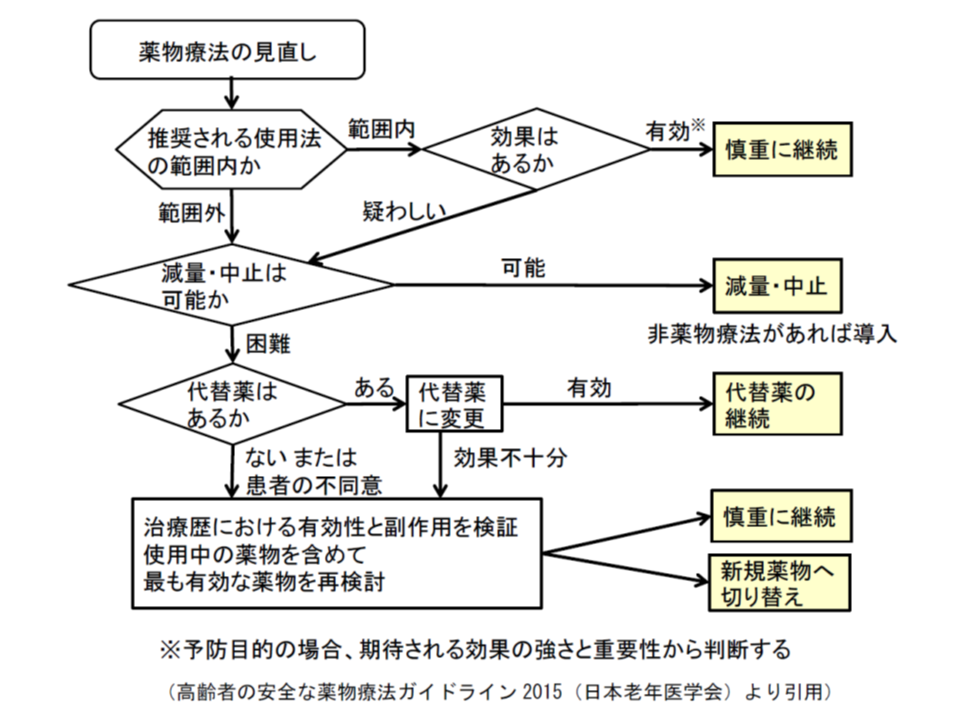
高齢者における薬物療法適正化に向けたフロー
有害事象としては、▼ふらつき・転倒▼記憶障害▼せん妄▼抑うつ▼食欲低下▼便秘▼排尿障害・尿失禁―となども含まれますが、これらは「高齢者に一般に生じやすい事象」でもあります。この点、指針(総論編)では「薬剤との関連を疑ってみる」ことを提案しています。こうした事象は、患者と接する機会の多い看護師や介護職などが把握することも多いため、「関係職種からの情報」にも気を配ることが重要です。

一般的な老年症候群と混同しやすい「薬剤服用後に発生する有害事象」と、その原因と疑われる薬剤例(せん妄における「ネオフィリン」について、一般名「アミノフィリン水和物」に修正される)
機械的な減薬は症状悪化にもつながるため、経過観察を怠らず、必要な医薬品の見直しを
ポリファーマシー改善のための減薬手順は、現在、エビデンス構築に向けた研究途上であり、「機械的な減薬」は症状悪化を引き起こす可能性もあります。指針(総論編)では、高齢者によく用いられる睡眠薬や降圧剤などについて、具体的な薬剤名(一般名・販売名)とリスクを掲げ、「十分にリスク等を把握した上で処方する」ことを求めています。
(A)睡眠鎮静薬・抗不安薬(ベンゾジアゼピン系催眠鎮静薬[ブロチゾラム、フルニトラゼパム、ニトラゼパムなど]、非ベンゾジアゼピン系催眠鎮静薬[ゾピクロン、ゾルピデム、エスゾピクロン]、ベンゾジアゼピン系抗不安薬[アルプラゾラム、エチゾラムなど])
→依存を起こす可能性もあり、とくに慎重に投与する(漫然とした長期投与を避け、少量使用にとどめるなど)
(B)抗うつ薬(スルピリド含む)(三環系抗うつ薬[アミトリプチリン、アモキサピン、クロミプラミン、イミプラミンなど]、スルピリド、SSRI[セルトラリン、エスシタロプラム、パロキセチン、フルボキサミン])
→心理社会的要因への対応や、臨床症状の個人差に応じたきめ細かな対応が重要で、三環系抗うつ薬(アモキサピンなど)は特に慎重使用が求められる
(C)BPSD治療薬(抗精神病薬、定型抗精神病薬[ハロペリドール、クロルプロマジン、レボメプロマジンなど]、非定型抗精神病薬[リスペリドン、オランザピン、アリピプラゾール、クエチアピンなど]、三環系抗うつ薬)
→薬剤がBPSDを引き起こしている可能性もあり、まず「原因薬剤の中止」を検討し、これらの対応で十分な効果が得られない場合に薬物療法を検討する
(D)高血圧治療薬(Ca拮抗薬[アムロジピン、ニフェジピン、ベニジピン、シルニジピンなど]、ARB[オルメサルタン、テルミサルタン、アジルサルタンなど]、ACE阻害薬[イミダプリル、エナラプリル、ペリンドプリルなど]、サイアザイド系利尿薬[トリクロルメチアジドなど]、α遮断薬[ウラピジル、ドキサゾシンなど]、β遮断薬[メトプロロールなど])
→なるべく少なくすることが推奨され、降圧による臓器虚血症状や有害事象が出現した場合には減量・中止・変更を考慮しなければならない
(E)糖尿病治療薬(インスリン製剤、SU薬[グリメピリド、グリクラジド、グリベンクラミドなど]、メトホルミン、チアゾリジン誘導体[ピオグリタゾン)、α-グルコシダーゼ阻害薬[ミグリトール、ボグリボース、アカルボース]、SGLT2阻害薬(イプラグリフロジン、ダパグリフロジン、ルセオグリフロジン、トホグリフロジン、カナグリフロジン、エンパグリフロジン)、
→高齢者では低血糖を起こしやすく、安全性を十分に考慮した治療が求められる。また高齢者では風邪などの病気で食事量が変わり(いわゆるシックデイ)、薬剤量の調整が必要となることも多い点を考慮しなければならない
(F)脂質異常症治療薬(スタチン[ロスバスタチン、アトルバスタチン、ピタバスタチンなど])
→生活習慣の指導に重点を置いたうえで、薬物治療を考慮する必要がある
(G)抗凝固薬(直接作用型経口阻害薬(DOAC)[アピキサバン、ダビガトラン、リバーロキサバン、エドキサバン]、ワルファリン)
→高齢者では出血リスクが高いため、効果とのバランスを評価して投与の可否を判断する。複数の抗血栓薬等の1年以上の長期併用療法はなるべく避ける
(H)消化性潰瘍治療薬(プロトンポンプ阻害薬(PPI)[エソメプラゾール、ランソプラゾール、ラベプラゾール、オメプラゾール]、H2受容体拮抗薬[ファモチジン、ニザチジン、ラニチジン]、ボノプラザン)
→高齢者ではせん妄や認知機能低下のリスクが上昇することもあり、長期使用は避ける
(I)消炎鎮痛薬(NSAIDs[セレコキシブ、ロキソプロフェン、ロルノキシカム、ジクロフェナクなど]、アセトアミノフェン)
→上部消化管出血や腎機能障害、心血管障害などのリスクを有しており、高齢者には特に慎重な投与が求められる
(J)抗微生物薬(抗菌薬、抗ウイルス薬)(フルオロキノロン系抗菌薬[ガレノキサシン、シタフロキサシン、レボフロキサシン、トスフロキサシンなど]、バンコマイシン塩酸塩、アミノグリコシド系抗菌薬[カナマイシン]、セフェピム、アシクロビル)
→▼感冒▼急性副鼻腔炎▼A群β溶血性連鎖球菌が検出されていない急性咽頭炎▼慢性呼吸器疾患等の基礎疾患、合併症のない急性気管支炎(百日咳を除く)▼軽症の急性下痢症―では抗菌薬投与を行わないことが推奨されている(ただし重症化の恐れに注意)
(K)緩下薬(マグネシウム製剤、ルビプロストン、ナルデメジン)
→便秘の原因となっている薬剤(睡眠薬など)を使用している場合は、変更・中止をまず検討する。水分制限のない疾患では、水分摂取・食物繊維摂取・適度な運動による改善を図る
(L)抗コリン系薬
→口渇、便秘、認知機能低下、せん妄などを引き起こす可能性がある点に注意する
 180529の図表.png)
抗コリン作用を有する薬物の代表例


【関連記事】
医師と薬剤師が連携し、高齢者における薬剤の種類・量の適正化進めよ―高齢者医薬品適正使用検討会
具体的薬剤名を掲げ、高齢者への適正使用促すガイダンス案―高齢者医薬品適正使用ワーキング
血糖降下剤や降圧剤など、高齢者への適正使用ガイドライン作成へ—高齢者医薬品適正使用検討会
ベンゾチアゼピンなどで高齢者に有害事象も、多剤投与適正化の加速目指す—高齢者医薬品適正使用検討会
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
かかりつけ薬剤師指導料、届け出に当たっては「地域ケア会議」などへの継続参加が必要―疑義解釈3【2016年度診療報酬改定】
かかりつけ薬剤師の業務を包括的に評価する調剤版の「地域包括診療料」を新設―中医協総会
どの医療機関を受診しても、かかりつけ薬局で調剤する体制を整備―厚労省「患者のための薬局ビジョン」
薬剤服用歴管理指導料、「服用歴」記載なし薬局が1220―中医協総会
保険薬局の機能に診療・支払の双方から厳しい意見相次ぐ―中医協
調剤報酬や薬局の構造基準を抜本的に改めよ―規制改革会議の第3次答申
抗不安薬などの多剤投与で処方せん料など減額、対象薬剤を追加―厚労省
薬剤総合評価調整加算、段階的な減薬でも都度算定可能―日医・2016年度改定Q&A(その1)
十分な指導なく抗精神病薬を大量処方した場合、診療報酬を適正化―中医協総会



