救急救命士による院内業務実施に向けた委員会設置・院内研修、国が最低基準を、学会が望ましい在り方示す—救急・災害医療提供体制検討会
2021.7.19.(月)
今年(2021年)10月1日から、救急救命士が医療機関内の「救急外来」で応急処置業務に携わることが認められる―。
救急救命士に院外業務を行わせる医療機関では、当該救急救命士の業務の質を確保するための委員会を設置し、また当該救急救命士に「医療安全」「チーム医療」「感染対策」などの追加的院内研修を実施しなければならない―。
委員会設置・院内研修の最低基準は厚生労働省令や通知で規定され、これは遵守しなければならない。そのうえで学会が「望ましい在り方」に関するガイドラインを示すが、各医療機関で「自院の状況を踏まえた取捨選択」を行うことが認められ、「自院のリソースを踏まえた委員会運営・研修実施」を可能とする―。
6月4日に開催された「「救急・災害医療提供体制等の在り方に関する検討会」(以下、検討会)で、こういった方針が了承されました。厚生労働省では、検討会方針を踏まえて近く省令改正案を作成。パブリックコメント等を踏まえて、9月にも改正省令の公布、関連通知の発出等を行い、10月からの施行に備えます(関連記事はこちらとこちらとこちらとこちらとこちら)。

7月16日に開催された「第25回救急・災害医療提供体制等の在り方に関する検討会」
目次
救急救命士が院内業務を行う医療機関では、委員会の設置・研修実施が義務化される
Gem Medでお伝えしているとおり、改正医療法(良質かつ適切な医療を効率的に提供する体制の確保を推進するための 医療法等の一部を改正する法律)の一環として、救急救命士に「医療機関内で救急救命処置を実施する」ことが認められます(今年(2021年)10月施行、関連記事はこちら)。
現在、救急救命士は「医療機関に搬送されるまでの間(病院前)に重度傷病者に対して救急救命処置を実施する」ことが認められていますが、救急医療現場での「医師の負担軽減、医師から他職種へのタスク・シフティング」を進めるために、医療機関内の「救急外来」(救急診療を要する傷病者が来院してから入院(病棟)に移行するまで(入院しない場合は帰宅するまで))において、医師の指示下で必要な救急救命処置を実施することが可能となるのです。
新たな業務(医療機関内での業務)では、現行業務(医療機関外での業務)に比べて、▼医療安全確保▼感染対策▼チーム医療—などの面で「チームの1員として複雑な業務を行う」という差異があります。このため「院内で救急救命士の業務実施を認める医療機関」では、▼救急救命士に「追加的な研修」を実施する▼救急医療を含めたチーム医療の質の確保・向上にむけた「委員会」を設置する―ことが新たに求められます。
検討会では、この2点(委員会設置、院内研修の実施)の詳細について議論しており、今般、次のような考え方をまとめました。あわせて国は毎年、救急医療機関を対象に▼救急救命士の院内業務実施状況▼院内委員会設置状況▼研修実施状況―についてフォローアップを行っていく考えも示しています。
【院内に設置する委員会】
▽救急救命士を雇用する医療機関は、当該救急救命士に救急救命処置を実施させる場合には「救急救命士による救急救命処置の実施に関する委員会」(以下、単に「委員会」とする)を設置する
▽委員会は、▼救急救命処置を指示する医師▼医療安全管理委員会の委員▼その他当該委員会の目的を達するために必要な委員(救急外来に従事する看護師など)―により構成する
▽委員会では、あらかじめ「救急救命士が実施する救急救命処置に関する規程」を定める
▼当該規程で、「実施する救急救命処置の範囲」「救急救命処置を指示する医師」を定める
▼医療機関は、救急救命処置を指示する医師、その他救急救命士と協働する医療従事者に対し、「当該規程の内容」「救急救命処置を実施する救急救命士」について周知する
▽委員会では、国が示す研修項目(後述)について、学会ガイドライン(後述)を踏まえつつ、あらかじめ「当該医療機関で救急救命士に対して実施する研修内容」規程を定め、医療機関はそれに基づき研修を実施する
▼医療機関では、研修の実施状況(受講者名、受講日時、実施した研修項目)を記録し、当該者を雇用する間、保存する
▽医療機関は、「救急救命処置の実施状況」に関する記録を管理する(救急救命処置録等)
▼委員会で「救急救命処置の実施状況に関する検証方法」などに関する規程を定める
▼委員会で、当該規程に基づき検証を実施し、必要に応じ「救急救命士が実施する救急救命処置に関する規程」や「研修内容に関する規程」について見直しを行う

委員会設置と院内研修実施を義務付ける(救急・災害医療提供体制検討会1 210716)
【院内研修】
▽医療安全:▼傷病者の管理▼医薬品の使用▼点滴ラインの導入▼医療資機材の使用・配備 ▼医療廃棄物の種類・その取扱い▼放射線機器の使用▼医療事故と対応—について、救急用自動車等と院内との違いを踏まえた研修を各医療機関で実施する
▽感染対策:▼清潔・不潔▼感染性廃棄物の廃棄手順―について、救急用自動車等と院内との違いを踏まえた研修を各医療機関で実施する
▽チーム医療:▼関係者(院内業務では他職種との協働が必要となる)▼情報共有―について、救急用自動車等と院内との違いを踏まえた研修を各医療機関で実施する
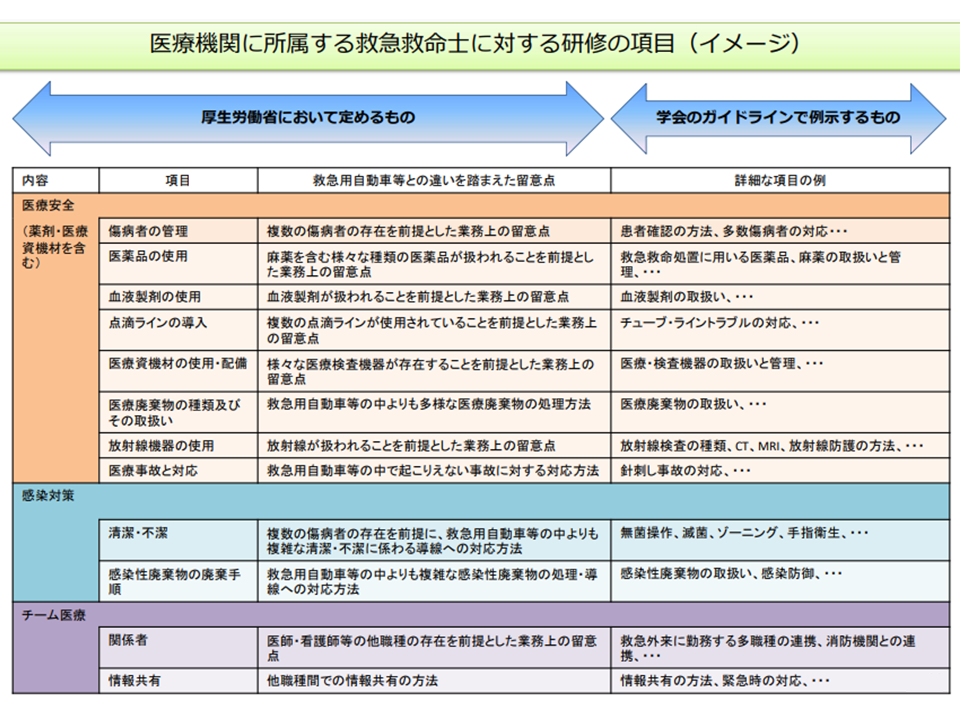
院内研修項目(救急・災害医療提供体制検討会2 210716)
学会が「望ましい在り方」をGLで提示し、各医療機関が自院に合わせて取捨選択
上記のような点について、厚労省が省令や関係通知の中で、いわば「遵守しなければならない基準」を設定します。例えば、委員会設置の設置や、委員会の主要メンバー(「救急救命処置を指示する医師」や「医療安全管理委員会委員」が参画するなど)、院内研修の実施、研修項目などは、省令や通知に従って設置・実施等することが求められ、「自院では院内の救急外来業務に救急救命士を配置するが、研修は行わない、委員会は設置しない」などとすることは認められません。
ただし、医療機関の規模や救急医療体制は、3次救急を実施する大規模病院から、比較的中小の2次救急病院までバラエティに富んでいます。このため、その詳細(委員会をどのように運営することが望ましいか、研修プログラムをどう設定し、どういった形で実施することが望ましいか、など)については学会(日本臨床救急医学会、日本救急医学会)が作成するガイドラインをベースに、「各医療機関がその実情に合わせて取捨選択する」こととなります。
学会ガイドラインの作成に向けて尽力している溝端康光構成員(日本臨床救急医学会副代表理事)は、7月16日の検討会で、作成途中のガイドライン案を報告。そこでは、▼救急外来等において実施する救急救命処置の範囲は、医療機関の機能や体制、診療実態、救急救命士のスキル(気管挿管資格を保有するか等)によって変わってくることなど▼救急救命処置を指示する医師について、「救急外来医師」に限定するか、他の医師も含めるなど▼院内で救急救命士を運用する場合に必要と考えられる事項(救急救命士に認められてない行為の指示があった場合の対応など)▼研修の到達目標設置や研修時間など―が定められることになります。9月中に学会ガイドラインが固められる見込みで、厚労省は、確定を待って医療機関等に周知する考えです。
●学会ガイドライン(案)(これからブラッシュアップしていく)
このガイドライン案については、長嶋公之構成員(日本医師会常任理事)や加納繁照構成員(日本医療法人協会会長)、井本寛子構成員(日本看護協会常任理事)らが「一度持ち帰り、修正意見を出したい」旨の考えを示しています。例えば「救急救命士の行為によって医療事故が生じた場合の責任所在」について、基本的には指示を出した医師が責任を負うことになると考えられますが、構成員からは「事前に考え方を明示しておく必要がある」との指摘が出ています。ただし、上述のとおり学会ガイドラインは「遵守すべき」との強い拘束力を持つものではなく、「望ましい姿を示すが、各医療機関でその実情に合わせて取捨選択することを認める」ものです。したがって、わざわざ学会ガイドラインを修正せずとも、「ガイドラインでは●●とされているが、自院では、そうした体制が整っておらず、別の取り組みで代替する」などの柔軟な対応が現場対応で可能である点に留意が必要です。
この点、MC体制は、現在の「医師のいない救急自動車の中や、事故等の現場において、救急救命士が適切な医療行為(特定行為)を行えるように、医師が指示・助言を行う」ものです。しかし、院内業務に携わる際には、現場サイドの指摘どおり「医師の指示の下で救急救命措置を行う」こととなるのです。厚労省は「医師の指示」と「MC」とは本質的に違いはなく、委員会のメンバーには上述どおり「『救急救命処置を指示する医師』が参画すれば足りる」とし、学会サイドもこれを了承しています。
「第8次医療計画」論議と「救急・災害医療提供体制」論議、より密接に連携させる
ところで、2024年度から「第8次医療計画」がスタートします。医療計画には、6事業(従前の4事業に、新興感染症対策が新たに加わる)の一環として「2次医療圏における救急医療提供体制・災害医療提供体制の整備」に関する事項も規定することとなります。昨今は大雨や地震などの自然災害等が頻発しており、通常医療の範囲を超える医療ニーズに対応するための救急・災害医療提供体制確保が大きな政策課題となってきています。
このため厚労省医政局の迫井正深局長は、「第8次医療計画の基本指針(都道府県が実際に計画作成を行う際の拠り所となる基準)策定論議と、救急・災害医療提供体制の在り方を考える議論との間で、これまで以上に密接な連携をとる必要がある」との考えを強調し、検討会を発展的に改組する考えを明らかにしました。具体的な検討体制は今後明らかにされますが、例えば「第8次医療計画等に関する検討会」の下で、救急・災害医療提供体制の在り方を検討する場を設けることなどが考えられそうです。
【関連記事】
救急救命士の院内業務実施に向け、医療安全等に関する「院内研修」など義務付け—救急・災害医療提供体制検討会
医療制度を止めたオーバーホールは不可能、制度の原点を常に意識し外来機能改革など進める―社保審・医療部会
医療機能の分化・強化、当初「入院」からスタートし現在は「外来」を論議、将来は「在宅」へも広げる―社保審・医療部会
公立・公的病院等の再検証スケジュールは新型コロナの状況見て検討、乳がん集団検診で医師の立ち合い不要に―社保審・医療部会(2)
紹介状なし患者の特別負担徴収義務拡大で外来機能分化は進むか、紹介中心型か否かは診療科ごとに判断すべきでは―社保審・医療部会(1)
2024年度からの「医師働き方改革」に向け、B・C水準指定や健康確保措置の詳細固まる―医師働き方改革推進検討会
医師の働き方改革論議が大詰め、複数病院合計で960時間超となる「連携B」水準に注目―医師働き方推進検討会
医師働き方改革の実現に向け、厚生労働大臣が国民全員に「協力」要請へ―医師働き方改革推進検討会(2)
地域医療確保のために「積極的に医師派遣を行う」病院、新たにB水準指定対象に―医師働き方改革推進検討会(1)
医師労働時間短縮計画、兼業・副業先の状況も踏まえて作成を―医師働き方改革推進検討会
医師働き方改革の実現に関し大学病院は「医師引き上げ」せず、地域医療機関の機能分化推進が鍵―厚労省
2018年の【緊急的な取り組み】で超長時間労働の医師はやや減少、残業1920時間以上は8.5%に―厚労省
長時間勤務医の健康確保の代償休息、「予定された休日の確実な確保」でも良しとすべきか―医師働き方改革推進検討会
B・C水準指定の枠組みほぼ固まるが、医療現場の不安など踏まえ「年内決着」を延期―医師働き方改革推進検討会
医師の兼業・副業で労働時間は当然「通算」、面接指導等の健康確保措置は主務病院が担当―医師働き方改革推進検討会
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
診療放射線技師・臨床検査技師・臨床工学技士・救急救命士が実施可能な医行為の幅を拡大―医師働き方改革タスクシフト推進検討会
放射線技師に静脈路確保など認める法令改正、メディカル・スタッフが現に実施可能な業務の移管推進―医師働き方改革タスクシフト推進検討会
技師・技士による検査や医薬品投与のための静脈路確保など認めてはどうか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、教育研修や実技認定などで安全性を確保―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「B・C水準指定の枠組み」に位置付けて推進―医師働き方改革タスクシフト推進検討会
診療放射線技師による造影剤注入や臨床検査技師による直腸機能検査など、安全性をどう確保すべきか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会





