脳卒中等の急性期対応では医療機関へのアクセスを最重視、精神疾患の慢性期入院患者減踏まえベッド数適正化を—第8次医療計画検討会
2022.11.7.(月)
11月4日に開催された「第8次医療計画に関する検討会」(以下、検討会)で、医療計画の5疾病(がん、脳卒中、心血管疾患、糖尿病、精神病)に関する方向が概ね確認されました。
例えば、がん医療では「均てん化とともに、高度医療について集約化を図っていく」方向などが、脳卒中・心疾患の急性期対応では「医療機関へのアクセスが最重要である」方向などが、さらに精神疾患のうち慢性期入院医療については「入院患者数への減少を踏まえた、基準病床数の適正化を検討していく」方向が確認されています。

11月4日に開催された「第17回 第8次医療計画等に関する検討会」
目次
がん医療、拠点病院「以外」の充実も次期計画において重要な視点の1つに
Gem Medで報じているとおり、2024年度から新たな「第8次医療計画」(2024-29年度の計画)が始まります。検討会や下部組織のワーキンググループでは、都道府県が医療計画を作成する(2023年度中に作成)際の拠り所となる指針(基本指針、2022年度中に都道府県に提示)策定論議を進めています。
10月からは具体的な第2ラウンド論議に入り、徐々に見直し方向が固まりつつあります。検討会で年内(2022年内)に意見を整理し、それをもとに厚労省で年度末(2023年3月頃)に指針(基本方針)を示します。
【これまでの検討会論議に関する記事】
小児・周産期医療、「集約化・重点化」と「患者アクセスの確保」とのバランスを地域ごとに慎重に判断せよ—第8次医療計画検討会(2)
すべての開業医に地域で不足する医療機能(夜間対応など)への協力求める、外来機能報告データの利活用推進—第8次医療計画検討会(1)
平均在院日数の地域格差、「地域性があり容認すべき」と考えるか、「医療の標準化に向け解消すべき」と考えるか—第8次医療計画検討会(2)
医療提供体制の基礎となる2次医療圏は適正な規模・エリア設定が重要、他計画にも影響するため優先検討を—第8次医療計画検討会(1)
かかりつけ医機能は医師個人・医療機関の双方に、「制度化や登録制」に疑問の声も—第8次医療計画検討会
「病院・クリニック間の医師偏在解消」「ベテラン医師ターゲットに据えた医師偏在解消」など進めよ—第8次医療計画検討会(2)
病院薬剤師や訪問看護師、特定行為研修修了看護師、医療計画に「ニーズ踏まえた確保策」規定へ—第8次医療計画検討会(1)
医療・介護サービスの一体提供可能とするため、在宅医療圏域は「市町村単位」が望ましいのでは—第8次医療計画検討会(2)
医療安全の向上に向け、例えば医療機関管理者(院長など)の「医療事故に関する研修」参加など促していくべき—第8次医療計画検討会(1)
2次救急と3次救急の機能分担、巡回医師等確保・オンライン診療によるへき地医療支援など進めよ—第8次医療計画検討会(2)
周産期医療・小児医療提供体制、医療の質確保や医師の負担軽減のため「集約化・重点化」を急ぎ進めよ—第8次医療計画検討会(1)
がん拠点病院が存在しない医療圏への対策、効果的な糖尿病対策、精神疾患対策の評価指標などが今後の重要論点—第8次医療計画検討会(2)
外来機能報告データ活用し、紹介受診重点医療機関の明確化だけでなく、幅広く「外来医療機能分化」論議を—第8次医療計画検討会(1)
高額医療機器の共同利用推進、「読影医・治療医配置なども勘案」した広範な議論求める声も—第8次医療計画検討会(2)
外来医師偏在の解消に加え、「かかりつけ医機能の明確化、機能を発揮できる方策」の検討も進める―第8次医療計画検討会(1)
人口減の中「2次医療圏」をどう設定すべきか、病床数上限である基準病床数をどう設定するか―第8次医療計画検討会
今後の医療提供体制改革では、「医療人材の確保」が最重要論点―第8次医療計画検討会
外来機能報告制度や紹介受診重点医療機関が「医師偏在」を助長しないよう留意を―第8次医療計画検討会
感染症対応では情報連携、看護師はじめ医療人材確保が最重要、課題検証し早急な改善を—第8次医療計画検討会
感染症対応医療体制を迅速確保できるよう、強制力持つ法令の整備を検討してはどうか—第8次医療計画検討会
集中治療認定医を専門医と別に養成し、有事の際に集中治療に駆け付ける「予備役」として活躍を—第8次医療計画検討会
2024年度からの医療計画に向けた議論スタート、地域医療構想と医師配置、外来医療など考えるワーキングも設置—第8次医療計画検討会
11月4日の会合では、「5疾病」(がん、脳卒中、心血管疾患、糖尿病、精神病)に関する見直しの方向性を概ね固めました。
【がん対策】については、6年を1期とする「がん対策推進基本計画」をベースに進められます。2024年度から、新たな「第4期がん対策基本計画」がスタートするため、がん対策推進協議会で計画見直し論議が進められています(年内(2022年12月まで)の意見とりまとめ)。
がん医療提供に関するがん対策推進協議会の議論を踏まえて(関連記事はこちらとこちらとこちらとこちら)、医療計画を、例えば次のような方向で見直してはどうかとの方向案が厚生労働省から示されました。
▽がん医療が高度化する中で、引き続き質の高いがん医療を提供するため、均てん化に加えて、がんゲノム医療等の高度かつ専門的な医療等について集約化を推進してはどうか
▽がん医療圏の設定については、各都道府県の実態を踏まえ、二次医療圏等との整合が取れる範囲で、柔軟に設定 できることとしてはどうか
▽高齢がん患者が、「他臓器の合併症を併発している」「介護施設等に入居している」などの状況に応じて適切な医療を受けられるよう、▼拠点病院等▼地域の医療機関▼介護施設等—との連携体制の整備を進めてはどうか
▽高齢がん患者が適切な意思決定に基づき治療等を受けることができるよう、高齢がん患者・家族等の意思決定支援に係る取組を推進してはどうか
▽小児がん拠点病院・がん診療連携拠点病院等・地域の医療機関・かかりつけ医等との連携を含め、地域の実情に応じた小児・AYA世代のがん診療提供体制の整備を進めてはどうか
▽多職種連携によるチーム医療の提供をさらに充実させる観点から、拠点病院等において、地域の医療機関との連携も含めたチーム医療提供体制の整備を進めてはどうか
がん診療連携拠点病院のない2次医療圏(いわゆる空白医療圏)は、徐々に解消してきていますが、今年(2022年)3月時点でまだ60か所あります。こうした地域では「人口が少なく、減少を続けている」などの状況もあり、新たに拠点病院等を整備することは現実的とは言えません。例えば、隣接する「拠点病院等が整備されている2次医療圏」と「空白医療圏」とを合併するなどの工夫が必要となるでしょう。もちろん、その際には空白医療圏から拠点病院等への「アクセス」確保に配慮することも重要です。
関連して、がん医療は「拠点病院等」だけでなく、「拠点病院等以外の病院」でも提供されている点に着目した議論も行われています(関連記事はこちらとこちらとこちらとこちら)。この点、加納繁照構成員(日本医療法人協会会長)は「緩和ケアや在宅療養などについて、拠点病院等以外での実施が重要である」と、吉川久美子構成員(日本看護協会常任理事)は「訪問看護による在宅療養支援も重要である」と強調しています。
なお、厚労省は「がんだけでなく、脳卒中、心筋梗塞も含めた空白医療圏の解消」の重要性を指摘しています。
また、高齢者の意思決定支援に関して山口育子構成員(ささえあい医療人権センターCOML理事長)は「がん医療に限らず、医療の内容が高度化しており、高齢者自身はもちろん、家族などの付き添い者も理解できない部分が多くなってきている。独居高齢者も増えており、どのように高度な医療提供に関する意思決定支援を行うべきか、今後の重要検討テーマになる」と指摘しています。

高齢者のがん診療における意思決定支援の手引き(第8次医療計画検討会1 221104)
脳卒中や心疾患の急性期対応、中小病院も活用し「医療機関へのアクセス」確保を重視
【脳卒中対策】【心疾患対策】については「循環器病対策推進基本計画」と整合性をとって進めることになります。循環器病対策推進基本計画は現在第1期が動いており、2024年度から第2期計画がスタートしますが、多くの都道府県が昨年度(2021年度)に第1期計画を策定したばかりであり、大きな見直しは行われず、次のような内容となる見込みです。

循環器病対策基本計画の概要(第8次医療計画検討会2 221104)
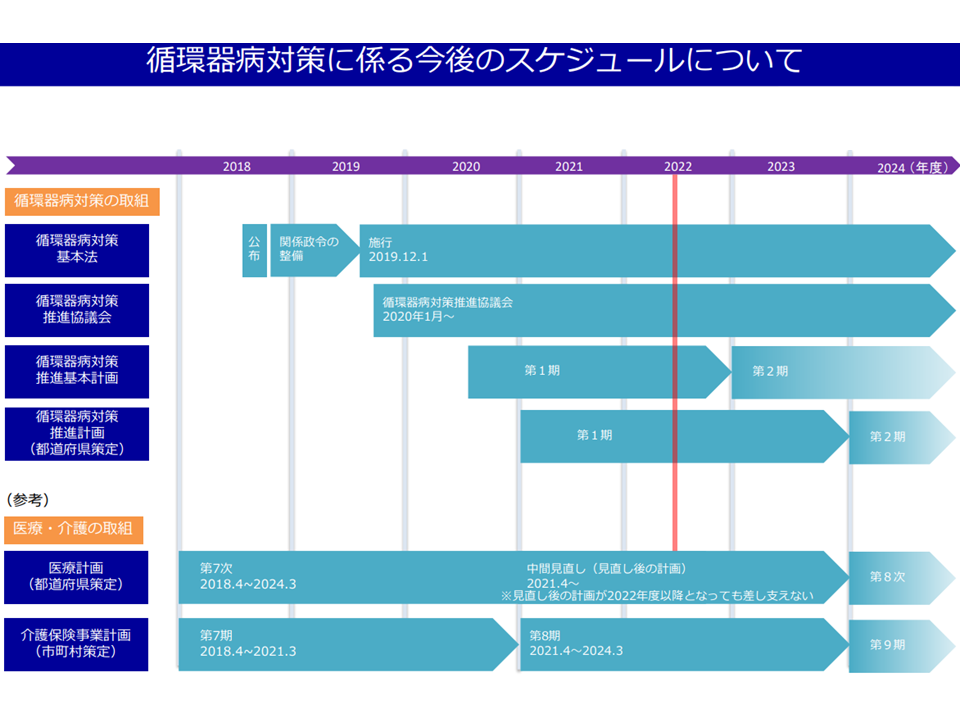
循環器病対策のスケジュール(第8次医療計画検討会3 221104)
▽循環器病に係る指標の更新(厚生労働科学研究の結果等を踏まえ、▼比較可能な数値であること▼定義が明確で、数値の算出が実施可能である▼評価方法が明確である—という視点に立って評価指標を更新する)

第8次医療計画の純柿病対策に関する指標の考え方(第8次医療計画検討会4 221104)
▽医療計画・介護保険事業(支援)計画との連携・整合性を図る
▽感染拡大時でも機能を維持できる医療体制の整備(新興感染症対策と循環病対策との両立を図る)
脳卒中・心疾患への急性期対応では「時間との勝負」となり、「アクセスの確保」が最も重要であることを厚労省は確認。さらに加納委員らは「脳卒中・心疾患への急性期対応について、集約化を図るのではなく、中小の2次救急病院の積極的な活用なども図るべき」と強調しています。
なお、今村委員は「脳卒中がICD-11において循環器系疾患から神経系疾患に移管される。その点を踏まえた対策の整理なども検討していく必要がある」と指摘しています。脳卒中は循環器疾患対策と心疾患対策の双方にまたがる疾患であり、より広範な視点に立った対策が必要になってきそうです。
糖尿病対策、予防、治療・重症化予防、合併症の治療・重症化予防を軸に指標を整理へ
【糖尿病対策】については、「腎疾患対策及び糖尿病対策の推進に関する検討会」で議論が進んでおり、次のような見直し方向が固められつつあります。
▽第8次医療計画に向けて、健康日本21や医療費適正化計画の見直しに係る検討状況(関連記事はこちら)、重症化予防・仕事と治療の両立支援に係る取組状況等を踏まえつつ、見直し方向を整理する
▽診療提供体制について、厚生労働科学研究の内容等を踏まえて必要な見直しを行う
▽新型コロナウイルス感染症拡大時の経験も踏まえ、地域の実情に応じて多施設・多職種による重症化予防を含む予防的介入や、治療中断対策等を含む「継続的な疾病管理」に向けた診療提供体制の整備等を進める
▽指標について次の方針で整理を進める
▼「予防」「治療・重症化予防」「合併症の治療・重症化予防」の3項目を軸として整理する
▼都道府県間での進捗状況比較を可能とする観点から、糖尿病患者数の正確な把握が困難な現状を踏まえ、原則として「人口10万人あたりの比率」を採用する(ただし、「1型糖尿病に対する専門的治療を行う医療機関数」「妊娠糖尿病・糖尿病合併妊娠に対する専門的な治療を行う医療機関数」などは実数を用いる)
▼医療提供体制の整備という観点から「専門医療機関数」を指標とする
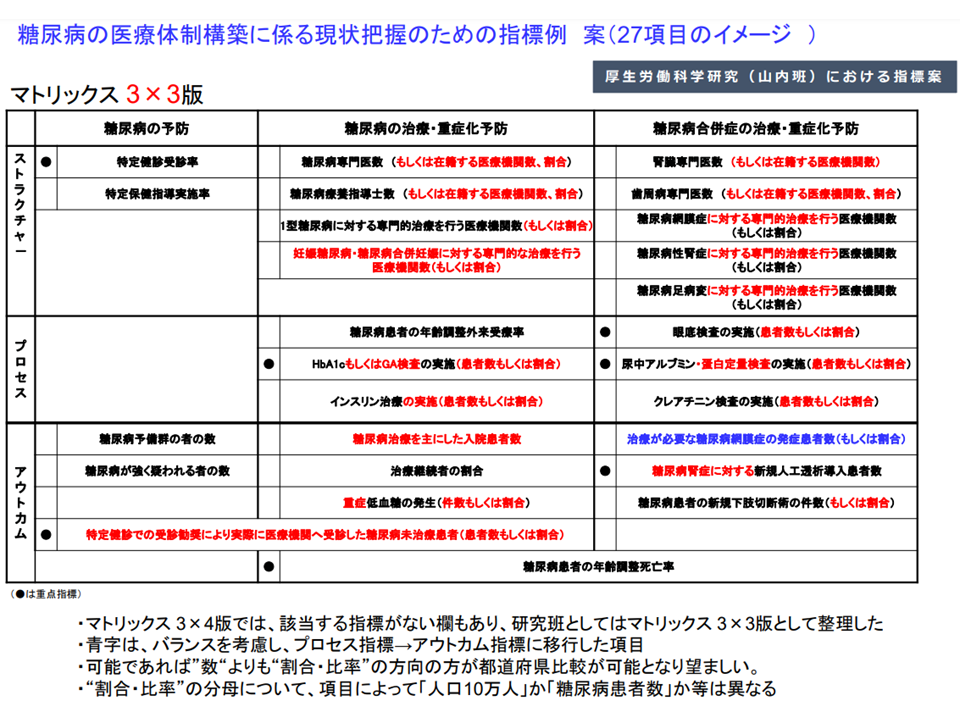
第8次医療計画の糖尿病対策に関する指標案(第8次医療計画検討会5 221104)
この点、大屋祐輔構成員(全国医学部長病院長会議理事)は「これまでの取り組みで『血糖コントロール指標におけるコントロール不良者の割合の減少』の成果が出ているとされているが、これは優れた医薬品の開発によるところが大きく、医療提供体制の効果とは言えないと考えている。医療体制改革の効果をより詳細に科学的に検証する必要がある」と改めて指摘しました。「医療費適正化対策」にも通じる重要な視点と言えそうです。
なお、指標において「専門性の高い看護師数」の削除方針が示されている(都道府県の負担を考慮して指標の絞り込みを検討した際、専門家の間では優先度が低いとされた)点について、吉川構成員は「非常に重要であり、削除すべきでない」と強く訴えています。今後「腎疾患対策及び糖尿病対策の推進に関する検討会」で、指標見直しの最終調整を行う中で検討していくことになるでしょう。
精神疾患の慢性期入院患者が減少している現状踏まえ、基準病床数も適正化方向に
【精神疾患対策】に関しては、「慢性期入院患者の地域移行」に向けた取り組みなどが進み「入院患者数が減少」している状況が厚労省から報告されました。
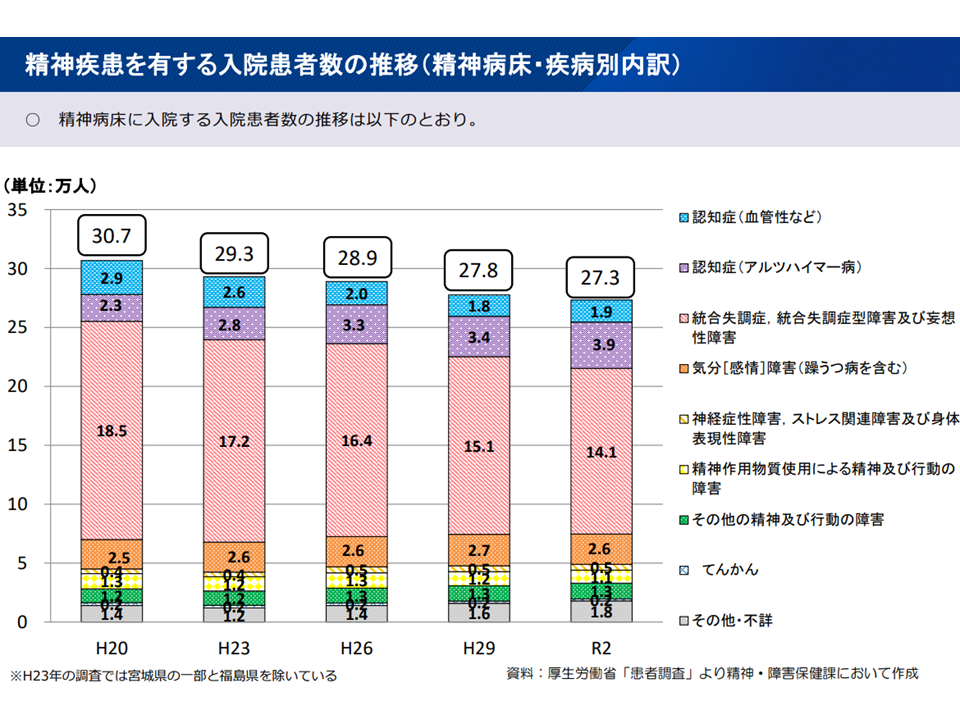
精神疾患の入院患者は減少を続けている(第8次医療計画検討会6 221104)
こうした成果も踏まえて、地域における実質的な「精神病床の整備数上限」となる基準病床数を次のような視点に立って見直す方向が示されています。
▽「人口当たり慢性期入院患者数の将来推計値」が、「現時点(2020年)の人口当たり慢性期院患者数が十分に少ない県の水準」に近づくように、基準病床数を設定する
▽その際、「現時点(2020年)の人口当たり慢性期院患者数が最も少ない県」(トップランナー)を目指すことは現実的でないため、「現時点(2020年)の人口当たり慢性期院患者数が4、5番目に少ない県」の水準を目指すこととする

第8次医療計画に向けた精神病床の整備に関する考え方(第8次医療計画検討会7 221104)

第8次医療計画における精神病床の基準病床数計算式案(第8次医療計画検討会8 221104)
「慢性期入院患者の地域移行をさらに推進する」狙いがあると言え、山口育子構成員や江澤和彦構成員(日本医師会常任理事)らから「地域移行の受け皿となる外来医療体制や福祉体制などの整備も併せて進め、その効果・成果の検証も同時に行うべき」との注文が出ています。
また【精神疾患対策】については、上記の基準病床数見直しのほか、厚生労働科学研究の結果の結果を踏まえた「指標の見直し」案も提示されています。これまで、各精神疾患ごとに「取り組みを評価する指標」例が設定されていましたが、精神疾患全般について「普及啓発、相談支援」「地域における支援、危機介入」「診療機能」「拠点機能」の段階ごとに、ストラクチャー、プロセス、アウトカムの指標例を設定する形に整理しなおされています。

第8医次療計画の精神疾患対策に関する指標案(第8次医療計画検討会9 221104)
この点、今村知明構成員(奈良県立医科大学教授)は「各精神疾患に横ぐしをさした指標例が設定されており、望ましい方向である」と評価したうえで、「クロザピンの使用状況や小児患者の状況などが指標から削除され、その実態が見えにくくなってしまっている。何らかの工夫ができないか」と指摘しています。
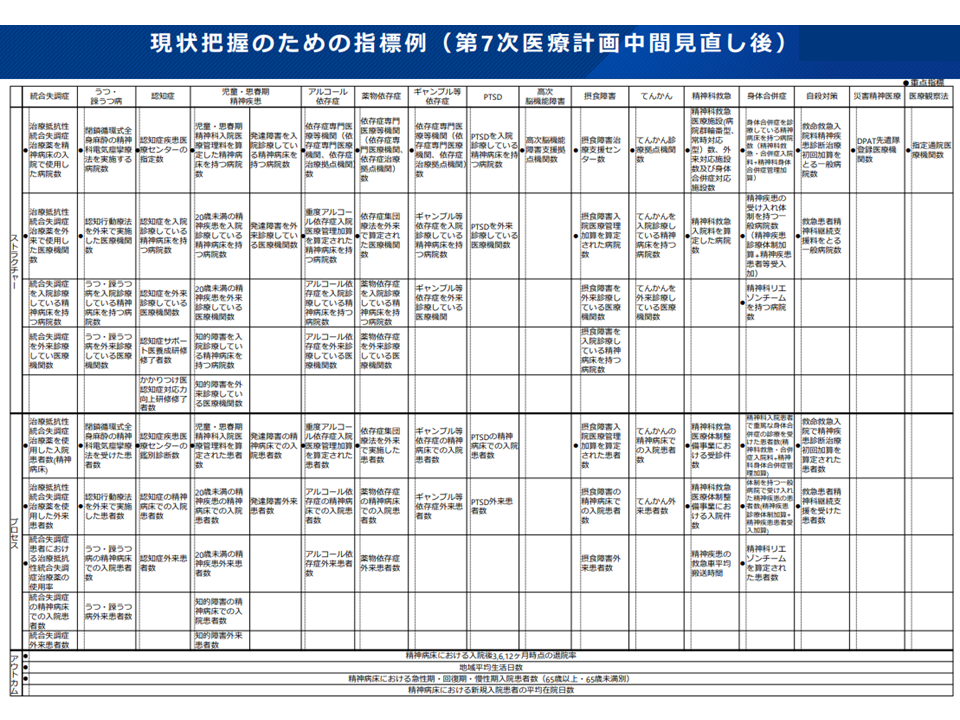
現在(第7次医療計画)の精神疾患対策に関する指標(第8次医療計画検討会10 221104)
医療計画については、従前「計画を立てるだけで終わり、成果の検証等が行われていない」との批判・指摘がありました。そこで、施策の取り組み状況・成果を評価するための「指標」を設け、「現計画の検証→次期計画の改善」というPDCAサイクルを回すこととなっています。この点、「指標例が多くなれば、より詳細な検証が可能であるが、都道府県の負担が大きくなりすぎる」、逆に「指標例が少なければ、都道府県の負担は小さくなるものの、詳細な検証が難しくなる」という問題点があります。また細かすぎる指標例は「検証が十分に行えない」という問題も孕んでいます。今村構成員の指摘や、上述した吉川構成員の指摘も踏まえ、「どのようにバランスの取れた指標を設定するか」を今後、最終調整していくことになります。
【関連記事】
小児・周産期医療、「集約化・重点化」と「患者アクセスの確保」とのバランスを地域ごとに慎重に判断せよ—第8次医療計画検討会(2)
すべての開業医に地域で不足する医療機能(夜間対応など)への協力求める、外来機能報告データの利活用推進—第8次医療計画検討会(1)
平均在院日数の地域格差、「地域性があり容認すべき」と考えるか、「医療の標準化に向け解消すべき」と考えるか—第8次医療計画検討会(2)
医療提供体制の基礎となる2次医療圏は適正な規模・エリア設定が重要、他計画にも影響するため優先検討を—第8次医療計画検討会(1)
かかりつけ医機能は医師個人・医療機関の双方に、「制度化や登録制」に疑問の声も—第8次医療計画検討会
「病院・クリニック間の医師偏在解消」「ベテラン医師ターゲットに据えた医師偏在解消」など進めよ—第8次医療計画検討会(2)
病院薬剤師や訪問看護師、特定行為研修修了看護師、医療計画に「ニーズ踏まえた確保策」規定へ—第8次医療計画検討会(1)
医療・介護サービスの一体提供可能とするため、在宅医療圏域は「市町村単位」が望ましいのでは—第8次医療計画検討会(2)
医療安全の向上に向け、例えば医療機関管理者(院長など)の「医療事故に関する研修」参加など促していくべき—第8次医療計画検討会(1)
2次救急と3次救急の機能分担、巡回医師等確保・オンライン診療によるへき地医療支援など進めよ—第8次医療計画検討会(2)
周産期医療・小児医療提供体制、医療の質確保や医師の負担軽減のため「集約化・重点化」を急ぎ進めよ—第8次医療計画検討会(1)
がん拠点病院が存在しない医療圏への対策、効果的な糖尿病対策、精神疾患対策の評価指標などが今後の重要論点—第8次医療計画検討会(2)
外来機能報告データ活用し、紹介受診重点医療機関の明確化だけでなく、幅広く「外来医療機能分化」論議を—第8次医療計画検討会(1)
高額医療機器の共同利用推進、「読影医・治療医配置なども勘案」した広範な議論求める声も—第8次医療計画検討会(2)
外来医師偏在の解消に加え、「かかりつけ医機能の明確化、機能を発揮できる方策」の検討も進める―第8次医療計画検討会(1)
人口減の中「2次医療圏」をどう設定すべきか、病床数上限である基準病床数をどう設定するか―第8次医療計画検討会
今後の医療提供体制改革では、「医療人材の確保」が最重要論点―第8次医療計画検討会
外来機能報告制度や紹介受診重点医療機関が「医師偏在」を助長しないよう留意を―第8次医療計画検討会
感染症対応では情報連携、看護師はじめ医療人材確保が最重要、課題検証し早急な改善を—第8次医療計画検討会
感染症対応医療体制を迅速確保できるよう、強制力持つ法令の整備を検討してはどうか—第8次医療計画検討会
集中治療認定医を専門医と別に養成し、有事の際に集中治療に駆け付ける「予備役」として活躍を—第8次医療計画検討会
2024年度からの医療計画に向けた議論スタート、地域医療構想と医師配置、外来医療など考えるワーキングも設置—第8次医療計画検討会





