在宅医療の整備、地域の実情に合わせた目標設定し、実績に基づいた評価が必要―厚労省・在宅医療WG
2016.8.3.(水)
医療計画に盛り込む「在宅医療の整備目標」について、相補関係にある介護保険施設の整備状況などが地域で異なっている実態を踏まえて、全国一律の基準は設けず、大きな考え方などを国が示すにとどめる。また在宅医療提供体制を評価する指標について、ストラクチャーだけでなく実績(例えばプロセス)に基づくものを充実させる―。
3日に開催された「在宅医療及び医療・介護連携に関するワーキンググループ」(以下、ワーキング)の初会合では、こういった方向で委員の意見が一致しました。
ワーキングでは9月中(遅くとも10月初旬)に考え方を整理、親組織である「医療計画の見直し等に関する検討会」に報告します(関連記事はこちらとこちら)。
目次
在宅医療と介護保険施設は「相互補完」の関係、整備に当たって介護との整合性を確保
2018年度から新たな医療計画(第7次)がスタートします。厚生労働省は都道府県が計画を作成するための拠り所となる方針を策定すべく、「医療計画の見直し等に関する検討会」を設置し、議論を続けています。医療計画には在宅医療に関する整備目標なども記載することが必要で(第6次から盛り込まれた)、この点について集中的に議論するためにワーキングを設置しました。
3日に開かれたワーキングの初会合では、在宅医療について(1)介護との整合性(2)医療連携体制(3)充実施策―の3項目に関する議論が行われました。
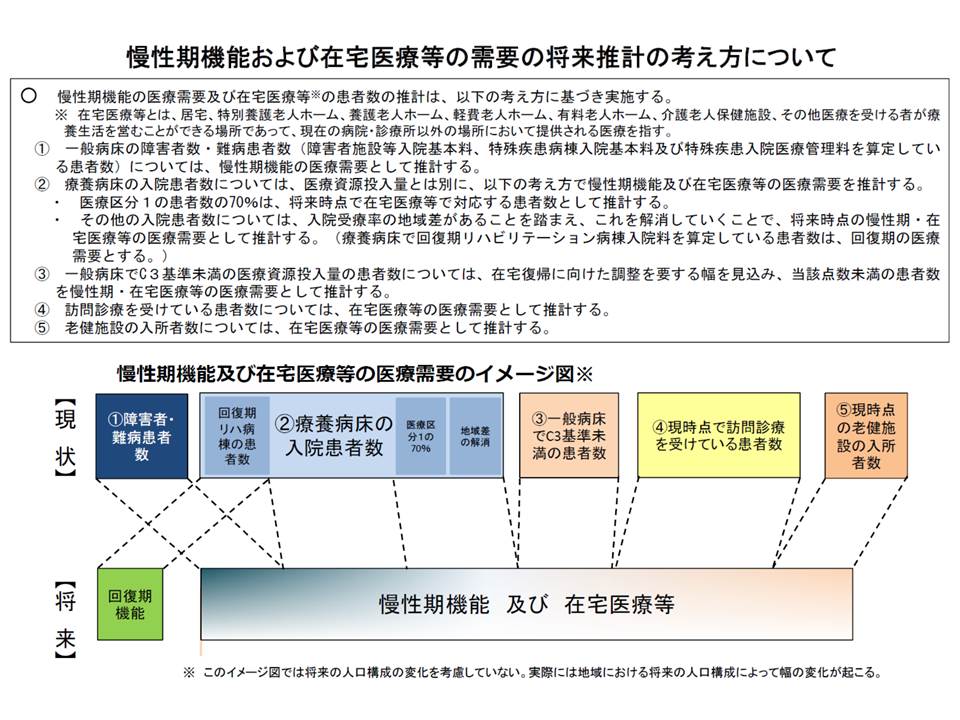
地域医療構想策定ガイドラインでは、「療養病床に入院する医療区分1の患者の70%を在宅復帰させる」こととするなど、在宅医療の推進が国の重要な施策の1つとなっています(関連記事はこちら)。また、高齢化の進展により在宅医療のニーズが増大するため、在宅医療提供体制の整備が急がれています(関連記事はこちらとこちら)。
一方で、在宅医療を闇雲に整備するのではなく、地域の介護保険施設の状況を勘案する必要があるとの指摘もあります。例えば老人保健施設の入所者が在宅に復帰した場合、あるいは特別養護老人ホームの入所待ちをしている高齢者には、少なからず在宅医療が必要になります。一方、在宅医療を受けながら入所待ちをしている高齢者が、特養ホームに入所できた場合、在宅医療は不要となります(特養ホームへの訪問診療は末期がん患者やターミナルの場合に限定される)。このように「介護保険施設の整備状況」と「在宅医療提供体制」には一定の相互補完関係があるためです。
安倍晋三内閣は、いわゆるアベノミクスの「新・3本の矢」の1本として介護離職ゼロを掲げ、そこでは約12万人分の介護保険施設などを整備する方針です。
こうした状況を踏まえて厚労省は、第7次医療計画の中で▽介護サービスの整備目標と整合的な形で在宅医療の目標を設定する▽介護保険施設以外で受け止める在宅医療の需要にどのように対応するのかの「考え方」を記載する―という方針を打ち出しました。
もっとも、介護保険施設などの整備状況には大きな地域差があるため、厚労省医政局地域医療計画課在宅医療推進室の伯野春彦室長は「目標設定のための『全国一律の詳細な(かっちりした)基準』は定めず、国からは一定の考え方やパターンなどを示すにとどめる」という考え方も示されました。
この点に関連して鈴木邦彦構成員(日本医師会常任理事)は、「在宅医療と介護の整備は一体的に議論する必要がある」点をことさらに強調。医療計画や地域医療構想の議論についても、地域の医療関係者だけでなく、介護関係者も参加して議論することが重要と訴えています。
在宅医療の整備、サ高住の建設状況や介護療養病床の「新類型」の議論も重視すべき
在宅医療と介護との整合性について、鈴木構成員は「サービス付き高齢者向け住宅」(サ高住)の整備状況もきちんと把握する必要があると指摘します。鈴木構成員は「気づいたらサ高住が開所され、そこで膨大な量の在宅医療ニーズが発生するなど、地域で混乱を起こしつつある」とも述べています。
この点、越田理恵構成員(金沢市保健局長)も「サ高住の整備状況は市町村の保健福祉担当部局では十分に把握できていない。金沢市では、年金で賄える程度の室料を設定し、看取りまで行っているサ高住もある」と述べ、鈴木構成員の考えに賛同しています。
また池端幸彦構成員(日本慢性期医療協会副会長)は、「介護保険施設のうち介護療養病床(介護療養型医療施設)について『新類型』への移行が議論されている(関連記事はこちらとこちら)。地域医療構想では医療療養の70%が在宅移行することとされているが、多くの患者はこの『新類型』に入所すると考えられる、この点も十分に考慮する必要がある」と指摘しています。

【案1-1】【案1-2】【案2】の機能を図示したもの。全く新たな施設類型である【案1-1】【案1-2】については、【案2】などとの組み合わせ(居住スペース)になる形態が多いのではないかと厚労省は見込んでいる
なお池端構成員は「特養ホームの嘱託医と、地域のかかりつけ医が連携して入所者の健康管理・疾病管理を行える体制を構築してほしい」とも要望しています。前述のように外部医師が特養ホームに訪問診療を行えるケースは限定されているため、少し容態が悪化した場合には病院などに入院してしまうという実態を憂慮した発言と言えそうです。
在宅医療体制の評価、ストラクチャーだけでなく「実績」に基づく指標が必要
(2)の医療連携体制については「在宅医療提供体制を評価する指標をどう考えるか」という議論が行われました。
在宅医療提供体制の評価は、例えば▽在宅療養支援診療所(在支診)がどれだけ整備されたか▽訪問看護事業所はどれだけ整備されたか―など、もっぱら「ストラクチャー」(構造設備)に着目した指標に基づいて行われています。しかし実際に行われた訪問診療や往診のうち2-4割程度は在支診以外のクリニックによって提供されています。
また在宅歯科診療や在宅薬剤管理については、施設基準の届出数と実際の報酬算定件数に大きな差があることも分かりました。
こうした点を踏まえて厚労省は「サービスの実績に注目した指標の充実を図ってはどうか」と提案。多くの構成員もこれに賛同しています。ただし池端構成員は「在宅での看取り」などのアウトカム評価の導入には慎重であるべきと釘を指します。例えば「在宅医療を積極的に行ったが、急変で入院し、その直後に死亡した」といったケースでは、「在宅での看取り」を指標した場合には、適切な評価がなされません。こうした点を危惧したもので、田中滋座長(慶應義塾大学名誉教授)も「アウトカム指標の導入にあたっては十分な研究が必要である」とし、池端構成員と同旨の考えを述べています。
なお、厚労省は「在宅医療と介護の連携に資するような指標の充実」も論点として掲げており、今後、具体的な項目に関する議論が行われる見込みです。
在宅医療・介護連携を市町村が進めるために、都道府県による支援が不可欠
(3)の在宅医療の充実に関しては、「都道府県による支援」が重要な視点となりそうです。市町村の地域支援事業の1つとして「在宅医療・介護連携推進事業」が位置づけられており、2018年4月からはすべての市区町村で、▽地域の医療・介護資源の把握▽在宅医療・介護連携の課題抽出▽在宅医療・介護連携に関する相談支援―など8事業を行うことになります。
ただし、これまで医療は都道府県の事業であったことや、小規模な市区町村ではマンパワー確保が難しいことなどがあり、事業の進捗状況には大きな格差があります。これは社会保障審議会・介護保険部会でも議論になりました。
こうした状況を踏まえて伯野在宅医療推進室長は「都道府県の支援が不可欠である」とし、医療計画の中でも在宅医療・介護連携推進事業への支援に関する事項を盛り込む方針を示しました(関連記事はこちら)。多くの構成員はこの考え方を了承した上で、いくつかの注文を付けています。
齋藤訓子構成員(日本看護協会常任理事)は、「在宅医療・介護連携推進事業では、まず課題抽出が必要であり、この点を周知すべき」と指摘。鈴木構成員は「市町村から地域医師会への全面委託も可能である。医師会の活用が不可欠」と強調しました。また池端構成員は「福井県では、県内の全病院とケアマネジャーを結び、入院後1週間以内にケアマネへ入院患者情報を提供するルールを設けた。早い段階で医師とケアマネの連携が実現できる」という事例を紹介したほか、「急性期病院の医師に『実は在宅でも相当のことができ、重度者での在宅移行が可能である』ことを知ってもらいたい」とも訴えました。
なお、伯野在宅医療推進室長は▽在宅医療体制の構築に係る圏域設定(きちんと圏域を設定してもらう)▽地域ごとの分析▽好事例の横展開―などを行うことで、在宅医療体制を充実していくという考えも示しています。


【関連記事】
医療計画の「基準病床数」と地域医療構想の「病床必要量」、両者の整合性をどう考えるか―厚労省・地域医療構想WG(1)
基準病床数、人口のベースは直近?未来? 長期入院患者は考慮する?―厚労省・地域医療構想WG(2)
医療・介護連携に向けて「主治ケアマネ」の創設や、事業所単位の連携促進を―医療介護総合確保促進会議
在宅医療の臨床指標を構築し、国民に「在宅医療のメリット」などを周知―厚労省・全国在宅医療会議
在宅医療・介護連携の推進、市町村と医師会との連携が不可欠―社保審・介護保険部会
市町村も在宅医療の提供体制に目を向け、都道府県がより広域的な対応を―厚労省・神田医政局長
高度急性期や急性期の患者数推計の計算式示される、リハの扱いに注意を―地域医療構想策定の関係省令
地域医療構想策定ガイドライン固まる、回復期は175点以上に設定
2020年代初頭までに、特養ホームなどを全国で12万人分追加整備―厚労省・国交省
介護療養などの転換先候補、「機能強化型Aの人員・報酬水準の維持」を求める意見―社保審・療養病床特別部会
介護療養からの「新たな移行先」、議論スタートするも「介護療養の再延長」求める声も―社保審・療養病床特別部会
25対1医療療養などの新たな移行先として3案を決定、社保審で改正法案論議へ―療養病床検討会
2018年度の診療報酬改定、医療・介護連携をさらに推進―鈴木保険局長インタビュー(1)
将来的に看護配置でなく、重症者の受け入れ状況に着目した診療報酬に―鈴木保険局長インタビュー(2)