紹介状なしに外来受診した際の特別負担、対象病院を拡大すべき—社保審・医療保険部会
2017.10.4.(水)
現在、特定機能病院と一般病床500床以上の地域医療支援病院において導入されている紹介状なし患者の特別負担(初診時5000円以上、再診時2500円以上)について、より小規模な病院にも拡大していくべき—。
10月4日に開催された社会保障審議会・医療保険部会では、こういった意見が多数出されました。2018年度の次期診療報酬改定に合わせて拡大される可能性が高まっています。

10月4日に開催された、「第107回 社会保障審議会 医療保険部会」
目次
200床以上の地域医療支援病院に拡大しては、との具体的提案も
外来医療について▽大病院は専門・紹介外来を担い▽小規模病院や診療所が一般外来を担う—という機能分化を進めるため、2016年度から特定機能病院と一般病床500床以上の地域医療支援病院について、「紹介状なしに受診した患者から、通常の窓口負担とは別に、初診時5000円以上(歯科では3000円以上)、再診時2500円(同1500円以上)の特別負担徴収」が義務付けられています(関連記事はこちらとこちらとこちらとこちらとこちら)。

2016年度から、特定機能病院・一般病床500床以上の地域医療支援病院において、紹介状なしに受診する場合には特別負担が義務付けられた
経済・財政再生計画の改革工程表では、「対象の見直し」を2017年末までに検討するよう指示され、医療保険部会でも「拡充」の方向が示されていますが、今般、改めて議論されました。
費用負担者の立場で参画している白川修二委員(健康保険組合連合会副会長)や望月篤委員(日本経済団体連合会社会保障員会医療・介護改革部会長)は「より小規模な病院への拡大を検討すべき」と主張。また医療提供者の立場で参画する松原謙二委員(日本医師会副会長)もこの主張に賛同。松原委員はメディ・ウォッチに対し、「地域医療支援病院は、もともと地域の医療機関から患者の紹介を受け、逆紹介していくことが求められている。この点に鑑みれば、特別負担を『200床以上の地域医療支援病院』に拡大していく方向は理解できる」と具体的なコメントを寄せています。
もっとも2016年度からの特別負担導入の効果を見ると、必ずしも芳しくありません。厚労省が500床以上と200床以上500床未満に分けて、紹介状なし患者割合を調査したところ、▼500床以上:導入前(2015年10)42.6%→導入後(2016年10月)39.7%▼200床以上500床未満:導入前60.3%→導入後59.4%—となっており、500床以上病院で「紹介状なし患者割合」の低下幅が大きいものの、低下率は「3ポイント未満」という状況です。
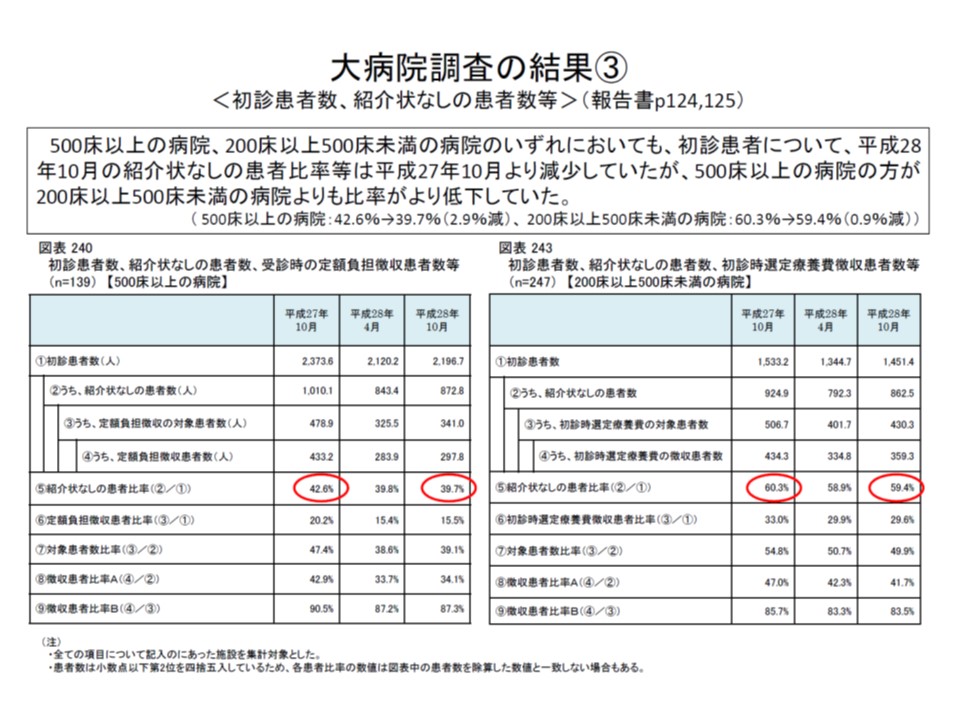
500床以上の大病院では、紹介状なしの受診時特別負担によって「紹介状なし患者割合」は3ポイント弱しか減少いていない
白川委員は、この調査結果と健保連の独自調査結果を踏まえ、「受診行動は費用負担だけでは十分に変わらないのではないか。国民の意識を変える施策を国全体で考え、併せて実施しなければうまくいかない」と述べ、「紹介状なしの特別負担の対象病院拡大」と「国民の意識改革」をセットで実施するよう要請しています。
また松原委員と菅原琢磨委員(法政大学経済学部教授)は、「再診における特別負担」の重要性を指摘しました。外来機能分化は「病院勤務医の負担軽減」も目的としており、これを実現するためには、より患者数の多い再診患者をターゲットとし、「すでに当院(大病院)での専門的治療を終えたので、地域のかかりつけ医療機関に紹介(逆紹介)します。そのかかりつけ医療機関で『さらに大病院での治療が必要』と判断されて紹介状を持たない限り、当院(大病院)を受診した場合には特別負担がかかります」という説明を大病院で、より積極的に行うことが必要との見解です。今後の議論の中では「再診時の特別負担の引き上げ」なども検討される可能性がありそうです。
なお、この点に関連して菅原委員や井川誠一郎参考人(日本慢性期医療協会常任理事、武久洋三委員:日本慢性期医療協会会長の代理出席)は「特別負担がかからないように救急受診をする」といった事態が起きては本末転倒であると指摘しています。
さらに菅原委員は「特別負担を小規模病院に拡大していけば、『この病院がかかりつけ医療機関です』と考える患者も出てくる。この点をどう考えるかも丁寧に議論すべき」と指摘しました。後に述べる「かかりつけ医」「かかりつけ医療機関」とも関連する重要な視点と考えられます。
紹介状なし患者における特別負担については、2018年度の次期診療報酬改定に向けて「対象病院を拡大する」方向で、より具体的に中央社会保険医療協議会でも議論されることになるでしょう。
かかりつけ医、かかりつけ医療機関の定義を明確化せよ
外来機能分化に関して改革工程表では「かかりつけ医以外を受診した場合の特別負担」徴収も検討テーマの1つであると指示しています。
しかし、この点については、これまでにも医療保険部会で「かかりつけ医、かかりつけ医療機関の定義が明確ではない」という点で意見が一致しており、今般の会合でも同様の意見が相次ぎました。中医協では、「かかりつけ医機能の評価」が議題に上がり、定義明確化に向けて一歩踏み出した感がありますが、国民の中には「大学病院を数か月に1度定期的に受診している。私のかかりつけ医療機関は大学病院であり、かかりつけ医はその教授である」と考える人もおり、「明確な定義づけ」には時間がかかりそうです。
2018年度診療報酬改定、「働き方改革」の推進をどうサポートするか
10月4日の医療保険部会では、診療報酬に関連して▼2018年度改定基本方針策定▼都道府県別の報酬設定▼後発品価格上回る部分の患者負担—も議題となりました。
まず2018年度改定基本方針については、厚労省保険局医療介護連携政策課の黒田秀郎課長から、3点の基本認識と4つの視点について改めての説明が行われました。例えば基本認識の1つ「人生100年時代を見据えた社会の実現」に関しては、国民1人1人が予防健康づくりの意識を涵養すること、健康寿命を延伸すること、皆保険を維持しながら効率的・効果的で質の高い医療を受けられるようにすることの重要性などを強調。また「働き方改革」の推進も重要視点の1つに組み込まれています(関連記事はこちらとこちら)。
委員からは「入院前からの退院支援の評価」(菊池令子委員:日本看護協会副会長)、「経済と調和のとれた診療報酬体系の確立」(望月委員)、「複数医療機関のチームによる在宅医療の推進」(松原委員)などを求める意見が出されました。ただし白川委員は「働き方改革が重視されているが、これに診療報酬で対応するのは困難ではないか。これまで労働基準局や医政局での改革が重要になろう」と指摘。これに対し厚労省保険局医療課の迫井正深課長は「相当の工夫が必要」と前置きをした上で、「診療報酬の算定要件や施設基準において、質を担保した上で、(医師要件を)タスクシフトしていくなどすることで勤務環境の改善が図られるのではないか」との見解を示しています。
都道府県別の診療報酬、都道府県サイドが「慎重検討」を要望
都道府県別の診療報酬とは、高齢者医療確保法(高齢者の医療の確保に関する法律)第14条において、医療の効率的提供・医療費適正化を推進するために必要と認められるときは、合理的と認められる範囲内において、予め厚生労働大臣と協議した上で、都道府県が「診療報酬と異なる定め」をすることを認めるものです。
この点、厚労省は、まず「都道府県において、適用の必要性について検討していく必要がある」との見解を提示。一方、都道府県を代表する委員からは「慎重な検討が必要」との声しか聞こえてきません。技術的にも「県外の医療機関を受診した場合にどうするのか」「都道府県が独自に診療報酬を設定するノウハウを持っているのか」といった課題もあり、近々に導入される可能性は極めて低そうです。
なお、「後発品価格上回る部分の患者負担」とは、いわゆる「参照価格制」(先発品価格について、後発品価格を上回る部分は自己負担とする)や「先発品価格を後発品価格と同水準に引き下げる」ことなどを総称したものです。改革工程表で検討を指示されていますが、「患者負担増には理解が得られない」「先発品と後発品を同価格にすれば価格競争が働かず、価格は高止まりする」といった批判が医療保険部会で相次いでいました(関連記事はこちら)。10月4日の会合でも「議論は尽くされた」として、導入を「否」とする見解で一致しています。こちらも近々に導入される可能性は極めて低いでしょう。
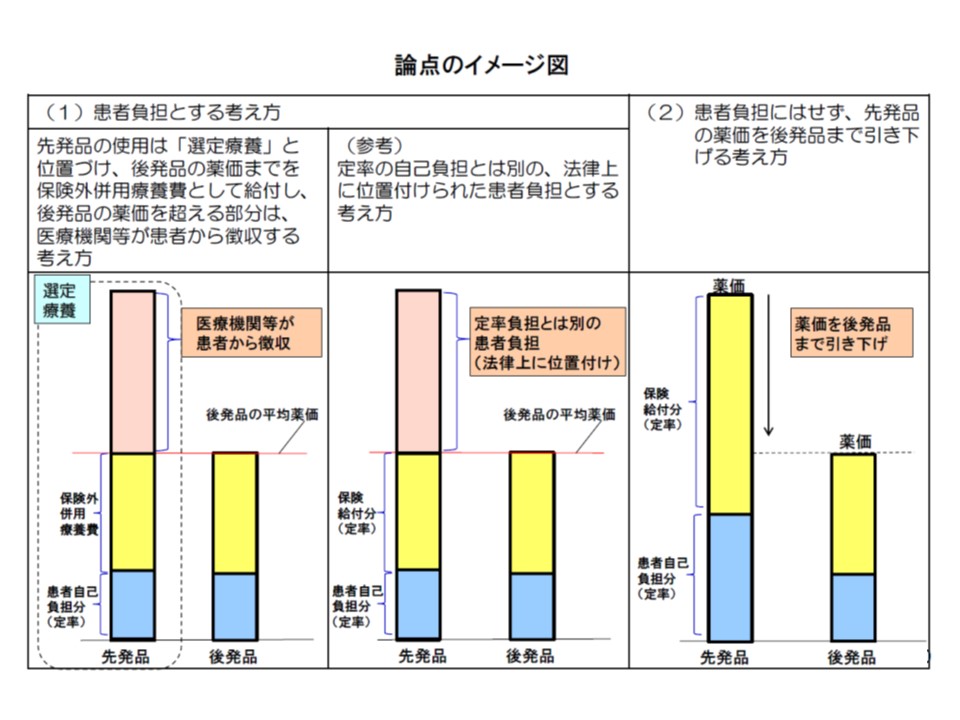
厚労省が示した論点、本文中の(1)選定療養案が向かって左、(2)新患者負担案が中央、(3)薬価引き下げ案が向かって右—に該当する


参照価格制の議論再燃、あるいは先発品の薬価を後発品と同額まで引き下げるか—医療保険部会
2018年度からの第3期医療費適正化計画、保険者・自治体・医療関係者・企業の連携が必要—社保審・医療保険部会
高額療養費の見直しで720億円、療養病床の居住費負担見直しで50億円の医療費適正化―社保審・医療保険部会
介護保険の3割負担、個人単位で2018年8月から導入―厚労省
医療保険改革案、政府与党で年末の予算編成に向けて方向性探る―社保審・医療保険部会
抗菌薬適正使用に向けた取り組みや医療用麻薬の投与日数をどう考えるか—中医協総会(2)
小児入院医療管理料、がん拠点病院加算と緩和ケア診療加算を出来高評価に—中医協総会
レセプトへの郵便番号記載、症状詳記添付の廃止、Kコードの大幅見直しなど検討—中医協総会
認知症治療病棟でのBPSD対策や入退院支援の在り方などを検討—中医協総会
2018年度から段階的に診療報酬請求事務の効率化や、診療データ活用などを進める—中医協総会
地域包括ケア病棟、「病院の規模」や「7対1の有無」などと関連させた議論に—中医協総会(1)
医療療養2、介護医療院などへの移行に必要な「経過措置」を検討—中医協総会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
複数医療機関による訪問診療を認めるべきか、患者の状態に応じた在宅医療の報酬をどう考えるか—中医協(1)
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
生活習慣病の重症化予防、かかりつけ医と専門医療機関・保険者と医療機関の連携を評価―中医協総会(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
7対1・10対1入院基本料、看護配置だけでなくパフォーマンスも評価する報酬体系に―中医協総会(1)
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
2018年度改定に向け入院医療の議論も始まる、機能分化に資する入院医療の評価を検討―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会
2018年度改定に向け、医療部会でも基本方針論議スタート—社保審・医療部会(2)
紹介状なし外来患者の定額負担、500床未満の病院にも拡大の可能性—経済財政諮問会議
【2016年度診療報酬改定総点検6】主治医機能の評価、紹介状なし大病院患者の特別負担によって外来医療の機能分化
紹介状なしの大病院受診、病院の判断で定額負担求めないケースもあり得る―中医協総会
「紹介状なしの大病院受診患者」への新たな定額負担、厚労省は「最低額を定め、個別病院設定」する案を提示―中医協
16年度から、紹介状なしの大病院受診に定額負担を導入―医療保険改革案
大病院受診、紹介状なしの定額負担など16年度から-医療保険部会で改革案まとまる



