オンライン資格確認で使用可能なカードリーダー、医療機関等が3機種から選択—社保審・医療保険部会
2020.9.17.(木)
来年(2021年)3月から稼働するオンライン資格確認等システムについて、医療機関等の窓口に設置するカードリーダー端末は3機種となり、医療機関等が選択する—。
国民・患者サイドは、マイナンバーカードを取得し、健康保険被保険者証としての利用申し込み(紐づけ)を一度行う—。
9月16日に開催された社会保障審議会・医療保険部会において、厚生労働省保険局医療介護連携政策課の山下護課長からこういった点について詳しい説明が行われました(関連記事はこちらとこちらとこちらとこちら)。
9月16日に開催された、「第130回 社会保障審議会 医療保険部会」(新型コロナウイルス感染症の拡大防止のためにオンライン開催となっている)
医療機関等サイド、国民・患者サイドの両方でオンライン資格確認等に向けた準備進める
Gem Medでもお伝えしているとおり、来年(2021年)3月からオンライン資格確認等システムが稼働します。
公的医療保険制度(健康保険)は、病気やケガといった保険事故に備えて加入者(被保険者)が保険料を納め、事故に遭遇した際に、保険から給付(年齢や所得に応じて医療費の7-9割を給付、さらに高額療養費制度などによる手厚い給付も行われる)が行われる仕組みです。
医療保険に加入していない人にはこうした給付が行われない(全額自己負担となる)ことから、医療機関の窓口では「患者がどの医療保険に加入しているのか」を被保険者証(保険証)で確認します(資格確認)。しかし、現在、この資格確認は、事実上「レセプト請求の中で行う」こととなるため、医療機関窓口で「この患者は、被保険者証本人に記載されている本人なのか」「提示された被保険者証は有効か」を確実に確認することはできません。
このため、例えば「A社で働いていたサラリーマンが、退職後にも在職中の被保険者証(保険証)を返還せずに使用して診療を受ける」という事例が少なからず生じているのです(1か月当たり30万―40万件)。これは「自分が加入していない医療保険に費用を負担させる」こととなり、許されません(退職後は、別の医療保険(新たな勤め先の健康保険や、自営業や無職の場合には国民健康保険)に加入し、その医療保険を利用しなければならない)。
そこで、医療機関を受診した際に「当該患者が医療保険に適切に加入しているか」を確認することを目指し、オンライン資格確認等システムが導入されます。医療機関の窓口で「患者がどの医療保険に加入しているのか」を瞬時に確認することを目指すもので、資格確認は次のような流れで行われます。
▼患者が、マイナンバーカードを医療機関窓口でカードリーダーにかざす
↓
▼医療機関等の端末からオンラインで、社会保険診療報酬支払基金(支払基金)・国民健康保険中央会(国保中央会)のデータに「当該患者がどの医療保険(健康保険組合や国民健康保険など)に加入しているのか」を照会する
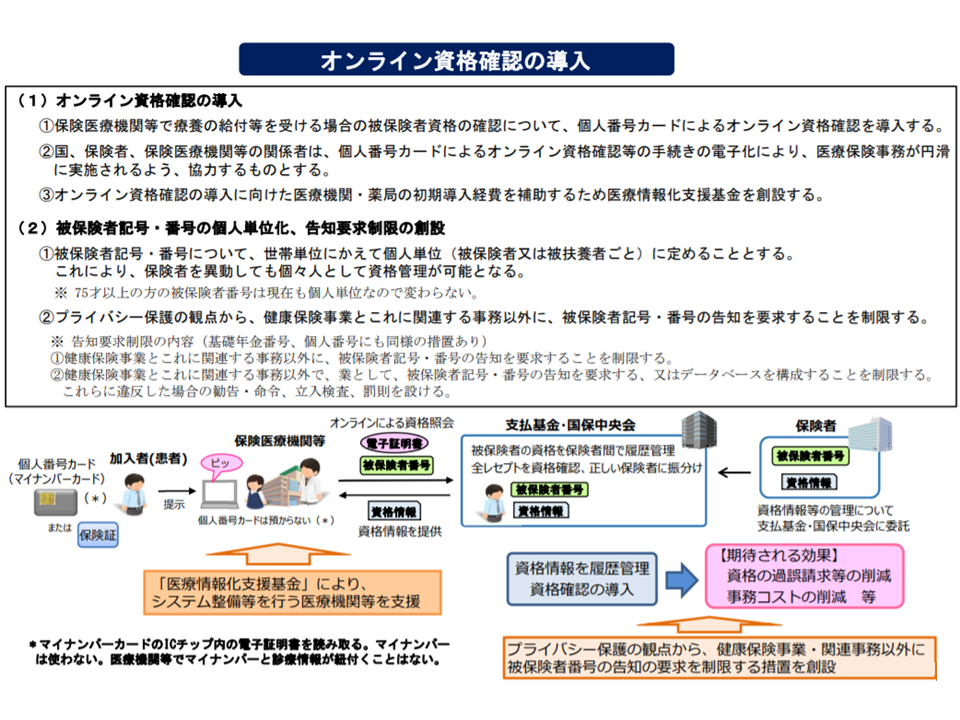
2021年3月からオンライン資格確認等システムが導入される(健康・医療・介護情報利活用検討会1 200615)

マイナンバーカードでの資格確認手順例(医療保険部会1 200916)
稼働に向けた準備が進められていますが、「円滑な稼働」に向けた医療保険部会で山下医療介護連携政策課長は▼医療機関等サイドで進めるべき準備▼国民・患者サイドで進めるべき準備—の2点について整理を行っています。
医療機関等では、(1)マイナンバーカードの読取・資格確認等のソフトウェア・機器の導入(2)ネットワーク環境の整備(3)レセプトコンピュータ、電子カルテシステム等の既存システムの改修―などが必要となります。
そのためには、まず「支払基金のポータルサイトにアカウント登録を行う」ことが最初にすべき手続となります。アカウント登録により、▼カードリーダーの配付▼補助金情報等の提供▼医療機関等からの情報発信―などが可能になるのです。「システム改修費の一部が補助される」などの詳細情報も、アカウント登録によって迅速に受けることが可能です(関連記事はこちら)。
支払基金のポータルサイトはこの7月に開設されており、すでに5万件超のアカウント登録がなされていることが山下医療介護連携政策課長から明らかにされています(病院:2000件程度、診療所:1万6000件程度、歯科診療所:1万5000件程度、調剤薬局:1万9000件程度)。
さらに9月16日の医療保険では、配付されるカードリーダー端末として3機種の詳細が報告されました(下図表参照)。医療機関は支払基金のポータルサイトでアカウント登録をしたのちに、どの端末を配付してほしいかを選択することになります。なお、端末の費用は国の補助金が活用され、医療機関の負担は生じません(支払基金が補助金を活用して一括購入し、各医療機関に配付する形)。

カードリーダー端末3機種、この中から医療機関等は自院にマッチしたものを選択する(医療保険部会3 200916)
機種のイメージが明確となったことを受け、さらにアカウント登録が進むことが期待されます。
この点について医療保険部会委員からは、「医療機関サイドの準備状況について情報共有すべきである。『マイナンバーカードと健康保険被保険者証との紐づけ(後述)を行ったが、医療現場で準備が進んでおらず、オンライン資格確認ができない』となれば信頼がゆらいでしまう」との声が出ています。
厚労省では、▼2021年3月末には6割の医療機関等で▼2022年3月末には9割の医療機関で▼2023年3月末にはほぼすべての医療機関で―オンライン資格確認が実施可能な体制を整備する予定を組んでいます。
また国民・患者サイドは、▼マイナンバーカードを取得する▼マイナンバーカードと健康保険被保険者証との紐づけを行う(生涯に一度で良い)―という2つの準備を進める必要があります。
後者の紐づけは、マイナンバーカードを健康保険被保険者証として利用するための手続きで、▼マイナポータルから申し込みを行う▼役所や医療機関等に設置されるカードリーダー端末にマイナンバーカードをかざし、申し込みを行う—という2つの手法があります。

国民サイドの準備(医療保険部会2 200916)
従前から使用されている健康保険被保険者証では「カードリーダー端末で読み取り、被保険者資格確認をオンラインで行う」ことができません。この場合、「医療機関の窓口スタッフが被保険者番号を入力し、オンラインで資格確認を行う」ことになり、医療機関の事務負担が大きく、資格管理の精度も落ちてしまいます。
なお、山下医療介護連携政策課長は、「カードリーダー端末で読み取り、被保険者資格確認をオンラインで行う」場合には、「自分がこれまでに投与等された薬剤情報や、健康診断情報を確認できる」仕組みを利用できるメリットも強調しています。
今後、無料動画配信サービス「YouTube」での広告や、リーフレット・ポスターなど、さまざまな媒体を通じて、「マイナンバーカードの健康保険被保険者証としての活用」の方法・メリットなどをPRしていく考えを山下医療介護連携政策課長は述べています。
多くの医療機関等でカードリーダー端末等の整備が進むこと、多くの国民がマイナンバーカードを健康保険被保険者証として活用すること、この両者が一体として進まなければ「オンライン資格確認等システム」は宝の持ち腐れになってしまいかねません。十分な周知を行うとともに、医療機関等・国民による協力も不可欠です。
「紹介状なし患者から特別負担を徴収する」病院の範囲拡大など、2020年末に結論
また9月16日の医療保険部会では、今後、以下のようなテーマ(追加もありうる)について議論を重ね年末に意見を取りまとめる方針を固めました。
●「全世代型社会保障検討会議」検討事項
▽後期高齢者の窓口負担割合の在り方(現行の「原則1割」から「原則2割」へ)
▽大病院への患者集中を防ぎかかりつけ医機能の強化を図るための定額負担の拡大(大病院を紹介状なしに受診した場合の特別負担の拡充)
▽予防・健康づくり
●「新経済・財政再生計画 改革工程表2019」検討事項
▽金融資産等の保有状況を反映した負担の在り方
▽薬剤自己負担の引上げ
▽医療費について保険給付率と患者負担率のバランス等の定期的に見える化等(いわゆる医療版マクロ経済スライドの前提整備)
▽「現役並み所得」の判断基準の見直し
▽今後の医薬品等の費用対効果評価の活用
●その他検討事項
▽傷病手当金の見直し
▽任意継続被保険者制度の見直しの医療
このうち「大病院への患者集中を防ぎかかりつけ医機能の強化を図るための定額負担の拡大」については、「全世代型社会保障検討会議」が昨年(2019年)末に、大病院における「紹介状なし外来受診患者」に対する特別負担徴収義務について、▼初診時5000円・再診時2500円を増額する▼徴収義務対象を『200床以上の一般病院』に拡大し、外来医療の機能分化を促す―などの方向性を示したことを受けたものです。
ただし、医療現場からは「外来医療の機能分化やかかりつけ医機能についての議論が行われておらず、共通認識もできていない」「同規模の病院でも地域によって機能は異なる。規模でなく、機能に着目した議論を行うべきである」との意見が多数示されていることを踏まえ、次のように2つのレールで議論を進めることになりました。
(1)社会保障審議会・医療部および「医療計画の見直し等に関する検討会」において、ベースとなる「外来医療の機能分化」「かかりつけ医機能の推進」に関する方向性を固める(関連記事はこちらとこちらとこちらとこちらとこちら)
(2)社会保障審議会・医療保険部会および中央社会保険医療協議会で「対象病院」や「金額」「医療保険の負担を軽減する仕組み」などを議論する
しかし、新型コロナウイルス感染症が拡大したことを受け、議論が途中でストップ。年末の意見取りまとめに向けて、近く(1)(2)の議論が再開される見込みです。なお、9月16日の医療保険部会では、「かかりつけ医機能の推進が極めて重要である」(佐野雅宏委員:健康保険組合連合会副会長)、「地域の特性や、地域の病院構成などを勘案すべきである」(平井伸治委員:全国知事会社会保障常任委員会委員長/鳥取県知事)などの意見が出ています。
なお、「75歳以上の後期高齢者」の窓口負担2割化に向けては、「新型コロナウイルス感染症の中で、高齢者の受診抑制がさらに進まないように留意すべき」(平井委員)、「2025年度には団塊の世代がすべて後期高齢者となり、その後、現役世代人口が減少していく状況に代わりはない。現役の負担増を抑制するためにも、後期高齢者の窓口負担2割化の効果が最大化される仕組み(対象を可能な限り広める)とすべき」(藤原弘之委員:日本経済団体連合会社会保障委員会医療・介護改革部会長)などの考えが示されました。
年末までに残された時間は限られていますが、一方で、検討項目は多岐にわたっており、ポイントを絞った高頻度の議論が医療保険部会で進められることになるでしょう。
【関連記事】
2021年からのオンライン資格確認等システム、支払基金サイトへ登録し情報収集を—社保審・医療保険部会
2021年からのオンライン資格確認、カードリーダー等端末は支払基金が一括購入し医療機関へ配付―社保審・医療保険部会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
2021年3月からのオンライン資格確認に向け、ポータルサイトで医療情報化支援基金等の受け付け開始へ—厚労省
柔軟な医療提供の在り方、医療・介護のデジタル化、効果的な医療機関受診の在り方など検討せよ―経済財政諮問会議で有識者議員
保健・医療・介護データの利活用に向け、今後2年間で何としても集中改革を実現する―加藤厚労相
「健康・医療・介護情報共有方針」固まる、全国の医療機関等で薬剤・手術等の情報共有可能に―健康・医療・介護情報利活用検討会
「レセ情報とレセ以外情報」をセットで格納・共有し、効果的かつ効率的な医療提供の実現を―健康・医療・介護情報利活用検討会
全国の医療機関間で、患者の「薬剤情報」「手術情報」など共有できれば、救急はじめ診療現場で極めて有用―医療等情報利活用ワーキング
電子カルテ標準化や国民への健康情報提供(PHR)など一体的に議論し、夏までに工程表まとめる―健康・医療・介護情報利活用検討会
電子カルテの標準化、まず「電子カルテの将来像」固め、それを医療情報化支援基金の補助要件に落とし込む―医療情報連携基盤検討会
2019年度予算案を閣議決定、医師働き方改革・地域医療構想・電子カルテ標準化などの経費を計上
異なるベンダー間の電子カルテデータ連結システムなどの導入経費を補助―厚労省・財務省
病院間の情報連携が求められる中で「電子カルテの標準化」が必要―日病協
「電子カルテの早期の標準化」要望に、厚労省は「まず情報収集などを行う」考え―社保審・医療部会
「電子カルテの標準仕様」、国を挙げて制定せよ―社保審・医療部会の永井部会長が強く要請
電子カルテの仕様を標準化し、医療費の適正化を促せ―四病協
「個人単位の被保険者番号」活用した医療等情報の紐づけ、まずNDBや介護DBを対象に―厚労省・医療等情報連結仕組み検討会
医療・介護等データ連結、「医療の質」向上と「個人特定リスク」上昇とのバランス確保を―厚労省・医療等情報連結仕組み検討会
個人単位の被保険者番号を活用した医療等情報を連結、具体的な仕組みの検討スタート―厚労省・医療等情報連結仕組み検討会
医療等のデータ連結において、個人の紐づけは「個人単位の被保険者番号」を基軸に―医療情報連携基盤検討会
医療情報ネットワークの2020年度稼働に向け、2018年夏までに「工程表」作成―医療情報連携基盤検討会
骨太方針2020を閣議決定、「新型コロナ禍の医療提供体制強化」と「ポストコロナ下の社会保障改革」を推進
外来版「地域医療構想・機能報告制度」、「医療資源を重点的に活用する外来」の基幹医療機関を明確化―医療計画見直し検討会
どの医療機関が、外来化学療法等の「医療資源を重点活用する外来」を重点提供しているのか可視化してはどうか―医療計画見直し検討会
外来化学療法など「医療資源を重点活用」する外来医療、集約化の枠組み構築―医療計画見直し検討会
「公立等 vs 民間」対立煽らず、地域・病院の特性踏まえて「地域の医療提供体制」論議を―社保審・医療部会
大病院外来定額負担のバックボーンとなる「外来医療機能分化・かかりつけ医機能推進」をまず議論せよ―社保審・医療部会
75歳以上の医療費は2割負担、紹介状なし外来患者の特別負担を200床以上一般病院に拡大―全世代型社会保障検討会議
紹介状なし外来患者の特別負担、病院のベッド数等でなく「機能」に着目して議論せよ―日病・相澤会長
紹介状なし外来患者からの特別徴収義務、200床以上一般病院への拡大には強く反対―日病協





