2019年には在院日数短縮と病床利用率向上を両立、利用率維持のための在院日数延伸は許されない―厚労省
2020.9.30.(水)
昨年(2019年)10月1日現在、活動中の医療施設は17万9416施設で、うち一般病院は7246施設と減少が続いている―。
一般病床の平均在院日数は16.0日で、前年から0.1日短縮。また病床利用率は76.5%で、同じく前年に比べて0.3ポイント向上。日本全体では「在院日数短縮」と「病床利用率向上」とを両立できている―。
ただし、病床数・在院日数には大きな地域格差があり、「多すぎるベッドの利用率を上げるために、在院日数を恣意的に延伸させる」などの事態が生じていないか、地域で検証する必要がある—。
このような状況が、厚生労働省が9月29日に公表した2019年の「医療施設(動態)調査・病院報告の概況」から明らかになりました(厚労省のサイトはこちら、過去の資料をご覧になりたい方はこちら)(2018年の記事はこちら、、2017年の記事はこちら、、2016年の記事はこちら、2015年の記事はこちら)。
目次
病院のダウンサイジングがさらに進み、病院数も減少傾向に
医療施設調査は、病院や診療所などの整備状況や分布、診療機能の現状を把握するために行われる調査。病院報告は、病院の利用状況などを把握するために行われる調査です。両調査ともに、毎月および毎年行われる小規模調査(動態調査)と、3年に1度の大規模調査(静態調査)とがあり、2019年は「小規模模調査」の年にあたります。
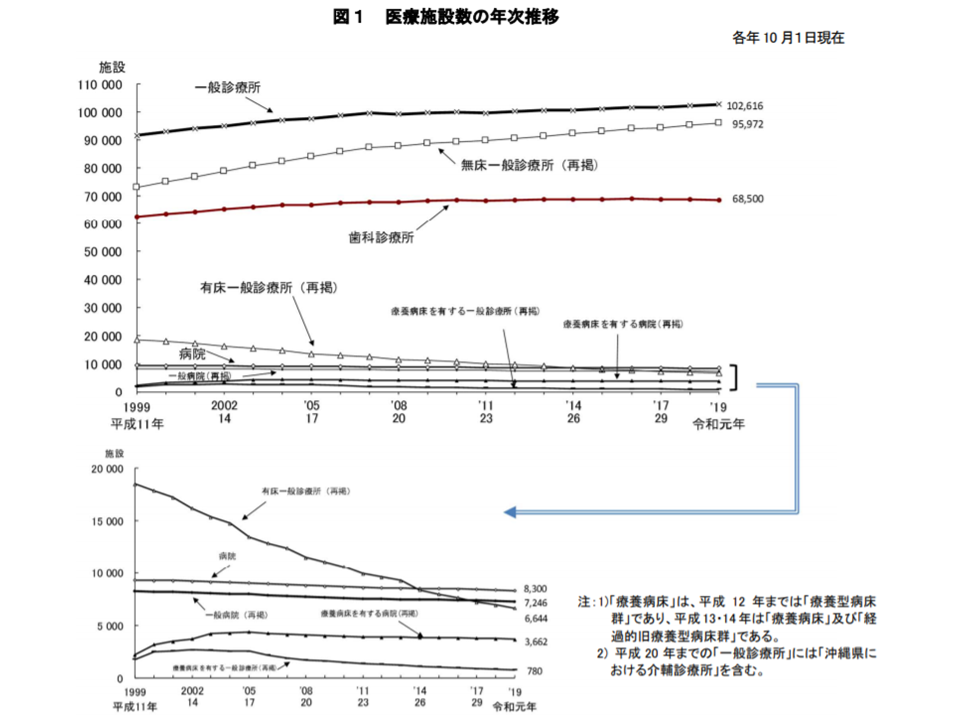
昨年(2019)年10月1日現在、全国で活動している医療施設数を見ると17万9416施設で、前年にくらべて326施設・0.2%の増加となっています。なお、「休止」「1年以上の休診中」施設を含めると18万1621施設となります。
施設の内訳を見ると、▼一般病院:7246施設(前年調査に比べて68施設・0.9%減)▼一般(医科)診療所:10万2616施設(同511施設・0.5%増)―などです。一般診療所のうち有床診療所は6644施設で、前年から290施設・4.2%減となっており、減少に歯止めはかかっていません。Gem Medでも繰り返しお伝えしているように、有床診の減少傾向には歯止めがかからず、現状の減少ペースが続けば、再来年(2022年)4月末には施設数は6000を割り、来年(2021年)5月末にはベッド数は8万5000床を切る可能性が高いといえます(関連記事はこちら)。
医療施設数の動向(2019年医療施設(動態)調査・病院報告1 200929)
ここでは、病院について少し詳しく見てみましょう。
開設者別では、「医療法人」がもっとも多く5720施設(前年調査に比べて44施設・0.8%減少)で、全体の68.9%(同0.1ポイント増)を占めています。次いで「公的」1202施設(同5施設・0.4%減)・全体の14.5%(同0.1ポイント増)が多くなっています。地域医療構想の実現に向けて、まず「公立」「公的等」医療機関の再編・統合が大きなテーマとなっており、今後の「開設者別の施設数動向」を注視していく必要があります。
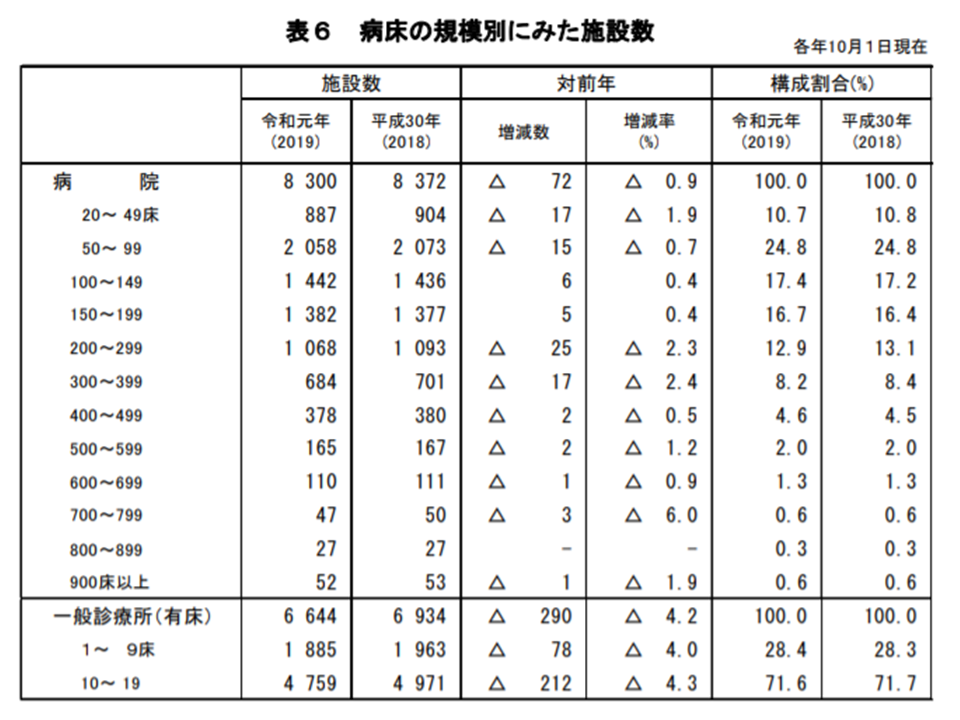
病床規模別では、▼50-99床:2058施設(病院全体の24.8%、前年調査から増減なし)▼100-149床:1442施設(同17.4%、同0.2ポイント増)▼150-199床:1382施設(同16.7%、同0.3ポイント増)▼200-299:1068施設(同12.9%、同0.2ポイント減)―などが大きなシェアを占めています。200床未満の中小規模病院が全体の7割弱(69.6%、前年調査から0.3ポイント増)を占めています。我が国の医療提供体制の特徴の1つでもある「小規模病院が多い」状況はさらに進んでいます(200床未満の病院のシェアは、▼2016年:68.9% → ▼17年:68.9% → ▼18年:69.2% → ▼19年:69.6%)。
病床規模別に見た施設数(2019年医療施設(動態)調査・病院報告2 200929)
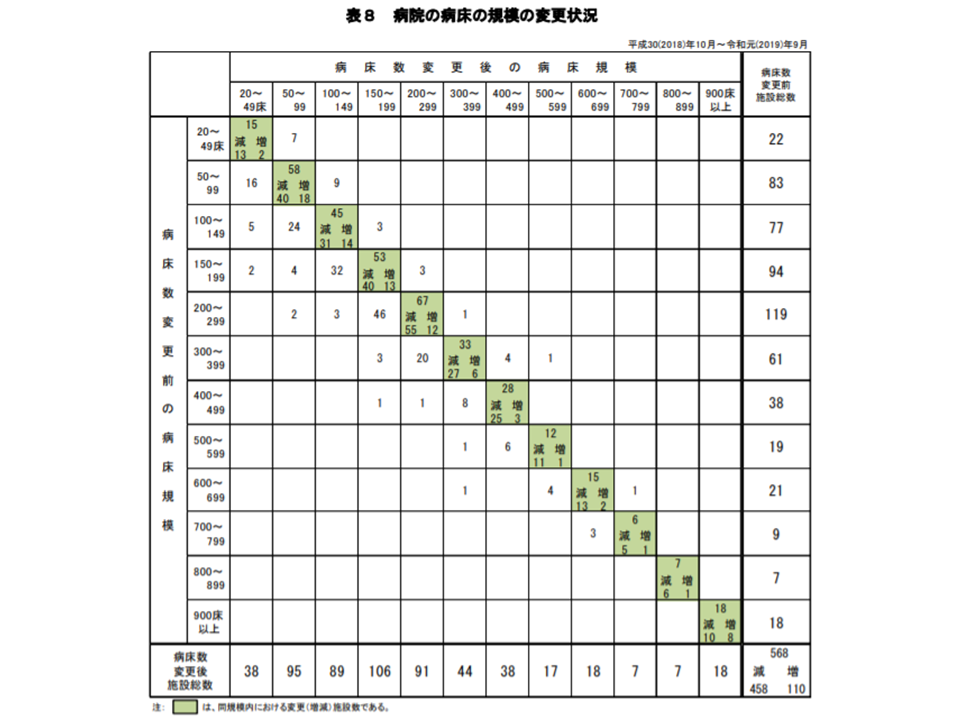
また、病床規模を縮小した病院は458施設(前年調査に比べて86施設増)、逆に増床した病院が110施設(同4施設減)となっており、多くの病院でダウンサイジングを行っている状況も続いています。
病床削減・増加の状況(2019年医療施設(動態)調査・病院報告3 200929)
▼平均在院日数の短縮(医療の質向上、患者のQOL向上のためにさらに進める必要がある)▼入院医療から外来医療へのシフト(デイサージャリーの推進や、がん化学療法の外来化など)―が進み、さらに地域の人口そのものが減少する中では、従前の病床規模では病床利用率を維持することが難しくなってきています。ダウンサイジングは「規模の適正化」に向かうものと考えられます。
人口10万対病床数、最多の高知と最少の埼玉との間に依然として2.2倍の格差
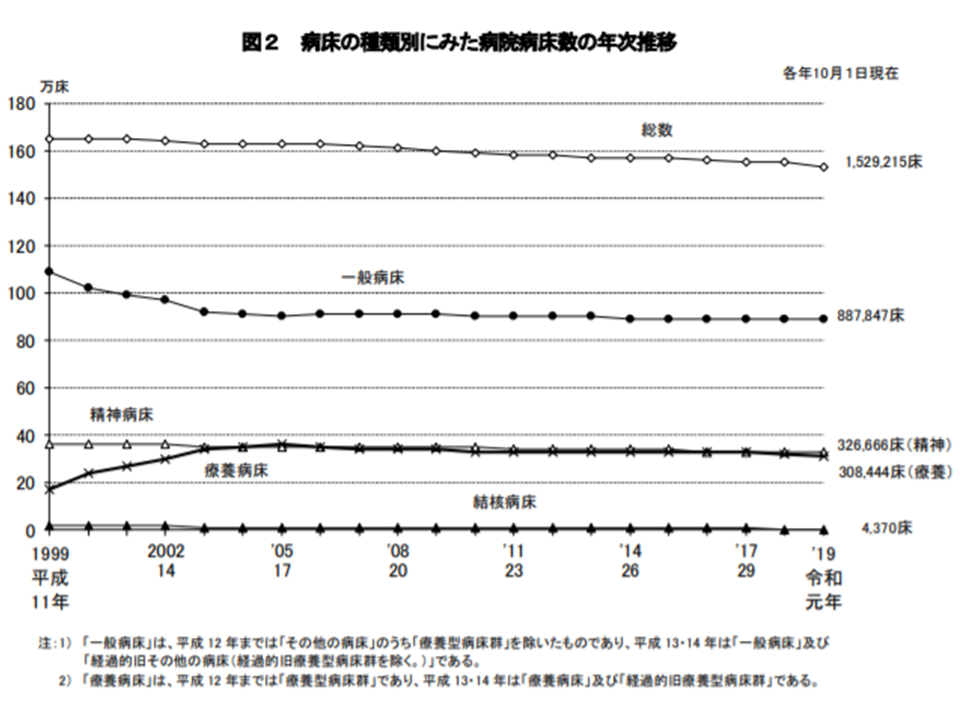
次に病床数を見てみると、昨年(2019)年10月1日現在、日本全国で162万97床の病床があり、前年に比べて2万1371床・1.3%の減少となっています。医療法上の病床種別に見ると、▼一般病床:88万7847床(前年に比べて2865床・0.3%減)▼療養病床:30万8444床(同1万1062床・3.5%減)▼精神病床:32万6666床(同3026床・0.9%減)▼結核病床:4370床(392床・8.2%減)▼感染症病床:1888床(同6床・0.3%増)―となっています。2020年には新型コロナウイルス感染症の影響で感染症病床に変動が出てくる可能性があります。
病院病床数の動向(2019年医療施設(動態)調査・病院報告4 200929)
また、人口10万人当たりの一般病床数は703.7床で、前年調査に比べて0.7床減少しました。日本全体でみたときにはすでに人口減少が本格化しており、医療ニーズにあわせた病床規模の適正化が進んでいると見ることができるでしょう。
もっとも地域別に見ると、さまざまな動きがあります。都道府県別の人口10万人当たり一般病床数が最も多いのは高知県で1114.8床(前年調査に比べて5.0床減)、次いで大分県の1047.8床(同4.4床増)、北海道の997.4(同5.1床増)などで多くなっています。逆に最も少ないのは埼玉県で508.8床(同6.3床増)、次いで神奈川県の509.4床(同1.1床増)、愛知県の527.6(同2.2床減)などで少なくなっています。最多の高知県と最低の埼玉県の格差は2.2倍で、昨年よりも僅かに格差は縮小しました。
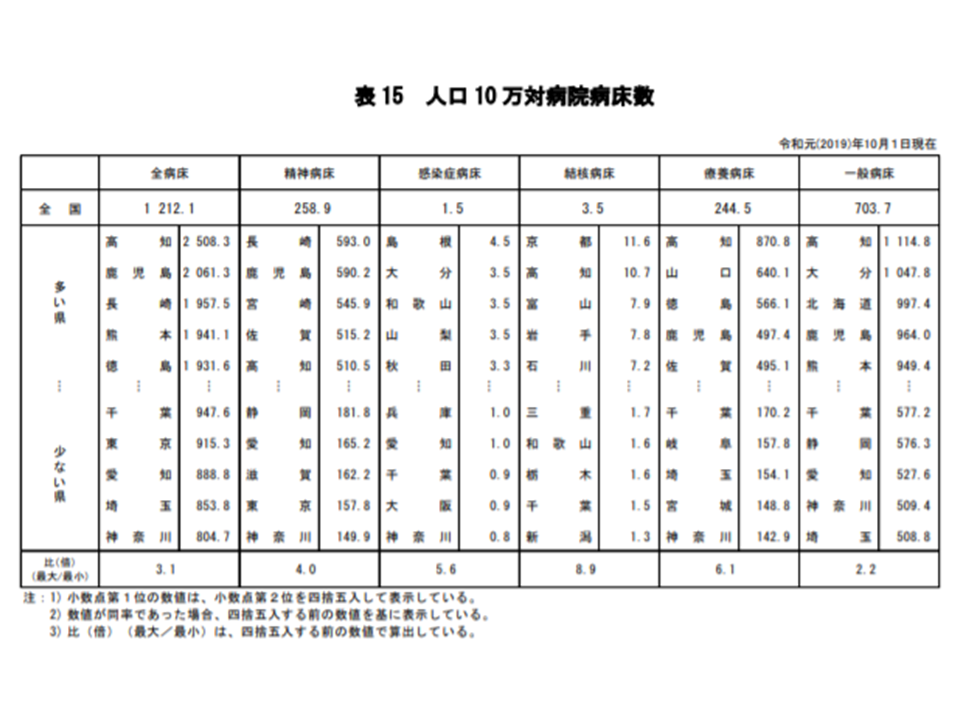
地域別に見た人口10万対病床数(2019年医療施設(動態)調査・病院報告5 200929)
高齢化が進行していたり、近隣自治体で病床整備状況が芳しくないために「患者の流出」が生じるなどの理由から、病床の必要量が大きくなる可能性もありますが、都道府県レベルで「2.2倍のベッド整備格差の必要性がある」とは考えにくいでしょう。
病床数は、後述する「在院日数」に、さらには「医療費」にも密接に関連する、極めて重要なテーマです。
地域の医療ニーズを適切に算出し、整備すべきベッド数の「適正化」を進めていく必要があります。
新規入院患者・退院患者の伸び率が高く、「病床の高回転利用」が進む
次に、一般病院における患者数や稼働状況などを見ていきましょう。
昨年(2019年)1年間における一般病床(一般病院)では、▼1日平均在院患者数:68万292人(前年に比べて0.2%増加)▼1日平均新入院患者数:4万2794人(同0.7%増)▼1日平均退院患者数:4万2192人(同0.7%増)―という状況です。
新入院患者数・退院患者数の伸びが大きく、後述するように「平均在院日数の短縮に伴う回転率の向上」が進んでいると言えます。
一般病院の外来については、1日平均では132万4829人で、前年に比べて0.7%減少しています。「軽症患者は診療所や中小病院にまずかかり、大病院は紹介・専門外来を担う」という外来機能分化の考えに沿えば、「外来の患者の減少」そのものは、病院経営的に見て、決して「悲観すべき事態」ではないことに留意が必要です。
なお、2020年には新型コロナウイルス感染症の影響で入院・外来ともに大きく患者数が減少している点を考慮して、2020年調査結果を眺める必要があります。
一般病床の平均在院日数は短縮するが、最長・高知と最短・神奈川で1週間以上の開き
また一般病床における平均在院日数は16.0日で、前年よりも0.1日短縮しました。DPCの拡大および医療内容の標準化の進展や、診療報酬による誘導などによって、今後も一般病床の平均在院日数は短縮を続けていくと考えられます。
ただし都道府県別に見ると大きなバラつきがあります。最長は高知県の21.0日(前年に比べて0.4日短縮)、次いで熊本県の19.6日(同0.1日短縮)、鹿児島県の19.5日(同0.1日短縮)と続いています。逆に、愛知県の13.7日(同0.1日短縮)、東京都の13.8日(同0.1日延伸)、神奈川県の13.8日(同0.1日延伸)などで短くなっており、最長の高知県と最短の神奈川県では7.3日(同0.4日縮小)と、1週間以上の開きがあります。
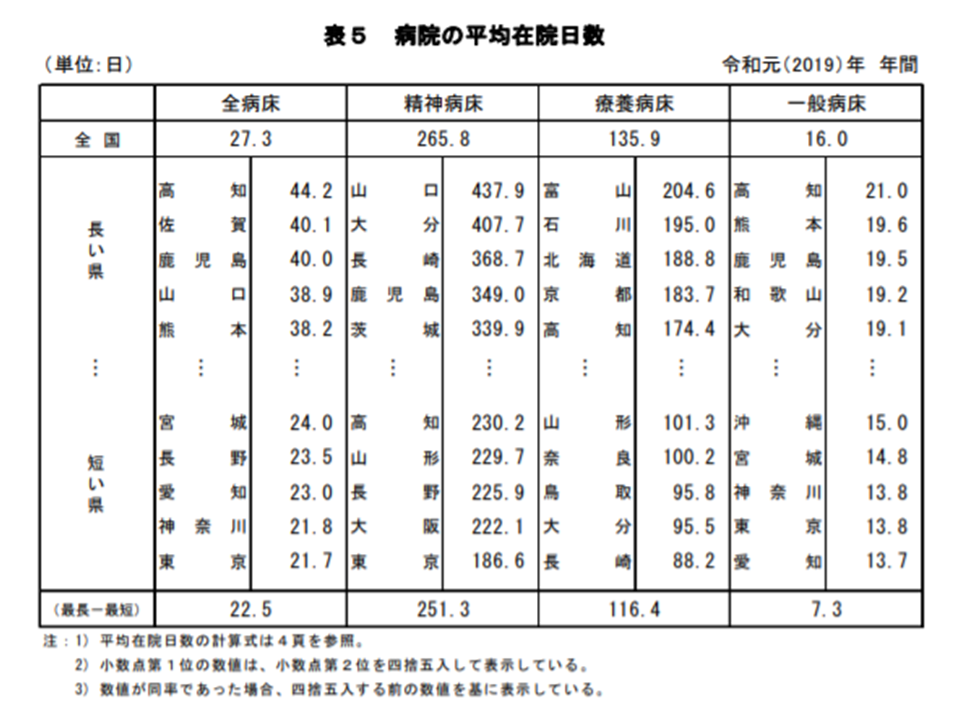
地域別に見た病院の平均在院日数(2019年医療施設(動態)調査・病院報告6 200929)
在院日数の延伸は、一見すると「患者に優しい」ようにも思えます。しかし、Gem Medで繰り返し報じているとおり、不要な在院日数延伸は▼ADL低下・院内感染リスクの高まり(医療の質の低下)▼患者のQOLの低下(入院中は仕事に携われず、社会からも隔離されてしまう)―などの弊害に結びつきます(もちろん、必要な在院日数の確保が必要なことは述べるまでもない)。仮に、後述するような「病床利用率を確保するために、在院日数をコントロールする(短縮の取り組みを放棄する)」ようなことが生じていれば、それは決して許されるものではありません。早急な是正が必要です。
2018年から19年にかけて、在院日数短縮と病床利用率向上とを両立できているが・・・
次に一般病床の病床利用率を見ると、76.5%で前年に比べて0.3ポイント向上しました。病床利用率の向上は、病院経営という観点で「好ましい」ことに疑いはありません。ただし「正しい手法で向上させたか否か」が重要となる点に留意が必要です。例えば、新規患者の獲得(紹介患者の確保など)によって利用率が向上していれば、それは「好ましい」と断言できます。しかし、例えば退院を先延ばしにすることで、利用率向上を図るのであれば、それは「許されない」と言わざるを得ません(関連記事はこちら)。
例えば、高知県では「病床数が多く、その利用率を維持するために、在院日数を延伸させている」可能性が伺え、より詳細な分析を地域で進め、適正化(例えばベッド数の減少など)を進める必要がないかデータに基づいて検証する必要があるでしょう(その先には、地域の医療関係者での協議が必要となる)。
上述のように、医療の質を高めるためには、すべての医療機関で在院日数の短縮を進める必要があります。しかし、これは「空床」の増加にも結び付くために、同時に新規患者の獲得をしなければ医業収入が低下してしまうのです。この点、2017年から2018年にかけて「平均在院日数の短縮」(0.1日短縮)と「病床利用率の向上」(0.3ポイント向上)とを両立できていることが伺えます。在院日数を短縮しながら、新規患者獲得に向けて全国の病院が努力を続けていることが分かります。
ただし、この状況はすべての病院で同じであり、「新規患者の獲得競争」が激化し、さらに地域によっては人口減少が進んでおり(いずれ東京23区などごく一部地域を除き全国的に人口減少が進む)、「新規患者獲得の継続」が困難になってきます。そうした状況を踏まえれば、地域の医療ニーズを勘案し「病床規模の縮小」(ダウンサイジング)も早急に検討テーマの1つに加える必要があります。この場合、冒頭に述べたダウンサイジング傾向に拍車がかかることでしょう(関連記事はこちらとこちらとこちらとこちらとこちら)。
【関連記事】
「病院ベッド数の大幅減」、「有床診の施設数減」が継続―医療施設動態調査(2020年7月)
2020年5月、病院の患者数は前年同月比で入院10.0%・外来25.2%と大幅減拡大―病院報告、2020年5月分
2017年から18年にかけ在院日数短縮と病床利用率向上を両立、ただし適正な病床規模を探るべき―厚労省
1996年から2017年にかけて「人口10万対病床数」は変わらず、病床削減やDRG導入を検討しては―厚労省
2015年から16年にかけて在院日数短縮と病床利用率向上とを両立、ダウンサイジングの効果も―厚労省
一般病床の平均在院日数は16.5日、病床利用率は75.0%に―2015年医療施設動態調査
公立病院等の再編・統合等に向けた再検証、感染症対策も踏まえてスケジュール等の再整理を行う—厚労省
「公立・公的病院の再編統合」の再検証を厚労省が通知、対象病院は約440に増加―厚労省
燕労災病院や三条総合病院等、岩見沢市立総合病院と北海道中央労災病院の再編・統合などを国が重点支援―厚労省
公立刈田綜合病院とみやぎ県南中核病院病院の再編・統合など国が重点支援―厚労省
「複数医療機関の再編・統合」を国が財政・技術面で重点支援、1月中に第1回目の対象選定―厚労省
病床ダウンサイジング、救急病院の働き方改革など2020年度厚労省予算で支援
2020年度に「稼働病床数を1割以上削減」した病院、国費で将来の期待利益を補助―厚労省
424公立・公的病院等以外の病院も、機能分化やダウンサイズなど積極的に検討せよ―地域医療構想意見交換会
424の公立病院・公的病院等の再編統合再検証、厚労省が地方に出向き趣旨等を丁寧に説明―国と地方の協議の場
機能分化やダウンサイジング等の必要性を改めて検証すべき424公立・公的病院等を公表―地域医療構想ワーキング
多くの機能で「診療実績が少ない」「類似病院が近接している」病院、再編統合を検討―地域医療構想ワーキング
公立・公的病院等の機能改革、「地域で求められる機能を果たしているか」との視点で検証を―厚労省・医療政策研修会
公立・公的等病院の「再編・統合」、地域医療提供体制の在り方全体をまず議論せよ―地域医療構想ワーキング
公立・公的病院等の再編・統合、国が「直接支援」する重点地域を2019年夏に策定―厚労省・医療政策研修会
公立・公的病院等の機能改革、「医師働き方改革」「医師偏在対策」と整合する形で進めよ―地域医療構想ワーキング(1)
公立病院等、診療実績踏まえ「再編統合」「一部機能の他病院への移管」を2019年夏から再検証―地域医療構想ワーキング
公立病院等の機能、▼代表的手術の実績▼患者の重症度▼地理的状況―の3点で検討・検証せよ―地域医療構想ワーキング
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
主要手術の公民比率など見て、構想区域ごとに公立・公的等病院の機能を検証―地域医療構想ワーキング(1)
公立・公的病院の機能分化、調整会議での合意内容の適切性・妥当性を検証―地域医療構想ワーキング
地域医療構想調整会議、多数決等での機能決定は不適切―地域医療構想ワーキング
大阪府、急性期度の低い病棟を「地域急性期」(便宜的に回復期)とし、地域医療構想調整会議の議論を活性化—厚労省・医療政策研修会
地域医療構想調整会議、本音で語り合うことは難しい、まずはアドバイザーに期待―地域医療構想ワーキング(2)
公立・公的病院と民間病院が競合する地域、公立等でなければ担えない機能を明確に―地域医療構想ワーキング(1)
全身管理や救急医療など実施しない病棟、2018年度以降「急性期等」との報告不可―地域医療構想ワーキング(2)
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)





