2018から19年度にかけ「訪問看護を利用する要支援者」が2桁増、サービス利用が適切か分析を—厚労省
2020.11.25.(水)
2018年度から19年度にかけて、訪問看護を利用する要支援者が2桁の伸びを示している。「医療的ケアが必要な要支援者に対する適切サービス提供が進んでいる」のか、それとも問題となっている「事実上の訪問リハビリステーションによる軽度者へのリハビリ提供が増加してしまっている」のかの精査が必要―。
このような結果が、厚生労働省が11月18日に公表した2019年度の「介護給付費等実態統計」から明らかになりました(厚労省のサイトはこちら)(前年度の記事はこちら)。
目次
訪問看護を利用する要支援者が2桁の増加、詳細を分析する必要あり
介護給付費等実態統計は、1年度の介護レセプトをもとに、介護サービスの提供状況(利用状況)や給付費の状況などを把握するものです。2018年度から、集計対象を「介護保険総合データベース(介護DB、介護レセプトと要介護認定情報を格納)のレセプトすべて」に拡大したことから、従前の抽出調査である「実態調査」に比べて、各段に精度が向上しています(2018年度の実態統計に関する記事はこちら、17年度実態調査に関する記事はこちら、16年度実態調査に関する記事はこちら)。
まず受給者の状況を見てみると、2019年度の累計受給者数は6203万8600人で、前年度に比べて132万9300人・2.2%の増加となりました。
また、同一人物を名寄せした実受給者数は611万1100人で、前年度に比べて13万7600人・2.3%増加しています。実受給者数の伸び率と、累計受給者数の伸び率は同程度であり、全体として、「1人1人がより多くのサービスを受給するようになった」あるいは「利用控えが生じた」ようなことは少なくとも2018から19年度にかけては生じていないと考えられます。
サービス種類別の累計受給者数(あわせて前年度からの増減)・実受給者数(同)は次のとおりです。
▽介護予防訪問看護:▼累計受給者数101万8900人・13.0%増▼実受給者数13万9500人・13.0%増
▽介護予防通所リハ:▼累計216万4300人・7.9%増▼実26万800人・9.0%増
▽介護予防支援:▼累計843万7500人・7.4%増▼実99万9800人・7.5%増
▽訪問介護:▼累計1222万3400人・0.5%増▼実146万1900人・0.4%増
▽訪問看護:▼累計583万8000人・7.4%増▼実74万6600人・6.5%増
▽通所介護:▼累計1415万5900人・1.6%増▼実162万6100人・1.3%増
▽通所リハ:▼累計536万800人・1.3%増▼実63万2600人・1.7%増
▽短期入所生活介護:▼累計392万2400人・0.8%減▼実72万7500人・1.6%減
▽居宅介護支援:▼3278万1000人・1.6%増▼実364万800人・1.7%増
▽小規模多機能型居宅介護(短期利用以外):▼累計120万4300人・2.5%増▼実14万3400人・1.7%増
▽認知症対応型共同生活介護(短期利用以外):▼累計247万9100人・1.2%増▼実25万8500人・1.3%増
▽定期巡回・随時対応型訪問介護看護:▼累計32万4100人・16.1%増▼実4万2500人・15.2%増
▽看護小規模多機能型居宅介護(短期利用以外):▼累計14万9400人・19.4%増▼実2万400人・17.9%増
▽特養ホーム(介護老人福祉施設):▼累計665万7800人・1.6%増▼実70万3100人・1.8%増
▽老健施設:▼累計432万9200人・0.2%減▼実56万8300人・0.4%増
▽介護療養型医療施設:▼累計38万7400人・25.3%減▼実5万4500人・25.3%減
▽介護医療院:▼累計20万4000人・252.3%増▼実3万1800人・155.8%増
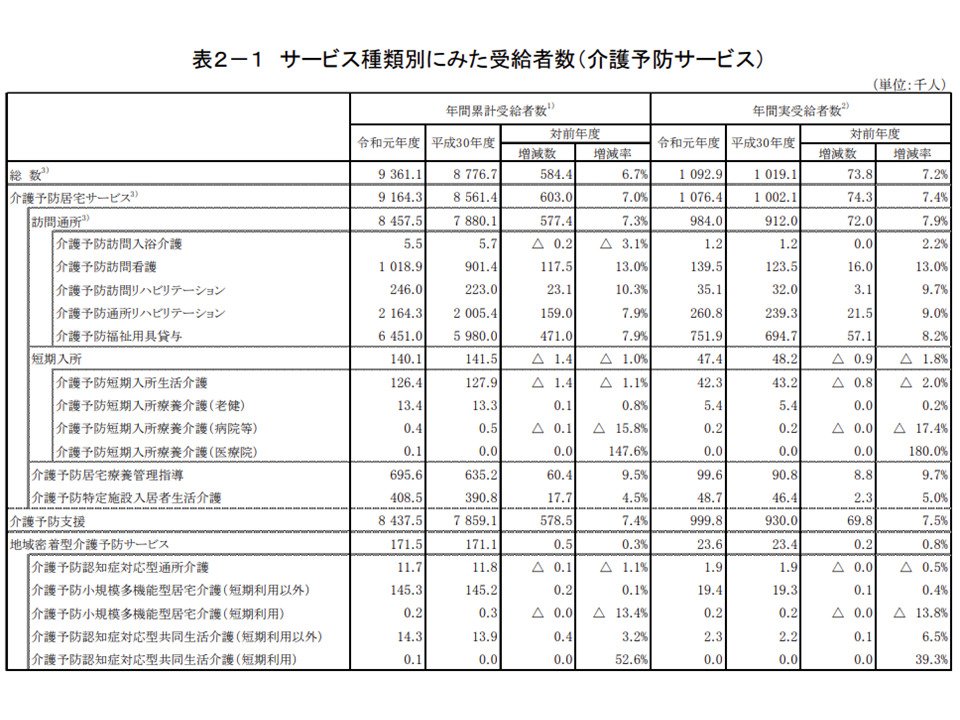
介護予防サービス利用者数の推移(2019年度介護給付費等実態統計1 201118)
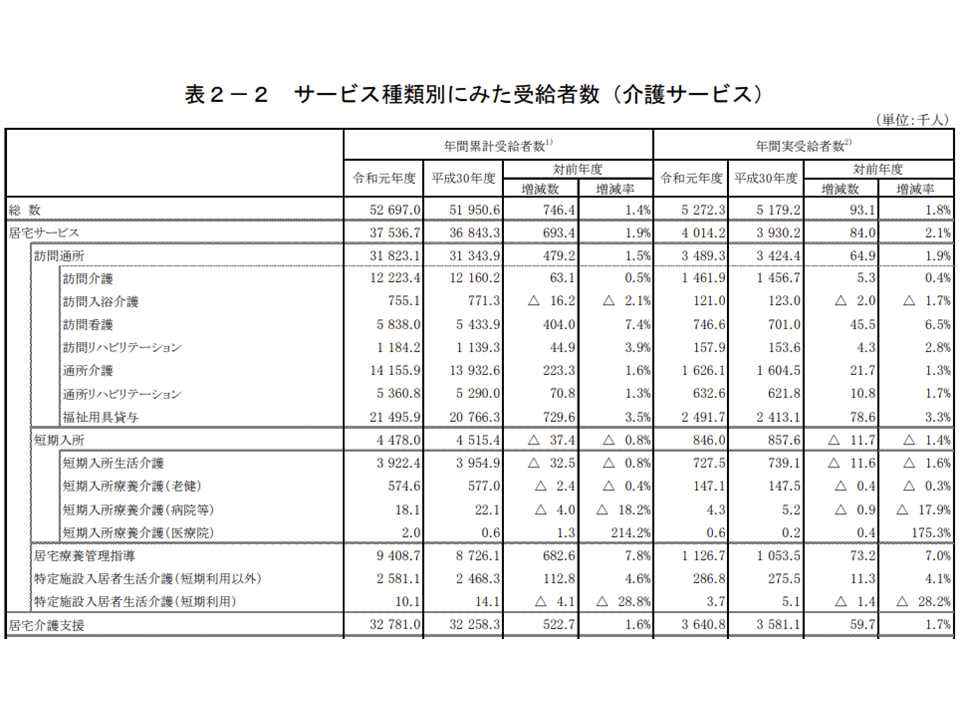
介護サービス利用者数の推移(その1)(2019年度介護給付費等実態統計2 201118)
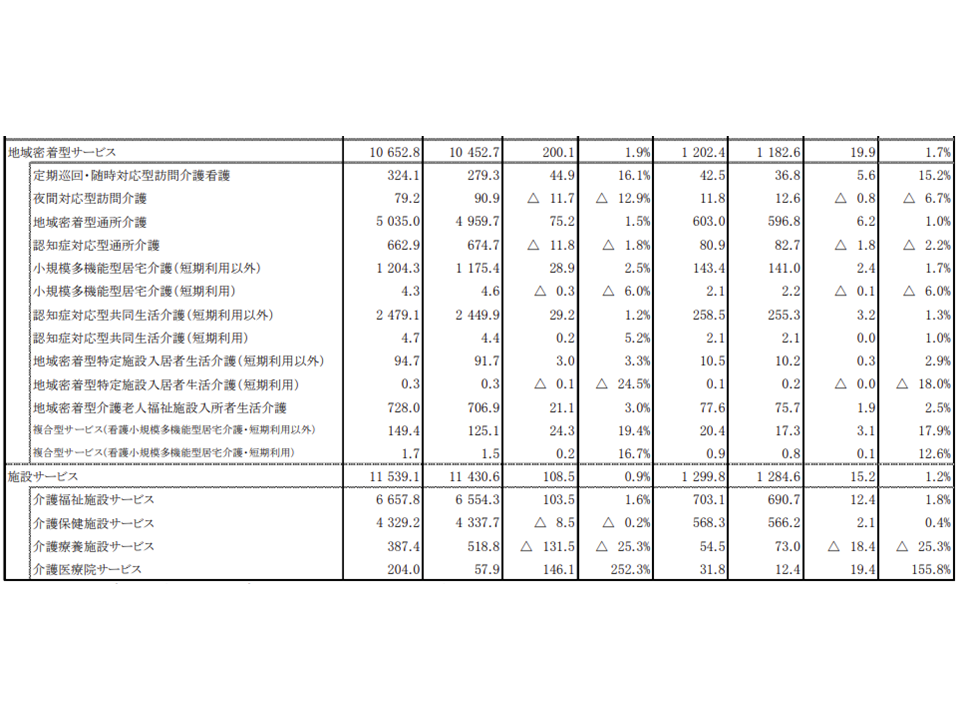
介護サービス利用者数の推移(その2)(2019年度介護給付費等実態統計3 201118)
介護療養から介護医療院への転換が進んでいること、老健施設の在所日数短縮が進んでいること(実入所者数が増加する一方で、延入所者数が減少している)などが伺え、介護保険制度や介護報酬改定の効果が数字にも現れてきていると考えられます。
一方、介護予防訪問看護が二桁の伸びを示していますが、「医療的ケアが必要な要支援者に対する適切サービス提供が進んでいる」のか、あるいは問題となっている「事実上の訪問リハビリステーションによる軽度者へのリハビリ提供が増加してしまっている」のか、十分に精査する必要がありそうです(関連記事はこちら)。
要介護状態の「軽度化」、ADL維持等加算の拡大などでどこまで進むか
次に「2019年度の1年間、継続してサービスを受給した人」について、2019年4月から今年(2020年)3月にかけて要介護度がどう変化したのかを見てみましょう。
いずれの要介護度区分でも、変化のない「維持」の割合が最も多く、7-9割程度を占めている状況は変わっていません。
また、要支援2から要介護3では、「改善(軽度化)よりも悪化(重度化)の割合がはるかに高い」一方で、要介護4では、「改善(軽度化)と悪化(重度化)の割合がほぼ同程度」となっています。これも前年度と同じ傾向で、重度者に対して「機能改善・重度化防止に向けた努力」を各事業所・施設が行っていることが分かります。
この点、古くから「要介護度の改善に向けたインセンティブ」が重要な検討課題の1つになっていましたが、2018年度の前回介護報酬改定で、通所介護に【ADL維持等加算】が創設されました。クリームスキミング防止策をとったうえで、要介護度の維持・改善度合いが高い事業所を経済的に評価する極めて画期的な加算です。2021年度の次期介護報酬改定に向けた議論では、本加算の改善が検討されており、近くその姿が明らかになります。
改善(軽度化)と悪化(重度化)の差(軽度化-重度化)を、加算導入の前後(2017年度・18年度・19年度)で比較してみると、次のようになりました。
▽要支援2:2017年度・マイナス17.0ポイント→18年度・マイナス10.9ポイント(6.1ポイント改善)→19年度・マイナス12.2ポイント(1.3ポイント悪化)
▽要介護1:2017年度・マイナス22.0ポイント→18年度・マイナス20.6ポイント(1.4ポイント改善)→19年度・マイナス21.6ポイント(1.0ポイント悪化)
▽要介護2:2017年度・マイナス10.5ポイント→18年度・マイナス10.0ポイント(0.5ポイント改善)→19年度・マイナス10.4ポイント(0.4ポイント悪化)
▽要介護3:2017年度・マイナス8.6ポイント→18年度・マイナス8.3ポイント(0.3ポイント改善)→19年度・マイナス8.8ポイント(0.5ポイント悪化)
▽要介護4:2017年度・マイナス0.4ポイント→18年度・プラス0.1ポイント(0.5ポイント改善)→19年度・マイナス0.3ポイント(0.4ポイント悪化)
要介護度別の改善・重度化の状況(2019年度介護給付費等実態統計4 201118)
また、要支援1から重度化した人の割合は、2017年度:35.5%→18年度:24.1%(11.4ポイント改善)→19年度:29.2%(5.1ポイント悪化)となりました。さらに要介護5からの軽度化割合は、2017年度:11.3%→18年度:11.5%(0.2ポイント改善)→19年度:11.7%(0.2ポイント改善)となっています。
18年度から19年度にかけて「改善度合いが低くなっている」ようにも思えますが、「誤差の範囲」と見ることも可能でしょう。さらに長期的に見ていく必要があります。
利用者1人当たりの「単価」、要介護者では全サービス平均で19万8400円
次に受給者1人当たりの費用額に目を移すと、2020年4月審査分(2020年3月のサービス提供分)では、▼介護予防サービス:2万8100円(前年同期比100円増)▼介護サービス:19万8400円(同3800円増)―となりました。
サービス種類別に見ると、次のような状況です。
▽介護予防訪問看護:3万3300円(前年同期比1300円増)
▽介護予防支援:4600円(同増減なし)
▽訪問介護:8万300円(前年比4800円増)
▽訪問看護:4万8500円(同1500円増)
▽訪問リハ:3万9300円(同1500円増)
▽通所介護:9万3300円(同2700円増)
▽通所リハ:7万8100円(同200円増)
▽短期入所生活介護:11万7600円(同8000円増)
▽居宅介護支援:1万4600円(同100円増)
▽短期利用以外の特定施設入居者生活介護:22万3700円(同4600円増)
▽定期巡回・随時対応型訪問介護看護:17万5200円(同1万100円増)
▽短期利用以外の小規模多機能型居宅介護:21万7900円(同3700円増)
▽短期利用以外の看護小規模多機能型居宅介護:27万8600円(同8900円増)
▽特養ホーム:29万6300円(同8800円増)
▽老健施設:31万7800円(同1万500円増)
▽介護療養型医療施設:39万3300円(同5200円増)
▽介護医療院:41万6800円(同5300円減)
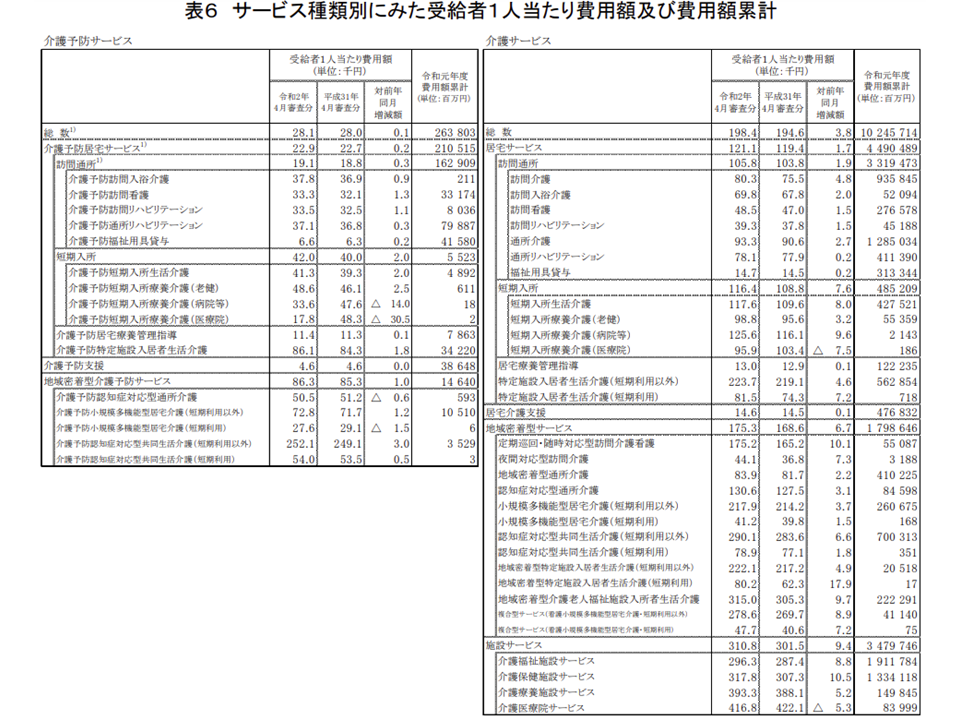
サービス種類別の単価(2019年度介護給付費等実態統計5 201118)
サービスの種類によって1人当たり費用額、つまり「利用者単価」の増減状況が大きく異なっていることが分かります。「加算の算定状況」「利用者の要介護度の状況の変化(重度者が増えたのか、軽度者が増えたのか)」など、さまざまな切り口での詳細な分析が必要です。
介護費の単価、最高は鳥取県の21万5700円、最低は北海道の18万7400円
受給者1人当たり費用額(1人当たり単価)を都道府県別に比較すると、介護サービスでは、鳥取県が21万5700(前年同期から5900円増)でトップ。沖縄県(21万4200円、前年同期から2500円増)を抜いてトップとなりました。第3位は、佐賀県の21万2100円で、前年同期から3600円増加しています。
逆に、最も低いのは北海道の18万7400円で、前年同期から1800円増加しています。次いで埼玉県と福島県の18万9800円(前年同期に比べて埼玉県は2800円増、福島県は5000円増)となりました。
最高の鳥取県と最低の北海道との間には1.15倍の格差があります。医療と同様に「西高東低」の傾向があることも一目瞭然です。

都道府県別の1人当たり単価(2019年度介護給付費等実態統計6 201118)
介護療養・介護医療院では「要介護4・5」の重度者が8割超
さらに、「2020年4月審査分」(2020年3月サービス提供分)のレセプトからサービスの利用状況を見てみると、次のような状況が分かります。2019年度は介護報酬改定が行われておらず(加算の創設などもない)、前年度と同様の傾向が見られます。
▽訪問介護の内容類型は、要介護度が高くなるにつれ「身体介護」の利用度合いが高くなる。身体介護に引き続き生活援助を行うケースは全体で3割程度だが、要介護度が高くなるにつれ、緩やかに低くなる(前年度と同様の傾向)
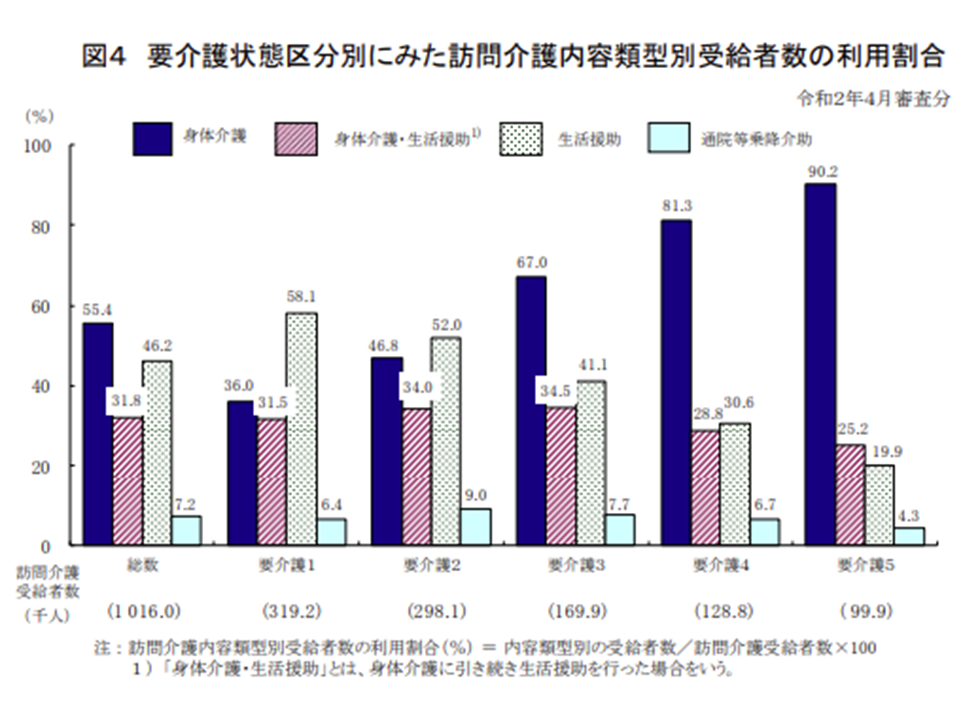
訪問介護の要介護度別のサービス内容(2019年度介護給付費等実態統計7 201118)
▽地域密着型サービスでは、サービスの種類によって利用者の要介護度が大きく異なり、地域密着型介護老人福祉施設入所者生活介護では飛び抜けて要介護4・5が多く、夜間対応型訪問介護や地域密着型特定施設入居者生活介護(短期利用以外)、看護小規模多機能型居宅介護(短期利用以外)で要介護4・5が比較的多い(前年度と同様の傾向)
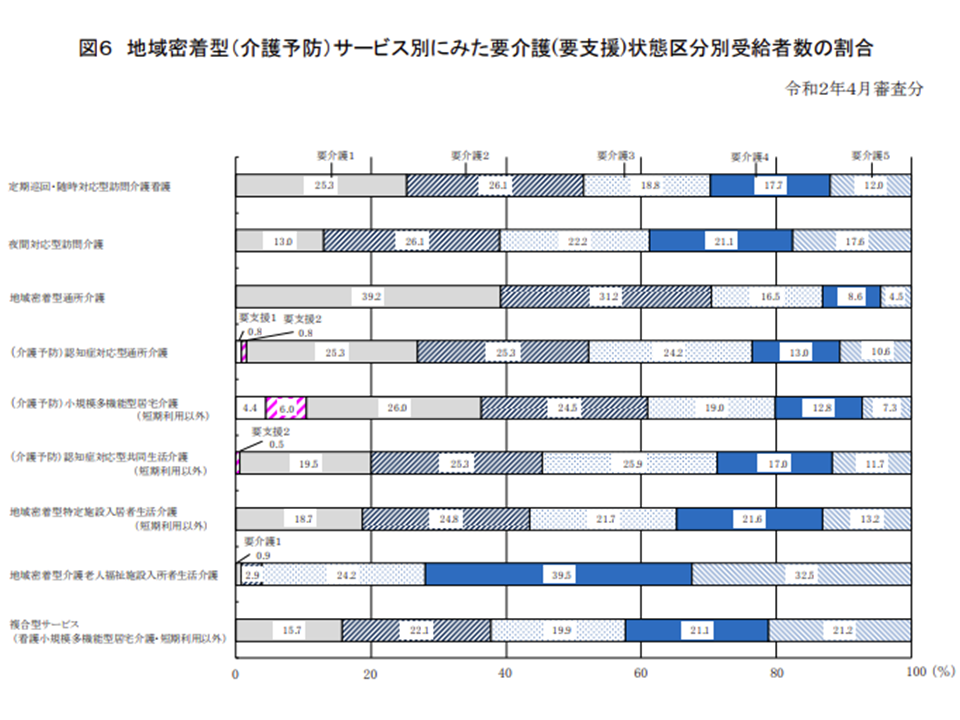
地域密着型サービスの種類別の要介護度(2019年度介護給付費等実態統計8 201118)
▽施設サービスにおける「要介護4・5の割合」はサービス種類別に異なっており、▼介護療養:87.0%(前年度に比べて0.5ポイント低下)▼介護医療院:84.0%(同2.0ポイント上昇)▼特養ホーム:70.8%(同0.6ポイント上昇)▼老健施設:44.7%(同0.1ポイント低下)―という状況である(前年度から目立った増減はない)
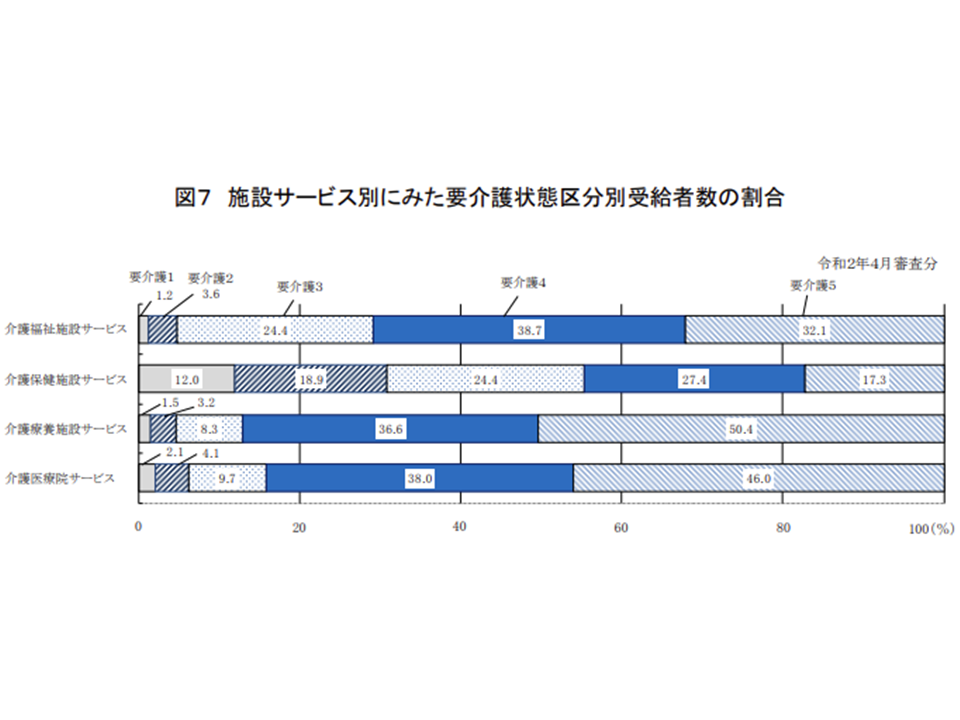
介護保険施設別の入所者の要介護度(2019年度介護給付費等実態統計9 201118)
▽施設入所者の1人当たり費用額(つまり単価)は、概ね「特養ホーム<老健施設<介護療養<介護医療院」となっている(前年度と同様の傾向)。
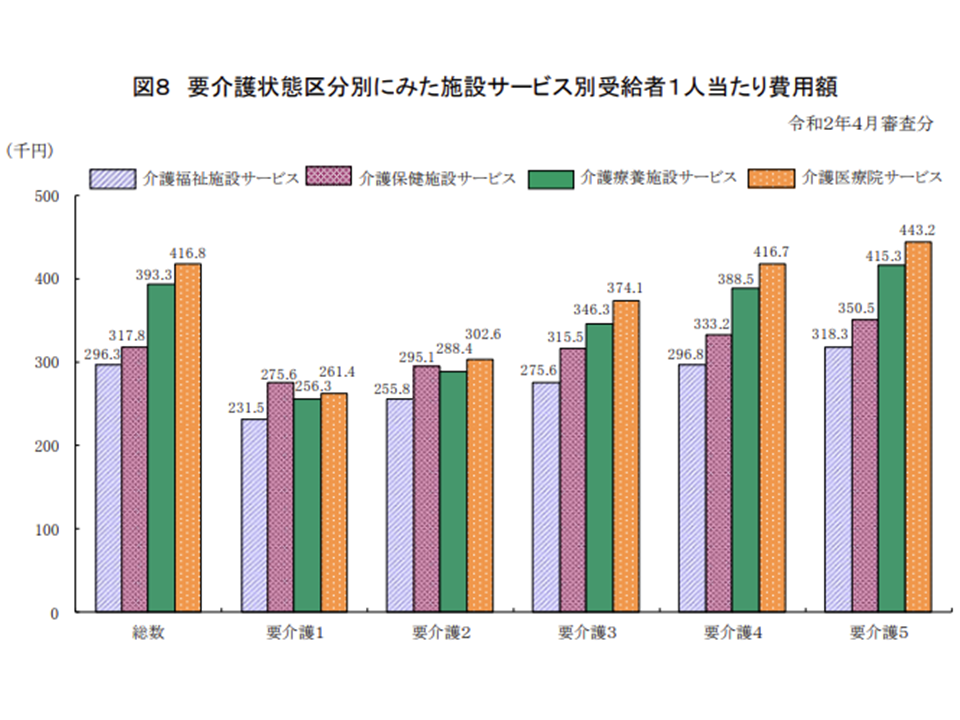
介護保険施設入所者の単価は、特養<老健<介護療養<介護医療院という傾向(2019年度介護給付費等実態統計10 201118)
介護医療院や介護療養は「要介護度が高く、かつ医療必要度が高い入所者の受け入れ施設」、特養ホームは「要介護度が高い入所者の『終の棲家』機能を持つ施設」、老健施設は「比較的要介護度が低い人向けの在宅復帰促進施設」という区分けが進んでいることが、統計データからも確認できます。


【関連記事】
2017から18年度にかけ「要介護度改善」の方向にシフト、ADL維持等加算の拡大に期待—厚労省
要支援者への訪問・通所サービスの市町村事業への移行で、介護サービス利用者等が「減少」—2017年度介護給付費等実態調査
介護サービスの1人当たり費用、最高の沖縄と最低の福島で3万円近い格差―2016年度介護給付費等実態調査
通所介護におけるアウトカム評価【ADL維持等加算】の詳細を通知―厚労省
小多機の基本報酬見直し・加算の細分化を行い、看多機で褥瘡マネ加算等の算定可能とする―社保審・介護給付費分科会(4)
すべての生活ショートに外部医療機関・訪問看護STとの連携を求め、老健施設の医療ショートの報酬適正化―社保審・介護給付費分科会(3)
通所リハを「月単位の包括基本報酬」に移行し、リハマネ加算等の体系を組み換え―社保審・介護給付費分科会(2)
訪問看護ST、「看護師6割以上」の人員要件設け、リハ専門職による頻回訪問抑制へ―社保審・介護給付費分科会(1)
見守りセンサー等活用による夜勤スタッフ配置要件の緩和、内容や対象サービスを拡大してはどうか―社保審・介護給付費分科会(2)
介護職員の【特定処遇改善加算】、算定ルールを柔軟化すべきか、経験・技能ある介護福祉士対応を重視すべきか―社保審・介護給付費分科会(1)
状態・栄養のCHASEデータベースを活用した取り組み、介護データ提出加算等として評価へ―社保審・介護給付費分科会(2)
【ADL維持等加算】を他サービスにも拡大し、重度者への効果的な取り組みをより手厚く評価してはどうか―社保審・介護給付費分科会(1)
老健施設「入所前」からのケアマネ事業所との連携を評価、在宅復帰機能さらに強化―社保審・介護給付費分科会(5)
介護報酬や予算活用して介護医療院への移行・転換を促進、介護療養の報酬は引き下げ―社保審・介護給付費分科会(4)
ケアマネ報酬の逓減制、事務職員配置やICT利活用など要件に緩和してはどうか―社保審・介護給付費分科会(3)
4割弱の介護事業所、【特定処遇改善加算】の算定ベース整っても賃金バランス考慮し取得せず―社保審・介護給付費分科会(2)
介護サービスの経営状況は給与費増等で悪化、2019年度収支差率は全体で2.4%に―社保審・介護給付費分科会(1)
訪問リハビリや居宅療養管理指導、実態を踏まえた精緻な評価体系を構築へ—社保審・介護給付費分科会(3)
訪問介護利用者の負担増を考慮し、「敢えて加算を取得しない」事業所が少なくない—社保審・介護給付費分科会(2)
訪問看護ステーション本来の趣旨に鑑み、「スタッフの6割以上が看護職員」などの要件設定へ—社保審・介護給付費分科会(1)
生活ショート全体の看護力を強化し、一部事業所の「看護常勤配置義務」を廃すべきか—社保審・介護給付費分科会(3)
通所リハの【社会参加支援加算】、クリームスキミング防止策も含めた見直しを—社保審・介護給付費分科会(2)
デイサービスとリハビリ事業所・医療機関との連携が進まない根本に、どのような課題があるのか―社保審・介護給付費分科会(1)
グループホームの「1ユニット1人夜勤」体制、安全確保のため「現状維持」求める声多数—社保審・介護給付費分科会(3)
小多機の基本報酬、要介護3・4・5を引き下げて、1・2を引き上げるべきか—社保審・介護給付費分科会(2)
介護療養の4分の1、設置根拠消滅後も介護療養を選択、利用者に不利益が生じないような移行促進が重要—社保審・介護給付費分科会(1)
介護人材の確保定着を2021年度介護報酬改定でも推進、ただし人材定着は介護事業所の経営を厳しくする―社保審・介護給付費分科会
寝たきり高齢者でもリハ等でADL改善、介護データ集積・解析し「アウトカム評価」につなげる—社保審・介護給付費分科会
介護保険施設等への外部訪問看護を認めるべきか、過疎地でのサービス確保と質の維持をどう両立するか—社保審・介護給付費分科会
特養老人ホームのユニット型をどう推進していくか、看取り・医療ニーズにどう対応すべきか―社保審・介護給付費分科会(3)
老健施設、「機能分化」や「適正な疾患治療」進めるために介護報酬をどう工夫すべきか―社保審・介護給付費分科会(2)
介護医療院の転換促進のために、【移行定着支援加算】を2021年度以降も「延長」すべきか―社保審・介護給付費分科会(1)
ケアマネジメントの質と事業所経営を両立するため「ケアマネ報酬の引き上げ」検討すべきでは―介護給付費分科会(2)
訪問看護ステーションに「看護職割合」要件など設け、事実上の訪問リハビリステーションを是正してはどうか―介護給付費分科会(1)
介護保険の訪問看護、医療保険の訪問看護と同様に「良質なサービス提供」を十分に評価せよ―介護給付費分科会
2021年度介護報酬改定、「ショートステイの長期利用是正」「医療機関による医療ショート実施推進」など検討―社保審・介護給付費分科会(2)
通所サービスの大規模減算を廃止すべきか、各通所サービスの機能・役割分担をどう進めるべきか—社保審・介護給付費分科会(1)
小多機や看多機、緊急ショートへの柔軟対応を可能とする方策を2021年度介護報酬改定で検討―社保審・介護給付費分科会(2)
定期巡回・随時対応サービス、依然「同一建物等居住者へのサービス提供が多い」事態をどう考えるか—社保審・介護給付費分科会(1)
2021年度介護報酬改定、介護サービスのアウトカム評価、人材確保・定着策の推進が重要—社保審・介護給付費分科会
2021年度介護報酬改定、「複数サービスを包括的・総合的に提供する」仕組みを―社保審・介護給付費分科会
2021年度介護報酬改定、「介護人材の確保定着」「アウトカム評価」などが最重要ポイントか―社保審・介護給付費分科会



