医師偏在対策、国は制度創設にとどまらず「都道府県の運用状況を把握し、必要なフォロー」を実施—地域医療構想・医療計画検討会(2)
2026.3.5.(木)
医師偏在対策は、各都道府県が作成する「医師確保計画」をベースに進められている―。
今般、「医師偏在の是正に向けた総合的な対策パッケージ」や、これに基づく改正医療法によって、例えば「真に医師確保が急がされる地域を重点医師偏在対策支援区域として都道府県が設定し、医師確保を強力に進める仕組み」や「外来医師『過多』区域を都道府県が設定し、当該区域で新規にクリニックを開業する医師に地域で不足する医療機能提供を要請する仕組み」が創設された。
2027年度からの新たな医師確保計画(第8次後期計画)では、こうした内容のほか、「医師数はそれほど少なくないが、地域住民の医療へのアクセスが困難な地域」における医療提供体制確保策などを盛り込むこととする―。
なお、その際、国は制度を創設した後、「都道府県に任せきり」にするのではなく、都道府県の運用状況を把握し、必要なフォローアップをしっかり行うことが重要である―。
3月3日に開催された「地域医療構想及び医療計画等に関する検討会」(以下、検討会)では、こうした内容を柱とする「医師確保計画策定ガイドライン」作成に向けた意見も大筋で了承されています(同日の新たな「地域医療構想策定ガイドライン」の作成に向けた意見取りまとめの記事はこちら)。
遠藤久夫座長(学習院大学長)と厚生労働省で最終の文言調整を行ったうえで、近く社会保障審議会・医療部会に報告。その後、厚労省で新たな「医師確保計画策定ガイドライン」を今春(2026年春)に作成されます。

3月3日に開催された「第12回 地域医療構想及び医療計画等に関する検討会」
目次
医師は少なくないが、「医療アクセスに課題のある地域」での医療確保も重要課題
検討会では「医師偏在対策」の詳細についても議論しています。
医師偏在対策については、一昨年(2024年)末に「医師偏在の是正に向けた総合的な対策パッケージ」(以下、パッケージ)が取りまとめられ、「医療法改正案」にその内容が盛り込まれました。
●「医師偏在の是正に向けた総合的な対策パッケージ」はこちら(本体)とこちら(概要)

改正医療法(社保審・医療部会3 251208)
例えば、▼都道府県が「重点医師偏在対策支援区域を」を選定し、支援対象医療機関・必要医師数・医師偏在是正に向けた取り組みなどを盛り込んだ【医師偏在是正プラン】を新たに作成し、強力に医師偏在対策を推進する▼医師少数区域等での勤務経験を求める管理者要件の対象医療機関の拡大等を図る▼新たに外来医師「過多」区域を設定し、そこでは新規のクリニック開業希望者へ「地域で必要な医療機能」提供を要請する▽等の仕組みの実効性を確保する▼重点医師偏在対策支援区域に勤務する医師、重点医師偏在対策支援区域に医師を派遣する病院等に「経済的インセンティブ」を付与し、公費と保険料とを組み合わせて財源を捻出する―などの方策が打ち立てられました。
ところで各都道府県においては、2020年度から「医師確保計画」をベースに医師偏在対策が進められています。
医師確保計画による医師偏在対策の大枠は、次のような取り組みを「3年を1期」として進めて、医師偏在を徐々に縮小していくものです(2036年度が一応のゴール、関連記事はこちらとこちら)。
▽医師偏在指標(人口10万対医師数をベースに、他の要素も勘案して、都道府県・2次医療県別に「医師の多い・少ない」をランキング化したもの)を用いて、各都道府県・各2次医療圏を「上位3分の1となる医師多数県・多数区域(つまり医師が相対的に多い)」「中間の県・区域」「下位3分の1となる医師少数県・少数区域(つまり医師が相対的に少ない)」を設定する
↓
▽医師少数県・医師少数区域を中心に「医師確保」を強力に推進する
↓
▽医師確保計画の期間(3年)が明ける際に、医師少数県・医師少数区域が「下位3分の1から抜け出す」ことを目指す
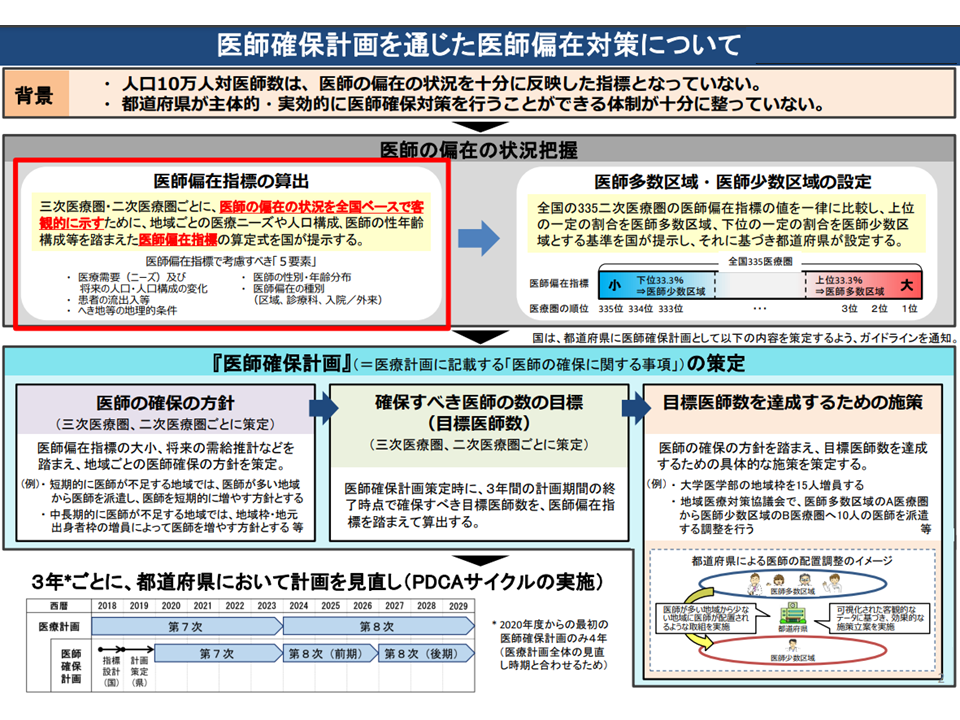
医師確保計画に基づく医師偏在対策の大枠(地域医療構想・医師確保計画WG3 220511)
この「医師確保計画」についても、改正医療法等を受けた見直しを行う必要があります(▼外来医師過多区域における新規開業希望者への要請等▼重点医師偏在対策支援区域での医師確保等—も医師確保計画の中に位置づけられる)。
現在、2024-26年度を対象とする「第8次前期・医師確保計画」が進められており、次の「第8次後期・医師確保計画」(2027-29年度が対象、各都道府県で2026年度中に新計画を策定する)を都道府県が策定するためのガイドラインに、上記の「医師偏在の是正に向けた総合的な対策パッケージ」および「改正医療法」の内容を盛り込むべく、検討会で議論が重ねられてきました(関連記事はこちらとこちらとこちら)。
3月3日の会合では、これまでの議論を整理した「取りまとめ」案が厚生労働省から示されました。次のような点がポイントと言えます(触れられていない部分は、現在の内容が踏襲される)。
●本検討会のとりまとめはこちら(修文の可能性あり)とこちら(参考資料)
●「医師養成過程を通じた医師の偏在対策等に関する検討会」(医学部地域枠、臨床研修、専門研修等での医師偏在対策を検討)のとりまとめはこちらとこちら(参考資料)
【医師偏在指標および医師少数区域・多数区域の設定】
▽現在「医師偏在指標が下位3分の1」の県・地域を医師少数県・少数区域として医師偏在対策を協力に進めているが、地理的要素や医療アクセスを勘案するため、次のような精緻な対応を行う(関連記事はこちら)
▼医師偏在指標が下位3分の1の区域を医師少数区域と設定する(現行どおり、本稿では医師少数区域Aとする)
▼医師偏在指標が中位3分の1の地域のうち「へき地尺度(RIJ)が特に高い区域(上位10%)を、新たに医師少数区域と設定する(本稿では医師少数区域Bとする、医師はそれほど少なくないが、地域住民の医療アクセスの課題のある地域)
【医師確保の方針】
▽診療科偏在への対応(関連記事はこちら)
▼医療計画に基づき、地域の医療提供体制を維持する観点で対策が必要な診療科(例:小児科、産科など)
→「小児医療及び周産期医療の提供体制等に関するワーキンググループ」の議論を踏まえ、引き続き小児医療圏・周産期医療圏の見直し、医療機関の集約化・重点化などに加えて、必要に応じて小児科・産科における医師の派遣調整、勤務環境の改善等に取り組む
→分娩取扱医師偏在指標、小児科医師偏在指標について、最新データに基づく更新を行うとともに、都道府県に「当該指標が地域の実態を全て反映しているものではなく、 医療ニーズの充足を示す観点が含まれていない」点などの情報提供を行う(関連記事はこちら
▼医師少数区域における医師数が少ない一方、一定の医療ニーズが見込まれる場合に地域でのアクセスを確保する観点での対策が必要な診療科(例:皮膚科、耳鼻咽喉科、眼科など)
→人口減少が進む地域では患者数が限られ、常勤医師確保が困難なことを踏まえ、国で関係学会や自治体等の事例を含め、各診療科の特性を踏まえた「遠隔医療」の効果的・効率的な活用等に資する知見の収集等に取り組み、都道府県に対して必要な情報提供を行う
→都道府県における遠隔診療導入の在り方については、例えば「医師不足等の課題が顕在化しやすい休日・夜間対応」など優先順位を定め、地域における課題等を整理しながら順次取組を進めることが適当
▼地域でのニーズがある一方で、医師数の伸びが緩慢であるなど、担い手確保の観点で対策が必要な診療科(例:総合的な診療に従事する医師、外科に従事する医師など)
→「医師養成過程を通じた医師の偏在対策等に関する検討会」の議論を踏まえて、都道府県で必要な対応を検討することが適当
【目標医師数】(関連記事はこちら)
▽医師少数区域A
→原則として「計画終了時の医師偏在指標の値が、計画開始時の下位3分の1に相当す る医師偏在指標に達するために必要な医師の総数」とする
→ただし、例えば「医師少数区域だが、地域住民の医療アクセスが既に確保されている」場合などには、必ずしも追加で医師を確保する必要がなく、各区域における医療提供体制に係る地域医療対策協議会の意見を踏まえて都道府県で決定する
▽医師少数区域B
→従前の医師少数区域「以外」の2次医療圏における目標医師数(原則として、計画開始時の医師数を設定上限数)とする(上述のとおり、この地域では「医師はそれほど少なくない」ため)
→その上で、地域医療対策協議会の意見を踏まえつつ、「幅広い診療領域を担える医師、特に不足している診療科の医師の確保」「オンライン診療 を組み合わせた不足する診療機能の補完」などに取り組む(上述の通り、この地域では「地域住民の医療アクセス」に課題があるため)
【目標医師数を達成するための施策】
▽「医師少数区域等における一定期間の勤務経験を求める対象医療機関」の拡大(対象医療機関の拡大、一定期間を6か月以上から1年以上に延伸など)を踏まえた対応を行う(関連記事はこちら)
▽国が「医師偏在是正に向けた広域マッチング事業」等を推進し、都道府県による事業活用を促す(関連記事はこちら)
▽国が関係学会と連携し、総合的な診療能力を持つ医師養成のためのリカレント教育推進事業を進める(関連記事はこちら)
真に医師確保が急がれる地域を「重点医師偏在対策支援区域」に設定し、強力に支援する
【医師偏在是正プランの策定】(関連記事はこちら)
▽都道府県が、厚労省の提示する候補区域を参考に【重点医師偏在対策支援区域】を設定する(区域外から医師を確保できないと医療提供体制の維持が困難と考えられるような、真に重点的に医師を確保する必要がある区域を設定)
→医師多数都道府県等では、候補区域が「地域住民の医療へのアクセス等に困難を抱える区域ではない」と考えられる場合は、候補区域を重点医師偏在対策支援区域に設定しないことも考えられる
▽重点医師偏在対策支援区域内に存在する全ての医療機関を一律に、支援対象とするのではなく、「特に支援を行う必要がある医療機関」を選定して支援を行う
→対象医療機関は、都道府県が「経済的インセンティブに係る事業(診療所の承継・開業支援事業、医療機関に医師派遣する派遣元医療機関支援事業、医師の勤務・生活環境改善のための代替医師確保支援事業)ごと」に個別に設定できる
【医師確保計画の効果の測定・評価】
▽目標医師数以外にも、以下の指標を参考に医師確保計画の効果測定等を行う(関連記事はこちら)
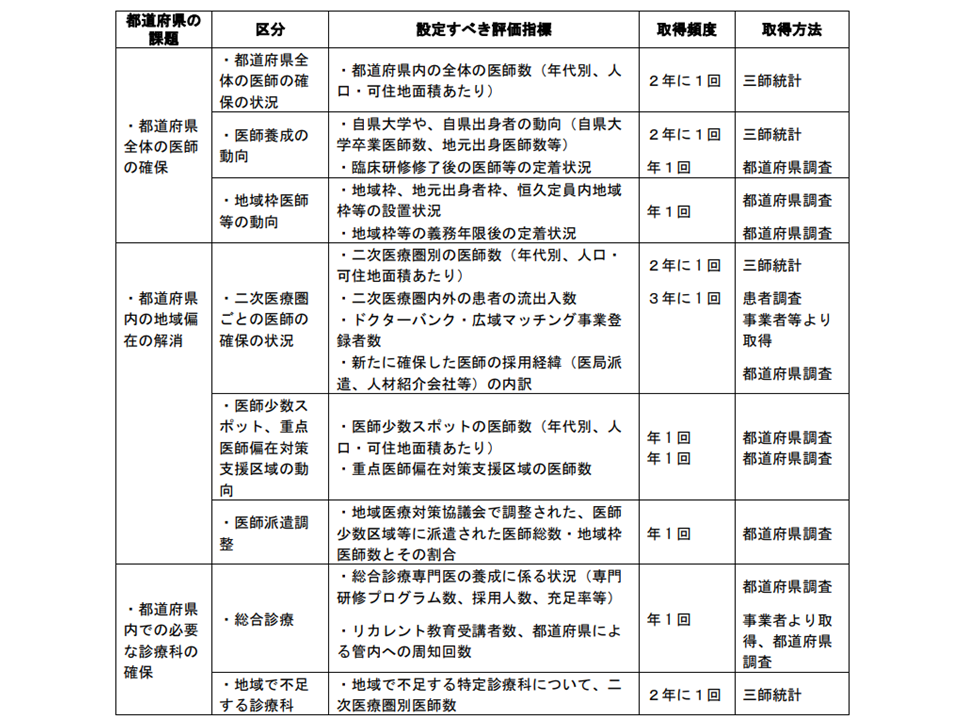
医師確保計画の進捗状況に関する評価指標例(地域医療構想・医療計画検討会(2)1 260303)
【医師養成過程を通じた医師の偏在対策】
▽「医師養成過程を通じた医師の偏在対策等に関する検討会」の議論を踏まえて、都道府県で必要な対応を検討することが適当
外来医師「過多」区域での対策とともに、外来医師「多数」区域での対策も推進
また、「外来医療に係る医療提供体制の確保に関するガイドライン」についても、上述した「外来医師『過多』区域で、必要な医療機能の提供を要請する仕組み」を盛り込むとともに、既存の「外来医師『多数』区域での、必要な医療機能の提供を要請する仕組み」の更なる推進を図ることが要請されます(関連記事はこちらとこちら)。
ここで重要なのが、国から都道府県に「●●をしてほしい」と要請するのみでなく、▼国が都道府県の状況を詳細に把握する(毎年度、都道府県から厚労省に報告を求める)▼国からも都道府県に対し詳細な状況確認を行う(外来医療の協議の場への参加を求めた割合、都道府県における要請・勧告の対象となった割合など)▼国が医療関係団体と連携しつつ新規開業クリニックが実際に適切に必要とされる医療を提供しているかの確認を行う▼国が「外来医師『多数』区域の取り組み」についても、さらに詳細に状況を把握し(現在でも毎年度の報告を求めているが、より詳しく把握する)、必要に応じて取組状況の公表・制度運用の見直しを検討する―ことを強調している点です。厚労省の担当者は「国は制度をつくって、あとは都道府県に委ねるではいけない。実際に制度が適切に運用されることが重要で、都道府県任せにするのではなく、国も具体的に状況をフォローし、必要な対応に繋げていく」との考えを強調しています。
すでに、本検討会および前進となる「新たな地域医療構想等に関する検討会」、さらに「医師養成過程を通じた医師の偏在対策等に関する検討会」
、社会保障審議会・医療部会などで重ねて議論されてきた内容であり、異論・反論は出ていません。
もっとも、実効性のある医師偏在対策の推進に向けて▼今後、地域医療構想と医師確保計画のリンケージなども検討してほしい。また国による都道府県への支援を強化してほしい(玉川啓構成員:福島県保健福祉部次長(健康衛生担当))▼重点医師偏在対策支援区域の設定について、都道府県が「厚労省の示す候補区域」に縛られないように留意すべき(望月泉構成員:全国自治体病院協議会会長)▼都道府県の事務量が多くなり、円滑に事務が進むような工夫を都道府県と調整して行ってほしい(今村知明構成員:奈良県立医科大学教授)▼既存の外来医師「多数」区域での取り組み強化も重要である。また新たな外来医師「過多」区域については、3年後の見直しにおいて対象区域の拡大なども検討してほしい(伊藤悦郎構成員:健康保険組合連合会常務理事)▼重点医師偏在対策支援区域や当該区域における支援対象医療機関の設定理由などを明確にするとともに、進捗状況なども逐次公表してほしい(川又竹男構成員:全国健康保険協会理事)—などの注文が付いています。
遠藤座長と厚労省でこうした意見も勘案して「取りまとめ」内容を確定し、近く開催される社会保障審議会・医療部会に報告。その後、取りまとめ内容を踏まえた「医師確保計画策定ガイドライン」が厚労省で作成され、公表されます。
なお、その際、「新たなデータ等を踏まえた医師偏在指標」(医師が多い・少ないに関する新たな都道府県・2次医療圏別のランキング)や、新たな「へき地尺度(RIJ)」(医療アクセスに関する地域別のランキング)をセットで示す必要があります。これが示されなければ、どの都道府県・どの2次医療圏が「医師少数県、医師少数区域A、医師少数区域B」に該当するのかを判別できず、具体的な医師確保計画作成に都道府県が着手できないためです。
この医師偏在指標やへき地尺度の設定には、最新データの収集・クリーニング・分析などに一定の時間がかかることから、新たな「医師確保計画策定ガイドライン」の公表時期は、少し幅を持たせた「今春(2026年春)」という形になっている点に留意が必要です。
【関連記事】
2040年の必要病床数、病床利用実態・業務効率化等加味し「急性期は少なめ・包括期は多め」に推計—地域医療構想・医療計画検討会(1)
2028年度までに、全病院が「急性期拠点、高齢者救急等のどの機能を果たすか」を決定・明確化—地域医療構想・医療計画検討会
急性期拠点病院、「救急搬送件数、全身麻酔手術件数」等が基本だが、諸要素考慮して選定せよ—地域医療構想・医療計画検討会
2026年4月からの外来医師過多区域・重点医師偏在対策支援区域の医師偏在対策を了承、基準病床数削減方針も決定—社保審・医療部会(1)
医師偏在解消に向け、2026年4月から外来医師過多区域・重点医師偏在対策支援区域を設定し対応を強化—地域医療構想・医療計画検討会(2)
高齢者急性期の「5割を急性期、5割を包括期で対応する」と見込んで必要病床数を推計—地域医療構想・医療計画検討会(1)
医師偏在対策の1つ「医師少数区域の勤務を将来の病院長要件とする」仕組みをどう見るか—地域医療構想・医療計画検討会(2)
急性期拠点病院、地域での協議時間を考慮し「遅くとも2028年までに決定」としてはどうか—地域医療構想・医療計画検討会(1)
「医療へのアクセスが難しい地域」も医師少数区域に加えて医療アクセスを補完することで医師偏在を是正—地域医療構想・医療計画検討会
「急性期拠点」病院、高度手術や救急対応に加え「5疾病6事業や災害対応、新興感染症の初期対応」など求める—地域医療構想・医療計画検討会
新たな地域医療構想、在院日数の短縮や病床機能分化等の改革モデルを織り込み、実態に近い必要病床数を設定—地域医療構想・医療計画検討会
新地域医療構想の実現に向け、「病床機能報告」と「診療報酬」との紐づけをどこまで強化・厳格化していくべきか―社保審・医療部会(1)
医師偏在対策のベースとなる医師偏在指標を改善、診療科特性踏まえた「医師の診療科偏在対策」を検討—地域医療構想・医療計画検討会
【急性期拠点機能】は「人口20-30万人ごとに1か所」へ集約、患者の医療アクセスへの配慮も重要視点—地域医療構想・医療計画検討会
【急性期拠点機能】病院、救急搬送・全身麻酔等の診療実績や体制、さらに「病院の築年数」等も勘案して設定—地域医療構想・医療計画検討会
新たな地域医療構想の【急性期拠点機能】等の目安、大都市・地方都市・人口少数地域などに分けて設定しては—地域医療構想・医療計画検討会
「新たな地域医療構想」実現に向けた取り組みを円滑に進めるため、「ガイドライン作成論議」などを始める—社保審・医療部会
骨太方針2025を閣議決定、医療・介護の関係予算について「人件費・物価高騰」や「病院経営安定」などを勘案した増額行う
2027年4月の新地域医療構想スタートまでに「病院病床11万床」(一般・療養5万6000床、精神5万3000床)を削減—自民・公明・維新
新たな地域医療構想・医師偏在対策・医療DX・オンライン診療法制化など「医療提供体制の総合改革」案とりまとめ—社保審・医療部会
NDBやDPC等の利用しやすい「仮名化情報」を研究者等に提供、優れた医薬品開発や医療政策研究につなげる—社保審・医療部会(2)
認定医療法人制度を2029年末まで延長、一般社団法人立医療機関にも「都道府県への財務諸表届け出」など義務化—社保審・医療部会(1)
新地域医療構想で「急性期拠点機能の集約化」方向で進めるべきだが、「待てない領域」等にも配慮した丁寧な議論を—社保審・医療部会
電子カルテ情報共有サービス、地域医療支援病院・特定機能病院・2次救急病院等に導入の努力義務を課す—社保審・医療部会(2)
医療法に「オンライン診療」を実施・受診する場などの規定を明示、適切なオンライン診療を推進する環境整える—社保審・医療部会(1)
新たな地域医療構想論議、「現行の考え方を延長する部分」と「新たな考え方を組み込む部分」を区分けして進めよ—社保審・医療部会(2)
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)
医師偏在対策を大筋で了承、「医師少数区域等で勤務する」医師の手当て増額を行う経費の一部を保険者にも拠出求める—新地域医療構想検討会
規制的手法も含めた医師偏在対策、地域医療構想実現に向けた知事権限強化、2025年度薬価改定」(薬価の引き下げ)などを実施せよ―財政審
医師偏在是正に向け「外科医の給与増」・「総合診療能力を持つ医師」養成・「広域連携型の医師臨床研修」制度化等が重要—医師偏在対策等検討会
医師偏在対策に向けた経済的インセンティブの財源、一部を医療保険料に求めることに賛否両論—社保審・医療保険部会(1)
「医師確保の必要性が高い地域」医療機関に勤務する医師の手当増額、そこへ医師を派遣する医療機関等への支援など検討—新地域医療構想検討会
急性期病院の集約化・重点化、「病院経営の維持、医療の質の確保」等に加え「医師の診療科偏在の是正」も期待できる—医師偏在対策等検討会
医師偏在是正に向けた「規制的手法」に賛否両論、外来医師多数区域での新規開業をより強く制限すべきか—新地域医療構想検討会(1)
医師偏在是正に向け、「医師多数県の医学部定員減→医師少数県へ振り替え」「総合診療能力を持つ医師養成」など進めよ—医師偏在対策等検討会
「医療保険制度での医師偏在対策」論議スタート、「保険料を保険給付『以外』に支弁する」ことに異論も—社保審・医療保険部会
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)
厚労省が「近未来健康活躍社会戦略」を公表、医師偏在対策、医療・介護DX、後発品企業再編などを強力に推進
新地域医療構想の内容が大筋でまとまる!「急性期拠点病院の集約化」を診療内容・施設数の両面で進める—新地域医療構想検討会
新地域医療構想、「急性期拠点病院の集約化」「回復期病棟からsub acuteにも対応する包括期病棟への改組」など行う—新地域医療構想検討会
石破内閣が総合経済対策を閣議決定、医療機関の経営状況急変に対する支援、医療・介護DX支援なども実施
「病院経営の厳しさ」がより明確に、医業・経常「赤字」病院の増加が著しく、個々の病院が抱える赤字も拡大―日病・全日病・医法協
新地域医療構想で「急性期拠点機能の集約化」方向で進めるべきだが、「待てない領域」等にも配慮した丁寧な議論を—社保審・医療部会
新地域医療構想では「外来・在宅医療、医療・介護連携」も射程に、データに基づく外来・在宅医療体制等整備を—新地域医療構想検討会(2)
新地域医療構想で報告する病院機能、高齢者救急等/在宅医療連携/急性期拠点/専門等/医育・広域診療等としてはどうか—新地域医療構想検討会(1)
急性期病院の集約化・重点化、「病院経営の維持、医療の質の確保」等に加え「医師の診療科偏在の是正」も期待できる—医師偏在対策等検討会
新たな地域医療構想でも「かかりつけ医機能を持つ医療機関」と「将来受診重点医療機関」との連携など重視—新地域医療構想検討会(3)
大学病院本院が「医師派遣・養成、3次救急等の広域医療」総合提供の役割担うが、急性期基幹病院にも一定の役割期待—新地域医療構想検討会(2)
新たな地域医療構想、病院機能を【急性期病院】と報告できる病院を医療内容や病院数等で絞り込み、集約化促す—新地域医療構想検討会(1)
新たな地域医療構想、「病院機能の明確化」「実態にマッチした構想区域の設定」「病院経営の支援」など盛り込め—日病提言
新たな地域医療構想では、「回復期」機能にpost acute機能だけでなくsub acute機能も含むことを明確化—新地域医療構想検討会(2)
新たな地域医療構想、「病床の必要量」推計は現行の考え方踏襲、「病床機能報告」で新たに「病院機能」報告求める—新地域医療構想検討会
新たな地域医療構想論議、「現行の考え方を延長する部分」と「新たな考え方を組み込む部分」を区分けして進めよ—社保審・医療部会(2)
新たな地域医療構想、患者減が進む中で地域の実情踏まえた統合・再編など「医療機関の経営維持」等も重要視点の1つ—新地域医療構想検討会
新たな地域医療構想は「2040年頃の医療提供体制ビジョン」、医療計画は「直近6年間の医療提供体制計画」との役割分担—新地域医療構想検討会
新たな地域医療構想、協議の旗振り役明確化、公民の垣根超えた議論、医療・介護全体見た改革推進が極めて重要—新地域医療構想検討会
医療・介護連携の強化が「医療提供体制改革、新地域医療構想」を考える上で必要な不可欠な要素—新地域医療構想検討会
2040年頃見据えた新地域医療構想、病院の主体的な動き(機能転換など)が必要な分野について「何が必要か」の深堀りを—新地域医療構想検討会
2040年頃見据えた新地域医療構想、在宅医療の強化、構想区域の見直し、「病院」機能明確化などですでに共通認識—新地域医療構想検討会
【ポスト地域医療構想】論議スタート、医療介護連携、構想区域の在り方、医療人材確保、必要病床数設定等が重要論点—新地域医療構想検討会
【ポスト地域医療構想】論議を近々に開始、入院だけでなく、外来・在宅・医療介護連携なども包含して検討—社保審・医療部会(1)





