医師偏在対策まとまる、2019年度に各都道府県で「医師確保計画」定め、2020年度から稼働―医師需給分科会(2)
2019.3.1.(金)
お伝えしているように、厚生労働省の「医師需給分科会」(「医療従事者の需給に関する検討会」の下部組織)が2月27日に医師偏在対策に関する意見とりまとめを行いました(第4次中間とりまとめ)(関連記事はこちら)。
医師偏在の解消に向け、法律の改正を行い(医療法・医師法)、膨大なデータを駆使した精緻な議論の結果である今回の第4次中間とりまとめには、構成員からも「画期的である」との賞賛の声が出ています。

2月27日に開催された、「第29回 医療従事者の需給に関する検討会 医師需給分科会」
目次
医師多数の地域から、医師少数の地域への「医師派遣」などを強力に進める
医師偏在対策は、都道府県が新たに作成する3年を1期とした「医師確保計画」(2020年度からの当初計画のみ4年計画)に沿って進めます。第4次取りまとめの内容をもとに、偏在対策の概要を眺めてみましょう。
医師確保計画には、▼医師確保に向けた方針▼医師確保の目標値▼具体的な医師確保策―を盛り込みますが、「医師が少数の地域」と「医師が多数の地域」とでは、そもそもの方針の立て方が異なってきます。医師の養成数には限りがある(2017年度の医学部入学定員は9420人)ため、「医師が多数の地域」が「もっともっと医師が必要だ」と考えて医師確保を進めれば、「医師が少数の地域」での医師確保がますます難しくなってしまうためです。
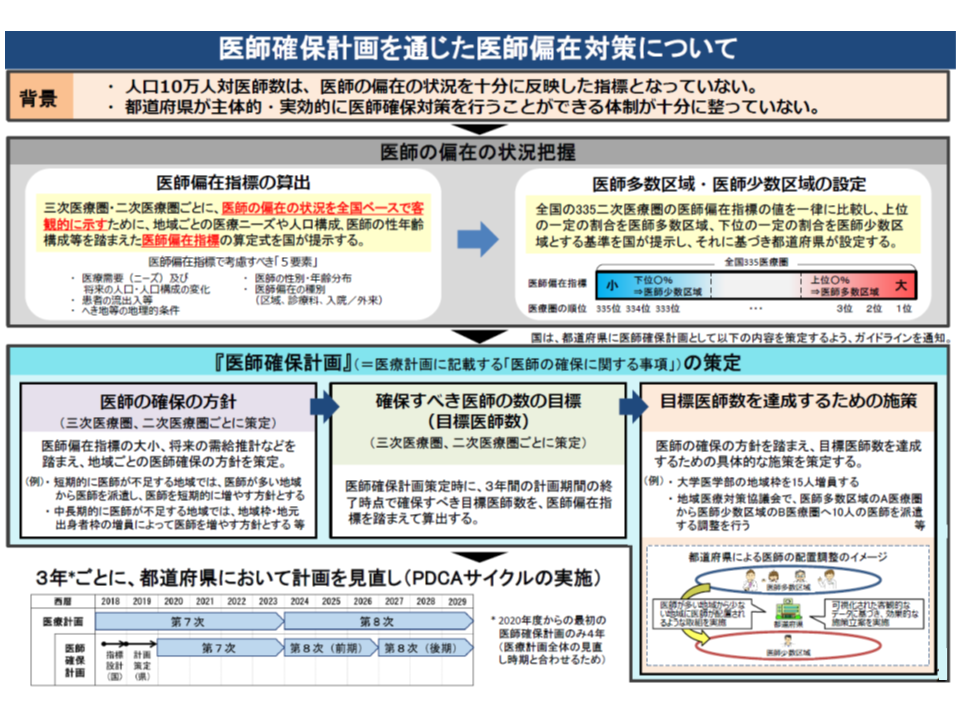
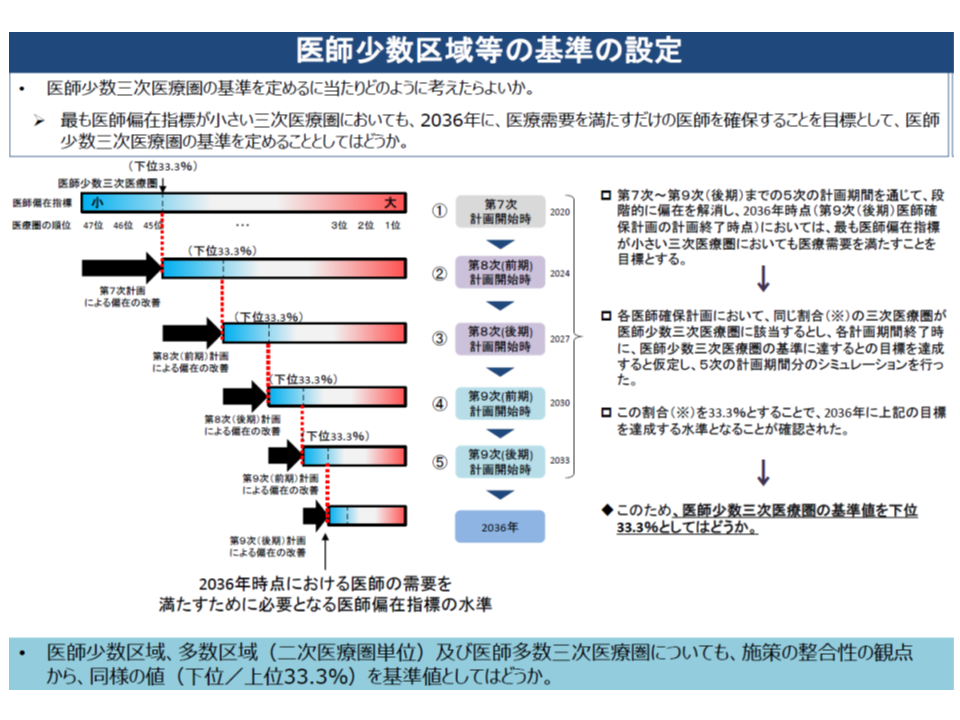
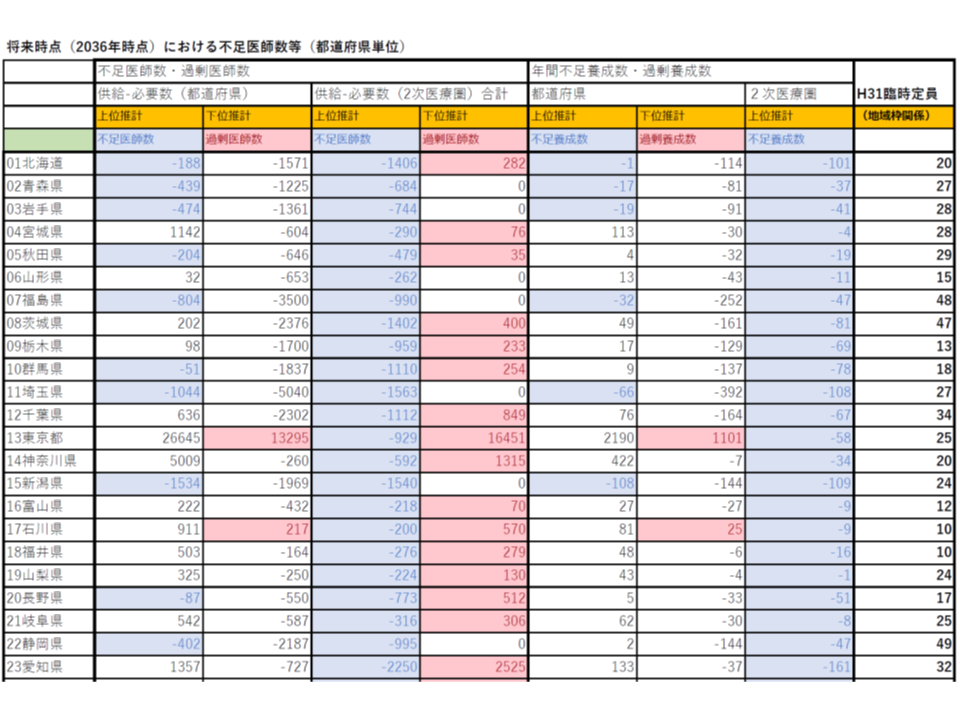
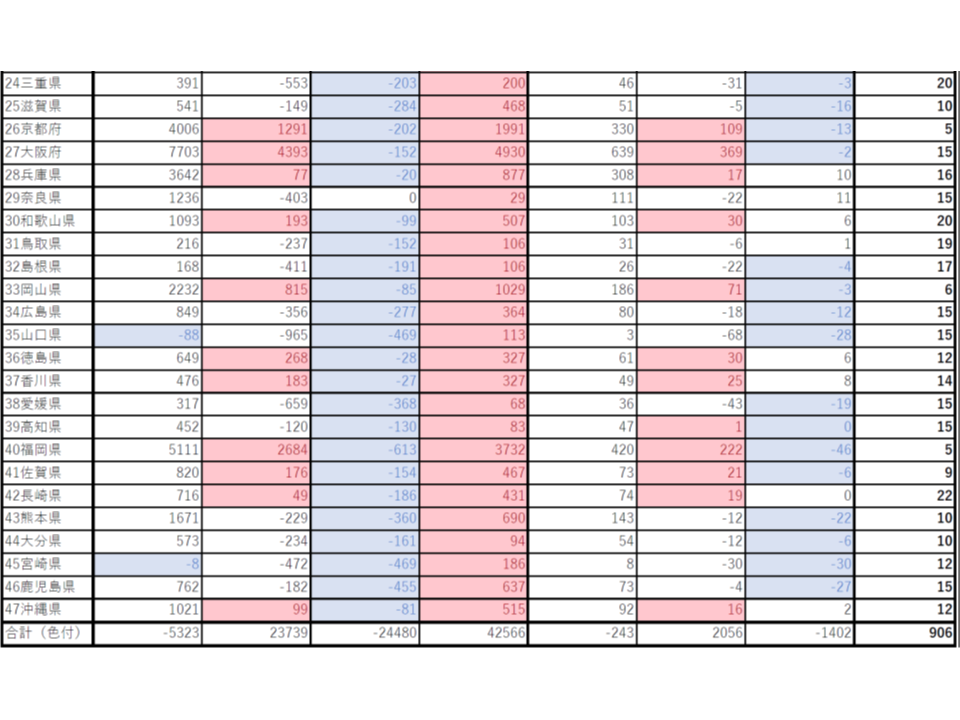
そこでまず、1つ1つの都道府県・医療圏について「医師が多数なのか、少数なのか」を客観的に把握することが求められます。このため、「人口10万対医師数」に▼地域の性・年齢別人口(年齢や性別によって受療率は大きく異なる)▼地域医師の性・年齢別数(医師の年齢や性別によって医療提供量が大きく異なる)―などを加味した、新たな「医師偏在指標」を設定。これを用いて全国の都道府県・医療圏の「医師配置状況」に順位をつけ、▼上位3分の1を医師多数3次医療圏・医師多数区域▼下位3分の1を医師少数3次医療圏・医師少数区域―と定めました(関連記事はこちらとこちら)。
医師少数とされた地域では、3年後(1期の医師確保計画終了時点、当初は4年後)に「現在の下位3分の1ラインに到達できる」ように、医師確保の方針・目標数を設定し、医師確保施策を進めていきます。
一方、医師少数でない地域では、医師確保計画の中に「他地域からの医師確保」方針などを盛り込むことは原則としてできません(偏在が進んでしまうため)。ただし、医師多数と判断された都道府県でも、一部に医師少数の地域が存在することもあり、また将来は医師が少数になる可能性もあります(人口増等で医療ニーズが増加するなど)。こうした場合には、もちろん「医師確保」に向けた施策などを盛り込むことが可能です(関連記事はこちら)。
どの地域が医師少数なのか、多数なのかについては、すでに候補が厚労省から示されています。今後、各都道府県で「患者の流出入」の調整を行い、最終決定がなされます。
【医師少数の都道府県】(候補)
▼岩手県▼新潟県▼青森県▼福島県▼埼玉県▼茨城県▼秋田県▼山形県▼静岡県▼長野県▼千葉県▼岐阜県▼群馬県▼三重県▼山口県▼宮崎県―の16県
【医師少数の2次医療圏】(候補)
▼秋田県北秋田▼北海道宗谷▼北海道日高▼山梨県峡南▼鹿児島県曽於▼岩手県宮古▼茨城県鹿行▼茨城県筑西・下妻▼愛知県東三河北部▼静岡県賀茂▼鹿児島県熊毛▼北海道南檜山▼福島県相双▼北海道根室▼熊本県阿蘇▼石川県能登北部▼岡山県高梁・新見▼島根県雲南▼秋田県湯沢・雄勝▼千葉県山武⾧生夷隅▼茨城県常陸太田・ひたちなか―など112医療圏
●全体の状況(候補)はこちら
なお、産科・小児科については「特別の考えに基づく対策」を採ることを、既にメディ・ウォッチでお伝えしています(関連記事はこちら)。
医師多数の地域、医師偏在を進めないよう、「医師派遣」等の実施は原則不可
医師確保のための施策は、「他地域からの医師派遣」などの短期的施策と、「大学医学部での地域枠・地元枠設定」などの長期的施策に分けられます。医師の不足状況に応じて、これらを組み合わせていきます。
後者の地域枠等については、効果が出るまでに時間がかかる(医学部入学から医師免許取得・初期臨床研修修了まで早くでも8年間が必要)ため、「今、医師が不足している」という状況には対応できません。一方、前者の「医師派遣」では、「いずれ派遣を終えて帰ってしまう」ため、継続的な仕組みが構築されない限りは、一時的な効果しかありません。このため、「現在の医師不足」へは短期的施策によって、「将来の医師不足」へは長期的施策と短期施策の組み合わせによって対応することが原則となります。
このため、短期的施策は、「医師多数3次医療圏・医師多数地域」では採用できず(医師偏在が進んでしまうため)、「医師少数」の地域などでのみ実施できます。その際、どの地域に派遣を要請すればよいのかが分かるように、国において「医師のキャリアなどを可視化した全国データベース」を構築することになります。
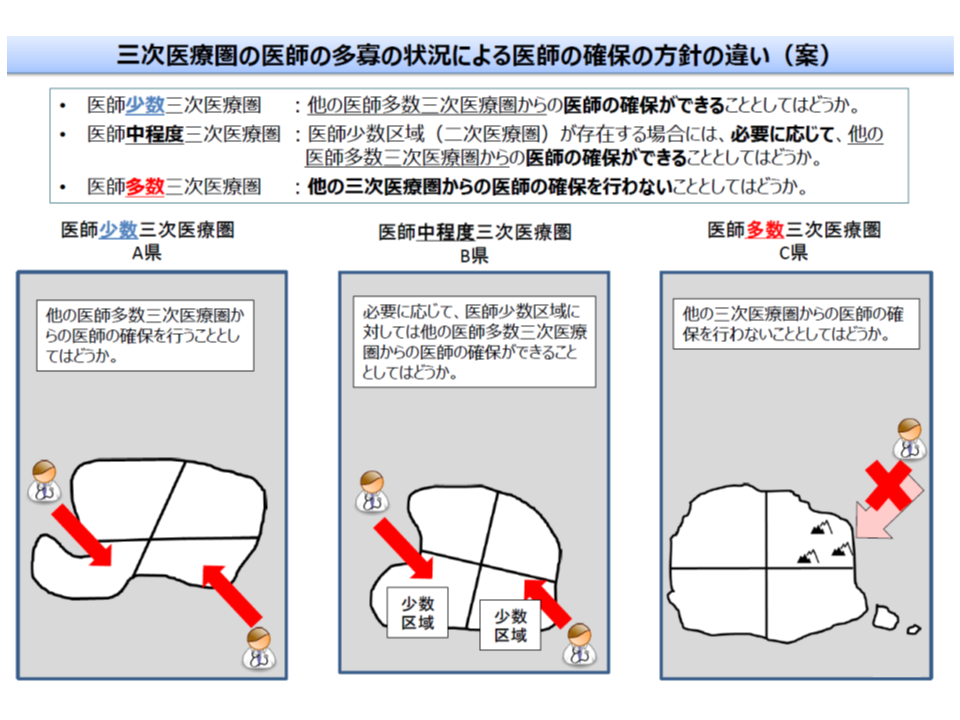
医師多数区域では、偏在の助長を防ぐために、「他地域からの医師派遣など」を医師確保計画に盛り込むことはできない(好ましくない)(その1、3次医療圏)
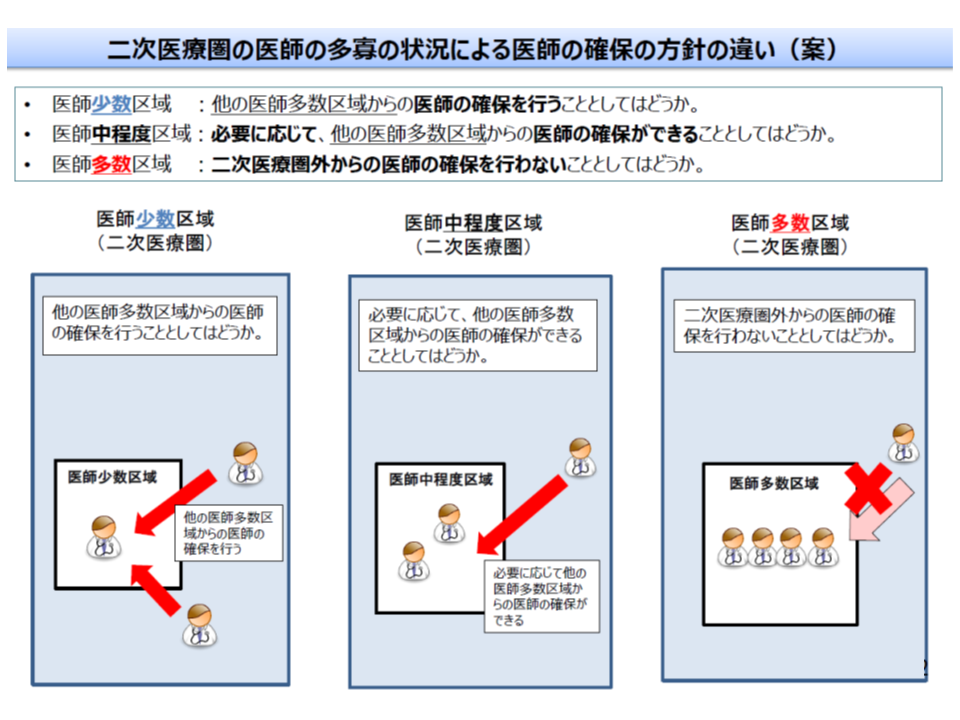
医師多数区域では、偏在の助長を防ぐために、「他地域からの医師派遣など」を医師確保計画に盛り込むことはできない(好ましくない)(その1、2次医療圏)
また「医師少数区域等での勤務」を認定する仕組みも、短期的施策の1つと考えることができそうです。
6か月以上(1年以上が望ましい)、医師少数区域等で勤務した医師を厚生労働大臣が認定するもので、2020年4月以降に初期臨床研修を受ける医師では、この「認定」がない限り、「医師派遣機能などを有する地域医療支援病院」の管理者(主に院長)になることができません。なお、卒後10年以上のベテラン医師では、「断続的な勤務」(例えば週に2日、医師少数区域等で勤務する)の合計が180日となれば、この認定を受けることができます(関連記事はこちらとこちら)。
医師少数区域等を抱える都道府県では、「医師が勤務したくなる」ような支援(「若手医師が医師少数区域等で勤務する環境整備」のためのプログラム整備など)を積極的に行うことが必要です。
また、医師需給分科会では、各団体が自ら「病院管理者の要件として、認定制度を活用する」と考えることへの期待も寄せています。
将来の医師不足に対応するため、医学部に地域枠・地元枠を設定
長期的施策(地域枠等)は、「将来の医師不足」に対応するものです(今般の改正医療法・医師法で、都道府県知事が大学医学部に地域枠等設定を要請できることとなった)。将来、医師がどれだけ不足するかは、地域ごとに「将来の医療ニーズ」と「将来の医療供給数」とを勘案して把握することができます。
ところで、医師を無計画に増員していけば、人口減少社会にある我が国では、いずれ医師過剰となり、例えば「医師の生活維持が困難になる」「不適切な過剰な医療提供を行う」といった弊害がでてしまいます。そこで、医療ニーズを勘案して、精緻に「医学部の入学定員」を設定しています(恒久定員、医師偏在に対応するための臨時定員)。このうち臨時定員については2021年で一旦廃止され、2022年度以降は、医師の働き方改革などを踏まえた需給バランスを踏まえて検討しなおすことになっています。
こうした点を踏まえ、医師需給分科会では次のような方針を固めました(関連記事はこちらとこちら)。
【将来、「医師少数」となる都道府県】
○うち、「医師が少数の2次医療圏」がある都道府県
→都道府県知事が大学医学部に対して、▼地域枠(恒久定員:上記青色部分)の設置・増員▼地元者枠の設置・増員▼地域枠(臨時定員:上記赤色部分、詳細は今後議論))の設置・増員―を要請できる
○うち、「医師が少数の2次医療圏」のない都道府県
→該当なし
【将来、「医師多数」となる都道府県】
○うち、「医師が少数の2次医療圏」がある都道府県
→都道府県知事が大学医学部に対して、▼地域枠の設置・増員(恒久定員:上記青色部分)のみ要請できる(後述するように「地元枠」設置は不可)
○うち、「医師が少数の2次医療圏」のない都道府県
→地域枠等の設置・増員要請はできない

なお、地域枠は、専ら「地域の特定の2次医療圏の医療機関に勤務することを条件に奨学金等を貸与する」もので、都道府県内で「医師少数の2次医療圏」における医師確保(2次医療圏間の医師偏在を是正する)機能を持ちます。一方、地元枠は、「地元出身者には奨学金貸与等をせずとも、地元の医療機関に定着する」というエビデンスから、各都道府県において医師を確保する(都道府県間の医師偏在を是正する)機能を持ちます。
このため、地域枠は「医師少数の2次医療圏(医師少数地域)」がある場合に、地元枠は「医師少数の都道府県」において設置要請が可能となります。
厚労省の試算では、「将来も医師少数」となる都道府県は限られており(▼北海道▼青森県▼岩手県▼秋田県▼福島県▼群馬県▼埼玉県▼新潟県▼長野県▼静岡県▼山口県▼宮崎県―の12道県)、ここが「地元枠」「臨時定員を活用した地域枠」の設定候補になると考えられます。
一方、「将来も医師少数」となる区域(2次医療圏)はほとんどの都道府県にあり、「恒久定員における地域枠」の設定は、ほぼ全都道府県で可能になると思われます。
●全体のデータはこちら(厚労省、医師需給分科会のサイト)
外来医師が多い地域での新規開業、在宅医療や初期救急の実施が必要に
なお、「自由開業制が医師偏在を助長している」との議論もあり、医師需給分科会では、まず▼外来医師(クリニック)の状況を見える化する▼外来医師が多数な地域での新規開業には、「在宅医療」「初期救急(夜間・休日の診療)」「公衆衛生(学校医、産業医、予防接種等)」の機能を求める▼地域において外来医療のあり方を議論する―仕組み創設を提言しました(関連記事はこちら)。
こうした仕組みの効果を見て、将来、「より強力に自由開業に一定の制限を加える必要がある」といった議論が行われる可能性もあります。
近く、親組織(医療従事者の需給に関する検討会)との合同会議で正式とりまとめを行い、これをもとに厚労省で「医師確保計画」作成のための指針(ガイドライン)等を策定します。各都道府県は指針(ガイドライン)等に基づいて2019年度中に「医師確保計画」を作成し、2020年度から各種の医師確保策を進めることになります。
取りまとめにあたり、「大学医学部での教育過程において、地域医療の重要性をより強力に伝えるべき」(福井次矢構成員:聖路加国際大学学長ら多数)、「国民の『上手な医療のかかり方』の重要性等をより強く説いていくべき」(権丈善一構成員:慶應義塾大学商学部教授)などの意見が出ています。
なお、診療科別・都道府県別の地域偏在対策に関する研究も厚労省で進められています。そこでは、「医師の働き方改革」の方向に合わせ、診療科別に「年間960時間を超える時間外労働を行っている医師を、960時間までに抑える」形で医療ニーズを把握していく考えが示されています(関連記事はこちらとこちら)。
【関連記事】
産科医が最少の医療圏は北海道の北空知(深川市等)と留萌、小児科では埼玉県の児玉(本庄市等)―医師需給分科会(1)
2036年の医療ニーズ充足には、毎年、内科2946名、外科1217名等の医師養成が必要―医師需給分科会(3)
2036年には、各都道府県・2次医療圏でどの程度の医師不足となるのか、厚労省が試算―医師需給分科会(2)
最も医師少数の2次医療圏は「北秋田」、最多数は「東京都区中央部」で格差は10.9倍―医師需給分科会(1)
「将来においても医師少数の都道府県」、臨時定員も活用した地域枠等の設置要請が可能―医師需給分科会(3)
医師数順位が下位3分の1の地域を「医師少数区域」とし、集中的に医師派遣等進める―医師需給分科会(2)
「医師少数区域等での勤務」認定制度、若手医師は連続6か月以上、ベテランは断続勤務も可―医師需給分科会(1)
外来医師が多い地域で新規開業するクリニック、「在宅医療」「初期救急」提供など求める―医師需給分科会
将来、地域医療支援病院の院長となるには「医師少数地域等での6-12か月の勤務」経験が必要に―医師需給分科会
入試要項に明記してあれば、地域枠における地元の「僻地出身者優遇」などは望ましい―医師需給分科会(2)
医師多数の3次・2次医療圏では、「他地域からの医師確保」計画を立ててはならない―医師需給分科会(1)
「必要な医師数確保」の目標値達成に向け、地域ごとに3年サイクルでPDCAを回す―医師需給分科会(2)
2036年に医師偏在が是正されるよう、地域枠・地元枠など設定し医師確保を進める―医師需給分科会
新たな指標用いて「真に医師が少ない」地域を把握し、医師派遣等を推進―医師需給分科会
2020・21年度の医学定員は全体で現状維持、22年度以降は「減員」―医療従事者の需給検討会
2022年度以降、医学部入学定員を「減員」していく方向で検討を―医師需給分科会
2020・21年度の医学部定員は現状を維持するが、将来は抑制する方針を再確認―医師需給分科会
2020年度以降の医学部定員、仮に暫定増が全廃となれば「800人弱」定員減―医師需給分科会
「医師不足地域での勤務経験ある医師」が働く病院に経済的インセンティブ―医師需給分科会
地域医療支援病院、医師派遣機能などに応じて経済的インセンティブ付与―医師需給分科会
医師少数地域での勤務、病院管理者要件や税制優遇などで評価してはどうか—医師需給分科会
医師不足地域での勤務経験、地域医療支援病院の院長要件に向けて検討—医師需給分科会
医師偏在是正の本格論議開始、自由開業制への制限を求める声も―医師需給分科会
医師の地域偏在解消に向けた抜本対策、法律改正も視野に年内に取りまとめ—医師需給分科会(2)
地域枠医師は地元出身者に限定し、県内での臨床研修を原則とする—医師需給分科会(1)
医師偏在対策を検討し、早期実行可能なものは夏までに固め医療計画に盛り込む—医療従事者の需給検討会
医学部定員「臨時増員」の一部を当面継続、医師偏在対策を見て20年度以降の定員を検討―医療従事者の需給検討会
将来の医師需給踏まえた上で、医学部入学定員「臨時増員措置」の一部は延長する方針―医療従事者の需給検討会
2024年にも需給が均衡し、その後は「医師過剰」になる―医師需給分科会で厚労省が推計
将来の医師需要、地域医療構想の4機能に沿って機械的に推計、3月末に試算結果公表―医師需給分科会
地域医療構想策定ガイドライン固まる、回復期は175点以上に設定
「混乱招く」と医療需要の計算方法は全国一律に、地域医療構想ガイドラインの検討大詰め
高度急性期は3000点、急性期は600点、回復期は225点以上と厚労省が提案-地域医療構想GL検討会(速報)
医療機関の自主的取り組みと協議を通じて地域医療構想を実現-厚労省検討会
医療・介護従事者の意思なども反映した供給体制の整備を—働き方ビジョン検討会
地域医療支援病院、「在宅医療支援」「医師派遣」等の機能をどう要件化すべきか―特定機能病院・地域医療支援病院あり方検討会
ACP等の普及に向けて多くの提案、「医師少数地域での勤務経験」の活用法に期待集まる―社保審・医療部会(2)
医師偏在対策、働き方改革、医療広告規制に都道府県も協力を―厚労省・武田医政局長
患者の医療機関への感謝の気持ち、不適切なものはホームページ等に掲載禁止―社保審・医療部会(2)
医師の働き方改革、「将来の医師の資質」なども勘案した議論を―社保審・医療部会(1)
医学部教育における「臨床実習」が年々充実、3000時間近い医学部も―医学部長病院長会議
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
医師の働き方改革、「将来の医師の資質」なども勘案した議論を―社保審・医療部会(1)
勤務医の時間外労働上限、病院経営や地域医療確保とのバランスも考慮―医師働き方改革検討会 第7回(2)
服薬指導や診断書の代行入力、医師でなく他職種が行うべき―医師働き方改革検討会 第7回(1)





