急性期入院医療の提供主体は「急性期A、多職種7対1の急性期B、急性期1、多職種7対1の急性期4」に集約されるのでは
2026.3.5.(木)
厚生労働省が3月5日、2026年度診療報酬に関する関係告示の公布を行いました。あわせて動画やパワーポイントスライドを用いた、分かりやすい解説も行われています。
2月13日の答申時点では明らかにされていなかった詳細な基準や要件の内容が示されていきます。Gem Medでは、順次、告示・通知内容をお伝えしていきます。
●厚労省の2026年度改定に関するサイトはこちら
今回は、新設された「急性期病院一般入院基本料」(急性期A・B)と「看護・多職種協働加算」について眺めてみます(関連記事はこちら)。
目次
点数は急性期A>多職種7対1の急性期B>急性期1=多職種7対1の急性期4と設定
【急性期病院一般入院基本料】(急性期A・B)は、これまでの「病棟の機能・診療実績」に加えて、「病院全体の機能・診療実績」も施設基準に加えた、まったく新しいタイプの入院基本料です。2026年度診療報酬改定では、ほかにもICUで「病院全体の機能・診療実績」を施設基準に加えるなどの対応が図られています。
これは、新たな地域医療構想の実現に向けて、これまでの「病棟・病床の機能分化・連携の強化」(病床機能報告)だけでなく、「病院の機能分化・連携の強化」(医療機関機能報告)が重視されている点も睨んだものと考えることができます。
「病院全体の機能・診療実績」が施設基準に加わることで、例えば「ケアミクス病院で、一部の病棟のみ急性期(例えば7対1)機能を持つ」ようなケースでは、新たな【急性期病院一般入院基本料】を取得することはできません。
【急性期病院一般入院基本料】を取得するためには、病院全体として「急性期機能」を果たしていることが求められるのです。
新地域医療構想では、新たな「医療機関機能」の1つとして「急性期拠点」機能病院を人口20-30万人に1か所程度指定することになり、この「急性期拠点機能病院」の有力候補として、新設される【急性期病院一般入院基本料】の取得病院があげられることになるでしょう。なお、現在の急性期充実体制加算と総合入院体制加算を統合した【急性期総合体制加算】も併せて取得する【急性期病院一般入院基本料】は、急性期拠点機能病院の「最」有力候補になります(関連記事はこちら)。
また、2026年度診療報酬改定では【看護・多職種協働加算】が創設され、「10対1病棟(急性期B、急性期4)で、看護職員、理学療法士、作業療法士、言語聴覚士、管理栄養士、臨床検査技師のいずれかを入棟患者25人に対し1名以上配置し、いわば多職種で7対1を実現する」病棟に上乗せの評価を行うことになりました(関連記事はこちらとこちら)。
この新たな【急性期A・B】・【看護・多職種協働加算】と、従前からの急性期1-6とを組み合わせて点数・主な施設基準を比較すると、点数の高いほうから次のような順になります。
▽急性期A:1930点
・7対1(看護のみで)
・看護必要度の基準値(必要度IIの場合):指数1(A3点またはC1点+救急補正):27%、指数2(A2点またはC1点+救急補正):34%
・平均在院日数16日以内
・医師数が入院患者数の10%以上
・救急2000件以上かつ全身麻酔手術1200件以上
▽多職種7対1の急性期B(急性期B+看護・多職種協働加算2):1898点
・7対1(看護+他の医療職種)
・看護必要度の基準値(必要度IIの場合):指数1(A3点またはC1点+救急補正):27%、指数2(A2点またはC1点+救急補正):34%
・平均在院日数16日以内
・救急1500件以上、または救急500件以上かつ全身麻酔手術500件以上など
▽急性期1:1874点
・7対1(看護のみで)
・看護必要度の基準値(必要度IIの場合):指数1(A3点またはC1点+救急補正):27%、指数2(A2点またはC1点+救急補正):34%
・平均在院日数16日以内
・医師数が入院患者数の10%以上
・救急等の要件なし
▽多職種7対1の急性期4(急性期4+看護・多職種協働加算1):1874点
・7対1(看護+他の医療職種)
・看護必要度の基準値(必要度IIの場合):指数1(A3点またはC1点+救急補正):27%、指数2(A2点またはC1点+救急補正):34%
・平均在院日数16日以内
・医師数が入院患者数の10%以上
・救急等の要件なし
▽急性期2:1779点
・10対1(看護のみで)
・看護必要度の基準値(必要度IIの場合):27%(A2・B3、A3、C1)
・平均在院日数21日以内
・医師数要件なし
・救急等の要件なし
▽急性期3:1704点
・10対1(看護のみで)
・看護必要度の基準値(必要度IIの場合):23%(A2・B3、A3、C1)
・平均在院日数21日以内
・医師数要件なし
・救急等の要件なし
▽急性期B:1643点
・10対1(看護のみで)
・看護必要度の基準値(必要度IIの場合):指数1(A3点またはC1点+救急補正):27%、指数2(A2点またはC1点+救急補正):34%
・平均在院日数21日以内
・医師数要件なし
・救急1500件以上、または救急500件以上かつ全身麻酔手術500件以上など
▽急性期4:1597点
・10対1(看護のみで)
・看護必要度の基準値(必要度IIの場合):19%(A2・B3、A3、C1)
・平均在院日数21日以内
・医師数要件なし
・救急等の要件なし
▽急性期5:1575点
・10対1(看護のみで)
・看護必要度の基準値(必要度IIの場合):14%(A2・B3、A3、C1)
・平均在院日数21日以内
・医師数要件なし
・救急等の要件なし
▽急性期6:1523点
・10対1(看護のみで)
・看護必要度の基準値(必要度IIの場合):-(測定していること)
・平均在院日数21日以内
・医師数要件なし
・救急等の要件なし
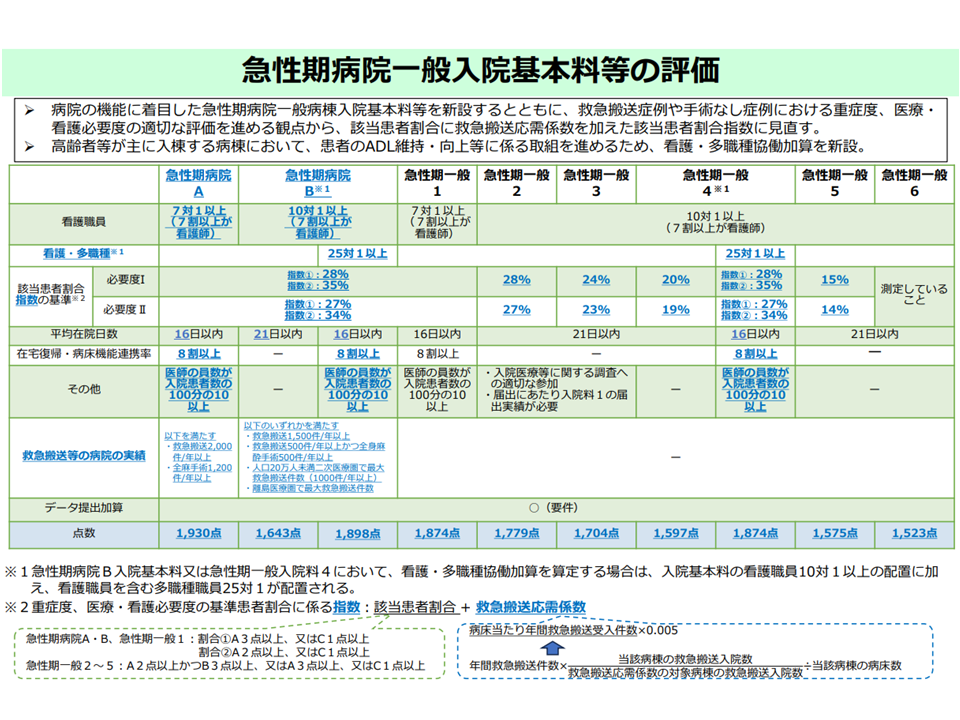
急性期A・B、急性期1-6の点数・施設基準比較(2026年度診療報酬改定)
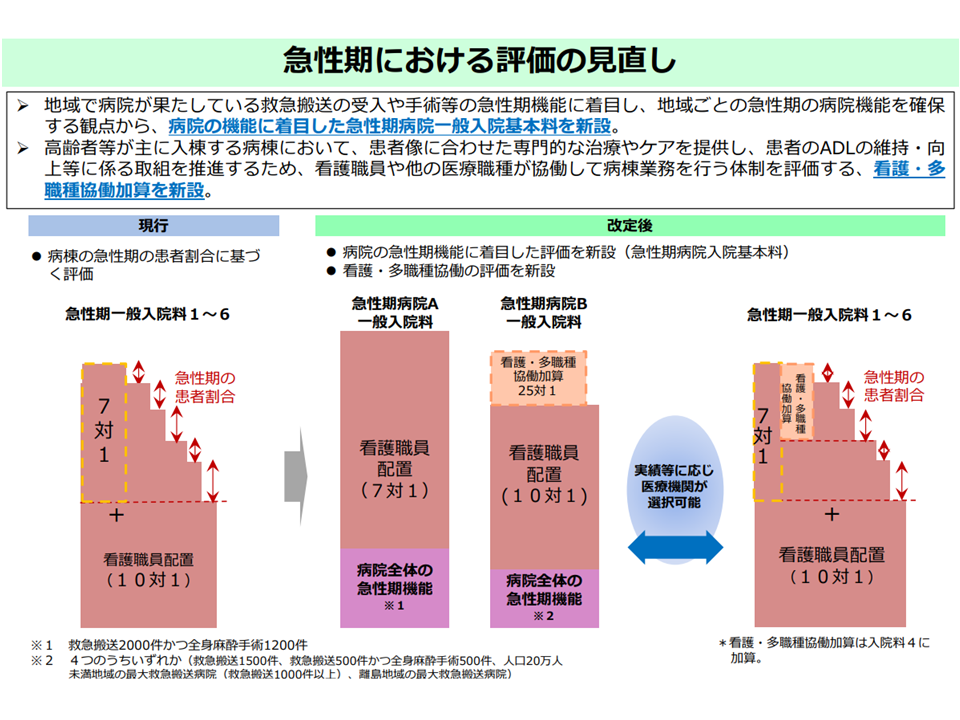
急性期入院医療の評価見直しの全体像(2026年度診療報酬改定)
これらを眺めると、「急性期A、多職種7対1の急性期B、急性期1、多職種7対1の急性期4」と、それ以外とで、大きく区分けがなされているように思えます。
ここから「いわゆる急性期入院医療の主な提供施設は、急性期A、多職種7対1の急性期B、急性期1、多職種7対1の急性期4に限定・集約されていくのではないか」と見る識者も少なくありません。
また2028年度以降の診療報酬改定では「急性期2-6について整理を行うのではないか」と指摘する識者もいます。
今後の「急性期A、多職種7対1の急性期B、急性期1、多職種7対1の急性期4」の取得状況などを注意深く見守る必要があります。
1病棟50床の場合、多職種7対1実現には「看護師24人+多職種10人」の配置が必要
なお、▼多職種7対1の急性期B▼多職種7対1の急性期4—は、「10対1看護」+「25対1他の医療職種」で実現することになりますが、厚労省は1病棟(患者50人と設定)につき次のようなスタッフ配置を行うことになると試算しています。
▽看護配置10対1のために、看護職員を24人配置する必要がある
(計算例)
→患者50人に対して、「常時」看護職員5人を配置する必要がある(10対1)
→365日×3交代勤務とすると、1095勤務帯/年間365÷7日=52.142(年52週)の勤務となる
→「週40時間勤務×年52週」-「休暇や祝日35日×8時間」とすると、年間労働時間が1800時間必要となる看護職員数は、1095勤務帯×8時間×5/1800時間=24.3人(薬24人)と計算できる
▽多職種25対1のために、医療職種を約10人配置する必要がある
→上記計算例に倣って計算可能
▽看護職員と他の医療職種を合計で「34人」配置する必要がある
他方、7対1看護を同様に実現するためには「看護職員を35人」配置する必要があります(上記計算例に倣って計算可能)

多職種7対1と看護7対1の人員配置イメージ(2026年度診療報酬改定)
各病院において「医療スタッフの確保」状況は異なりますが、こうした人数のスタッフを確保できること、さらに上記診療実績を満たせることが「急性期入院医療の提供主体」の条件になると考えられます。
地域で「どの病院が急性期Aを取得するか」等の話し合いを進める必要があるのでは?
ところで、個々の病院が点でバラバラに「自院は急性期Aを取得しよう」と考え、スタッフの確保、診療実績、つまり症例数の確保を、行ったのでは、競争が激化し「スタッフ、症例が分散してしまい、いずれの病院も十分な数のスタッフ、症例を確保できない」事態に陥りかねません。こうした事態は、病院にとっては「高い入院基本料を算定できず、経営が安定しない」ことにつながり、また「症例数の分散→医療の質の低下」というデメリットを日本国民が引き受けることにもつながります。
したがって、これまでの診療報酬改定のように「自院のみで入院基本料のなどの点数取得」を考えるのではなく、地域で「どの病院にスタッフ・症例を集約して急性期Aなどを取得するべきか」を十分に話し合い、関係者が納得したうえで決定することが重要といえます。
もちろん、その議論では「急性期Aなどを取得しない」病院への配慮が必要なことは述べるまでもありません。例えば「X病院を急性期Aとし、スタッフ・症例を集約する。しかし、病状が安定した後は、極めて速やかに他の医療機関に転院させる。このためA病院では病床回転率が高まるので、大幅なダウンサイジングを行う」ことなどを明確化することなどが強く求められるでしょう。
2026年度診療報酬改定は「地域での機能分化論議を強く推し進める」機能も持つと考えられます。
また、既にお伝えしていますが、新設される急性期A・Bの施設基準には次のような診療実績の基準が設定されています。
【急性期A】
▽急性期医療に係る実績として、「救急用の自動車または救急医療用ヘリコプターによる搬送件数が年間2000件以上」かつ「全身麻酔による手術件数が年間1200件以上」である
▽介護保険施設に入所中の患者の救急搬送で「重症度・緊急性からみて当該施設の協力医療機関(在宅療養支援病院、在宅療養支援診療所、地域包括ケア病棟を持つ病院)での診療が可能と考えられる者」については、以下を除き救急搬送件数に参入しない
▼当該協力医療機関から受け入れ依頼があった場合
▼当該協力医療機関で受け入れが困難であった場合
▼受入後3日以内に当該協力医療機関に転院等した場合
【急性期B】
▽急性期医療に係る実績として、次のいずれかを満たす
▼救急用自動車または救急医療用ヘリコプターによる搬送件数が年間1500件以上
▼「救急用自動車または救急医療用ヘリコプターによる搬送件数が年間で500件以上」かつ「全身麻酔手術件数が年間500件以上」
▼人口20万人以下の地域に所在する医療機関であって、所属2次医療圏で「救急用自動車または救急医療用ヘリコプターによる搬送件数が最大」かつ「年間1000件以上」
▼離島に属する医療機関で、所属2次医療圏で「救急用自動車または救急医療用ヘリコプターによる搬送件数が最大」
・救急用自動車または救急医療用ヘリコプターによる搬送件数のうち「夜間時間帯(22 時から翌朝8時まで)に受け入れた救急搬送件数」が1割以上ある
・人口20万人以下の地域に所在する医療機関、離島にある医療機関について、所属2次医療圏の再編統合が行われた場合には、当分の間、「所属2次医療圏で「救急用自動車または救急医療用ヘリコプターによる搬送件数が最大」とみなす
▽介護保険施設に入所中の患者の救急搬送で「重症度・緊急性からみて当該施設の協力医療機関(在宅療養支援病院、在宅療養支援診療所、地域包括ケア病棟を持つ病院)での診療が可能と考えられる者」については、以下を除き救急搬送件数に参入しない
▼当該協力医療機関から受け入れ依頼があった場合
▼当該協力医療機関で受け入れが困難であった場合
▼受入後3日以内に当該協力医療機関に転院等した場合
なおGem Medではオンラインの改定セミナーで詳細な解説も行っています。是非、ご活用ください。
【関連記事】
【2026年度診療報酬改定答申18】後発品の使用状況踏まえて後発品使用体制加算など廃止し新加算創設、ポリファーマシー対策も推進
【2026年度診療報酬改定答申17】NICU等の点数を大幅引き上げ、小児病棟等で「白血病等の遺伝子パネル検査」を出来高算定可能
【2026年度診療報酬改定答申16】適正なオンライン診療推進の鍵となるD to P with N、場合分けして診療報酬・訪問看護療養費で評価
【2026年度診療報酬改定答申15】訪問看護の「適切な実施」を求めるとともに、より質の高い訪問看護の評価を引き上げ
【2026年度診療報酬改定答申14】連携型の機能強化型在支診、「自院の医師による往診」体制がない場合には点数を引き下げ
【2026年度診療報酬改定答申13】かかりつけ医機能を評価する診療報酬の整理、外来機能分化推進の飴と鞭の使い分け
【2026年度診療報酬改定答申12】がんゲノム医療、診療報酬要件も見直し「より迅速に最適な抗がん剤にアクセスできる」環境整える
【2026年度診療報酬改定答申11】救急搬送だけでなく、ウォークイン等での「救急外来」受診患者への対応も診療報酬で手厚く評価
【2026年度診療報酬改定答申10】リハ・栄養・口腔管理の一体的取り組み、早期からのリハビリ実施を更に推進
【2026年度診療報酬改定答申9】「排泄自立」等に力を入れる回復期リハビリ病棟、新加算取得やリハビリ実績指数で有利に
【2026年度診療報酬改定答申8】身体的拘束最小化に向けた飴(加算新設)と鞭(減算、基準厳格化)、医療安全対策加算を大幅増点
【2026年度診療報酬改定答申7】2026年度診療報酬改定は「外科医・外科症例の集約化」に向けた地域の議論活性化の鍵となる
【2026年度診療報酬改定答申6】医療DX・サイバー攻撃対策を初診・再診・入院時の【電子的診療情報連携体制整備加算】で評価
【2026年度診療報酬改定答申5】ICU等に「病院の救急・手術実績」求め、救命救急1で看護配置2対1・IUC看護必要度基準導入
【2026年度診療報酬改定答申4】急性期A・Bや急性期1等の看護必要基準値、必要度IIでは割合1で27%、割合2で34%に設定
【2026年度診療報酬改定答申3】物価・賃上げ対応のため「基本診療料アップ」「物価対応料の新設」「ベースアップ評価料の拡充」
【2026年度診療報酬改定答申2】地域包括医療病棟を「3367-3066点」の6区分に細分化、ADL低下割合などの基準柔軟化も
【2026年度診療報酬改定答申1】急性期Aは1930点、多職種7対1急性期Bは1898点、急性期1と多職種7対1急性期4は1874点
「救急外来での患者受け入れ」「高齢救急患者の転院搬送(下り搬送)」の充実目指し、診療報酬の評価も拡充―中医協総会(7)
入退院支援加算を充実(一部点数の引き上げ、算定対象の拡大)、療養病棟の医療区分2・3の対象患者を拡大―中医協総会(6)
訪問看護ステーションが隣接等の高齢者住まい居住者に行う訪問看護を「1日当たり包括」療養費で評価―中医協総会(5)
2026年度診療報酬改定でも、「適切な形の在宅医療」が量・質の双方で拡大することを目指した対応図る―中医協総会(4)
【母体・胎児集中治療室管理料】、医師配置要件を「緩和」するとともに、新たに診療実績の施設基準を設定―中医協総会(3)
HBOC患者の血縁者に「乳がん・卵巣がんが発症する前の遺伝子検査・指導」を保険診療の中で実施可能とする―中医協総会(2)
近く答申!大規模急性期病院評価の急性期病院A・B双方で「介護施設からの救急搬送」は原則カウントせず―中医協総会(1)
身体拘束最小化状況を「体制」と「実績」でチェック、組織的に拘束最小化に取り組む地域包括ケア病棟等に新加算―中医協総会(4)
リハビリ実績指数の考え方見直し、早期リハビリ加算の算定日数を「入院から14日まで」に制限し、初期点数を増点―中医協総会(3)
医療DX体制評価を【電子的診療情報連携体制整備加算】に改組、入院加算ではサイバーセキュリティ対策要件を課す―中医協総会(2)
オンライン診療の適正推進に向け、施設基準厳格化、D to P with Nの看護師業務評価、遠隔連携診療料拡充など実施―中医協総会(1)
消化器外科医師等に対し負担軽減・特別手当支給など行う特定機能病院等、入院基本料と高難度の手術料に加算—中医協総会(7)
かかりつけ医機能のさらなる推進、外来医療の機能分化に向けた対応を図るが、支払側委員は「不満」—中医協総会(6)
ICT利活用・適切な業務遂行等の厳格な要件を前提として「看護職員や医師事務作業補助者の柔軟配置」を認める—中医協総会(5)
回復期リハ1に新加算創設、より多くの急性期・包括期病棟で「リハ・栄養管理・口腔管理の一体的取り組み」促す—中医協総会(4)
地域包括医療病棟、「急性期病棟併設の有無・救急/予定入院・手術の有無に応じた点数の区分」を行う—中医協総会(3)
ICU・HCUに「病院の救急搬送、全身麻酔手術の実績」基準、ユニット専任医師の宿日直許可要件を緩和—中医協総会(2)
「地域の急性期医療の拠点」病院を評価する【急性期病院一般入院料】を新設、病院単位での救急搬送・手術実績が要件に―中医協総会(1)
病院の機能別に「入院料の引き上げ」などを行い、物価上昇分に過不足ない形で対応・支援する—中医協総会(3)
病院(入院)での賃上げに向け「入院料の引き上げ」+「2026・27年度のベースアップ評価料」で対応しては―中医協総会(2)
看護必要度でA・C項目追加や救急受け入れ加算の方向固める、「該当患者割合の基準値」をどこまで厳格化すべきか―中医協総会(1)
2026年度診療報酬改定の「項目整理」論議始まる!診療報酬で物価・賃上げ対応、病院の機能分化など推進―中医協総会(2)
物価高騰へ「入院料や初・再診料などの引き上げ+新点数」で対応、急性期病院の機能に応じた手厚い対応も―中医協総会(1)
2026年度診療報酬改定、支払側は「病院機能の分化」等を進めよと、診療側は「医療機関経営の安定」確保せよと強調—中医協(1)
外来医師「過多」区域での新規開業医、「地域で不足する機能」を提供しない場合に診療報酬上のペナルティを課すべきか―中医協総会
「2026→27年度」と物価・人件費が高騰する点踏まえ2026年度2.41%、27年度3.77%の診療報酬本体引き上げ―上野厚労相(1)





