訪問看護ステーションが隣接等の高齢者住まい居住者に行う訪問看護を「1日当たり包括」療養費で評価―中医協総会(5)
2026.2.3.(火)
高齢者向け施設に併設・隣接する訪問看護ステーションについて、当該住まい居住者への訪問看護を「1日当たり包括の療養費」で評価する新たな仕組みを設ける(包括型訪問看護療養費)—。
「適正」な形での訪問看護を推進するために、例えば「利用者の状況を踏まえない画一的・頻回な訪問看護は認められない」などの点を明示する―。
ICTでの情報共有を行うなど、より質の高い訪問看護を提供するステーションを新加算で評価する―。
同一日に同一建物居住者である利用者に対して訪問看護を行う場合の訪問看護基本療養費(II)やその加算などについて、「同一日に何人の同一建物居住者の訪問看護を行ったのか」の区分を細分化するとともに、利用人数が多い区分では「1か月あたりの訪問日数」による区分も設ける―。
1月30日の中医協総会では、こうした方向も固められました。
目次
高齢者向け施設に併設・隣接する訪看ST、新たな1日当たりの訪問看護療養を設定
Gem Medで報じているとおり、2026年度診療報酬改定に向けた議論が1月30日の中央社会保険医療協議会・総会で終結し、あとは答申を待つのみとなりました。2026年度の診療報酬改定に向けた「個別改定項目」、いわゆる「短冊」論議が確定しています。点数そのものや重要な基準値などは「●●」と表示されるにとどまりますが、改定内容を相当程度伺うことも可能です。
●短冊はこちら
(短冊論議に関する記事)
▽急性期病院A・B新設など急性期入院医療に関する記事はこちら
▽ICU等の高度急性期入院医療に関する記事はこちら
▽地域包括医療病棟などの包括期入院医療に関する記事はこちら
▽回復期リハビリ病棟等に関する記事はこちら
▽人員配置基準の柔軟化に関する記事はこちら
▽かかりつけ医機能等の外来医療に関する記事はこちら
▽医師働き方改革・診療偏在解消(消化器外科への配慮など)に関する記事はこちら
▽オンライン診療に関する記事はこちら
▽医療DXに関する記事はこちら
▽リハビリ実績指数や疾患別リハビリ料等に関する記事はこちら
▽身体拘束最小化等に関する記事はこちら
▽短冊の修正・確定に関する記事はこちら
▽がん対策に関する記事はこちら
▽小児・周産期医療に関する記事はこちら
▽在宅医療に関する記事はこちら
短冊には、極めて膨大な改定項目が盛り込まれており、Gem Medでは分野ごとにその内容を眺めています。本稿では「訪問看護」に焦点を合わせます(関連記事はこちらとこちら)。
高齢化の進展に伴い、今後、日本全国で「在宅医療のニーズ」が高まっていくため、地域で「24時間の在宅医療提供体制確保」などを進めることが強く求められ(関連記事はこちら)、当然、訪問看護のニーズも高まっています。
これに伴い訪問看護にかかる診療報酬、訪問看護療養費でも「訪問看護の量と質の双方を確保することがますます重要となってきます。
2026年度の診療報酬改定では、例えば次のような対応が図られます。
(1)適正な訪問看護の推進
(2)指定訪問看護の事業の人員及び運営に関する基準の見直し
(3)難治性皮膚疾患を持つ利用者への訪問看護に係る評価の見直し
(4)訪問看護におけるICTを用いた医療情報連携の推進
(5)乳幼児加算の評価の見直し
(6)訪問看護管理療養費の見直し
(7)同一建物に居住する利用者への訪問看護の評価の見直し
(8)包括型訪問看護療養費の新設
まず注目されるのは(8)の「包括型訪問看護療養費」でしょう。
これは「高齢者住まい」などに併設・隣接する訪問看護ステーションが、当該住まいに居住する利用者(末期がん、多発性硬化症、重症筋無力症、在宅腫瘍化学療法注射指導管理を行っている患者などに限る)に対し、24 時間体制で「計画的+随時」の対応による頻回の訪問看護を行った場合に算定する新たな療養費です(1日当たりの包括療養費)。
当該住まいに居住する利用者の数(20人未満/20-49人/50人以上)と、1日当たりの訪問看護提供時間等(30分以上60分未満/60分以上90分未満/90分以上/90分以上で別に厚生労働大臣が定める場合)とで、療養費が12区分に設定されます。
算定要件・施設基準は次のように設定されます。
【算定要件】
▽施設基準を満たす訪問看護ステーションの看護師等が、「包括型訪問看護療養費を算定する建物」に居住する、別に厚生労働大臣が定める者に対し、当該利用者の同意を得て、その主治医から交付を受けた訪問看護指示書・訪問看護計画書に基づき24時間対応体制で「計画的または随時」の対応による頻回の指定訪問看護を行った場合に、利用者1人につき、「1日当たりの訪問時間・建物に居住する利用者の人数」に従い算定する
▽訪問看護時間は「1日に行った複数回の指定訪問看護において実際に看護を提供した時間を合算」して算出する
▽算定に当たっては、日中および夜間帯(18時から翌8時まで)に少なくとも「それぞれ1回ずつ」(最低日中1回・夜間帯1回)の指定訪問看護を行う必要がある
▽指定訪問看護の実施時間が1日当たり60分以上の場合には「1日当たり3回以上」の訪問看護を実施する
▽指定訪問看護の実施においては、「1日に1回以上、看護職員によるもの」を含める
▽訪問看護ステーションの管理者又または包括型訪問看護療養費を算定する日の指定訪問看護に関する責任を担う看護職員(准看護師除く)が、訪問看護計画書を1日1回以上確認し、必要時に見直しを行う
▽「包括型訪問看護療養費を算定すると届け出た建物」に居住する利用者に対し、1日に2回以上の指定訪問看護を行う場合には、包括型訪問看護療養費「以外」の訪問看護基本療養費等は算定できない
▽届け出を行った建物に居住する「厚生労働大臣が定める者に該当しない利用者」に指定訪問看護を行った場合は、訪問看護基本療養費(II)(同一日に同一建物居住者である利用者に対して訪問看護を行う場合)などを算定する
▽訪問看護計画書・訪問看護記録書は電子的方法によって記録し、実施した指定訪問看護の内容・実施時間を訪問看護記録書に記載する
▽当該所定額を算定する場合には、同一日に以下の療養費を算定できない
・訪問看護基本療養費(訪問看護基本療養費(I)および(II)のハを除く)
・精神科訪問看護基本療養費
・難病等複数回訪問加算
・複数名訪問看護加算
・夜間・早朝訪問看護加算
・深夜訪問看護加算
・複数名精神科訪問看護加算
・精神科複数回訪問加算
・訪問看護管理療養費
・24時間対応体制加算
▽緊急訪問看護加算・精神科緊急訪問看護加算は、別に厚生労働大臣が定める場合を除いて当該所定額と別に算定できる
【利用者の基準】
次のいずれかに該当する者
▽特掲診療料の施設基準等別表第7に掲げる疾病等の者(末期がん、多発性硬化症、重症筋無力症、スモン、筋萎縮性側索硬化症など)
▽特掲診療料の施設基準等別表第8に掲げる者(宅麻薬等注射指導管理、在宅腫瘍化学療法注射指導管理、在宅気管切開患者指導管理等を受けている状態にある者、気管カニューレ・留置カテーテルを使用している者、人工肛門・人工膀胱を設置している者、真皮を越える褥瘡の者など)
▽特別訪問看護指示書(主治医が自宅等の療養患者を診療し、▼急性感染症等の急性増悪期▼末期の悪性腫瘍等「以外」の終末期▼退院直後―で「週4日以上の頻回の訪問看護が必要である」と認めた場合に交付できる)に係る指定訪問看護を受けている者
【療養費の「90分以上で別に厚生労働大臣が定める場合」の基準】
▽上記に該当する【利用者の基準】に該当する者に、訪問看護ステーションが緊急時に「即時に適切な指定訪問看護が実施できる体制」があり、かつ、当該訪問看護ステーシ ョンが指定訪問看護を実施し、「包括型訪問看護療養費の算定利用者全員に対する訪問看護の実施時間の1日当たり平均」が120分以上
【施設基準】
▽高齢者向け住まい等に併設または隣接する訪問看護ステーションである
▽届け出時に、訪問看護ステーションが「併設・隣接する高齢者向け住まい等の建物で、包括型訪問看護療養費を算定する利用者が居住する建物」を1ステーションにつき1か所指定し、「その建物を単位」として指定訪問看護を行う
▽包括型訪問看護療養費の届け出は訪問看護ステーションごとに行う必要があり、「建物に訪問看護ステーションのサテライトのみが併設・隣接している場合」には届け出不可
→ただし、包括型訪問看護療養費を届け出た訪問看護ステーションが「当該建物以外の場所にサテライトを設置し、そのサテライトから建物に居住していない他の利用者へ包括型訪問看護療養費を算定しない指定訪問看護を実施する」ことは可能
▽医療安全および衛生管理に関する組織的な取組みを行っている
▽合同の研修および事例検討会などの「地域医療機関・訪問看護ステーションとの連携」について相当な実績を有する
▽厚生労働大臣が実施する「包括型訪問看護療養費を算定する利用者の状態や指定訪問看護の実施状況等について毎年実施する調査、中医協の要請に基づく補完調査」に適切に参加する(経過措置あり)
▽指定訪問看護に係る記録を電子的に行う
▽看護職員等について、「包括型訪問看護療養費を算定する利用者」「同一建物に居住する他の利用者で、訪問看護基本療養費(II)等を算定する利用者」において、それぞれの算定要件を満たす「訪問看護を実施するに十分な配置」を行う
▽包括型訪問看護療養費を算定する利用者に対し、当該訪問看護ステーションにおいてや夜間帯対応を行う看護職員の数は「常時1名以上」(ただし利用者数合計が31-81人の場合には2名以上、81人以上の場合には「50人ごとに1人を加えて得た数」以上)が、計画的または随時の対応可能な状況で勤務している
▽夜間対応を行う看護職員は、「包括型訪問看護療養費を算定する利用者への指定訪問看護の実施に影響を与えない」範囲であれば、「建物内の包括型訪問看護療養費を算定しない他の利用者への指定訪問看護」に従事することも可能だが、「建物『外』の利用者への指定訪問看護」実施等との兼務はできない
▽看護職員の負担軽減・処遇改善に資する体制を整備する
利用者の状況を踏まえない画一的・頻回な訪問看護は認められない点などを明示
また(1)は、利用者の状態を適切に把握し、「適正な訪問看護」の提供を推進するために【訪問看護基本療養費】などの算定要件に次のような点を明示するものです。一部(とりわけ精神科の訪問看護)に「利用者の状況を踏まえずに、画一的に頻回な訪問看護を提供している」実態があることなどを踏まえた「適正化」方策と言えます(関連記事はこちら)。
▽「標準の時間の訪問計画」を作成し、当該計画に基づき訪問したが、「訪問時の利用者側のやむを得ない事情」により標準の時間を下回る指定訪問看護実施となった場合等を除いて、「標準の時間を下回る指定訪問看護の実施が、同一日に、同一利用者に複数回、または複数利用者に行われるなど、頻繁に行われている」場合は、指定訪問看護を実施したとは認められないことに留意する
▽指定訪問看護の実施にあたっては、「指定訪問看護の事業の人員及び運営に関する基準」第14条第1項に規定するように、「利用者の心身の状況等に応じて妥当適切 に行い、漫然かつ画一的なものとならないよう看護目標および訪問看護計画に沿って」行う
→利用者の心身の状況等を踏まえずに一律に指定訪問看護の日数、回数、実施時間、人数(以下、指定訪問看護の日数等)を定めること、定期的な指定訪問看護を実施していない者が指定訪問看護の日数等を定めることは認められない点に留意する
▽指定訪問看護の提供に当たっては、「目標達成の程度、その効果」などを評価するとともに、「評価内容」を訪問看護記録書に記録する。また、必要に応じて「訪問看護計画書を見直し、指定訪問看護の改善を図る」ことなどに努める
▽訪問看護ステーションで記録・補完が求められる「訪問時間」は「実際の指定訪問看護の開始時刻および終了時刻」である(明確化)
関連して(2)では、「指定訪問看護の事業の人員及び運営に関する基準」について次のような見直しを行います。「適正な訪問看護の実施」「適正な訪問看護療養の請求」をさらに求めるものです。
▽適正な手続の確保
→指定訪問看護事業者は、厚生労働大臣・地方厚生(支)局長への申請、届け出等に係る手続き、訪問看護療養費の請求手続きを適正に行わなければならない
▽健康保険事業の健全な運営の確保
→指定訪問看護事業者は、健康保険事業の健全な運営を損なわないよう努めなければならない
▽経済上の利益の提供による誘引の禁止
→指定訪問看護事業者は、利用者に対して「訪問看護の値引きをする」ことなど、健康保険事業の健全な運営を損なうおそれのある経済上の利益の提供により、利用者を自己の訪問看護を受けるように誘引してはならない
→指定訪問看護事業者は、他事業者・その従業員に対して「利用者を紹介する対価として金品を提供する」など、健康保険事業の健全な運営を損なうおそれのある経済上の利益の提供により、利用者が自己の訪問看護を受けるように誘引してはならない
▽特定の主治医・事業者等への誘導の禁止
→指定訪問看護事業者は、利用者に対して「特定の医師を訪問看護の指示を行う主治医とするべき旨、または介護保険サービス事業者・施設を利用するべき旨」の指示等を行うことの対償として、主治医・介護事業者事業者等から金品その他の財産上の利益を収受してはならない
▽事故発生時の対応等
→「指定訪問看護事業者は、指定訪問看護に係る安全管理のための体制を確保しなければならない」旨を追記する。
▽記録の整備
→指定訪問看護事業者が整備する記録の内容を以下のように明確化するとともに、「当該記録は正確かつ最新の内容を保つ」よう整備しなければならない旨を明確化する
・訪問看護記録書
・訪問看護指示書
・訪問看護計画書
・訪問看護報告書
・市町村等に対する情報提供書
・市町村等との連絡調整に関する記録
関連して医療機関側にも「指定訪問看護などを利用するべき旨の指示等を行うことの対償として、金品その他財産上の利益を収受することを禁止する」規定が設けられます(保険医療機関及び保険医療養担当規則に規定を追加する)
ICTでの情報共有により質の高い訪問看護を提供するステーションを新加算で評価
他方、(3)から(6)は、より質の高い訪問看護提供を目指す対応です。
(3)難治性皮膚疾患を持つ利用者への訪問看護に係る評価の見直し
▽C114【在宅難治性皮膚疾患処置指導管理】(表皮水疱症、水疱型先天性魚鱗癬様紅皮症の患者が対象)を受けている利用者を特掲診療料の施設基準等別表第8に追加し、【訪問看護基本療養費】等を週4日以上算定可能とする(通常は週3日までしか利用できないが、別表8等の重症患者ではそれを超えた医療保険の訪問看護提供が可能となる)
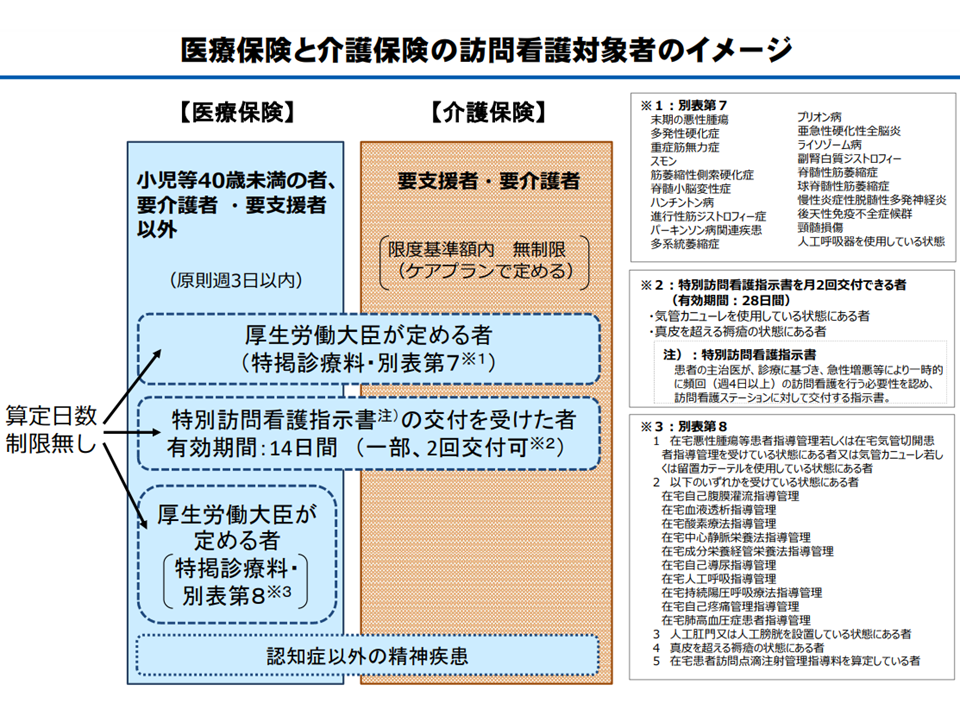
医療・介護の訪問看護利用者イメージ(社保審・介護給付費分科会(1)6 231011)
(4)訪問看護におけるICTを用いた医療情報連携の推進
▽「他医療機関等でICTを用いて記録した利用者に係る診療情報」などを利活用し、指定訪問看護実施に関する計画的な管理を行うことを新たに設ける【訪問看護医療情報連携加算】(●●円)として評価する
▼対象患者
→【訪問看護管理療養費】を算定する者
▼算定要件
→施設基準を満たす訪問看護ステーションの看護師等(准看護師除く)が、利用者の同意を得て、当該訪問看護ステーションと連携する医療機関の保険医、管理栄養士、介護支援専門員などで当該利用者に関わる者が電子情報処理組織などの情報通信技術を利用する方法で記録した「当該利用者に係る診療情報等」を活用し、指定訪問看護の実施に関する計画的な管理を行った場合に、月1回に限り【訪問看護管理療養費】に加算する(在宅患者連携指導加算との併算定は不可)
▼施設基準
・利用者の診療情報等について「電子情報処理組織などの情報通信技術を利用する方法」で常時確認できる体制を有し、関係機関と平時からの連携体制を構築する
・診療情報等を活用した上で指定訪問看護の実施に関する計画的な管理を行うにつき十分な体制を整備する
・「情報連携体制を構築している訪問看護ステーション」であることを、当該ステーションの見やすい場所に掲示するとともに、原則としてウェブサイトに掲載している
なお、本加算は医療機関による訪問看護を評価するC005【在宅患者訪問看護・指導料】、C005-1-2【同一建物居住者訪問看護・指導料】でも同様に新設されます。
(5)乳幼児加算の評価の見直し
▽訪問看護基本療養費の【乳幼児加算】(乳幼児への訪問看護を行う場合の加算)について、「超重症児など」以外の評価を見直す
なお、本加算は医療機関による訪問看護を評価するC005【在宅患者訪問看護・指導料】、C005-1-2【同一建物居住者訪問看護・指導料】でも同様に見直されます。
(6)訪問看護管理療養費の見直し
▽月の「初日」の訪問看護管理療養費について評価を充実する
▽月の「2日目以降」の訪問看護管理療養費について、訪問看護管理療養費1と2を統合し施設基準の届け出を不要とするとともに、「1か月当たりの訪問日数・単一建物に居住する利用者数」によって評価を細分化する
(現在の訪問看護管理療養費(月の2回目以降))
イ 訪問看護管理療養費1 3000円
ロ 訪問看護管理療養費2 2500円(同一建物居住者の割合が高い、重症患者割合が低いなどの場合、関連記事はこちら
↓
(見直し後)
イ 単一建物居住者が20人未満 ●●円
ロ 単一建物居住者が20人以上49人以下
(1)1月当たり訪問日数が15日以下の場合 ●●円
(2)1月当たり訪問日数が16日以上24日以下の場合 ●●円
(3)1月当たり訪問日数が25日以上の場合 ●●円
ハ 単一建物居住者が50人以上
(1)1月当たり訪問日数が15日以下の場合 ●●円
(2)1月当たり訪問日数が16日以上24日以下の場合 ●●円
(3)1月当たり訪問日数が25日以上の場合 ●●円
▽地域と連携して精神科訪問看護を提供する訪問看護ステーションについて【機能強化型訪問看護管理療養費4】として新たに評価する
ほかに、次のような対応も行われます。
▽【特別地域訪問看護加算】(遠隔の患家等に訪問看護を行う場合に、訪問看護基本療養費等について50%の加算を行うもの)について、現在の「移動時間に着目した評価」(移動が1時間以上の場合に加算算定可)に加えて、「移動+訪問看護提供の合計時間にも着目した評価」も行う(移動30分以上かつ移動・訪問看護提供合計2.5時間以上の場合にも加算算定を認める)
同一日に同一建物居住者である利用者に対して訪問看護を行う場合の評価を細分化
また(7)では、同一日に同一建物居住者である利用者に対して訪問看護を行う場合に算定する【訪問看護基本療養費(II)】やその加算等について、1か月当たりの訪問日数・建物内の訪問看護実施人数などに応じて、よりきめ細かい評価に見直すものです。
▽訪問看護基本療養費(II)について、「同一日・同一建物居住者の利用者の人数」による区分を細分化し、人数が多い区分では「1か月あたりの利用日数」による細分化も行う
(現在)
「保健師、助産師、看護師による場合」、「准看護師による場合」、「理学療法士、作業療法士、言語聴覚士による場合」のそれぞれで次のように区分している(金額は保健師、助産師、看護師による場合)
(1) 同一日に2人
・週3日目まで 5550円
・週4日目以降 6550円
(2) 同一日に3人以上
・週3日目まで 2780円
・週4日目以降 3280円
↓
(見直し後)
「保健師、助産師、看護師による場合」、「准看護師による場合」、「理学療法士、作業療法士、言語聴覚士による場合」のそれぞれで次のように区分する
(1)同一日に2人
・週3日目まで 5550円(同一日の2人の区分の療養費は据え置き)
・週4日目以降 6050円(同)
(2)同一日に3人以上9人以下
・週3日目まで ●●円(以降の区分の療養費は新たに設定、以下同じ)
・週4日目以降 ●●円
(3)同一日に10人以上19人以下
・1月当たり20日目まで ●●円
・1月当たり21日目以降 ●●円
(4)同一日に20人以上49人以下
・1月当たり20日目まで ●●円
・1月当たり21日目以降 ●●円
(5)同一日に50人以上
・1月当たり20日目まで ●●円
・1月当たり21日目以降 ●●円
▽上記について(専門性の高い看護師による訪問を除く)は、「訪問看護療養費の算定に適切な時間(30分以上を標準とし、20分を下回らない)の指定訪問看護を実施したうえで、それを訪問看護記録書に記載する」ことを新たに求める
▽【難病等複数回訪問加算】、【夜間・早朝訪問看護加算】、【深夜訪問看護加算】について、頻回の訪問看護を必要とする利用者には、上記の【包括型訪問看護療養費】で対応するとともに、その他の場合について「同一建物居住者に同一日に当該加算を算定している人数、1か月当たりの当該加算の算定日数」に応じた評価に見直す
(現行、難病等複数回訪問加算を例に)
イ 1日に2回の場合
(1)同一建物内1人または2人 4500円
(2)同一建物内3人以上 4000円
ロ 1日に3回以上の場合
(1)同一建物内1人または2人 8000円
(2)同一建物内3人以上 7200円
↓
(見直し後)
イ 1日に2回の場合
(1)同一建物内1人または2人 4500円
(2)同一建物内3人以上9人以下 ●●円
(3)同一建物内10人以上19人以下 ●●円
(4)同一建物内20人以上49人以下 ●●円
(5)同一建物内50人以上 ●●円
ロ 1日に3回以上の場合
(1)同一建物内1人または2人 8000円
(2)同一建物内3人以上9人以下
・1月当たり20日目まで ●●円
・1月当たり21日目以降 ●●円
(3)同一建物内10人以上19人以下
・1月当たり20日目まで ●●円
・1月当たり21日目以降 ●●円
(4)同一建物内20人以上49人以下
・1月当たり20日目まで ●●円
・1月当たり21日目以降 ●●円
(5)同一建物内50人以上
・1月当たり20日目まで ●●円
・1月当たり21日目以降 ●●円
同一日に同一建物居住者である利用者に対して訪問看護を行う場合の療養費・加算については、「同一日に何人の同一建物居住者の訪問看護を行ったのか」の区分を細分化するとともに、利用人数が多い区分では「1か月あたりの訪問日数」による区分も設けられ、非常に複雑な体系となります。請求時などに誤りのないよう留意が必要です。
Gem Medではオンラインの改定セミナーで詳細な解説も行っています。是非、ご活用ください。
【関連記事】
2026年度診療報酬改定でも、「適切な形の在宅医療」が量・質の双方で拡大することを目指した対応図る―中医協総会(4)
【母体・胎児集中治療室管理料】、医師配置要件を「緩和」するとともに、新たに診療実績の施設基準を設定―中医協総会(3)
HBOC患者の血縁者に「乳がん・卵巣がんが発症する前の遺伝子検査・指導」を保険診療の中で実施可能とする―中医協総会(2)
近く答申!大規模急性期病院評価の急性期病院A・B双方で「介護施設からの救急搬送」は原則カウントせず―中医協総会(1)
身体拘束最小化状況を「体制」と「実績」でチェック、組織的に拘束最小化に取り組む地域包括ケア病棟等に新加算―中医協総会(4)
リハビリ実績指数の考え方見直し、早期リハビリ加算の算定日数を「入院から14日まで」に制限し、初期点数を増点―中医協総会(3)
医療DX体制評価を【電子的診療情報連携体制整備加算】に改組、入院加算ではサイバーセキュリティ対策要件を課す―中医協総会(2)
オンライン診療の適正推進に向け、施設基準厳格化、D to P with Nの看護師業務評価、遠隔連携診療料拡充など実施―中医協総会(1)
消化器外科医師等に対し負担軽減・特別手当支給など行う特定機能病院等、入院基本料と高難度の手術料に加算—中医協総会(7)
かかりつけ医機能のさらなる推進、外来医療の機能分化に向けた対応を図るが、支払側委員は「不満」—中医協総会(6)
ICT利活用・適切な業務遂行等の厳格な要件を前提として「看護職員や医師事務作業補助者の柔軟配置」を認める—中医協総会(5)
回復期リハ1に新加算創設、より多くの急性期・包括期病棟で「リハ・栄養管理・口腔管理の一体的取り組み」促す—中医協総会(4)
地域包括医療病棟、「急性期病棟併設の有無・救急/予定入院・手術の有無に応じた点数の区分」を行う—中医協総会(3)
ICU・HCUに「病院の救急搬送、全身麻酔手術の実績」基準、ユニット専任医師の宿日直許可要件を緩和—中医協総会(2)
ICT利活用により看護師業務負担が減少、この分の看護配置基準柔軟化は病院団体として歓迎―日病協・望月議長・神野副議長
「地域の急性期医療の拠点」病院を評価する【急性期病院一般入院料】を新設、病院単位での救急搬送・手術実績が要件に―中医協総会(1)
「急性期病床利用率75-80%で経営が成り立つ」診療報酬でなければ、災害・新興感染症発生時に即パンクする―中医協総会【公聴会】
「保険医療機関の管理者」に対し、所属医師等が「診療報酬不正請求などをしない」よう監督する責務課す—中医協総会
保険薬局への「オンライン診療受診施設」設置は原則不可、保険医療機関の管理者(院長等)要件の詳細を設定—中医協総会(4)
病院の機能別に「入院料の引き上げ」などを行い、物価上昇分に過不足ない形で対応・支援する—中医協総会(3)
病院(入院)での賃上げに向け「入院料の引き上げ」+「2026・27年度のベースアップ評価料」で対応しては―中医協総会(2)
看護必要度でA・C項目追加や救急受け入れ加算の方向固める、「該当患者割合の基準値」をどこまで厳格化すべきか―中医協総会(1)
2026年度診療報酬改定の「項目整理」論議始まる!診療報酬で物価・賃上げ対応、病院の機能分化など推進―中医協総会(2)
物価高騰へ「入院料や初・再診料などの引き上げ+新点数」で対応、急性期病院の機能に応じた手厚い対応も―中医協総会(1)
2026年度診療報酬率プラス3.09%は不十分、地域住民に選ばれる病院となるための努力が不可欠—日慢協・橋本会長、井川副会長
2026年度薬価制度改革の骨子固まる、企業要請も踏まえて、市場拡大再算定の類似品についての「共連れ」を廃止—中医協(4)
2026年度材料価格制度改革案の骨子固まる、逆ザヤ解消に向け「実勢価格踏まえた償還価格引き上げ」を実施―中医協(3)
2026年度費用対効果評価改革案の骨子固まる、「追加的有用性なく、費用増になる」製品の価格引き下げ拡大を検討―中医協(2)
2026年度診療報酬改定、支払側は「病院機能の分化」等を進めよと、診療側は「医療機関経営の安定」確保せよと強調—中医協(1)
外来医師「過多」区域での新規開業医、「地域で不足する機能」を提供しない場合に診療報酬上のペナルティを課すべきか―中医協総会
「2026→27年度」と物価・人件費が高騰する点踏まえ2026年度2.41%、27年度3.77%の診療報酬本体引き上げ―上野厚労相(1)
地域によって急性期拠点機能病院に「求められる機能」や「施設数」が異なる点を踏まえて、地域医療構想論議を進めよ—日病・相澤会長
マイナ保険証利用が基本となる中【医療DX推進体制整備加算】を存続すべきか、生活習慣病管理の報酬をどう考えるか―中医協総会
物価・人件費急騰を勘案し、「2026年度の通常診療報酬改定」に続く「2027年度の期中改定」も視野に入れよ―日病協・望月議長
医療保険制度改革論議大詰め、「正常分娩の現物給付化+現金給付」「長期収載品の選定療養拡大」等どう考えるか—社保審・医療保険部会
2026年度薬価制度改革の骨子たたき台、医薬品業界は「イノベーション評価のメッセージが不十分」と指摘—中医協・薬価専門部会
「今後も適切な病院運営を継続できる」水準の診療報酬改定率を確保せよ、「夜勤看護師」確保策も検討を―四病協
医療上の必要性なく長期収載医薬品を希望する場合、後発品との差額の「2分の1以上」を患者特別負担としては―中医協総会
高齢救急患者が多い10対1病棟、「10対1看護+多職種配置⇒合計7対1配置で対応する」ことなどを新たに評価しては―中医協総会
2026年度診療報酬改定では「10%のプラス改定」を!医療スタッフの賃上げは基本診療料引き上げでの対応が望ましい—全自病・望月会長
2026年度薬価制度改革、「新薬開発に向けたイノベーション評価の流れを止めるな」と医薬品業界が強調—中医協・薬価専門部会
2026年度診療報酬改定、診療側は「大幅プラス改定」を、支払側は「適正化とセットでのメリハリある対応」を要望―中医協総会
「業務効率化・職場環境改善に積極的な病院」を国が認定、医療人材確保等で非常に有利となる支援充実も検討―社保審・医療部会
病院経営の危機踏まえ、1床当たり「賃金分8万4000円、物価分11万1000円」の緊急補助、救急病院では加算も―2025年度補正予算案
2026年度薬価制度改革論議が大詰め、国民負担軽減とイノベーション評価のバランス確保、医薬品の安定供給目指す—中医協・薬価専門部会
2026年度診療報酬改定、単純な基本診療料の引き上げではなく、「クリニック・薬局→病院」への財源移譲なども検討を—被用者保険5団体
遺伝性乳がん卵巣がん(HBOC)、「まったくの未発症」時点での診療行為も保険診療の中で認めてはどうか―中医協総会(2)
医療従事者の処遇改善、「ベースアップ評価料等の充実」等で対応すべきか、「基本診療料の引き上げ」等で対応すべきか―中医協総会(1)
2026年度診療報酬改定「基本方針」を医療保険部会で一足先に了承、入院時の食費等引き上げも議論―社保審・医療保険部会(1)
食材費等高騰踏まえ入院の食費を40円引き上げ「730円」としてはどうか、各種専従要件などの整理も実施―中医協総会(2)
医薬品は4.8%、材料は1.3%の価格乖離、「薬価の実勢価格改定」全体で700億円程度の国費縮減が可能では―中医協総会(1)
大学病院の経営窮状を打開するため「2026年度には11%の大幅プラス改定」が必要―医学部長病院長会議
2023→24年度にかけて病院経営はさらに悪化、医業「赤字」病院割合は74.6%、経常「赤字」病院割合は65.6%—四病協(最終報告)
高次救急医療機関の「手厚い救急外来の体制」を新たに評価へ、救急患者連携搬送料の要件・基準を緩和へ―中医協総会(2)
厚労省調査では「消費税負担の診療報酬補填は十分になされている」、2026年度診療報酬改定では特別上乗せはしない―中医協総会(1)
2026年度診療報酬改定「基本方針」策定論議が大詰め、「物価・人件費高騰に対応できる報酬体系」求める声も―社保審・医療部会(1)
OTC類似薬は「保険給付から除外」せず、「保険給付対象とするが、患者に特別負担を求める」こととしてはどうか—社保審・医療保険部会
2026年度DPC改革、「救急搬送受け入れ件数に応じた基礎係数」「複雑性や入院期間IIの見直し」などを検討―中医協総会(3)
看護必要度について「内科症例が不利」な状況改善のためにA・C項目の追加や救急受け入れに応じた加算を検討―中医協総会(2)
2024年度の前回診療報酬改定後に病院経営は「悪化、大きな医業・経常赤字」、クリニック等は黒字だが状況は悪化—中医協総会(1)
2026年度薬価制度改革に向け「実勢価格に基づいた薬価引き下げ」時の「調整幅」をどう考えるべきか—中医協・薬価専門部会
「医療DX推進の重要性は認識するが、DXのコスト捻出やDX推進加算要件のクリアに苦心」する医療機関が多い―中医協
食材費の高騰踏まえれば「入院における食事の患者負担」をさらに引き上げることはやむを得ない―社保審・医療保険部会(2)
2026年度診療報酬改定、「医療機関経営の下支え」が最優先だが、「現役世代の負担軽減」にも配慮せよ―社保審・医療保険部会(1)
MFICU(母体・胎児集中治療室)、国の指針に沿う形で専任医師要件緩和や帝王切開実施等の実績基準設定を―中医協総会(2)
特定機能病院が3類型化されることを踏まえ入院基本料も3区分に、医師働き方改革・手術集約を診療報酬でサポート―中医協総会(1)
都内病院の経営状況は一層深刻、「10%のプラス診療報酬改定」「物価・人件費急騰に対応する仕組み」「緊急財政支援」が必須―東京都
条件・期限付き承認を受けた再生医療等製品、有用性が「推定」にとどまる点を踏まえて有用性系加算は当初設定せず—中医協
「より早期のリハビリ実施」に向け、急性期リハ加算・早期リハ加算で「発症から3日までの介入」など要件化―中医協総会(2)
回復期リハビリ病棟、「無理な患者受け入れ」をせずに「より手厚い効果的なリハビリ提供」を求めてはどうか―中医協総会(1)
物価等高騰・円安による「医療材料の逆ザヤ」解消に向け、初めて「実勢価格踏まえた償還価格引き上げ」を導入へ—中医協・材料部会
「顔の見える関係」も重視した24時間往診体制の推進、精神疾患抱える訪問看護利用者への対応の充実など進めよ—中医協総会
2026年度診療報酬改定では「少なくとも5%、できれば2桁のプラス改定」とすべき、ロボット支援手術の増点等に期待―外保連
長期収載品の選定療養における「患者特別負担」、「OTC類似薬」使用の場合の患者負担の在り方などどう考えるか—社保審・医療保険部会
有用性が高く安全性の確保されるオンライン診療を推進、短期滞在手術等の入院→外来シフトを強力に推進―中医協総会(2)
クリニックの診療報酬「適正化」、具体的には機能強化加算の廃止、外来管理加算の廃止、地域包括診療料・加算の改組等が必要―財政審
外来化学療法の拡大やがんゲノム医療の推進等を診療報酬でサポート、「効率的な透析医療」の評価をどう考えるべきか―中医協総会(3)
ICT機器導入を前提に「入院料の看護配置の柔軟化」を図れないか、看護師の夜勤手当増額を診療報酬で支援―中医協総会(2)
地域包括医療病棟について「施設基準の緩和」や「急性期2-6病棟のケアミクス」をどう考えるべきか―中医協総会(1)
病院経営は極めて厳しく「2025年度補正予算での経営支援・2026年度の+10%の診療報酬改定、消費税問題の抜本解消」が必要―四病協
2026年度薬価制度改革、「長期収載品から後発品へのシフト」を推進、医療上必要な医薬品の安定供給も重視—中医協・薬価専門部会
2026年度診療報酬改定に向け療養病棟の施設基準見直しや身体拘束のペナルティ強化等検討、病院経営は24年度にさらに悪化―中医協総会
将来の「日本の医療のグランドデザイン」を定めたうえで地域医療構想や医療計画、診療報酬にブレイクダウンしていくべき—日病・相澤会長
2026年度診療報酬改定、医療機関経営の厳しさ踏まえて「物価や賃金、人手不足などへの対応」を重視すべき―社保審・医療部会(1)
「医療機関の消費税問題」を集中論議する会議体を設置せよ、敷地内薬局について「政府の立場」を明確にせよ—日病協
ルールのすり抜け・悪用を行う敷地内薬局に対しては、診療報酬の厳格化・適正化を行うべき―中医協総会
2026年度診療報酬改定、「物価や賃金、人手不足などの医療機関等を取りまく環境の変化への対応」を重点課題に―社保審・医療保険部会(1)
大規模急性期病院の消費税負担、診療報酬による補填は60%台にとどまり、8000万円から1億7000万円の損税発生病院も―四病協
費用対効果評価制度に基づく価格調整、「価格引き上げ要件の明確化」や「効果が変わらず高額な製品の対応」など検討―中医協部会
「長期収載品の選定療養費」導入で後発品使用が大進展、後発医薬品使用体制加算等を継続すべきか、廃止すべきか?―中医協総会(2)
大病院→地域医療機関の逆紹介をどう進めるか、生活習慣病管理料、かかりつけ医機能評価する診療報酬はどうあるべきか―中医協総会(1)
長期収載品の選定療養について対象・患者特別負担の拡大を図るべきか、OTC類似医薬品を保険給付から除外すべきか—社保審・医療保険部会
2026年度材料価格制度改革、小児用医療機器の開発促進を狙って「評価の充実」などを検討—中医協・材料部会
条件・期限付き承認を受けた再生医療等製品、本承認までの間「有用性加算等での評価」を控えるべきか—中医協総会
2026年度薬価制度改革、市場拡大再算定の特例ルールの是非をどう考えるか、医薬品の原価開示をどう進めるか—中医協(3)
ICUの施設基準に「設置病院の救急搬送件数・全身麻酔手術件数」など盛り込むべきか、ICU5・6の存廃をどう考えるか—中医協総会(2)
2023年度から24年度にかけて病院経営はさらに悪化、医業「赤字」病院割合は73.8%、経常「赤字」病院割合は63.6%に増加—四病協
「病院の救急搬送受け入れ件数」を急性期1入院料の施設規準に盛り込み、DPC標準病院群の基礎係数切り分けなど検討—中医協総会(1)
病院経営状況は更に悪化しており2026年度診療報酬による対応が重要となるが、併せて医療の無駄排除など十分に進めよ—社保審・医療部会(2)
2024年度に大学病院全体で「508億円の経常赤字」、22年度比で医薬品費が14.4%増、診療材料費が14.1%増と経営圧迫—医学部長病院長会議
機能強化型の在支診・病の中でも「より緊急往診等の実績が多く、医師を多く配置する医療機関」をより手厚く評価しては—中医協総会
病院経営は厳しさを増しており、「緊急の財政支援」「入院料の引き上げや地域包括医療病棟の施設基準等緩和」など要望へ—日病・相澤会長
地域包括医療病棟の施設基準をどう見直すか、回復期リハビリ病棟の実績基準や重症患者割合基準をどう考えるか—入院・外来医療分科会(3)
2026年度診療報酬改定、「医療機関経営の維持」と「医療保険制度の維持」とのバランスをどう確保すべきか―社保審・医療保険部会
費用対効果評価制度に基づき価格調整が行われた38品目の「製品価格全体に対する価格調整額の割合」は中央値でマイナス4.29%―中医協
2026年度材料価格制度改革、「チャレンジ申請の有用性データの在り方」「プログラム医療機器の評価基準など整理―中医協・材料部会
ICU施設基準への「病院の救急搬送・全身麻酔手術件数」導入、宿日直医師配置するICU5・6の在り方など検討—入院・外来医療分科会(2)
2026年度診療報酬改定、急性期入院医療の評価指標、内科系症例の看護必要度評価、DPC改革等の方向を検討—入院・外来医療分科会(1)
2026年度薬価制度改革、医薬品業界からは「カテゴリ別の薬価改定ルール」案が提示される—中医協・薬価専門部会
医療分野を「基幹インフラ制度」に追加へ、特定機器による「言わばサイバー攻撃の時限爆弾」導入を阻止―社保審・医療部会
ICT利活用で「医師事務作業補助者の負担軽減」を図り、さらに「医師の業務負担軽減」に繋げていくべきではないか—入院・外来医療分科会(2)
「救急対応に積極的な病院ほど経営が厳しい」状況改善を、総合入院体制加算と急性期充実体制加算の一本化検討を—入院・外来医療分科会(1)
医療費の動向はコロナ禍「前」水準に戻ったと考えられる、医科入院では「在院日数減→延べ患者減」が進む—中医協総会
2026年度DPC制度改革、入院期間IIを現在の「平均在院日数」から「在院日数の中央値」に設定しなおしてはどうか—入院・外来医療分科会(3)
包括期機能を持つ病院について、例えば「高齢者の救急搬送や介護施設との連携」などを指標に評価してはどうか—入院・外来医療分科会(2)
看護必要度、A・C項目に内科的処置を追加し、救急搬送受け入れ度合い等に着目した該当患者割合への加算を検討—入院・外来医療分科会(1)
2025年度補正予算で「1床当たり50-100万円」の病院経営支援、2026年度に10%超の診療報酬プラス改定を実施せよ—6病院団体
薬剤師の「薬局→病院」シフトのために調剤報酬での対応を検討できないか?後発品調剤体制加算は継続すべきか?—中医協総会
2026年度診療報酬改定、医療提供サイド委員は「大幅なプラス改定・基本料の大幅引き上げ・人員配置基準緩和」など要請―社保審・医療部会(1)
特定集中治療室管理料5・6(ICU5・6)、入室患者の重症度は他のICU1-4と同様であり「点数差の縮小」検討が必要—日病協
2026年度材料価格制度改革、「コスト増による採算割れ」対応、「医療機関の逆ザヤ」対応などを検討せよ―中医協・材料部会
2026年度診療報酬改定、「在宅医療の充実」と「不適切な在宅医療の是正」の両立を目指せ—中医協総会(3)
2026年度診療報酬改定、「物価・人件費高騰への対応」や「保険料負担軽減、国民皆保険の持続可能性確保」が重要視点―社保審・医療保険部会
より多くの医療機関に「データ提出」求めるにあたり、医療機関の負担軽減や医療機関のメリットも考慮を—入院・外来医療分科会(4)
「6か月に一度も検査を行わない」生活習慣病管理は適切か?大病院からクリニック等への逆紹介を推進すべき—入院・外来医療分科会(3)
「身寄りがなく同居者が不明な者」を入退院支援加算の対象患者に含めるべきか、「面会制限」はどうあるべきか—入院・外来医療分科会(2)
救急搬送受け入れ件数や全身麻酔手術件数を指標に「ICU等の設置を認める病院」を絞り込んではどうか—入院・外来医療分科会(1)
病院経営は厳しく「自転車操業」状態、とくに大規模な急性期病院で極めて経営状況が厳しい—中医協総会(2)
物価・人件費が高騰する中での「入院時の食事」提供、人口・医療資源の少ない地域の医療体制をどう確保するか―入院・外来医療分科会(5)
入院時の食事基準額引き上げ後も物価・人件費高騰が続き、病院給食提供の継続が非常に難しい事態に陥っている―四病協
療養病棟の「処置/疾患・状態」の内容を見直すべきか、身体拘束最小化、自宅復帰、経腸栄養移行をどう促すか―入院・外来医療分科会(4)
回復期リハビリ病棟、「リハの効果評価」と「クリームスキミング防止」とのバランスをどう確保すべきか―入院・外来医療分科会(3)
「土日祝日のリハビリ実施・入院(発症・受傷)から3日以内のリハビリ実施」をどのように促していくべきか―入院・外来医療分科会(2)
ベースアップ評価料、「2024・25年度で4.5%の賃上げ」を目指しているが、現状では「3.4%の賃上げ」にとどまる―入院・外来医療分科会(1)
自治体病院の9割近くが経常赤字という異常事態の中、入院基本料の大幅引き上げ、緊急の経営支援などを要望—全自病・望月会長
2026年度診療報酬改定に向け入院料引き上げ、救急搬送を多く受け入れる地域包括ケア病棟の評価充実等検討を―地ケア推進病棟協・仲井会長
費用対効果評価制度、「保険償還の可否判断に用いない、価格調整範囲は加算部分のみ」との現行制度を見直すべきか―中医協
物価高騰・円安で「医療機器の逆ザヤ」(償還価格<購入価格)問題が拡大、2026年度材料価格制度改革での対応は?―中医協・材料部会
2026年度薬価制度改革に向けた論点が出揃う、イノベーション評価・皆保険の持続可能性・安定供給の3本柱—中医協・薬価専門部会
認知症治療薬レケンビの費用対効果評価、介護費縮減効果は勘案せず、2025年11月から薬価を15%引き下げ―中医協総会(2)
2024年度、自治体病院の86%が経常赤字、95%が医業赤字と「過去最悪」、大規模急性期病院では9割超が経常赤字—全自病・望月会長
2026年度診療報酬改定に向け「集約化すべき急性期入院医療の内容はどこか」などをより詳しく分析・検討せよ―中医協総会(1)
急性期入院医療の評価指標、包括期入院医療の評価指標、看護必要度における内科評価などをさらに詳しく分析・検討—入院・外来医療分科会(4)
診療報酬で医師働き方改革をどう支援すべきか、医師事務作業補助者の確保をどう促進すべきか—入院・外来医療分科会(3)
「人生の最終段階でどういった医療を受けたいか」の意向確認、身体拘束最小化をさら進めるために何が必要か—入院・外来医療分科会(2)
外科医不足解消に向け、「急性期入院医療・高難度手術の集約化」や「外科医の給与増」などを診療報酬で促進せよ—入院・外来医療分科会(1)
2026年度診療報酬改定や病院経営維持に向け、8月下旬の概算要求に間に合う形で政府に具体的な要望を行う—日病・相澤会長
地域包括医療病棟と地域包括ケア病棟の「中間評価」創設を、急性期病棟とのケアミクスは柔軟に認めよ―地ケア推進病棟協・仲井会長
効率的で質の高い入院医療提供のため、「病院・病床の機能分化、集約化」だけでなく「病院経営の維持」を実現せよ―中医協総会(1)
白内障手術など「入院」から「外来(短期滞在手術等基本料1)」への移行をさらに進めるために何が必要か―入院・外来医療分科会(4)
病院におけるポリファーマシー対策などの前提となる「病院薬剤師の確保」を診療報酬でどう進めていけば良いか―入院・外来医療分科会(3)
2026年度診療報酬改定、内科症例の看護必要度評価の見直し、地域包括医療病棟の施設基準緩和などを実施せよ—日病協
特定機能病院で「再来患者の逆紹介」が進まない背景に何が?連携強化診療情報提供料の要件を緩和すべきか?―入院・外来医療分科会(2)
2024年度の自治体病院決算は85%が経常赤字、95%が医業赤字の異常事態、診療報酬の大幅引き上げが必要—全自病・望月会長
地域包括医療病棟と急性期2-5のケアミクス、「内科が不利にならない」ような配慮等をどう考えるか―入院・外来医療分科会(1)
費用対効果評価制度で「介護費用」の取り扱いをどう考えるのか、評価結果を診療ガイドライン等にどう反映させるべきか―中医協
外来医療ニーズ減少の中で「クリニックの在り方」をどう考えるか、かかりつけ医機能を診療報酬でどう評価するか—中医協総会
2024年度薬価制度改革から1年余りで画期的新薬の開発進む、2026年度改革でもイノベーション評価医の充実を—中医協・薬価専門部会
救急患者の「高次救急→一般病院」転院搬送、受け入れ側の一般病院に対する経済的評価も検討してはどうか―入院・外来医療分科会(4)
DPC、複雑性指数をより急性期入院医療を適切に評価する内容に見直し、入院期間IIをより短く設定してはどうか―入院・外来医療分科会(3)
看護必要度、内科系症例でA・C項目が低くなりがちな点をどう考えるか?B項目の取り扱いをどう考えるか?―入院・外来医療分科会(2)
一般的・拠点的「急性期機能病院」の診療報酬評価、救急受け入れ・全身麻酔手術・総合性の3軸中心に検討―入院・外来医療分科会(1)
院外リハや退院前訪問指導、早期リハ、管理栄養士の活躍、適切な入院時の食事提供に向け診療報酬で何ができるか―入院・外来医療分科会(3)
2026年度の薬価・材料価格制度改革論議始まる、「購入価格>償還価格(薬価、材料価格)」となるケースにどう対応するか—中医協
看護師確保が困難となる中、ICT利活用や看護補助者へのタスク・シフト等による業務負担軽減が必要不可欠―入院・外来医療分科会(2)
早期の退院・円滑な在宅復帰を目指す「入退院支援加算」等はどうあるべきか、病棟別の要件設定など検討すべきか―入院・外来医療分科会(1)
2026年度診療報酬改定、診療側は「病院経営の安定」を、支払側は「最適な医療資源の配分、医療機関の機能分化」など重視—中医協総会
骨太方針2025の「経済・物価動向に相当する増加分加算」方針を評価、2026年度診療報酬の大幅プラス改定と改定前の対応に期待—日病協
健全なオンライン診療の普及、「D to P with D」や「D to P with N」の利活用促進などに向けて何が考えられるか―入院・外来医療分科会(4)
かかりつけ医機能の体制を評価する【機能強化加算】、「かかりつけ医機能報告制度」踏まえて施設基準など見直しては―入院・外来医療分科会(3)
生活習慣病の治療・管理を途中で中断してしまう患者が相当程度いる、患者は定期受診のために「予約診療」を重視―入院・外来医療分科会(2)
外来データ提出加算等の届け出は低調、データ作成・提出の負担軽減に向け「提出データの項目整理」など検討―入院・外来医療分科会(1)
骨太方針2025の「経済・物価動向に相当する増加分加算」方針を歓迎、2026年度診療報酬改定に反映されるよう活動を続ける—四病協
2026年度診療報酬改定、「人員配置中心の診療報酬評価」から「プロセス、アウトカムを重視した診療報酬評価」へ段階移行せよ—中医協(1)
包括期入院医療のあるべき姿はどのようなものか、実質的な医療・介護連携を診療報酬でどう進めるかを更に議論―入院・外来医療分科会(4)
療養病棟における「中心静脈栄養からの早期離脱、経腸栄養への移行」が2026年度診療報酬改定でも重要論点―入院・外来医療分科会(3)
回復期リハビリ病棟の「リハ効果」に着目し、「ADLが低下してしまう患者」割合が一定以下などの新基準設けるか―入院・外来医療分科会(2)
骨太方針2025を閣議決定、医療・介護の関係予算について「人件費・物価高騰」や「病院経営安定」などを勘案した増額行う
地域包括医療病棟、急性期病棟とのケアミクスや地域包括ケア病棟等との役割分担、施設基準の在り方などどう考えるか―入院・外来医療分科会(1)
病院従事者の2025年度賃上げ率は平均「2.41%」どまりで一般産業の半分程度、早急に「十分な賃上げ」を可能とする環境整備を—四病協
物価・人件費の急騰に対応できる診療報酬の「仕組み」を創設せよ、2025年度における病院スタッフの賃上げ実態を調査—四病協
2026年度の診療報酬改定、「過去のコスト上昇補填不足分」など含め、病院について10%以上の引き上げが必要—医法協・加納会長と太田副会長
社会保障関係費の伸びを「高齢化の範囲内に抑える」方針を継続、診療所の良好経営踏まえた診療報酬改定を—財政審建議
社会保障関係費の伸びを「高齢化の範囲内に抑える」方針を継続し、外来管理加算や機能強化加算の整理など進めよ―財政審
【リハビリ・栄養・口腔連携体制加算】や【救急患者連携搬送料】など、取得・算定率改善に向けた要件見直し論議を―入院・外来医療分科会(4)
ICUを持つが「救急搬送受け入れも、全身麻酔手術実施も極めて少ない」病院が一部にあることなどをどう考えるか―入院・外来医療分科会(3)
「小規模なケアミクス病院のDPC参加」「特定病院群では急性期充実体制加算などの取得病院が多い」点をどう考える―入院・外来医療分科会(2)
新たな地域医療構想で検討されている「急性期拠点病院」、診療報酬との紐づけなどをどう考えていくべきか―入院・外来医療分科会(1)
物価・人件費等の急騰で病院経営は危機、入院基本料の引き上げ・消費税補填点数の引き上げ・ベースアップ評価料の見直しなど必要—日病
物価・人件費等の急騰で病院経営は危機、窮状を打破するため「診療報酬も含めた経営支援策」を急ぎ実施せよ—九都県市首脳会議
少子化の進展で医療人材確保は困難、「人員配置によらないプロセス・アウトカム評価の導入」を今から研究・検討せよ—日病協
物価・人件費等の急騰で病院経営は危機、入院基本料の大幅引き上げ・人員配置によらないアウトカム評価の導入などが必要—日病協
社会保障関係費の伸びを「高齢化の範囲内に抑える」方針を継続し、外来管理加算や機能強化加算の整理など進めよ―財政審
ICTで在宅患者情報連携進める在宅医療情報連携加算の取得は低調、訪看療養費1の障壁は同一建物患者割合70%未満要件—中医協(2)
2026年度診療報酬改定、診療側は「診療報酬の大幅引き上げによる病院等経営維持」を強く求めるが、支払側は慎重姿勢—中医協総会(1)
2026年度の次期診療報酬改定に向け「外科医療の状況」「退院支援の状況」「医療・介護連携の状況」などを詳しく調査—入院・外来医療分科会
リフィル処方箋の利活用は極めて低調、バイオシミラーの患者認知度も低い、医師・薬剤師からの丁寧な説明が重要—中医協(2)
2026年度診療報酬改定、物価急騰等により医療機関経営が窮迫するなど従前の改定時とは状況が大きく異なる—中医協総会(1)
2026年度の次期診療報酬改定に向け「新たな地域医療構想、医師偏在対策、医療DX推進」なども踏まえた調査実施—入院・外来医療分科会
医療機関経営の窮状踏まえ、補助金対応・2026年度改定「前」の期中改定・2026年度改定での対応を検討せよ—6病院団体・日医
2024年度診療報酬改定後に医業赤字病院は69%、経常赤字病院は61.2%に増加、「物価・賃金の上昇」に対応できる病院診療報酬を—6病院団体





