救急搬送受け入れ件数や全身麻酔手術件数を指標に「ICU等の設置を認める病院」を絞り込んではどうか—入院・外来医療分科会(1)
2025.8.29.(金)
特定集中治療室(ICU)等のユニットが数多くの病院に乱立した場合、「医師や看護師等の医療資源、症例が散在」し、医療の質の維持・向上がかなわなくなってしまう。このため救急搬送件数・全身麻酔手術件数を指標として「ICU等の設置をするにふさわしい病院」を絞り込むことなどを検討してはどうか—。
宿日直医師を配置し、低い点数区分となっているICU5・6であるが、入室患者の重症度はICU1-4と大きく変わらないと考えるべきか。「心臓胸部大血管手術後の患者」などについて、ICU5・6のある病院は「自院では受けず、転院搬送を行っている」点を踏まえ、ICU1-4と比べて相当の違いがあると考えるべきか—。
手厚い人員配置を敷き、十分な活動、十分な重症患者受け入れ実績を持つ、言わば「スーパーICU」について【重症患者対応体制強化加算】で評価を行っているが、施設基準を緩和すべきか、また特定機能病院での取得を認めるべきか—。
8月28日に開催された診療報酬調査専門組織「入院・外来医療等の調査・評価分科会」(以下、入院・外来医療分科会)で、こうした議論が行われました。同日にはほかに「入退院支援」「外来医療」「データ提出」に関する2巡目の議論も行われており、別稿で報じます。

8月28日に開催された「令和7年度 第10回 入院・外来医療等の調査・評価分科会」
目次
ICU等を設置する病院、救急搬送件数・全身麻酔手術件数を指標に絞り込んではどうか
Gem Medで報じているとおり、2026年度の次期診療報酬改定に向けた議論が、中央社会保険医療協議会や入院・外来医療分科会などで精力的に進められています。
(中医協論議)
・医療機関を取り巻く状況(経営状況等)
・医療提供体制
・外来(その1)
・入院(その1)
・入院・外来医療分科会からの報告を受けた議論
・医療機関を取り巻く状況(経営状況等、その2)
(入院・外来医療分科会)
・急性期入院医療
・DPC
・高度急性期入院医療
・地域包括医療病棟
・回復期リハビリ病棟
・療養病棟等
・いわゆる包括期入院医療全体
・その他、入院・外来全般
・データ提出を評価する加算
・生活習慣病管理料など
・機能強化加算・地域包括診療料など
・オンライン診療
・入退院支援
・看護師確保・負担軽減
・多職種連携・リハビリ
・急性期入院医療(その2)
・重症度、医療・看護必要度
・DPC(その2)
・救急、高齢者入院医療
・包括期医療(その2)
・外来医療(その2)
・薬剤業務
・短期滞在手術等基本料1など
・医師の診療科偏在是正支援
・身体拘束最小化・意思決定支援
・働き方改革支援
・中間とりまとめ
・医療従事者の賃上げ・処遇改善
・リハビリ全般(その2)
・回復期リハビリ病棟(その2)
・療養病棟等(その2)
・入院時の食事、人口・医療資源の乏しい地域への対応
8月28日入院・外来医療分科会では、▼高度急性期入院医療▼入退院支援▼外来医療▼データ提出—に関する二巡目の議論を行いました。本稿では「高度急性期入院医療」(その2)に焦点を合わせます。
高度急性期入院医療については、すでに入院・外来医療分科会で議論され、例えば▼どういった病院にICU等を設置することがふさわしいか▼ICUの医師配置をどう考えるか▼特定集中治療室遠隔支援加算の在り方をどう考えるか—といった論点について分析・検討を行いました。
8月21日の会合では、「ICU等を持つにふさわしい病院」「ICUの医師配置」に関する議論を深めたほか、【重症患者対応体制強化加算】の在り方を検討しました。
まず「ICU等を持つにふさわしい病院」については、すでに▼救急搬送患者受け入れ件数▼全身麻酔下での手術件数—などを指標に、一定の絞り込みを図ってはどうかという議論が行われています(関連記事はこちら)。ICUが数多く乱立すれば、何よりも「医療資源(医師、看護師等)や症例(患者)が分散し、医療の質が保てなくなる」という大きなデメリットがあります。新たな地域医療構想論議でも、こうした点が強く意識され「急性期拠点機能の集約化」に向けた検討が進められています(関連記事はこちら)。
この点について厚生労働省は、新たに次のようなデータを提示しました。
(1)年間救急搬送件数が多い病院ほど、ICU入室患者の1日あたり医療資源投入量(DPC包括範囲、以下同)が多い
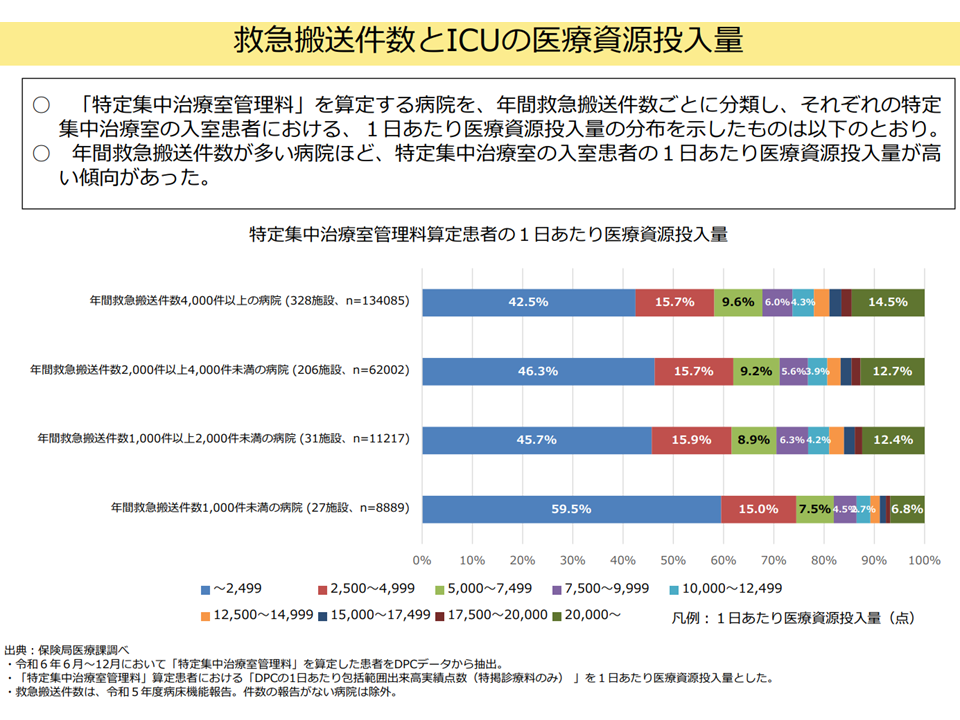
救急搬送件数とICUの医療資源投入量(入院・外来医療分科会(1)1 250828)
(2)年間全身麻酔実施件数が多い病院ほど、ICUにおいて1日あたり医療資源投入量が2500点以下(少ない)の患者数が多く、また同じく2万点以上(非常に多い)の患者数も多い傾向がある
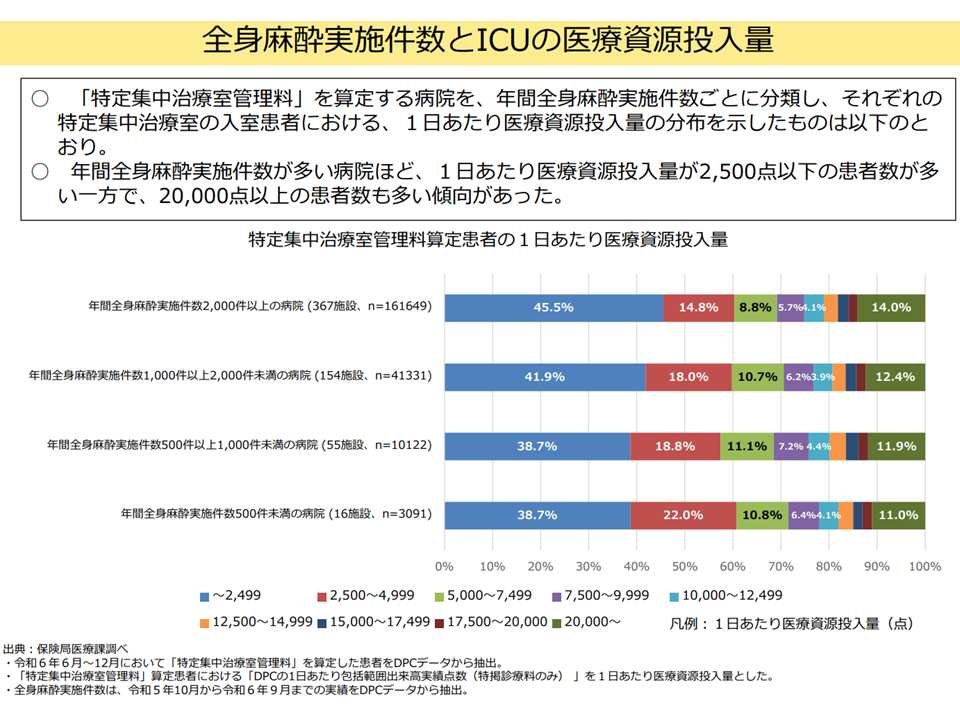
全身麻酔手術件数とICUの医療資源投入量(入院・外来医療分科会(1)2 250828)
「救急搬送→ICU入室」となる患者は、状態が不安定であり、かつ、多くの検査・処置などが必要となると想定されます。したがって、(1)のように救急搬送受け入れ件数が多く、ICUを救急患者対応に用いることの多い病院では、ICU患者の医療資源投入量が多くなると考えられます。
一方、「手術→ICU管理」となる患者は、術後の経過が良好であれば医療資源投入量は少なくすみますが(例えば抗菌剤投与量が少なくてすむ)、合併症などがあり医療資源投入量が多くなる(例えば抗菌剤投与量が多くなる)ケースも一定程度あると想定されます。このため、(2)のように全身麻酔手術が多い病院では「ICUを術後管理に用いる」ケースが増え、「医療資源投入量の少ない患者」と「医療資源投入量がとても多い患者」とに二極化していくと考えられるのです。牧野憲一委員(旭川赤十字病院特別顧問・名誉院長、日本病院会副会長)もこうした旨を指摘しています。
さらに厚労省は、救急患者受け入れ・全身麻酔手術・医療資源投入量をクロス分析。そこからは次のような状況が分かりました。
▽年間救急搬送件数4000件以上
→全身麻酔手術が多くなるほど、「医療資源投入量の少ない患者」が多くなり、「医療資源投入量の非常に多い多い患者」は少なくなる
▽年間救急搬送件数2000-3999件
→全身麻酔手術が多くなるほど、「医療資源投入量の少ない患者」が多くなる、全身麻酔手術と「医療資源投入量の非常に多い多い患者」との関係は明確ではない
▽年間救急搬送件数1000-1999件
→全身麻酔手術と「医療資源投入量の少ない患者」との関係は明確でないが、全身麻酔件数が多くなるほど、「医療資源投入量の高い患者」も多くなる
▽年間救急搬送件数1000件未満
→全身麻酔手術が多くなるほど、「医療資源投入量の少ない患者」が多くなり、「医療資源投入量の非常に多い多い患者」は少なくなる
救急搬送件数・全身麻酔手術件数・ICUの医療資源投入量の関係入院・外来医療分科会(1)7 250828)
このデータだけからは「ICUを救急対応に用いる病院の傾向、術後管理に用いる病院の傾向」等は必ずしも明確には見えてきませんが、救急患者受け入れ件数によって「全身麻酔手術と医療資源投入量との関係」は異なってくることが明らかとなり、救急患者受け入れ・全身麻酔手術・医療資源投入量をセットで見ていく(クロス分析していく)ことの重要性が認識できたと考えられます。
この点について中野惠委員(健康保険組合連合会参与)は「ICU等のユニットを持つにふさわしい病院の基準などを、救急搬送受け入れ件数・全身麻酔手術件数を指標に据えて検討していくことが妥当と考えられる」とコメントしています。
また、今後のさらなる分析に向けて、池田俊也分科会長代理(国際医療福祉大学医学部公衆衛生学教授)は「DPCの包括範囲出来高点数だけで見ると、1000点以上の処置などが除外されてしまう。もう少し広い範囲で医療資源投入量を見てもよいかもしれない」と、眞庭謙昌委員(神戸大学国際がん医療・研究センターセンター長)は「術式の違いなども加味して分析してみてはどうか」と提案しています。
今後、「ICUの使用実態」(主に救急搬送対応に用いるのか、主に術後管理に用いるのか)なども勘案しながら、より詳しく「ICU等を持つに相応しい病院」の在り方を探っていくことに期待が集まります。
なお、津留英智委員(全日本病院協会常任理事)は「医学・医療の進展で、必ずしも全身麻酔下でなくとも高度な手術を実施できるようになってきている。全身麻酔手術件数を高度急性期等の指標に据えた場合、『脊椎麻酔で実施可能な手術を、あえて全身麻酔で実施する』ようなモラルハザード事例が出てこないか留意する必要があろう」ともコメントしています。今後の「指標設定」において重要な視点となります(点数・施設基準の設定が診療行為をゆがめる危険性をはらんでいることを津留委員は指摘している)。
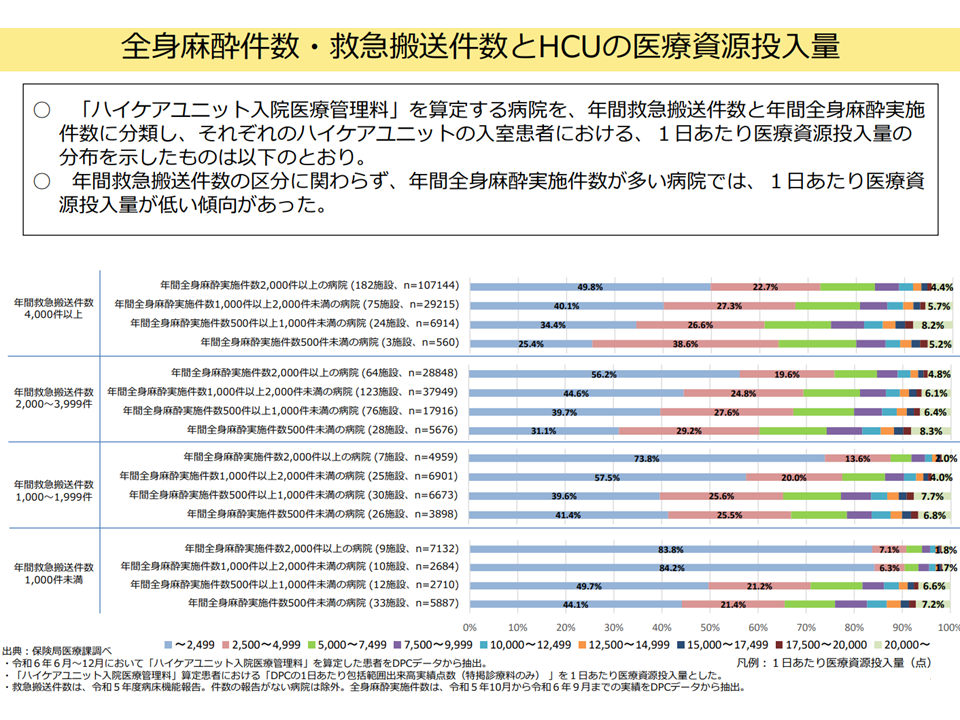
ICU5・6、入室患者の重症度はICU1-4と大きく違わないと考えるべきか否か
「ICUの医師配置」に関しては、2024年度の前回診療報酬改定で「宿日直許可を得た医師を配置するICU等について、低い点数区分(ICU5・6)を設けたが、提供する医療内容や患者像にICU1-4(宿日直許可を得た医師を配置しない高い区分)とどのような違いがあるのかを見るべき」との声が多く出ています(関連記事はこちら)。
こうした声を踏まえて厚労省は、次のようなデータを示しています。
▽ICU1・2/ICU3・4/ICU5・6のそれぞれで、患者の重症度(処置・モニタリングに関連する項目や、患者状態に関する項目)に大きな差は認められない
→ただし、ICU1・2では「3次救急に搬送された患者」受け入れ割合が比較的高い)
→ICU5・6では、「IABP(大動脈バルーンパンピング)、ECMO(体外式心肺補助)、IMPELLA(補助循環用ポンプカテーテル)、VAD(補助人工心臓)による循環サポートを必要とする患者」や「心臓胸部大血管手術後の患者」などについて、自院では受けず、転院搬送を行っている
ICU1・2/3・4/5・6それぞれの患者の重症度の状況(入院・外来医療分科会(1)3 250828)
▽ユニット配置医師の状態を見ると、宿日直許可を得た医師を配置するICU5・6等では、ICU1・2/ICU3・4などに比べて、夜間・休日に「その他の診療科の医師」を配置する割合が高い
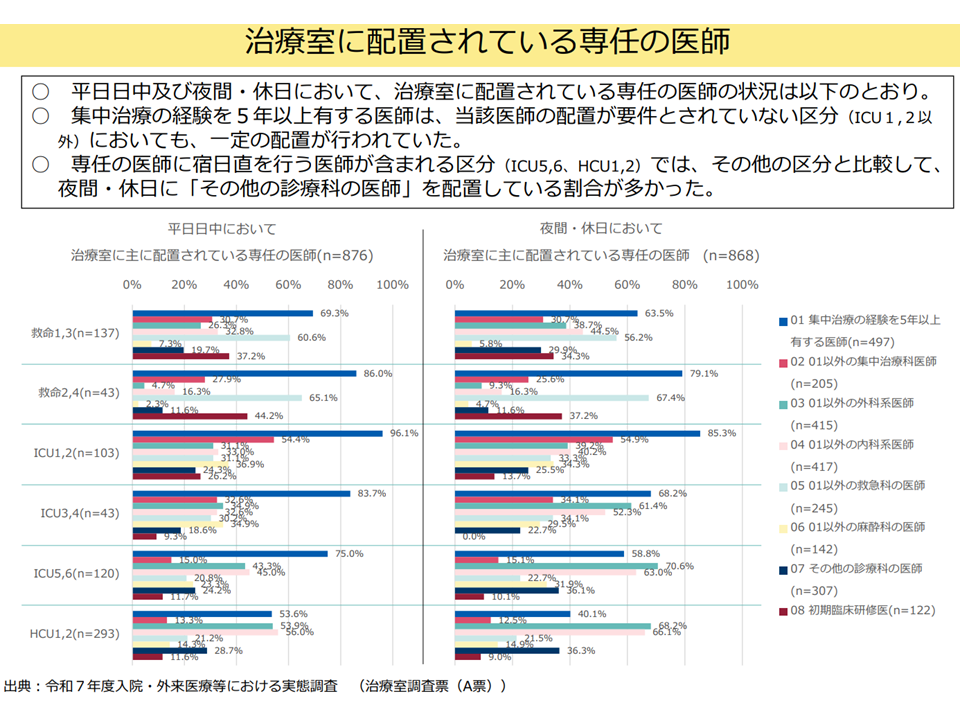
ユニットに配置される専任医師の状況(入院・外来医療分科会(1)4 250828)
これらのデータについて牧野委員は「ICU5・6は、10床未満の小規模ユニットが多く、当然、病院の規模も比較的小さく、医師も限られている。このため夜間等には『他診療科の医師』の協力を得てICU管理を行っている。一方、重症度など患者の状態にはICU1-4と大きな違いはない。『IABP、ECMO、VAD、IMPELLAによる循環サポートを必要とする患者』や『心臓胸部大血管手術後の患者』などについて、自院では受けず、転院搬送を行うなどの点で違いはあるが、そこを除けば、ICU1-6に機能の大きな違いはない」と分析。
患者状態を踏まえた評価、つまり「ICU5・6の点数を引き上げ、ICU3・4との点数差を縮小する」ことを検討してはどうかと進言していると考えられます。
上記のデータを「ICU5・6はICU3・4等と機能において違いはない」と考えるのか、あるいは「一定の患者を自院で受けず、他院(ICU1-4を持つ病院)に転院搬送しており、機能には相当の違いがある」と考えるのか、今後、さらに議論を深める必要がありそうです。
重症患者対応体制強化加算、施設基準を緩和すべきか、特定機能病院での取得を認めるか
さらに、新たに論点に浮上した【重症患者対応体制強化加算】は、2022年度の診療報酬改定で創設された、いわば「スーパーICUを評価する加算」です。
新型コロナウイルス感染症対応の中で、より手厚い体制を敷いたICUが、患者の生命維持にとって非常に重要な役割を果たしました。例えば、ECMO(体外式心肺補助)による呼吸管理が必要な患者に対しては、当初「患者1人に対し常時2人の看護師によるケア」(1対2看護)、つまり通常の4倍の手厚い看護配置が求められたのです。
こうしたことを背景に、▼不測の事態をも踏まえた手厚い人員配置(専従の常勤看護師1名以上配置、専従の常勤臨床工学技士1名以上配置、ICU施設基準とは別の看護師(言わば遊軍看護師)2名以上の配置など)▼医療レベル向上に向けた活動(臨床工学技士、遊軍看護師による年1回以上の「集中治療を必要とする患者の看護に従事する看護職員を対象とした院内研修」実施など)▼重症患者の受け入れ実績(ICU看護必要度の「特殊な治療法等」(CHDF(持続的血液濾過透析)、IABP、PCPS(経皮的心配補助)、VAD、ICP(頭蓋内圧)測定、ECMO、IMPELLA)に該当する患者割合15%以上)—などの厳しい施設基準を設定した【重症患者対応体制強化加算】(ICUの加算)が創設されたのです。
【重症患者対応体制強化加算】(救命救急2・4、特定集中治療1-4の加算)
▼3日以内:750点(1日につき)
▼4-7日:500点(同)
▼8-14日:300点(同)

スーパーICUを評価する【重症患者対応体制強化加算】を新設
この【重症患者対応体制強化加算】の取得状況を見ると、ICU全体の3.2%、ICU1・2でも9.2%にとどまっており、取得に向けたハードルとしては「遊軍看護師2名以上の確保」や「急性期充実体制加算の取得」などが上がっています。
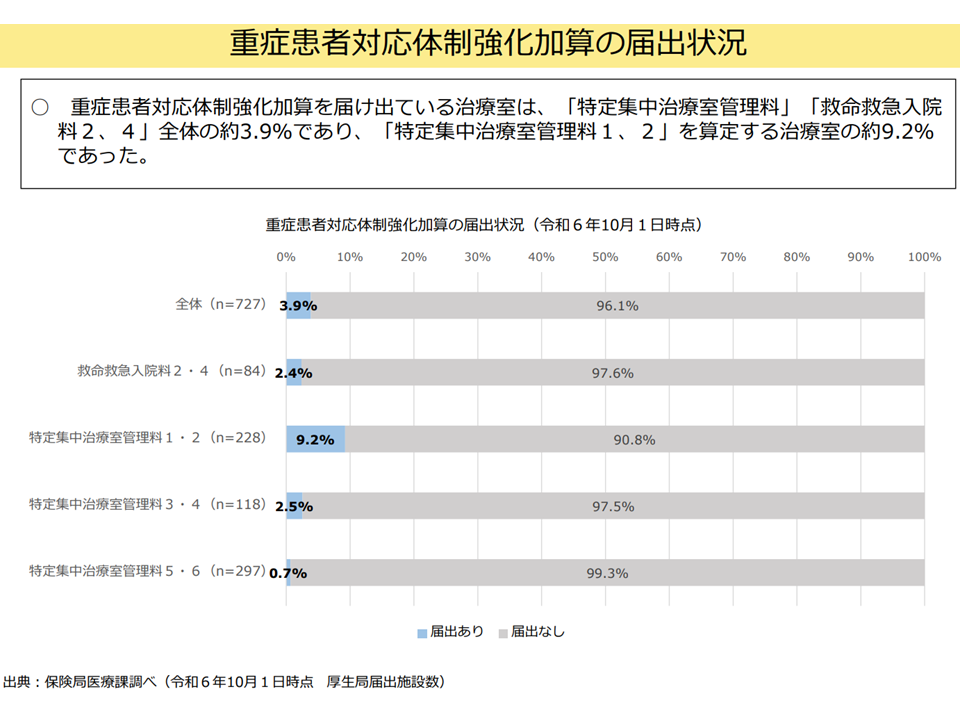
重症患者対応体制強化加算の取得状況(入院・外来医療分科会(1)5 250828)
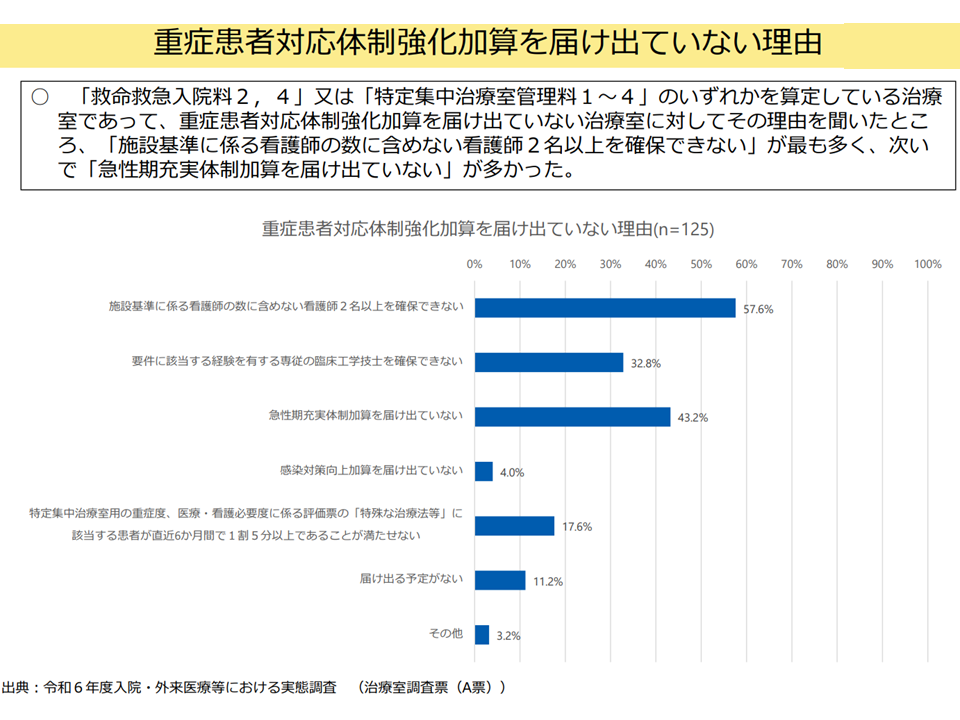
重症患者対応体制強化加算を取得する際のハードル(入院・外来医療分科会(1)6 250828)
【重症患者対応体制強化加算】の施設基準の中には、「【急性期充実体制加算】および【感染対策向上加算1】を届け出ている病院であること」が含まれています。急性期入院医療体制が極めて充実し、感染対策における地域のリーダー・牽引者である病院を、スーパーICU設置のターゲットと据えていることが分かります。
ところで、【急性期充実体制加算】は特定機能病院では取得できないため、自動的に「特定機能病院では【重症患者対応体制強化加算】を取得できない」ことになります。特定機能病院は「急性期入院医療の最後の砦」にも位置付けられており、【重症患者対応体制強化加算】を取得できない現状にはちぐはぐな印象も受けます。
入院・外来医療分科会でも、▼なぜ特定機能病院で取得を認めないのか、もう一度考え直すべき(牧野委員)▼医療の質確保が重要なことは論を待たないが、看護師等確保が難しさを増す中で、現在の施設基準は厳しすぎる。「専任でも可とする」などの緩和を検討すべき(津留委員)▼特定機能病院でも【重症患者対応体制強化加算】の算定を認める方向で検討すべき(秋山智弥委員:名古屋大学大学院医学系研究科客員教授、日本看護協会会長)—との声が出ています。
少子化はもちろん、人件費が高騰する中で看護師等の医療従事者確保がますます難しくなる中で(関連記事はこちらとこちら)、「非常に手厚い看護配置」を求めることが妥当なのか、「急性期充実体制加算の取得」を求めることが妥当なのか、などを今後探っていくことになりそうです。
もっとも、「【重症患者対応体制強化加算】は、まさにスーパーICU創設を目指したもので、取得率が低いのは当然である(スーパーICUは、それほどの数あるものではない)。安易に施設基準を緩めるべきではない」と指摘する識者もいます。
他の加算にも言えることですが、「加算の取得率が低い」などの状況だけではなく、「加算創設の趣旨、当初の施設基準設定に込めた意図」などを十分に咀嚼しながら、施設基準や算定要件の在り方を見ていく必要があることは述べるまでもありません。
【関連記事】
病院経営は厳しく「自転車操業」状態、とくに大規模な急性期病院で極めて経営状況が厳しい—中医協総会(2)
物価・人件費が高騰する中での「入院時の食事」提供、人口・医療資源の少ない地域の医療体制をどう確保するか―入院・外来医療分科会(5)
入院時の食事基準額引き上げ後も物価・人件費高騰が続き、病院給食提供の継続が非常に難しい事態に陥っている―四病協
療養病棟の「処置/疾患・状態」の内容を見直すべきか、身体拘束最小化、自宅復帰、経腸栄養移行をどう促すか―入院・外来医療分科会(4)
回復期リハビリ病棟、「リハの効果評価」と「クリームスキミング防止」とのバランスをどう確保すべきか―入院・外来医療分科会(3)
「土日祝日のリハビリ実施・入院(発症・受傷)から3日以内のリハビリ実施」をどのように促していくべきか―入院・外来医療分科会(2)
ベースアップ評価料、「2024・25年度で4.5%の賃上げ」を目指しているが、現状では「3.4%の賃上げ」にとどまる―入院・外来医療分科会(1)
自治体病院の9割近くが経常赤字という異常事態の中、入院基本料の大幅引き上げ、緊急の経営支援などを要望—全自病・望月会長
2026年度診療報酬改定に向け入院料引き上げ、救急搬送を多く受け入れる地域包括ケア病棟の評価充実等検討を―地ケア推進病棟協・仲井会長
費用対効果評価制度、「保険償還の可否判断に用いない、価格調整範囲は加算部分のみ」との現行制度を見直すべきか―中医協
物価高騰・円安で「医療機器の逆ザヤ」(償還価格<購入価格)問題が拡大、2026年度材料価格制度改革での対応は?―中医協・材料部会
2026年度薬価制度改革に向けた論点が出揃う、イノベーション評価・皆保険の持続可能性・安定供給の3本柱—中医協・薬価専門部会
認知症治療薬レケンビの費用対効果評価、介護費縮減効果は勘案せず、2025年11月から薬価を15%引き下げ―中医協総会(2)
2024年度、自治体病院の86%が経常赤字、95%が医業赤字と「過去最悪」、大規模急性期病院では9割超が経常赤字—全自病・望月会長
2026年度診療報酬改定に向け「集約化すべき急性期入院医療の内容はどこか」などをより詳しく分析・検討せよ―中医協総会(1)
急性期入院医療の評価指標、包括期入院医療の評価指標、看護必要度における内科評価などをさらに詳しく分析・検討—入院・外来医療分科会(4)
診療報酬で医師働き方改革をどう支援すべきか、医師事務作業補助者の確保をどう促進すべきか—入院・外来医療分科会(3)
「人生の最終段階でどういった医療を受けたいか」の意向確認、身体拘束最小化をさら進めるために何が必要か—入院・外来医療分科会(2)
外科医不足解消に向け、「急性期入院医療・高難度手術の集約化」や「外科医の給与増」などを診療報酬で促進せよ—入院・外来医療分科会(1)
2026年度診療報酬改定や病院経営維持に向け、8月下旬の概算要求に間に合う形で政府に具体的な要望を行う—日病・相澤会長
地域包括医療病棟と地域包括ケア病棟の「中間評価」創設を、急性期病棟とのケアミクスは柔軟に認めよ―地ケア推進病棟協・仲井会長
効率的で質の高い入院医療提供のため、「病院・病床の機能分化、集約化」だけでなく「病院経営の維持」を実現せよ―中医協総会(1)
白内障手術など「入院」から「外来(短期滞在手術等基本料1)」への移行をさらに進めるために何が必要か―入院・外来医療分科会(4)
病院におけるポリファーマシー対策などの前提となる「病院薬剤師の確保」を診療報酬でどう進めていけば良いか―入院・外来医療分科会(3)
2026年度診療報酬改定、内科症例の看護必要度評価の見直し、地域包括医療病棟の施設基準緩和などを実施せよ—日病協
特定機能病院で「再来患者の逆紹介」が進まない背景に何が?連携強化診療情報提供料の要件を緩和すべきか?―入院・外来医療分科会(2)
2024年度の自治体病院決算は85%が経常赤字、95%が医業赤字の異常事態、診療報酬の大幅引き上げが必要—全自病・望月会長
地域包括医療病棟と急性期2-5のケアミクス、「内科が不利にならない」ような配慮等をどう考えるか―入院・外来医療分科会(1)
費用対効果評価制度で「介護費用」の取り扱いをどう考えるのか、評価結果を診療ガイドライン等にどう反映させるべきか―中医協
外来医療ニーズ減少の中で「クリニックの在り方」をどう考えるか、かかりつけ医機能を診療報酬でどう評価するか—中医協総会
2024年度薬価制度改革から1年余りで画期的新薬の開発進む、2026年度改革でもイノベーション評価医の充実を—中医協・薬価専門部会
救急患者の「高次救急→一般病院」転院搬送、受け入れ側の一般病院に対する経済的評価も検討してはどうか―入院・外来医療分科会(4)
DPC、複雑性指数をより急性期入院医療を適切に評価する内容に見直し、入院期間IIをより短く設定してはどうか―入院・外来医療分科会(3)
看護必要度、内科系症例でA・C項目が低くなりがちな点をどう考えるか?B項目の取り扱いをどう考えるか?―入院・外来医療分科会(2)
一般的・拠点的「急性期機能病院」の診療報酬評価、救急受け入れ・全身麻酔手術・総合性の3軸中心に検討―入院・外来医療分科会(1)
院外リハや退院前訪問指導、早期リハ、管理栄養士の活躍、適切な入院時の食事提供に向け診療報酬で何ができるか―入院・外来医療分科会(3)
2026年度の薬価・材料価格制度改革論議始まる、「購入価格>償還価格(薬価、材料価格)」となるケースにどう対応するか—中医協
看護師確保が困難となる中、ICT利活用や看護補助者へのタスク・シフト等による業務負担軽減が必要不可欠―入院・外来医療分科会(2)
早期の退院・円滑な在宅復帰を目指す「入退院支援加算」等はどうあるべきか、病棟別の要件設定など検討すべきか―入院・外来医療分科会(1)
2026年度診療報酬改定、診療側は「病院経営の安定」を、支払側は「最適な医療資源の配分、医療機関の機能分化」など重視—中医協総会
骨太方針2025の「経済・物価動向に相当する増加分加算」方針を評価、2026年度診療報酬の大幅プラス改定と改定前の対応に期待—日病協
健全なオンライン診療の普及、「D to P with D」や「D to P with N」の利活用促進などに向けて何が考えられるか―入院・外来医療分科会(4)
かかりつけ医機能の体制を評価する【機能強化加算】、「かかりつけ医機能報告制度」踏まえて施設基準など見直しては―入院・外来医療分科会(3)
生活習慣病の治療・管理を途中で中断してしまう患者が相当程度いる、患者は定期受診のために「予約診療」を重視―入院・外来医療分科会(2)
外来データ提出加算等の届け出は低調、データ作成・提出の負担軽減に向け「提出データの項目整理」など検討―入院・外来医療分科会(1)
骨太方針2025の「経済・物価動向に相当する増加分加算」方針を歓迎、2026年度診療報酬改定に反映されるよう活動を続ける—四病協
2026年度診療報酬改定、「人員配置中心の診療報酬評価」から「プロセス、アウトカムを重視した診療報酬評価」へ段階移行せよ—中医協(1)
包括期入院医療のあるべき姿はどのようなものか、実質的な医療・介護連携を診療報酬でどう進めるかを更に議論―入院・外来医療分科会(4)
療養病棟における「中心静脈栄養からの早期離脱、経腸栄養への移行」が2026年度診療報酬改定でも重要論点―入院・外来医療分科会(3)
回復期リハビリ病棟の「リハ効果」に着目し、「ADLが低下してしまう患者」割合が一定以下などの新基準設けるか―入院・外来医療分科会(2)
骨太方針2025を閣議決定、医療・介護の関係予算について「人件費・物価高騰」や「病院経営安定」などを勘案した増額行う
地域包括医療病棟、急性期病棟とのケアミクスや地域包括ケア病棟等との役割分担、施設基準の在り方などどう考えるか―入院・外来医療分科会(1)
病院従事者の2025年度賃上げ率は平均「2.41%」どまりで一般産業の半分程度、早急に「十分な賃上げ」を可能とする環境整備を—四病協
物価・人件費の急騰に対応できる診療報酬の「仕組み」を創設せよ、2025年度における病院スタッフの賃上げ実態を調査—四病協
2026年度の診療報酬改定、「過去のコスト上昇補填不足分」など含め、病院について10%以上の引き上げが必要—医法協・加納会長と太田副会長
社会保障関係費の伸びを「高齢化の範囲内に抑える」方針を継続、診療所の良好経営踏まえた診療報酬改定を—財政審建議
社会保障関係費の伸びを「高齢化の範囲内に抑える」方針を継続し、外来管理加算や機能強化加算の整理など進めよ―財政審
【リハビリ・栄養・口腔連携体制加算】や【救急患者連携搬送料】など、取得・算定率改善に向けた要件見直し論議を―入院・外来医療分科会(4)
ICUを持つが「救急搬送受け入れも、全身麻酔手術実施も極めて少ない」病院が一部にあることなどをどう考えるか―入院・外来医療分科会(3)
「小規模なケアミクス病院のDPC参加」「特定病院群では急性期充実体制加算などの取得病院が多い」点をどう考える―入院・外来医療分科会(2)
新たな地域医療構想で検討されている「急性期拠点病院」、診療報酬との紐づけなどをどう考えていくべきか―入院・外来医療分科会(1)
物価・人件費等の急騰で病院経営は危機、入院基本料の引き上げ・消費税補填点数の引き上げ・ベースアップ評価料の見直しなど必要—日病
物価・人件費等の急騰で病院経営は危機、窮状を打破するため「診療報酬も含めた経営支援策」を急ぎ実施せよ—九都県市首脳会議
少子化の進展で医療人材確保は困難、「人員配置によらないプロセス・アウトカム評価の導入」を今から研究・検討せよ—日病協
物価・人件費等の急騰で病院経営は危機、入院基本料の大幅引き上げ・人員配置によらないアウトカム評価の導入などが必要—日病協
社会保障関係費の伸びを「高齢化の範囲内に抑える」方針を継続し、外来管理加算や機能強化加算の整理など進めよ―財政審
ICTで在宅患者情報連携進める在宅医療情報連携加算の取得は低調、訪看療養費1の障壁は同一建物患者割合70%未満要件—中医協(2)
2026年度診療報酬改定、診療側は「診療報酬の大幅引き上げによる病院等経営維持」を強く求めるが、支払側は慎重姿勢—中医協総会(1)
2026年度の次期診療報酬改定に向け「外科医療の状況」「退院支援の状況」「医療・介護連携の状況」などを詳しく調査—入院・外来医療分科会
リフィル処方箋の利活用は極めて低調、バイオシミラーの患者認知度も低い、医師・薬剤師からの丁寧な説明が重要—中医協(2)
2026年度診療報酬改定、物価急騰等により医療機関経営が窮迫するなど従前の改定時とは状況が大きく異なる—中医協総会(1)
2026年度の次期診療報酬改定に向け「新たな地域医療構想、医師偏在対策、医療DX推進」なども踏まえた調査実施—入院・外来医療分科会
医療機関経営の窮状踏まえ、補助金対応・2026年度改定「前」の期中改定・2026年度改定での対応を検討せよ—6病院団体・日医
2024年度診療報酬改定後に医業赤字病院は69%、経常赤字病院は61.2%に増加、「物価・賃金の上昇」に対応できる病院診療報酬を—6病院団体





