がんゲノムプロファイリング検査に造血器腫瘍区分新設、がんゲノムプロファイリング評価料でエキスパートパネル省略規定を追加
2026.3.18.(水)
厚生労働省が3月5日、2026年度診療報酬に関する関係告示の公布・通知の発出を行いました。あわせて動画やパワーポイントスライドを用いた、分かりやすい解説も行われています。
2月13日の答申時点では明らかにされていなかった詳細な基準や要件の内容が示されています。Gem Medでは、順次、告示・通知内容をお伝えしています。
●厚労省の2026年度改定に関するサイトはこちら
今回は、がんゲノム医療をはじめとする「がん医療」に関する診療報酬・施設基準について、答申段階では明らかにされなかった点を中心に眺めてみましょう(関連記事はこちら)。
目次
造血器腫瘍を対象とするがんゲノムプロファイリング検査の区分を新設
ゲノム(遺伝情報)解析技術が進み、▼Aという遺伝子変異の生じたがん患者にはαという抗がん剤投与が効果的である▼Bという遺伝子変異のある患者にはβ抗がん剤とγ抗がん剤との併用投与が効果的である―などの知見が明らかになってきています。こうしたゲノム情報に基づいて最適な治療法(抗がん剤)の選択が可能になれば、「個別のがん患者に最適な治療法を選択し、当該患者にとっては効果の低い治療法を排除する」ことが可能となり、▼治療成績の向上▼患者の経済的・身体的負担の軽減▼医療費の軽減―などにつながると期待されます。
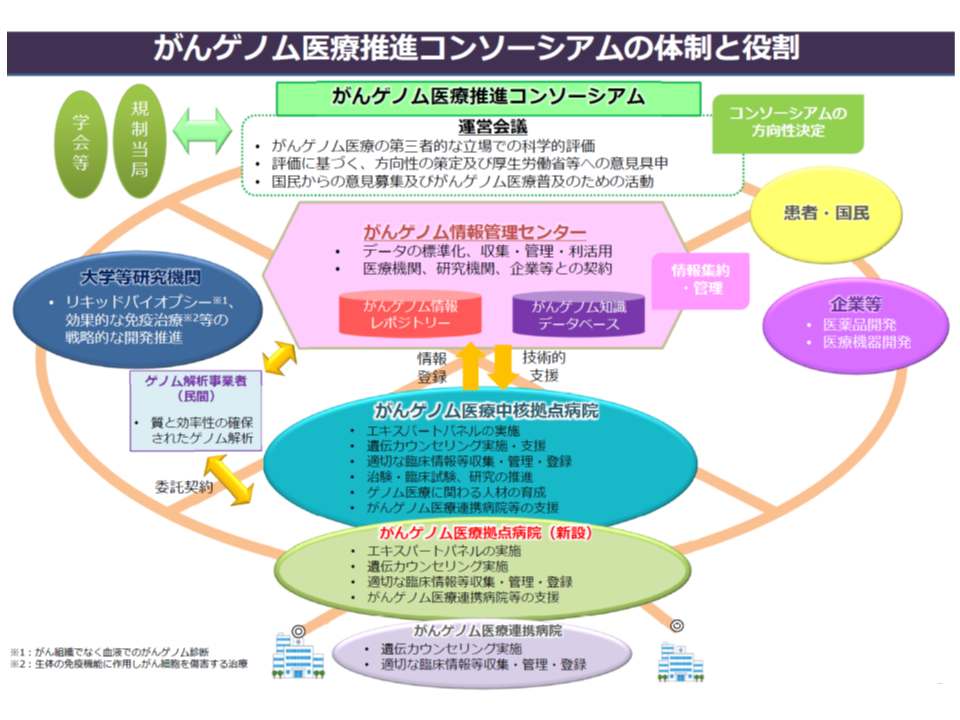
我が国でも、多くの遺伝子変異を一括確認できる「遺伝子パネル検査」の保険適用が進み(関連記事はこちらとこちらとこちら)、次のような流れの【がんゲノム医療】が推進されています。
▼患者の同意を得た上で、患者の遺伝子情報・臨床情報を、「がんゲノム情報管理センター」(C-CAT、国立がん研究センターに設置)に送付する
↓
▼C-CATで、送付されたデータを「がんゲノム情報のデータベース」(がんゲノム情報レポジトリー・がん知識データベース)に照らし、当該患者のがん治療に有効と考えられる抗がん剤候補や臨床試験・治験などの情報を整理する
↓
▼がんゲノム医療中核拠点病院等の専門家会議(エキスパートパネル)において、C-CATからの情報を踏まえて当該患者に最適な治療法を選択し、これに基づいた医療を提供する
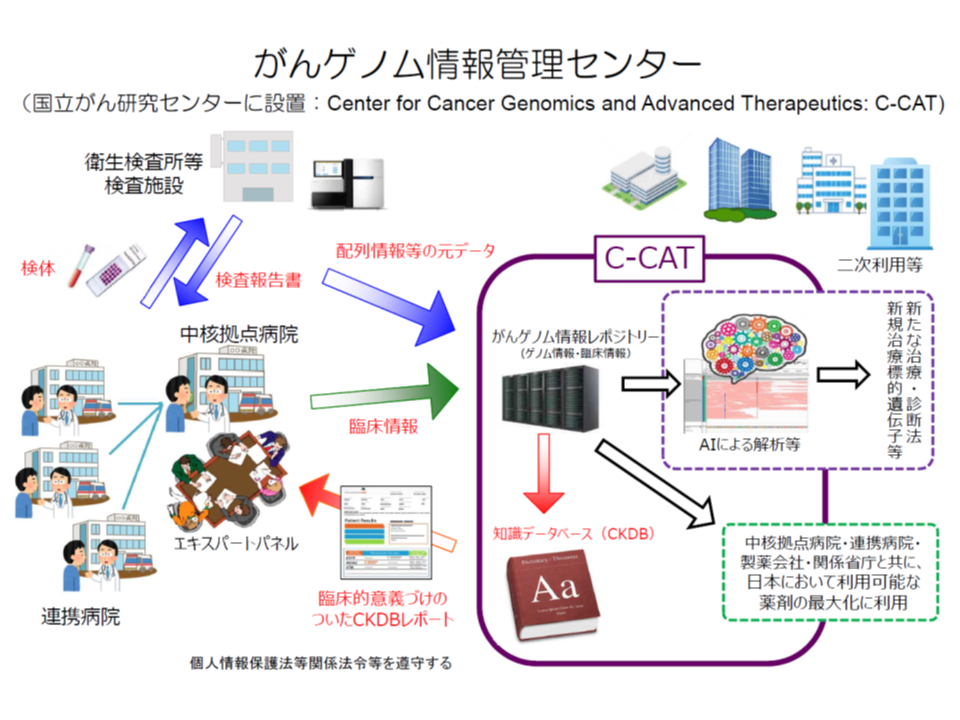
昨年(2025年)末時点で、C-CATに登録された患者総数は12万例を超えるなど(関連記事はこちら)、ゲノム医療が普及・浸透していることが伺えます。
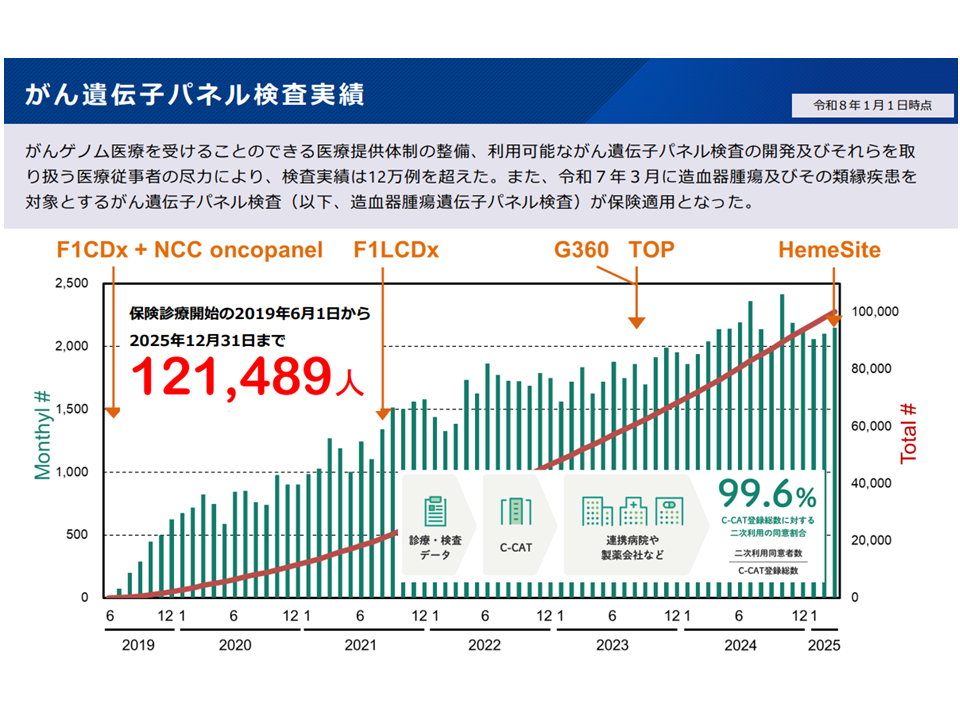
がん遺伝子パネル検査の実績は2025年末で12万件を超えている(がんゲノム拠点病院指定要件WG4 260313)
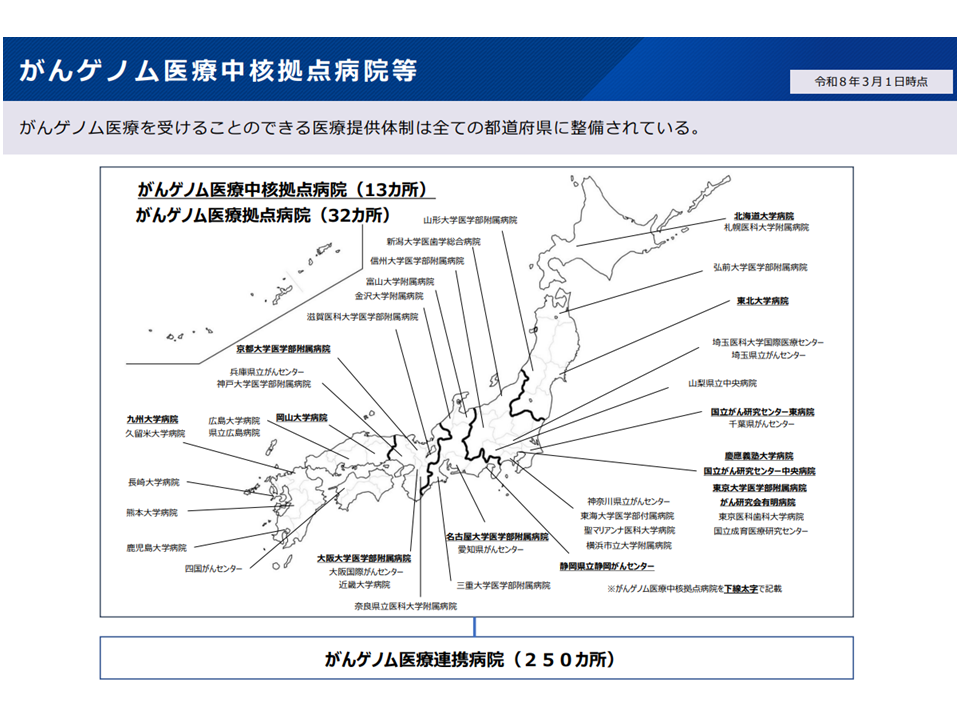
こうしたがんゲノム医療は、現在、次の3類型の病院で実施することが可能です。
▼がんゲノム医療中核拠点病院(2023年4月から13施設)
→がん遺伝子パネル検査の医学的解釈が自施設で完結し、がんゲノム医療を提供することに加えて、人材育成、診療支援、治験・先進医療主導、研究開発を担い、がんゲノム医療を牽引する(国が指定する)
▼がんゲノム医療拠点病院(2023年4月から32施設)
→がん遺伝子パネル検査の医学的解釈が自施設で完結し、がんゲノム医療を提供する医療機関。 医療提供体制については中核拠点病院と同等。人材育成、治験・先進医療等については連携病院と同等(国が指定する)
▼がんゲノム医療連携病院(現在は250施設)
→中核拠点病院・拠点病院と連携してがん遺伝子パネル検査を実施し、がんゲノム医療提供する。一部の連携病院では「自前で(中核拠点・拠点と連携せずに)、がん遺伝子パネル検査の医学的解釈を行う」ことも可能(中核拠点病院、拠点病院が指定する)
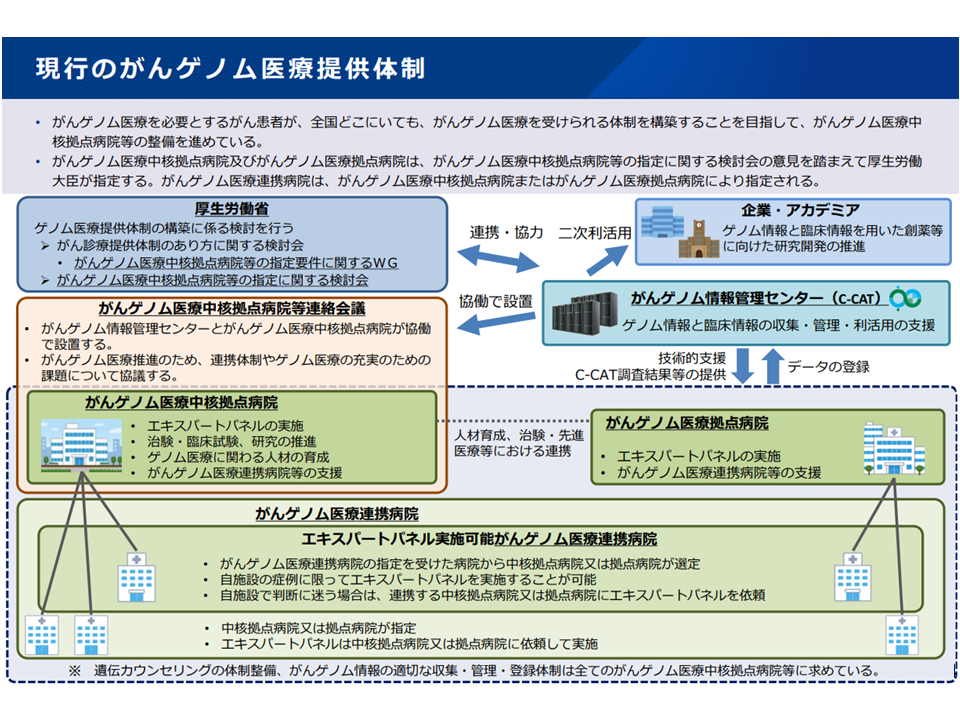
がんゲノム医療中核拠点病院・拠点病院・連携病院の体制概観(がんゲノム拠点病院指定要件WG1 260313)
がんゲノム医療中核拠点病院・拠点病院・連携病院の指定状況(がんゲノム拠点病院指定要件WG2 260313)
このがんゲノム医療提供体制(中核拠点病院・拠点病院・連携病院)の在り方については、「より身近な医療機関でがんゲノム医療を受けられる」体制構築に向けた見直し論議が始まっており、2027年4月からの新体制スタートが目指されています。
また、がんゲノム医療は診療報酬でも評価され、▼D006-19【がんゲノムプロファイリング検査】で「検体を採取し、検査機関などに遺伝子パネル検査を依頼し、その結果をC-CAT(国立がん研究センターに設置される「がんゲノム情報管理センターに登録する」ところまでを評価▼B011-5【がんゲノムプロファイリング評価提供料】で「C-CATからの解析結果をエキスパートパネルで解釈し、最適な分子標的薬を選定したうえで、患者に説明を行う」プロセスを評価—しています。
2026年度の診療報酬改定では、まず【がんゲノムプロファイリング検査】について次のような見直しが行われます。
▽【がんゲノムプロファイリング検査】の細分化(固形がん/血液がん)を行う(点数はいずれも現行どおり)
(現在)
がんゲノムプロファイリング検査:4万4000点
↓
(見直し後)
1 固形腫瘍を対象とする場合:4万4000点
2 造血器腫瘍又は類縁疾患を対象とする場合:4万4000点
算定要件を見ると、まず1の「固形腫瘍を対象とする場合」については、最新の医療技術開発を踏まえて、▼乳がんにおけるAKT1遺伝子変異検査、PIK3CA遺伝子変異検査、PTEN遺伝子変異検査▼固形がんにおけるHER2遺伝子検査▼乳がんにおけるESR1遺伝伝子検査—が、「抗悪性腫瘍剤による治療法の選択を目的とした他の検査」に追加されています(注2の減算規定)。
また2の「造血器腫瘍又は類縁疾患を対象とする場合」の算定要件(点数算定ルール)は次のように設定されます(関連記事はこちら)。
▽検体
→造血器腫瘍の腫瘍細胞、血液、骨髄液、体腔液
▽検査手法
→100以上のがん関連遺伝子の変異等を検出するゲノムプロファイリング検査に用いる医療機器等として薬事承認・認証を得ている次世代シーケンシングを用いて包括的なゲノムプロファイルの取得を行う
▽算定対象疾患等
→以下のいずれかに該当する場合
→(ロ)、(ニ)、(ホ)に該当する場合は、その医療上の必要性をレセプトの摘要欄に記載する
(イ)初発時に算定できるもの
・急性骨髄性白血病
・急性リンパ性白血病
・骨髄異形成症候群
・骨髄増殖性腫瘍およびその類縁腫瘍
・組織球および樹状細胞腫瘍
(ロ)従来の方法による検索が行えない場合、または他の造血器腫瘍もしくは類縁疾患と鑑別が困難な場合に、初発時に算定できるもの
・アグレッシブB細胞非ホジキンリンパ腫
・インドレントB細胞非ホジキンリンパ腫
・T細胞非ホジキンリンパ腫
・NK細胞非ホジキンリンパ腫
・多発性骨髄腫
(ハ)再発または難治時に算定できるもの
・急性骨髄性白血病
(ニ)従来の方法による検索が行えない、または他の造血器腫瘍もしくは類縁疾患と鑑別が困難な場合において、再発または難治時に算定できるもの
・フィラデルフィア染色体陽性急性リンパ性白血病
・インドレントB細胞非ホジキンリンパ腫
・T細胞非ホジキンリンパ腫
・NK胞非ホジキンリンパ腫
・慢性リンパ性白血病
(ホ)病期を問わず算定できるもの(既存の検査および病理診断等で確定診断に至らず、 治療方針の決定が困難な場合に限る)
・原因不明の著しい血球減少
▽点数算定場面
→検体提出時
▽点数算定回数
→「造血器腫瘍または類縁疾患の同一疾患」につき1回に限り算定可
▽その他の算定ルール
→「1 固形腫瘍を対象とする場合」のウからオまでを満たす
(参考)
「1 固形腫瘍を対象とする場合」
ウ がんゲノムプロファイルの解析により得られる遺伝子のシークエンスデータ(FASTQ、BAMまたはCRAM)、解析データ(VCF、XML、YAMLまたはJSON)および臨床情報等を、患者の同意に基づき、医療機関また検査会社等からC-CATに提出する→この際、当該データの提出・二次利用について、患者に書面を用いて説明し、同意の有無について診療録・管理簿等に記載する
→これらの手続きに当たって個人情報の保護に係る諸法令を遵守する
エ C-CATへのデータ提出・データの二次利用に係る同意が得られない場合であっても、当該検査を実施し算定することができる
→その際には同意が得られなかった旨を診療録・管理簿に記載する
オ 医療関係団体が定める「インフォームド・コンセント手順書」を遵守し、患者からの 同意取得について適切な手続きを確保する
造血器腫瘍又は類縁疾患を対象とする遺伝子パネル検査は、昨年(2025年)3月に保険適用され、「固形腫瘍を対象とする遺伝子パネル検査」の点数を準用するなどの対応が行われてきましたが、2026年度診療報酬改定で「点数の区分」を設け、明確な算定ルール設定が行われます。

がん医療にかかる診療報酬の見直し1(2026年度診療報酬改定)
がんゲノムプロファイリング評価料、エキスパートパネル省略の規定を追加
また、【がんゲノムプロファイリング評価提供料】については、固形腫瘍を対象とし、以下のア・イ・ウの全てを満たす場合には「エキスパートパネルの省略」を可能とする規定が設けられます。
ア D006-19【がんゲノムプロファイリング検査】の「1 固形腫瘍を対象とする場合」を行った場合(造血器腫瘍等の場合はエキスパートパネル省略は認められない)
イ C-CAT調査結果において「2次的所見を疑う病的変異が検出されない」場合
ウ 以下のいずれかを満たす場合
▼検査により得られた遺伝子変異に基づいて投与可能な医薬品が存在する場合(検査に用いた体外診断用医薬品もしくは医療機器の薬事承認もしくは認証された使用目的または関連学会の定める指針に従う場合に限る)
▼C-CAT調査結果において、検査により得られた遺伝子変異に基づいて投与可能な医薬品が、臨床試験または治験等も含め存在しない場合
なお、イ・ウの判断に当たっては、がんゲノム情報管理センター(C-CAT)調査結果を参照する

がん医療にかかる診療報酬の見直し1(2026年度診療報酬改定)
現時点では、遺伝子パネル検査の対象は「標準治療を終えた、終える見込みの患者」(再発や難治のがん患者)とされ(関連記事はこちらとこちらとこちら)、当該患者は「一刻も早く、効果の可能性の高い治療法にアクセスしたい」と切実に願っています。
エキスパートパネル開催が「遺伝子パネル検査で適応薬が候補となる場合」などに集約することで、「最適な抗がん剤の選定」までの時間短縮が期待でき、患者・家族の思いに一定程度応えることが可能になると期待されます。
外来腫瘍化学療法診療料、「皮下注射の抗がん剤」使用の点数区分を設定
また、外来での抗がん剤治療を評価する【外来腫瘍化学療法診療料】について、「皮下注射の抗がん剤」使用の点数区分設定等が行われます。より広範に「外来での抗がん剤治療」が進むことに期待が集まります。
【外来腫瘍化学療法診療料】は、2022年度の診療報酬改定で、外来抗がん剤治療での「副作用発現等に対する医師による一連の治療管理・指示」を充実する、「帰宅後に副反応が出た場合などに、ホットライン等を設けて患者からの訴え・相談に速やかに対応できる体制の整備」を敷くなど、より総合的で手厚い対応を目指すものとして新設されました。
2024年度の前回診療報酬改定では、より安心・安全な化学療法を推進するために「報酬体系見直し」(精緻化、細分化)を実施。さらに2026年度診療報酬改定では、次のような見直しが行われます。
▽必要な診療体制を整備した上で 皮下注射により外来化学療法を実施した場合の評価を新設する
→各点数区分を、以下のように▼静注製剤等の場合▼それ以外の場合—に区分し、それぞれに点数を設定する
【外来腫瘍化学療法診療料】
1 外来腫瘍化学療法診療料1
イ 抗悪性腫瘍剤を投与した場合
(1)初回から3回目まで(静注製剤等の場合):801点
(2)初回から3回目まで(その他の場合):351点
(3)4回目以降(静注製剤等の場合):451点
(4)4回目以降(その他の場合):201点
ロ イ以外の必要な治療管理を行った場合:351点
2 外来腫瘍化学療法診療料2
イ 抗悪性腫瘍剤を投与した場合
(1)初回から3回目まで(静注製剤等の場合):601点
(2)初回から3回目まで(その他の場合):261点
(3)4回目以降(静注製剤等の場合):321点
(4)4回目以降(その他の場合):141点
ロ イ以外の必要な治療管理を行った場合:221点(現在から1点アップ)
3 来腫瘍化学療法診療料3
イ 抗悪性腫瘍剤を投与した場合
(1)初回から3回目まで(静注製剤等の場合):541点
(2)初回から3回目まで(その他の場合):241点
(3)4回目以降(静注製剤等の場合):281点
(4)4回目以降(その他の場合):121点
ロ イ以外の必要な治療管理を行った場合:181点

がん医療にかかる診療報酬の見直し2(2026年度診療報酬改定)
▼「静注製剤等の場合」(それぞれイの(1)と(3))
→患者に抗悪性腫瘍剤を投与した場合(G000【皮内、皮下及び筋肉内注射】に掲げる皮内、皮下及び筋肉内注射のうち「皮下注射による場合」を除く)に算定
・「初回から3回目まで(イの(1))」では、1か月に3回に限り算定できる
・「4回目以降(イの(3))」では、週1回に限り算定できる
▼「その他の場合」(それぞれのイの(2)と(4))
→患者に対して、「皮下注射」により抗悪性腫瘍剤を投与した場合に算定
・「初回から3回目まで(イの(1))」では、1か月に3回に限り算定できる
・「4回目以降(イの(3))」では、週1回に限り算定できる
▼同日中に、G000【皮内、皮下及び筋肉内注射】のうち皮下注射による抗悪性腫瘍剤の投与と、その他の方法による抗悪性腫瘍剤の投与を併せて実施した場合は、「主たるもの」のみ算定する
▽【連携充実加算】(150点、当該医療機関の医師、または当該医師の指示に基づき薬剤師が副作用の発現状況、治療計画等を文書により提供した上で、当該患者の状態を踏まえて必要な指導を行う場合の加算)は、【診療料1】の「イ 抗悪性腫瘍剤を投与した場合」の(1)初回から3回目まで(静注製剤等の場合)および(2)初回から3回目まで(その他の場合)で算定可能
▽【がん薬物療法体制充実加算】(100点、当該医療機関の医師の指示に基づき薬剤師が服薬状況、副作用の有無等の情報の収集・評価を行い、医師の「診察前」に情報提供や処方の提案等を行う場合の加算)は、【診療料1】の「イ 抗悪性腫瘍剤を投与した場合」の(1)初回から3回目まで(静注製剤等の場合)および(2)初回から3回目まで(その他の場合)で算定可能
▽【診療料1】において、「患者の急変時の緊急事態等に対応するための指針整備」を、現在の「望ましい要件」から「要件」(=義務)へ厳格化する
外来化学療法の推進は「第4期医療費適正化計画」(2024-29年度)にも盛り込まれています(都道府県によって外来化学療法実施割合に大きなバラつきがあり、進んでいない地域では全国平均を目指して取り組んでいく)。さらに、化学療法の外来実施は「治療と仕事の両立」においても重要な要素となるため、各医療機関での積極的な推進に期待が集まります(関連記事はこちら)。
このほか、2026年度診療報酬改定では、より良いがん医療を目指した次のような対応も行われます(関連記事はこちら)。
▽がん患者等の不安解消に向けて医療従事者が丁寧な相談対応を行うことを評価する【がん患者指導管理料】の「イ」について、再発が見つかった場合などに再度の算定を認める

がん医療にかかる診療報酬の見直し3(2026年度診療報酬改定)
▽「遺伝性乳がん卵巣がん症候群」(HBOC:Hereditary Brest and Ovarian Cancer Syndrome)と診断された者の「父母、子もしくは兄弟姉妹である者」について、▼、D006-18【BRCA1/2遺伝子検査】の「2 血液を検体とするもの」▼B001【特定疾患治療管理料】の「23 がん患者指導管理料」の「ニ 医師が遺伝子検査の必要性等について文書により説明を行った場合」—の算定を認める(発症前の検査・遺伝カウンセリングを保険診療の中で認める、きわめて画期的な対応)

がん医療にかかる診療報酬の見直し4(2026年度診療報酬改定)
▽人口減少地域において、強度変調放射線治療(IMRT)における医師配置の施設基準を、オンライン対応を要件に緩和する

がん医療にかかる診療報酬の見直し5(2026年度診療報酬改定)
▽無菌製剤処理料について、「抗がん剤投与時に閉鎖式接続器具を使用する」場合を、【投与時閉鎖式接続器具使用加算】(150点)として新たに評価する

がん医療にかかる診療報酬の見直し6(2026年度診療報酬改定)
がん医療については技術革新が目まぐるしく、新たな技術が着々と保険適用されていきます。また、がん医療提供体制をめぐっては「均てん化と集約化のバランス確保」に向けた議論も都道府県で進められています。
診療報酬でも、こうした動きを睨んだ対応が今後も続けられることでしょう。
なおGem Medではオンラインの改定セミナーで詳細な解説も行っています。是非、ご活用ください。
【関連記事】
救急患者の「下り搬送」を高次救急病院・地域密着型病院の双方で評価、救急外来の体制・実績を「救急外来医学管理料」で高く評価
「母子の心身の安定・安全に配慮した」産科病棟を、【産科管理加算】(病院250点、有床診50点)で新たに評価
医療DX推進体制を評価する電子的診療情報連携体制整備加算、電子カルテ情報共有サービス参加、サイバーセキュリティ対策等も要件に
急性期総合体制加算の施設基準詳細、「総合的かつ高度な体制を整え、小児・周産期含めた十分な手術実績」持つ病院が加算1を取得
急性期入院医療の提供主体は「急性期A、多職種7対1の急性期B、急性期1、多職種7対1の急性期4」に集約されるのでは
【2026年度診療報酬改定答申18】後発品の使用状況踏まえて後発品使用体制加算など廃止し新加算創設、ポリファーマシー対策も推進
【2026年度診療報酬改定答申17】NICU等の点数を大幅引き上げ、小児病棟等で「白血病等の遺伝子パネル検査」を出来高算定可能
【2026年度診療報酬改定答申16】適正なオンライン診療推進の鍵となるD to P with N、場合分けして診療報酬・訪問看護療養費で評価
【2026年度診療報酬改定答申15】訪問看護の「適切な実施」を求めるとともに、より質の高い訪問看護の評価を引き上げ
【2026年度診療報酬改定答申14】連携型の機能強化型在支診、「自院の医師による往診」体制がない場合には点数を引き下げ
【2026年度診療報酬改定答申13】かかりつけ医機能を評価する診療報酬の整理、外来機能分化推進の飴と鞭の使い分け
【2026年度診療報酬改定答申12】がんゲノム医療、診療報酬要件も見直し「より迅速に最適な抗がん剤にアクセスできる」環境整える
【2026年度診療報酬改定答申11】救急搬送だけでなく、ウォークイン等での「救急外来」受診患者への対応も診療報酬で手厚く評価
【2026年度診療報酬改定答申10】リハ・栄養・口腔管理の一体的取り組み、早期からのリハビリ実施を更に推進
【2026年度診療報酬改定答申9】「排泄自立」等に力を入れる回復期リハビリ病棟、新加算取得やリハビリ実績指数で有利に
【2026年度診療報酬改定答申8】身体的拘束最小化に向けた飴(加算新設)と鞭(減算、基準厳格化)、医療安全対策加算を大幅増点
【2026年度診療報酬改定答申7】2026年度診療報酬改定は「外科医・外科症例の集約化」に向けた地域の議論活性化の鍵となる
【2026年度診療報酬改定答申6】医療DX・サイバー攻撃対策を初診・再診・入院時の【電子的診療情報連携体制整備加算】で評価
【2026年度診療報酬改定答申5】ICU等に「病院の救急・手術実績」求め、救命救急1で看護配置2対1・IUC看護必要度基準導入
【2026年度診療報酬改定答申4】急性期A・Bや急性期1等の看護必要基準値、必要度IIでは割合1で27%、割合2で34%に設定
【2026年度診療報酬改定答申3】物価・賃上げ対応のため「基本診療料アップ」「物価対応料の新設」「ベースアップ評価料の拡充」
【2026年度診療報酬改定答申2】地域包括医療病棟を「3367-3066点」の6区分に細分化、ADL低下割合などの基準柔軟化も
【2026年度診療報酬改定答申1】急性期Aは1930点、多職種7対1急性期Bは1898点、急性期1と多職種7対1急性期4は1874点
「救急外来での患者受け入れ」「高齢救急患者の転院搬送(下り搬送)」の充実目指し、診療報酬の評価も拡充―中医協総会(7)
入退院支援加算を充実(一部点数の引き上げ、算定対象の拡大)、療養病棟の医療区分2・3の対象患者を拡大―中医協総会(6)
訪問看護ステーションが隣接等の高齢者住まい居住者に行う訪問看護を「1日当たり包括」療養費で評価―中医協総会(5)
2026年度診療報酬改定でも、「適切な形の在宅医療」が量・質の双方で拡大することを目指した対応図る―中医協総会(4)
【母体・胎児集中治療室管理料】、医師配置要件を「緩和」するとともに、新たに診療実績の施設基準を設定―中医協総会(3)
HBOC患者の血縁者に「乳がん・卵巣がんが発症する前の遺伝子検査・指導」を保険診療の中で実施可能とする―中医協総会(2)
近く答申!大規模急性期病院評価の急性期病院A・B双方で「介護施設からの救急搬送」は原則カウントせず―中医協総会(1)
身体拘束最小化状況を「体制」と「実績」でチェック、組織的に拘束最小化に取り組む地域包括ケア病棟等に新加算―中医協総会(4)
リハビリ実績指数の考え方見直し、早期リハビリ加算の算定日数を「入院から14日まで」に制限し、初期点数を増点―中医協総会(3)
医療DX体制評価を【電子的診療情報連携体制整備加算】に改組、入院加算ではサイバーセキュリティ対策要件を課す―中医協総会(2)
オンライン診療の適正推進に向け、施設基準厳格化、D to P with Nの看護師業務評価、遠隔連携診療料拡充など実施―中医協総会(1)
消化器外科医師等に対し負担軽減・特別手当支給など行う特定機能病院等、入院基本料と高難度の手術料に加算—中医協総会(7)
かかりつけ医機能のさらなる推進、外来医療の機能分化に向けた対応を図るが、支払側委員は「不満」—中医協総会(6)
ICT利活用・適切な業務遂行等の厳格な要件を前提として「看護職員や医師事務作業補助者の柔軟配置」を認める—中医協総会(5)
回復期リハ1に新加算創設、より多くの急性期・包括期病棟で「リハ・栄養管理・口腔管理の一体的取り組み」促す—中医協総会(4)
地域包括医療病棟、「急性期病棟併設の有無・救急/予定入院・手術の有無に応じた点数の区分」を行う—中医協総会(3)
ICU・HCUに「病院の救急搬送、全身麻酔手術の実績」基準、ユニット専任医師の宿日直許可要件を緩和—中医協総会(2)
「地域の急性期医療の拠点」病院を評価する【急性期病院一般入院料】を新設、病院単位での救急搬送・手術実績が要件に―中医協総会(1)
病院の機能別に「入院料の引き上げ」などを行い、物価上昇分に過不足ない形で対応・支援する—中医協総会(3)
病院(入院)での賃上げに向け「入院料の引き上げ」+「2026・27年度のベースアップ評価料」で対応しては―中医協総会(2)
看護必要度でA・C項目追加や救急受け入れ加算の方向固める、「該当患者割合の基準値」をどこまで厳格化すべきか―中医協総会(1)
2026年度診療報酬改定の「項目整理」論議始まる!診療報酬で物価・賃上げ対応、病院の機能分化など推進―中医協総会(2)
物価高騰へ「入院料や初・再診料などの引き上げ+新点数」で対応、急性期病院の機能に応じた手厚い対応も―中医協総会(1)
2026年度診療報酬改定、支払側は「病院機能の分化」等を進めよと、診療側は「医療機関経営の安定」確保せよと強調—中医協(1)
外来医師「過多」区域での新規開業医、「地域で不足する機能」を提供しない場合に診療報酬上のペナルティを課すべきか―中医協総会
「2026→27年度」と物価・人件費が高騰する点踏まえ2026年度2.41%、27年度3.77%の診療報酬本体引き上げ―上野厚労相(1)





