2024-29年度の第4期医療費適正化計画、全国で約4336億円の医療費適正化効果を見込んでいる—社保審・医療保険部会(2)
2025.4.4.(金)
2024-29年度を対象とする第4期医療費適正化計画が稼働しているが、後発医薬品の使用促進、効果の乏しい「風邪への抗菌剤処方」等の適正化、化学療法や白内障手術に関する「外来移行」推進などで、全国で約4336億円の医療費適正化効果が見込まれる—。
4月3日に開催された社会保障審議会・医療保険部会では、こうした内容も確認されました(スマートフォンへのマイナ保険証機能搭載等に関する記事はこちら)。

4月3日に開催された「第193回 社会保障審議会 医療保険部会」
効果の乏しい「風邪への抗菌剤処方」等の適正化、化学療法等の「外来移行」を推進
繰り返しGem Medで報じているとおり、医療保険財政が厳しさを増しており、今後もさらにその度合いを増していきます。
まず「医療技術の高度化」により、医療費が高騰していきます。例えば、脊髄性筋萎縮症の治療薬「ゾルゲンスマ点滴静注」(1億6707万円)、白血病等治療薬「キムリア」(3350万円)などの超高額薬剤の保険適用が相次ぎ、キムリアに類似したやはり超高額な血液がん治療薬も次々に登場してきています。その上、新たな認知症治療薬「レケンビ」が保険適用され、患者数が膨大なことから、医療保険財政に及ぼす影響が非常に大きくなる可能性があります。さらに新たな認知症治療薬「ケサンラ」の保険適用も行われました。
大企業の会社員とその家族が主に加入する健康保険組合の連合組織「健康保険組合連合会」では、こうした高額薬剤によって超高額レセプトの発生が増加し、医療保険財政を圧迫している状況を強く懸念しています(関連記事はこちら)。
あわせて「高齢化の進展」による医療費高騰も進みます。ついに2022年度から、人口の大きなボリュームゾーンを占める団塊世代が75歳以上の後期高齢者となりはじめ、来年度(2025年度)には全員が後期高齢者となります。後期高齢者は若い世代に比べて、傷病の罹患率が高く、1治療当たりの日数が非常に長く、結果、1人当たり医療費が若年者に比べて2.3倍高くなります(関連記事はこちら(2023年度の市町村国保医療費は平均40万2157円であるのに対し、後期高齢者では93万1637円)。このため、高齢者の増加は「医療費の増加」を招きます(医療費は1人当たり医療費×人数で計算できる)。
このように医療費が高騰していく一方で、支え手となる現役世代人口は2025年度から2040年度にかけて急速に減少していきます。
「減少する一方の支え手」で「増加する一方の高齢者・医療費」を支えなければならないために医療保険の制度基盤が極めて脆弱になり、さらに今後も厳しさを増してくと考えられるのです。
こうした中では、「医療費の伸びを、我々国民が負担できる水準に抑える」ための取り組み(医療費適正化方策)が強く求められます。
この一環として国(厚生労働省)と都道府県では「医療費適正化計画」の作成・実行に努めています。
医療費適正化計画は、各都道府県において▼6年後(計画満了時)の医療費適正化の見込み(医療費の伸びをどれだけ抑えられるか)▼医療費適正化を実現するための方策(特定健診・保険指導の推進、糖尿病の重症化予防、後発医薬品の使用促進、地域医療構想の実現など)―を計画に落とし込み、実行するものです(2008年度からスタート)。現在、2024年度から29年度を対象とする第4期医療費適正化計画が稼働しています。
第4期計画では▼後発医薬品使用に係る金額目標設定、バイオ後続品の使用目標設定▼効果の乏しいと思われる医療(風邪や急性下痢症への抗菌剤投与など)の適正化▼75歳以上の後期高齢者への効率的な医療提供(例えば、高齢者の骨折に対し「急性期から回復期、在宅での介護や通院時の医療・介護の機能連携や適切な受診勧奨等推進など」▼入院から外来へのシフト(がん化学療法、白内障手術など)—が注目されます。

第4期医療費適正化計画の見直しポイント(医療保険部会(1)2 230629)
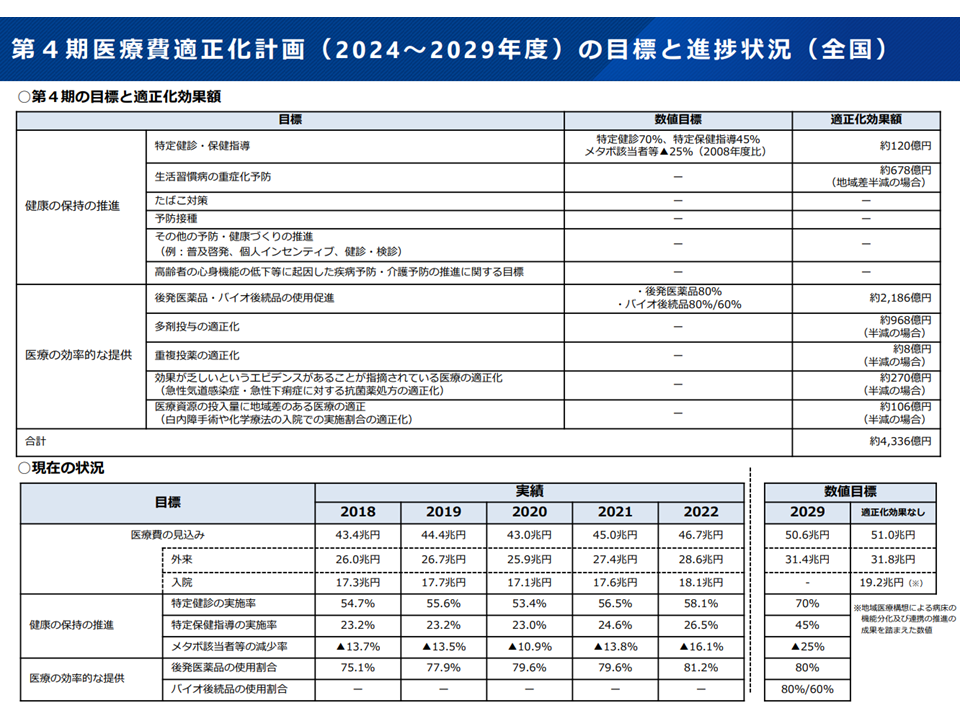
今般、各都道府県の計画を集計した「第4期計画」の全体像が報告され、次のような医療費適正化効果目標(全体で約4336億円の適正化見込み)が掲げられています。
【健康の保持推進】
▽特定健診・保健指導(特定健診受診率70%、特定保健指導実施率45%、メタボ該当者等の25%減(2008年度比)):約120億円
▽生活習慣病の重症化予防:約678億円(地域差を半減できた場合)
【医療の効率的な提供】
▽後発医薬品・バイオ後続品の使用促進(後発医薬品使用割合80%以上、バイオ後続品が80%以上を占める成分数が60%以上):約2186億円
▽多剤投与の適正化:約968億円(半減の場合)
▽重複投薬の適正化:約8億円(半減の場合)
▽「効果が乏しい」とのエビデンスがある医療の適正化(急性気道感染症・急性下痢症に対する抗菌薬処方の適正化):約270億円(半減の場合)
▽医療資源の投入量に地域差のある医療の適正(白内障手術や化学療法の入院での実施割合の適正化):約106億円(半減の場合)
今後、上記の目標達成に向けて国・都道府県・医療現場の取り組みが進むことに期待が集まります。
第4期医療費適正化計画の目標(社保審・医療保険部会(2)1 250403)
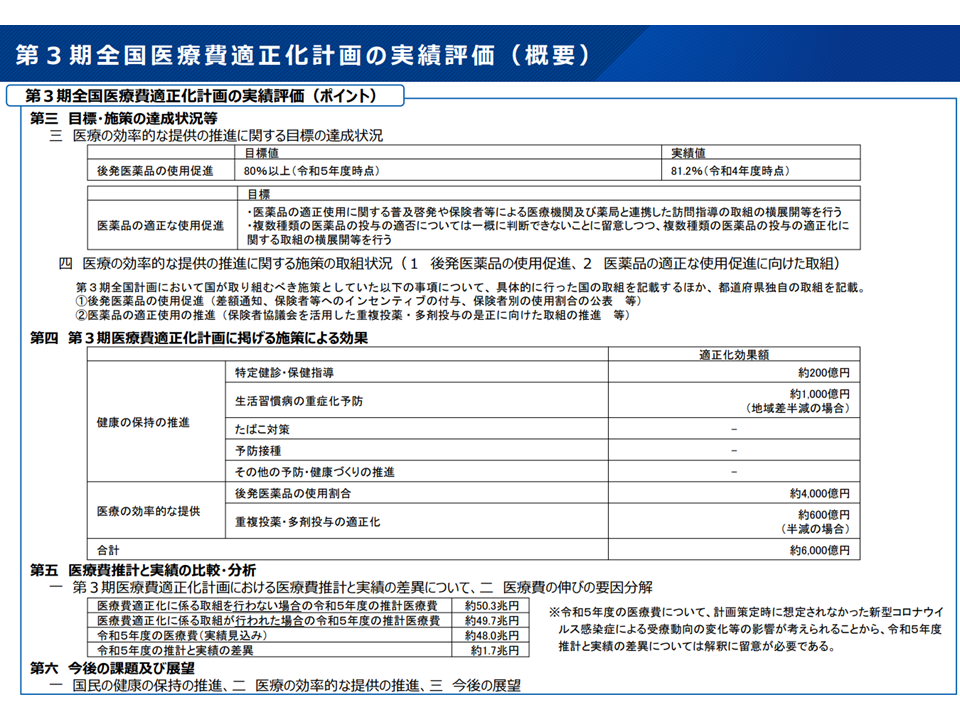
ところで、第3期計画(2018-2022年度)には「約6000億円」の医療費適正化効果が見込まれていました(下図表の「第四」)。この点、「医療費適正化に係る取り組みが行われた場合の2023年度医療費」は約49兆7000億円と推計され、実際の2023年度医療費は約48兆円であったことから、「推計値(見込み)に比べて1兆7000億円の縮減・適正化」が行われたと言えます(同「第五」)。
第3期医療費適正化計画の実績(第五部分)(社保審・医療保険部会(2)2 250403)
目標「6000億円の適正化」に比べて、実績「1兆7000億円の適正化」となっており、国・都道府県・医療現場が医療費適正化に力を入れたように見えますが、厚労省は「2023年度の医療費は、医療費適正化計画策定時に想定されなかった新型コロナウイ ルス感染症による受療動向の変化等の影響が考えられることから、2023年度推計(約49兆7000億円)と実績(約48兆円)の差異については解釈に留意が必要である」とコメントしています。
つまり、「1兆7000億円の適正化」の中には「医療費適正化計画に沿って国・都道府県・医療現場で努力した分」と「コロナ感染症に伴う受診抑制等による分」が混在しており、「医療費適正化計画に沿って国・都道府県・医療現場で努力した分」がどの程度になるのかを正確に把握することはできないのです。
この点、2024-2029年度の「第4期計画」では、コロナ感染症の影響は大きくないと考えられ、「医療費適正化計画に沿って国・都道府県・医療現場で努力した分」を実測することができそうです。今後の動きに要注目です。
なお、医療保険部会では「地域フォーミュラリの取り組み促進が重要」(北川博康委員:全国健康保険協会理事長)との指摘がありました。
フォーミュラリとは、医療機関等が作成した「医学的妥当性や経済性などを踏まえた医薬品使用方針」のことです。「●●疾患には第1選択としてA医薬品(特定の銘柄や成分)を使用する、◆◆疾患には第1選択としてX医薬品(特定の銘柄や成分)を使用する」といったリストをつくるイメージです。採用医薬品を集約化することで「経営の質」が向上する(医薬品の購入コストを抑えることが可能)ことはもちろんですが、何よりも「医療の標準化が進み、医療の質が向上する」という大きな効果が期待されます。また、後発品を優先選択肢に据えることで「医療費の適正化」にもつながります。
これを「病院単位」から「地域単位」に広げることで、医療の標準化・医療費の適正化が大きく進むと期待されます(関連記事はこちら)。
なお、医療費適正化に向けては、データに基づく「健康づくり」や「疾病予防」も極めて重要です。医療保険部会では、今後、下表のように「健康づくり」や「疾病予防」に取り組んでいく方針を再確認しています。

今後の疾病予防・健康づくり対策の方向(社保審・医療保険部会(2)3 250403)
高額療養費見直し論議は仕切り直し、2025年秋にも結論を出すが・・・
ところで、医療保険部会では昨年(2024年)11-12月に、現役世代の保険料負担軽減とセーフティネットの確保のバランスを考慮し、医療費の自己負担を一定額に抑える「高額療養費」制度について、上限額の引き上げと所得区分の細分化を段階的に実施する議論を行い、福岡資麿厚生労働大臣と加藤勝信財務大臣によってその内容が決定されました。
しかし、患者団体や野党の要望を踏まえ、石破茂内閣総理大臣は「高額療養費の見直しを凍結し、今秋(2025年秋)までに改めて議論し、結論を得る」ことに方針転換し、今後、「再検討論議」が進められます。
この点については、「患者団体への思いに至らなかったことを反省している。高額療養費制度のセーフティネット機能は医療保険の根幹と言え、慎重な検討が必要である。ただし、現役世代の負担は限界にきており、その軽減は避けては通れない検討課題である」(佐野雅宏委員:健康保険組合連合会会長代理)、「患者団体への説明などは厚労省が行っているものと思っており、困惑している。今後は、まず医療費財源確保をしかるべき場所で議論し、その後に、患者団体の声も聴き、データを踏まえて高額療養費見直し論議を行う必要がある」(城守国斗委員:日本医師会常任理事)などの意見が出されました。
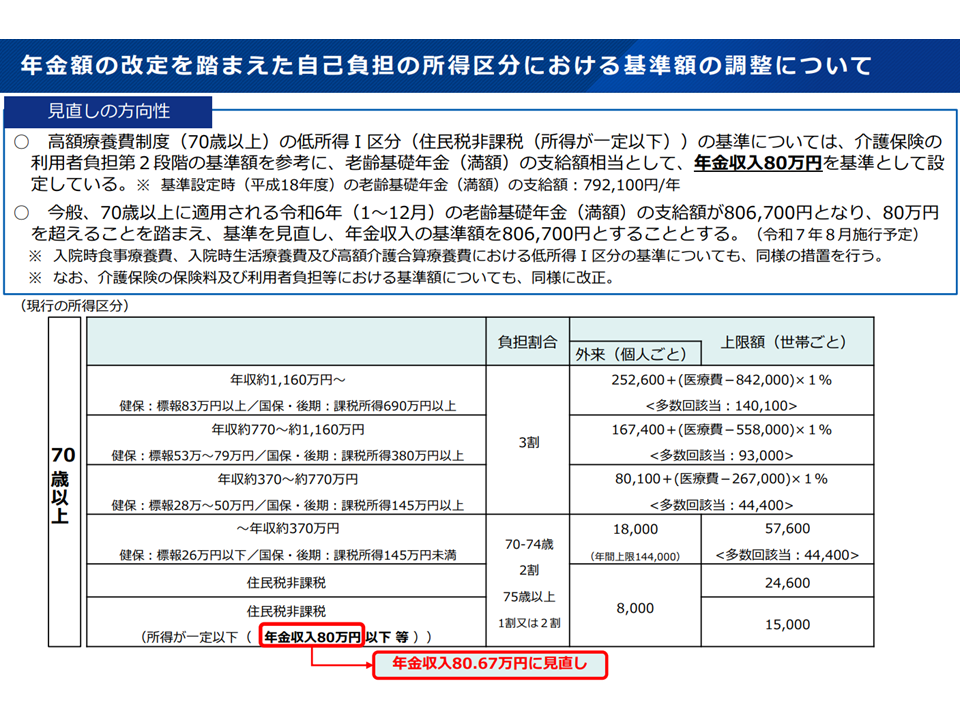
今後、どういった議論が行われるのか注目する必要があります。なお、現行の高額療養費制度が今後も継続しますが、70歳以上高齢者で最も低い区分(医療費上限も低い)となる基準について基礎年金額の見直しを踏まえて「80万円」から「80万6700円」に見直されます(本年(2025年)8月適用)。
70歳以上の高額療養費について、最も低い区分の基準を見直す(社保審・医療保険部会(2)4 250403)
【関連記事】
スマートフォンへマイナ保険証機能を搭載、2025年夏頃から対応済医療機関で「スマホ保険証受診」可能に—社保審・医療保険部会(1)
病院の経営窮状等踏まえ入院時食事療養費を20円アップ、薬価中間年改定で2466億円の国民負担軽減―福岡厚労相
高額療養費の自己負担上限、「高所得者で引き上げ幅を大きく、低所得者では小さな引き上げに止め」てはどうか—社保審・医療保険部会(2)
電子カルテ情報共有サービスの運用費用、標準型電子カルテが5割程度普及した段階で保険者等に負担求める—社保審・医療保険部会(1)
高額療養費見直し論議続く、所得区分の細分化・自己負担上限10%増により国民1人当たり900-4600円の保険料軽減効果—社保審・医療保険部会
高額療養費の見直し(上限アップ、所得区分細分化)論議続く、高齢者の外来受診頻度、現役世代の負担感等が考慮要素—社保審・医療保険部会(2)
医師偏在対策に向けた経済的インセンティブの財源、一部を医療保険料に求めることに賛否両論—社保審・医療保険部会(1)
医療保険財政の厳しさ、現役世代の負担軽減の必要性など踏まえ、高額療養費の上限額引き上げ・所得区分細分化を検討—社保審・医療保険部会
2024年12月2日以降のマイナ保険証「以外」(資格確認書等)で保険診療受けるための法令整備を決定—中医協総会(2)
2024年12月2日以降も「マイナ保険証を持っていなくとも、従来通りの保険診療を受けられる」点を十分周知せよ—社保審・医療保険部会(1)
後発品使用の新目標(数量80%+金額65%以上)受け、医療費適正化計画やロードマップを見直し—社保審・医療保険部会(3)
マイナ保険証のさらなる利用促進に向けた医療機関支援、後期高齢者には「資格確認書」を特別発行して混乱を避ける—社保審・医療保険部会(2)
電子カルテ情報共有サービス、地域医療支援病院・特定機能病院・2次救急病院等で導入努力義務を課してはどうか—社保審・医療保険部会(1)
マイナ保険証利用が著しく低い医療機関等に「なぜ利用が進まないのか、困り事はないか」等の視点で個別アプローチ—社保審・医療保険部会(1)
医療現場での「マイナンバーカード利用時のトラブル」対応を再整理、紙保険証なくとも「1-3割負担分」徴収可能—社保審・医療保険部会
マイナンバーカードでの受診実績等もとにした一時金、「最大で病院40万円、クリニック20万円」に倍増—社保審・医療保険部会
「マイナンバーカードによる医療機関受診」促進策を更に進めよ、正常分娩の保険適用も見据えた検討会設置—社保審・医療保険部会
出産育児一時金の「直接支払制度」を利用する産科医療機関等は、厚労省に費用等の情報提供を行うことが要件に—社保審・医療保険部会(2)
「マイナンバーカードによる受診」実績等もとに、最大で病院20万円、クリニック10万円の一時金を今夏支給—社保審・医療保険部会(1)
後発品使用促進に向け、「全都道府県で2029年度までに数量80%」の主目標+「金額で65%以上」のサブ目標設定—社保審・医療保険部会
医療機関等の窓口での「マイナンバーカードはお持ちですか?」との声掛けが、マイナ保険証利用に非常に有効—社保審・医療保険部会
医療DXの入り口「マイナンバーカードによる医療機関受診」促進のため総合対策、全医療機関に利用状況を通知—社保審・医療保険部会
「医療療養病床→介護保険施設等」転換を2025年度末まで財政支援、マイナ保険証利用率高い医療機関へ補助—社保審・医療保険部会
「長期収載品」と「最も高い後発品」との価格差の「2分の1以下」を選定療養(患者負担)とせよ—社保審・医療保険部会(1)
「長期収載品と後発品との価格差の一部」の選定療養(患者負担)化、医療上の必要性や後発品供給への配慮も必要—社保審・医療保険部会
「長期収載品と後発品との価格差の一部」を選定療養(患者負担)へ、簡易なオンライン資格確認も導入進める—社保審・医療保険部会(2)
入院時食事療養費、昨今の食材費急騰を踏まえて「患者の自己負担」部分を引き上げへ—社保審・医療保険部会(1)
訪問看護で2024年秋からオンライン請求・オンライン資格確認を義務化、長期収載医薬品の患者負担引き上げを検討—社保審・医療保険部会
子供医療費の助成を拡大する市町村が増えると予想されるが、「不適切な医療機関受診の増加」などを懸念—社保審・医療保険部会(2)
全国の分娩施設の「出産費用や機能、サービス」などを公表し、妊婦の「施設を比較・選択」を支援—社保審・医療保険部会(1)
医療保険改革案まとまる!「段階的な保険料(税)引き上げ」により、後期高齢者の急激な負担増に配慮!—社保審・医療保険部会(1)
産科医療機関の費用だけでなくサービス内容等も併せて公表せよ!医療保険改革論議が大詰め迎えるが・・・—社保審・医療保険部会(2)
出産育児一時金の引き上げなどした場合、所得の高い後期高齢者で年間、数千円から十数万円の保険料負担増—社保審・医療保険部会(1)
現役世代「内」で医療費負担の公平性を担保する仕組みを一部導入!現役世代の負担軽減・給与増を図る!—社保審・医療保険部会
現役世代の医療費負担軽減に向け、後期高齢者、とりわけ高所得な高齢者の負担増を実施へ—社保審・医療保険部会(2)
白内障手術・化学療法、2024年度から各都道府県で「計画的な外来移行」を推進!抗菌剤の使用適正化も!—社保審・医療保険部会(1)
高齢者にも「出産育児一時金」への応分負担求める!「全国医療機関の出産費用・室料差額」を公表し妊婦の選択支援—社保審・医療保険部会
高齢者と現役の「世代間」、高齢者・現役世代各々の「世代内」で医療費負担の公平性を担保する見直し—社保審・医療保険部会(2)
紙レセ医療機関等に「資格確認のみ」行う簡素なオンライン資格確認等システム導入し、保険証廃止に対応—社保審・医療保険部会(1)
2024年度からの新医療費適正化、「白内障手術・化学療法等の外来移行」なども指標・目標値を定めて推進—社保審・医療保険部会
後期高齢者に「能力に応じた医療費負担」をより強く求めては!診療報酬対応の負担軽減も重要論点—社保審・医療保険部会
新たな認知症治療薬「ケサンラ点滴静注液」の保険適用を了承、350mg20mL1瓶「6万6948円」、1日当たり「8560円」—中医協(1)





