2026年度薬価制度改革に向け「実勢価格に基づいた薬価引き下げ」時の「調整幅」をどう考えるべきか—中医協・薬価専門部会
2025.11.25.(火)
2026年度の薬価制度改革では、「新薬創出・適応外薬解消等促進加算」や「市場拡大再算定の特例」について、国内外で「わかりやすい」ものとなるように名称変更などを行ってはどうか―。
また物価や流通コストが増加する中で、「実勢価格に基づいた薬価引き下げ」の際の「調整幅」の在り方をどう考えるべきか―。
11月19日に開催された中央社会保険医療協議会の薬価専門部会で、こうした議論が行われました。
新薬創出・適応外薬解消等促進加算など、「わかりやすい」ものとなるように名称変更
2026年度には、いわゆる「通常の薬価改定」が予定され、これまでに「イノベーション評価」に関する第1ラウンド論議などが行われています(関連記事はこちら(長期収載品から後発品へのシフト促進等)とこちら(イノベーション評価)とこちら(業界ヒアリング2)とこちら(論点整理)とこちら(業界ヒアリング1)とこちら(キックオフ))。
11月19日の会合では、厚生労働省保険局医療課の清原宏眞薬剤管理官から▼高額医薬品の薬価算定方法▼薬価に関するルール▼その他—に関する論点が示されました。
まず高額医薬品の薬価算定方法について見てみましょう。
医療技術の進展とともに、有用であるが、きわめて高額な医薬品が相次いで開発され、今後も開発が続くと見込まれます。例えば、、脊髄性筋萎縮症の治療薬「ゾルゲンスマ点滴静注」(1億6707万円)、白血病等治療薬「キムリア」(3350万円)などの超高額薬剤の保険適用が相次ぎ、キムリアに類似したやはり超高額な血液がん治療薬も次々に登場してきています。
また、新たな認知症治療薬「レケンビ」が保険適用され、さらに新たな認知症治療薬「ケサンラ」の保険適用も行われました。患者数が膨大なことから、医療保険財政に及ぼす影響が非常に大きくなる可能性があります。
こうした「優れた医薬品」は患者にとって大きな福音となりますが、きわめて高額ゆえ、医療保険財政にとっては「少し困った」事態にもつながります(医療費財源には限りがある)。
このため2022年度薬価制度改革において「年間1500億円の市場規模を超えると見込まれる品目が薬事承認された場合には、通常の薬価算定の手続きに先立ち、直ちに中医協総会に報告し、当該品目の承認内容や試験成績などに留意しつつ薬価算定方法を議論する」というルールが設けられました。このルールに基づき▼コロナ感染症治療薬のゾコーバ▼認知症治療薬のレケンビ、ケサンラ―について特別の薬価算定ルールが適用されています。
もっとも「高額である→薬価を低く設定する」という単純な議論は優れた医薬品の開発意欲を大きく削いでしまうため、特別ルールは例えば「学会のガイドラインに沿った使用を強く求める」「年間販売額をより迅速に把握し、予想よりも大きく市場が増加した場合には再算定などの対応を図る」などに絞られています。

高額医薬品への対応事例(中医協・薬価専門部会1 251119)
清原薬剤管理官は、2026年度薬価制度改革に向け、▼2022年度改⾰の骨子に基づき、引き続き「年間1500億円超の市場規模と見込まれる高額医薬品への対応を継続する」こと▼年間1500億円超の市場規模と見込まれる高額医薬品・その類似薬について「薬価算定方法・2年度目の販売予想額に関わらず、四半期での速やかな再算定の適否を判断する」ための使用量を把握すること▼年間1500億円超の市場規模と見込まれる高額医薬品に対する「市場拡大再算定の特例」の適用について、年間販売額が予測販売額から10倍以上かつ3000億円超に急拡大した場合に限り「引き下げ幅の上限値をマイナス50%からマイナス66.7%に厳格化する」こと―をどう考えるか、という論点を提示しました。
この点について異論・反論は出ていません。「優れた医薬品の開発」意欲を削ぐことなく、一方で「医療保険制度の持続可能性」も担保する仕組みに向けて、これまでの取り組みを当面継続するイメージです。
ほか、清原薬剤管理官は次のような論点も提示し、委員からは様々な意見が出されています。
【類似薬効比較方式(II)】
▽新規性に乏しい新薬については、例えば「過去10年間に収載された類似薬の1日薬価の平均価格と、過去6年間に収載された類似薬の最も安い1日薬価を比較し、低い方の額」に薬価を設定するなどのルール(類似薬効比較方式(II))が設けられている(新規性の乏しい医薬品の薬価を抑える形)
▽しかし、メーカーからは「上市後に新たな価値が明らかになることもある」「新薬であり、開発に当たっては企業による投資を行っている」との指摘がある中で本ルールをどう考えるか
↓
(中医協論議)
・医療保険の財源は限られており、医薬品の特性(有用性、新規性など)に応じて評価にメリハリをつけることは当然である(診療側の江澤和彦委員:日本医師会常任理事)
・そもそも新規性の乏しい医薬品を保険適用することに疑問がある(支払側の松本真人委員:健康保険組合連合会理事)
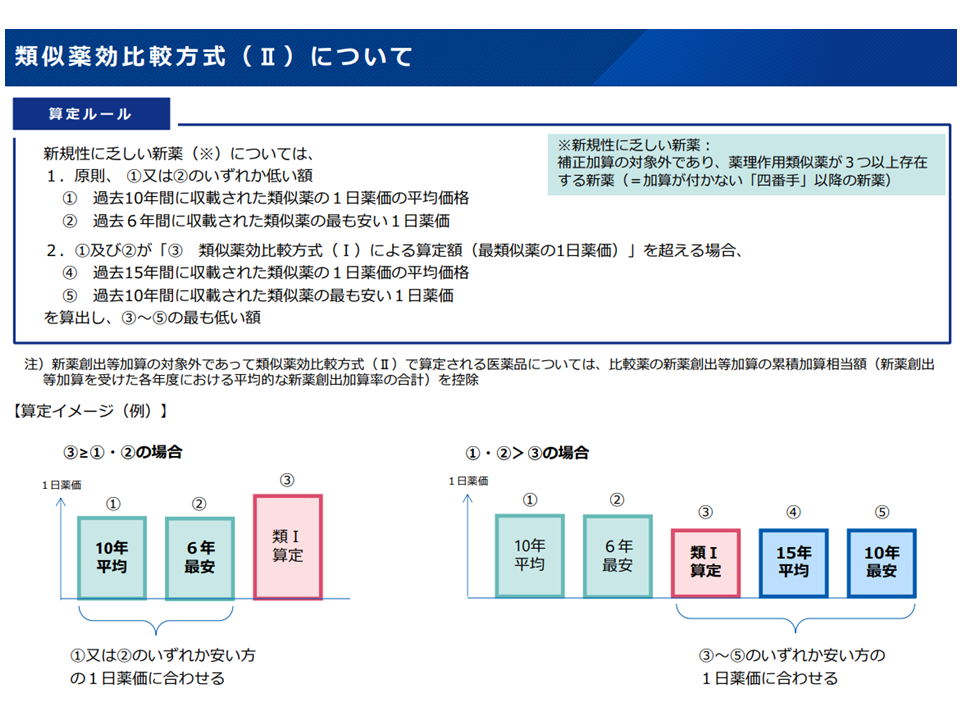
類似薬効比較方式(II)(中医協・薬価専門部会2 251119)
【新薬創出・適応外薬解消等促進加算】
▽特に海外メーカーから「薬価を下げたうえで、加算で補填して薬価を維持する仕組みが理解できない。優れた薬価は薬価を下げなければよいだけである」との指摘があることをふまえ、加算の仕組みは維持するが、「分かりやすい制度」とするため名称を変更してはどうか(関連記事はこちら)
▽新薬創出等加算の対象品目について、品目要件への該当性明確化・制度の透明性向上の観点から「⾰新性・有用性が認められる新規作用機序医薬品」を対象品目から除外してはどうか(これらの医薬品は有用性系加算の対象となる)
▽制度の趣旨(特許期間中は薬価を維持し、後発品登場後に速やかに薬価を下げる)、頻回の薬価変更による現場負担増や価格交渉への影響を考慮した上で「累積額控除の時期」をどう考えるか
▽「累積額の控除」によって「最低薬価を割ってしまう品目」が生じ得るため、「累積額の控除の適用順」を変更する(最低薬価を割らないようにする)
↓
(中医協論議)
・名前変更、対象品目明確化は理解できる。累積額控除については頻回の薬価見直しは現場の大きな負担となるため現行の仕組みを維持すべき(診療側の江澤委員)
・累積額控除は「後発品の薬価基準収載と同時」に行うべき(支払側の松本委員)
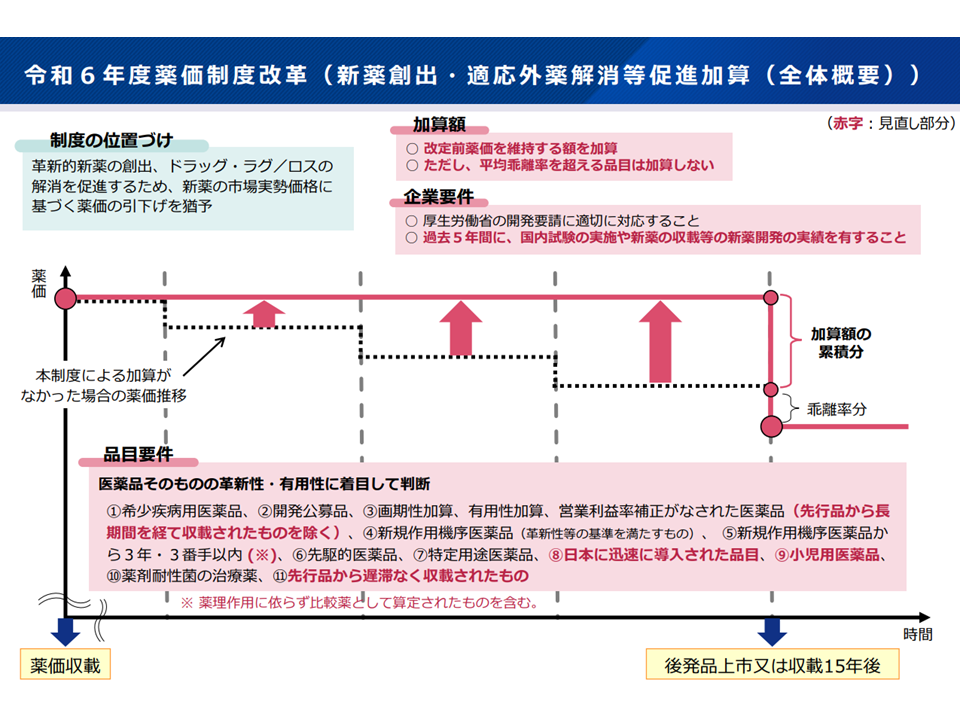
新薬創出・適応外薬解消等促進の概要

新薬創出・適応外薬解消等促進加算の品目要件(中医協・薬価専門部会3 251119)

加算適用等の順序(中医協・薬価専門部会4 251119)
【市場拡大再算定】
▽「市場拡大再算定の特例」(市場規模が極めて大きくなった場合の薬価引き下げルール)について、分かりやすく名称を変更してはどうか
▽「原則、小児、希少疾病の効能等の追加のみをもって市場拡大再算定の対象品目に該当するとは判断していない」運用を明確化してはどうか
▽市場拡大再算定の類似品について、「再算定対象品が新薬の場合、長期収載品については対象品と市場における競合性が乏しいと認められるものとし、類似品としては取り扱っていない」運用を明確化してはどうか
▽新薬収載の機会を活用して「年4回実施している四半期再算定」の実施頻度について、新薬の薬価収載頻度が年7回となった点を踏まえてどう考えるか
↓
(中医協論議)
・四半期再算定の時期は現状どおり(年4回)とすべき(診療側の江澤委員、森昌平委員:日本薬剤師会副会長)
・四半期再算定の対象はそれほど多くない。新薬の薬価収載に合わせて「年7回の再算定」とすべき(支払側の松本委員)
・医療保険制度維持の必要性は理解するが、「特定の医薬品」に負担をかける仕組みは好ましくない。イノベーションを阻害しないよう、ルールの厳格化は慎重に検討すべき。「類似品」の再算定の仕組みは廃止すべき。再生医療等製品は市場拡大再算定の対象から除外すべき(医薬品メーカーの立場で参画する藤原尚也専門委員:中外製薬株式会社執行役員渉外調査担当)
【長期収載品の薬価】
▽安定供給にも配慮した上で、長期収載品の薬価の更なる適正化を⾏うことをどう考えるか(関連記事はこちら)
↓
(中医協論議)
・「安定供給への配慮」と「新薬のイノベーション評価」を十分に行うことを条件に認める(診療側の江澤委員、森委員)

長期収載品の薬価のさらなる適正化イメージ(中医協・薬価専門部会5 251119)
【販売包装単位】
▽日本薬剤師会から「特に高額医薬品について、調剤の都度、薬局において残薬や廃棄薬が生じないよう、最小包装単位での販売とする」ことを求める要望が出されている
▽関係団体で「開発段階から、用法・用量、投与日数等を勘案した販売包装単位とする」検討がなされていることを注視し、今後、必要に応じて薬価上の対応の必要性を検討してはどうか
↓
(中医協論議)
・例えば「ボトル販売」などでは残薬が生じ、医療機関の負担にもなり、また医療保険財政にも好ましくない。厚労省からメーカーサイドに対応を促すとともに、場合によっては薬価上の対応(包装単位が不適切な場合の薬価引き下げなど)も検討してほしい(診療側の江澤委員)
・超高額薬剤で「包装単位」と「用法、用量など」とのアンマッチがある場合には、今から厚労省より「包装単位の適正化」を働き掛けてほしい(診療側の森委員)
【調整幅】
▽実勢価格を踏まえた薬価改定では、「乖離率(実勢価格(販売価格・購入価格)と薬価との乖離)-調整幅2%」の薬価引き下げが行われる(調整幅は流通経費などを勘案したもの)
▽物価の高騰等の現状等を踏まえ、「薬剤流通の安定のため」に設定されている調整幅をどう考えるか
↓
(中医協論議)
・医薬品の供給不安が続く中、むしろ「現在の調整幅2%は小さすぎる」くらいである。少なくとも調整幅の縮小を議論する状況にはない(診療側の江澤委員)
・流通の安定化、流通費の高騰などを踏まえた適切な調整幅が必要である(診療側の森委員)
・一律2%に固定されている点に疑問を持っている。カテゴリ別(新薬創出等加算対象の新薬/同加算対象外の新薬/長期収載品/後発品など)、剤型別、薬価別などの切り口で、調整幅にも「区分」を設けてはどうか(支払側の松本委員)
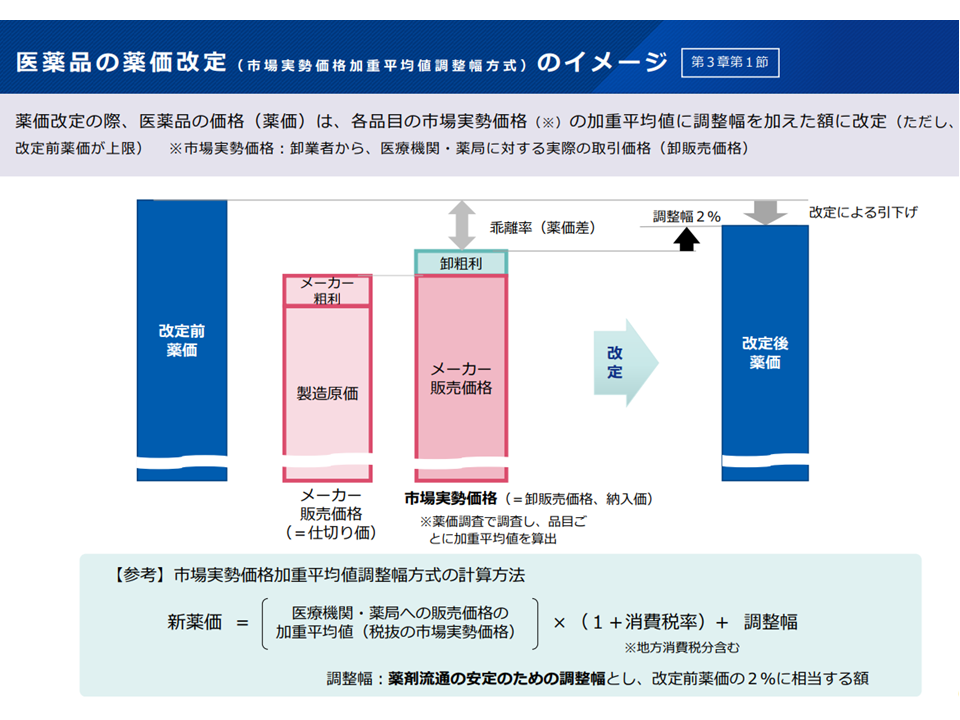
調整幅について2(中医協・薬価専門部会7 251119)

調整幅について1(中医協・薬価専門部会6 251119)
【医薬品の流通】
▽医療用医薬品の流通改善に関する懇談会において、後発品やその他の品目において逆ザヤが多いと確認されたことを踏まえ、逆ザヤの解消の観点からの「低薬価品が多い後発医薬品やその他の品目への薬価の下支え」をどう考えるか
↓
・医療機関経営への影響も大きく、必要に応じて不採算品再算定などの対応を行うべき(診療側の江澤委員)
・低薬価品については物価高騰の影響を大きく受けるため「下支え」が必要である。精製水などの「水もの」については輸送費高騰の影響もあり、そうした点への配慮も検討すべき(診療側の森委員)
・逆ザヤの解消は既存ルール(不採算再算定など)の中で検討すべき(支払側の松本委員)
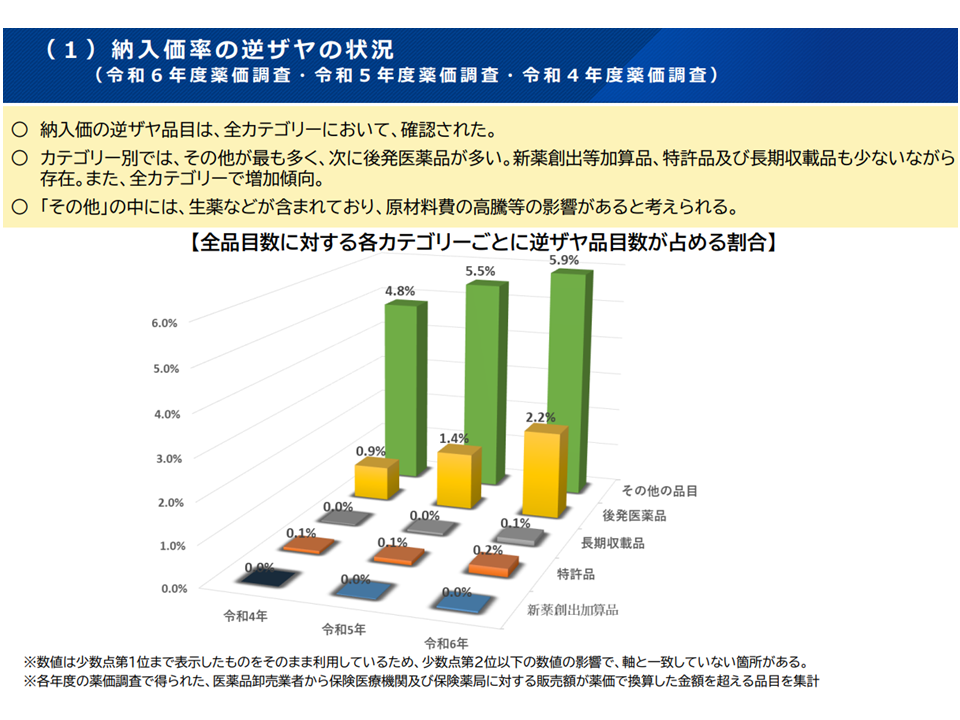
後発品などの低薬価品では逆ザヤ(医療機関への納入価格>薬価)が生じている(中医協・薬価専門部会8 251119)
【中間年改定】
▽2025年度改定では「品目ごとの性格に応じて改定の対象範囲を設定」したが、改定の対象範囲についてどう考えるか
▽2025年度改定では、追加承認品目等に対する臨時的な加算、安定供給確保が特に求められる医薬品に対する臨時的な不採算品再算定、最低薬価の引き上げ、新薬創出等加算の累積額の控除等を実施したが、適用する既収載品目の算定ルールをどう考えるか
▽これまでに適用していない以下のルールをどう考えるか
・長期収載品の薬価改定について、我が国の製薬産業の構造を「長期収載品依存から高い創薬力をもつものへと転換する」観点から、長期収載品の薬価改定を適用することをどう考えるか
・市場拡大再算定について、効能追加等により市場規模が大きく拡大した品目への算定については「四半期再算定」により適時に算定を⾏っているため、大規模な算定を⾏う市場拡大再算定・市場拡大再算定の特例の適用をどう考えるか
↓
(中医協論議)
・医薬品の安定供給の必要性、物価高騰なども踏まえて中間年改定の対象範囲を決定すべき。算定ルールについてはメーカーサイドの意見も踏まえて検討すべき(診療側の江澤委員)
・4大臣合意時点とは医薬品を取り巻く環境が大きく異なっており、そもそも中間年改定を行うべきか否かを検討すべき(診療側の森委員)
・4大臣合意の際の基本ルールに沿って、粛々と中間年改定を実施すべき(支払側の松本委員)
なお、中間年改定の「是非」を中医協で判断することはできない点に留意が必要です。
【関連記事】
「医療DX推進の重要性は認識するが、DXのコスト捻出やDX推進加算要件のクリアに苦心」する医療機関が多い―中医協
食材費の高騰踏まえれば「入院における食事の患者負担」をさらに引き上げることはやむを得ない―社保審・医療保険部会(2)
2026年度診療報酬改定、「医療機関経営の下支え」が最優先だが、「現役世代の負担軽減」にも配慮せよ―社保審・医療保険部会(1)
MFICU(母体・胎児集中治療室)、国の指針に沿う形で専任医師要件緩和や帝王切開実施等の実績基準設定を―中医協総会(2)
特定機能病院が3類型化されることを踏まえ入院基本料も3区分に、医師働き方改革・手術集約を診療報酬でサポート―中医協総会(1)
都内病院の経営状況は一層深刻、「10%のプラス診療報酬改定」「物価・人件費急騰に対応する仕組み」「緊急財政支援」が必須―東京都
条件・期限付き承認を受けた再生医療等製品、有用性が「推定」にとどまる点を踏まえて有用性系加算は当初設定せず—中医協
「より早期のリハビリ実施」に向け、急性期リハ加算・早期リハ加算で「発症から3日までの介入」など要件化―中医協総会(2)
回復期リハビリ病棟、「無理な患者受け入れ」をせずに「より手厚い効果的なリハビリ提供」を求めてはどうか―中医協総会(1)
物価等高騰・円安による「医療材料の逆ザヤ」解消に向け、初めて「実勢価格踏まえた償還価格引き上げ」を導入へ—中医協・材料部会
「顔の見える関係」も重視した24時間往診体制の推進、精神疾患抱える訪問看護利用者への対応の充実など進めよ—中医協総会
2026年度診療報酬改定では「少なくとも5%、できれば2桁のプラス改定」とすべき、ロボット支援手術の増点等に期待―外保連
長期収載品の選定療養における「患者特別負担」、「OTC類似薬」使用の場合の患者負担の在り方などどう考えるか—社保審・医療保険部会
有用性が高く安全性の確保されるオンライン診療を推進、短期滞在手術等の入院→外来シフトを強力に推進―中医協総会(2)
クリニックの診療報酬「適正化」、具体的には機能強化加算の廃止、外来管理加算の廃止、地域包括診療料・加算の改組等が必要―財政審
外来化学療法の拡大やがんゲノム医療の推進等を診療報酬でサポート、「効率的な透析医療」の評価をどう考えるべきか―中医協総会(3)
ICT機器導入を前提に「入院料の看護配置の柔軟化」を図れないか、看護師の夜勤手当増額を診療報酬で支援―中医協総会(2)
地域包括医療病棟について「施設基準の緩和」や「急性期2-6病棟のケアミクス」をどう考えるべきか―中医協総会(1)
病院経営は極めて厳しく「2025年度補正予算での経営支援・2026年度の+10%の診療報酬改定、消費税問題の抜本解消」が必要―四病協
2026年度薬価制度改革、「長期収載品から後発品へのシフト」を推進、医療上必要な医薬品の安定供給も重視—中医協・薬価専門部会
2026年度診療報酬改定に向け療養病棟の施設基準見直しや身体拘束のペナルティ強化等検討、病院経営は24年度にさらに悪化―中医協総会
将来の「日本の医療のグランドデザイン」を定めたうえで地域医療構想や医療計画、診療報酬にブレイクダウンしていくべき—日病・相澤会長
2026年度診療報酬改定、医療機関経営の厳しさ踏まえて「物価や賃金、人手不足などへの対応」を重視すべき―社保審・医療部会(1)
「医療機関の消費税問題」を集中論議する会議体を設置せよ、敷地内薬局について「政府の立場」を明確にせよ—日病協
ルールのすり抜け・悪用を行う敷地内薬局に対しては、診療報酬の厳格化・適正化を行うべき―中医協総会
2026年度診療報酬改定、「物価や賃金、人手不足などの医療機関等を取りまく環境の変化への対応」を重点課題に―社保審・医療保険部会(1)
大規模急性期病院の消費税負担、診療報酬による補填は60%台にとどまり、8000万円から1億7000万円の損税発生病院も―四病協
費用対効果評価制度に基づく価格調整、「価格引き上げ要件の明確化」や「効果が変わらず高額な製品の対応」など検討―中医協部会
「長期収載品の選定療養費」導入で後発品使用が大進展、後発医薬品使用体制加算等を継続すべきか、廃止すべきか?―中医協総会(2)
大病院→地域医療機関の逆紹介をどう進めるか、生活習慣病管理料、かかりつけ医機能評価する診療報酬はどうあるべきか―中医協総会(1)
長期収載品の選定療養について対象・患者特別負担の拡大を図るべきか、OTC類似医薬品を保険給付から除外すべきか—社保審・医療保険部会
2026年度材料価格制度改革、小児用医療機器の開発促進を狙って「評価の充実」などを検討—中医協・材料部会
条件・期限付き承認を受けた再生医療等製品、本承認までの間「有用性加算等での評価」を控えるべきか—中医協総会
2026年度薬価制度改革、市場拡大再算定の特例ルールの是非をどう考えるか、医薬品の原価開示をどう進めるか—中医協(3)
ICUの施設基準に「設置病院の救急搬送件数・全身麻酔手術件数」など盛り込むべきか、ICU5・6の存廃をどう考えるか—中医協総会(2)
2023年度から24年度にかけて病院経営はさらに悪化、医業「赤字」病院割合は73.8%、経常「赤字」病院割合は63.6%に増加—四病協
「病院の救急搬送受け入れ件数」を急性期1入院料の施設規準に盛り込み、DPC標準病院群の基礎係数切り分けなど検討—中医協総会(1)
病院経営状況は更に悪化しており2026年度診療報酬による対応が重要となるが、併せて医療の無駄排除など十分に進めよ—社保審・医療部会(2)
2024年度に大学病院全体で「508億円の経常赤字」、22年度比で医薬品費が14.4%増、診療材料費が14.1%増と経営圧迫—医学部長病院長会議
機能強化型の在支診・病の中でも「より緊急往診等の実績が多く、医師を多く配置する医療機関」をより手厚く評価しては—中医協総会
病院経営は厳しさを増しており、「緊急の財政支援」「入院料の引き上げや地域包括医療病棟の施設基準等緩和」など要望へ—日病・相澤会長
地域包括医療病棟の施設基準をどう見直すか、回復期リハビリ病棟の実績基準や重症患者割合基準をどう考えるか—入院・外来医療分科会(3)
2026年度診療報酬改定、「医療機関経営の維持」と「医療保険制度の維持」とのバランスをどう確保すべきか―社保審・医療保険部会
費用対効果評価制度に基づき価格調整が行われた38品目の「製品価格全体に対する価格調整額の割合」は中央値でマイナス4.29%―中医協
2026年度材料価格制度改革、「チャレンジ申請の有用性データの在り方」「プログラム医療機器の評価基準など整理―中医協・材料部会
ICU施設基準への「病院の救急搬送・全身麻酔手術件数」導入、宿日直医師配置するICU5・6の在り方など検討—入院・外来医療分科会(2)
2026年度診療報酬改定、急性期入院医療の評価指標、内科系症例の看護必要度評価、DPC改革等の方向を検討—入院・外来医療分科会(1)
2026年度薬価制度改革、医薬品業界からは「カテゴリ別の薬価改定ルール」案が提示される—中医協・薬価専門部会
医療分野を「基幹インフラ制度」に追加へ、特定機器による「言わばサイバー攻撃の時限爆弾」導入を阻止―社保審・医療部会
ICT利活用で「医師事務作業補助者の負担軽減」を図り、さらに「医師の業務負担軽減」に繋げていくべきではないか—入院・外来医療分科会(2)
「救急対応に積極的な病院ほど経営が厳しい」状況改善を、総合入院体制加算と急性期充実体制加算の一本化検討を—入院・外来医療分科会(1)
医療費の動向はコロナ禍「前」水準に戻ったと考えられる、医科入院では「在院日数減→延べ患者減」が進む—中医協総会
2026年度DPC制度改革、入院期間IIを現在の「平均在院日数」から「在院日数の中央値」に設定しなおしてはどうか—入院・外来医療分科会(3)
包括期機能を持つ病院について、例えば「高齢者の救急搬送や介護施設との連携」などを指標に評価してはどうか—入院・外来医療分科会(2)
看護必要度、A・C項目に内科的処置を追加し、救急搬送受け入れ度合い等に着目した該当患者割合への加算を検討—入院・外来医療分科会(1)
2025年度補正予算で「1床当たり50-100万円」の病院経営支援、2026年度に10%超の診療報酬プラス改定を実施せよ—6病院団体
薬剤師の「薬局→病院」シフトのために調剤報酬での対応を検討できないか?後発品調剤体制加算は継続すべきか?—中医協総会
2026年度診療報酬改定、医療提供サイド委員は「大幅なプラス改定・基本料の大幅引き上げ・人員配置基準緩和」など要請―社保審・医療部会(1)
特定集中治療室管理料5・6(ICU5・6)、入室患者の重症度は他のICU1-4と同様であり「点数差の縮小」検討が必要—日病協
2026年度材料価格制度改革、「コスト増による採算割れ」対応、「医療機関の逆ザヤ」対応などを検討せよ―中医協・材料部会
2026年度診療報酬改定、「在宅医療の充実」と「不適切な在宅医療の是正」の両立を目指せ—中医協総会(3)
2026年度診療報酬改定、「物価・人件費高騰への対応」や「保険料負担軽減、国民皆保険の持続可能性確保」が重要視点―社保審・医療保険部会
より多くの医療機関に「データ提出」求めるにあたり、医療機関の負担軽減や医療機関のメリットも考慮を—入院・外来医療分科会(4)
「6か月に一度も検査を行わない」生活習慣病管理は適切か?大病院からクリニック等への逆紹介を推進すべき—入院・外来医療分科会(3)
「身寄りがなく同居者が不明な者」を入退院支援加算の対象患者に含めるべきか、「面会制限」はどうあるべきか—入院・外来医療分科会(2)
救急搬送受け入れ件数や全身麻酔手術件数を指標に「ICU等の設置を認める病院」を絞り込んではどうか—入院・外来医療分科会(1)
病院経営は厳しく「自転車操業」状態、とくに大規模な急性期病院で極めて経営状況が厳しい—中医協総会(2)
物価・人件費が高騰する中での「入院時の食事」提供、人口・医療資源の少ない地域の医療体制をどう確保するか―入院・外来医療分科会(5)
入院時の食事基準額引き上げ後も物価・人件費高騰が続き、病院給食提供の継続が非常に難しい事態に陥っている―四病協
療養病棟の「処置/疾患・状態」の内容を見直すべきか、身体拘束最小化、自宅復帰、経腸栄養移行をどう促すか―入院・外来医療分科会(4)
回復期リハビリ病棟、「リハの効果評価」と「クリームスキミング防止」とのバランスをどう確保すべきか―入院・外来医療分科会(3)
「土日祝日のリハビリ実施・入院(発症・受傷)から3日以内のリハビリ実施」をどのように促していくべきか―入院・外来医療分科会(2)
ベースアップ評価料、「2024・25年度で4.5%の賃上げ」を目指しているが、現状では「3.4%の賃上げ」にとどまる―入院・外来医療分科会(1)
自治体病院の9割近くが経常赤字という異常事態の中、入院基本料の大幅引き上げ、緊急の経営支援などを要望—全自病・望月会長
2026年度診療報酬改定に向け入院料引き上げ、救急搬送を多く受け入れる地域包括ケア病棟の評価充実等検討を―地ケア推進病棟協・仲井会長
費用対効果評価制度、「保険償還の可否判断に用いない、価格調整範囲は加算部分のみ」との現行制度を見直すべきか―中医協
物価高騰・円安で「医療機器の逆ザヤ」(償還価格<購入価格)問題が拡大、2026年度材料価格制度改革での対応は?―中医協・材料部会
2026年度薬価制度改革に向けた論点が出揃う、イノベーション評価・皆保険の持続可能性・安定供給の3本柱—中医協・薬価専門部会
認知症治療薬レケンビの費用対効果評価、介護費縮減効果は勘案せず、2025年11月から薬価を15%引き下げ―中医協総会(2)
2024年度、自治体病院の86%が経常赤字、95%が医業赤字と「過去最悪」、大規模急性期病院では9割超が経常赤字—全自病・望月会長
2026年度診療報酬改定に向け「集約化すべき急性期入院医療の内容はどこか」などをより詳しく分析・検討せよ―中医協総会(1)
急性期入院医療の評価指標、包括期入院医療の評価指標、看護必要度における内科評価などをさらに詳しく分析・検討—入院・外来医療分科会(4)
診療報酬で医師働き方改革をどう支援すべきか、医師事務作業補助者の確保をどう促進すべきか—入院・外来医療分科会(3)
「人生の最終段階でどういった医療を受けたいか」の意向確認、身体拘束最小化をさら進めるために何が必要か—入院・外来医療分科会(2)
外科医不足解消に向け、「急性期入院医療・高難度手術の集約化」や「外科医の給与増」などを診療報酬で促進せよ—入院・外来医療分科会(1)
2026年度診療報酬改定や病院経営維持に向け、8月下旬の概算要求に間に合う形で政府に具体的な要望を行う—日病・相澤会長
地域包括医療病棟と地域包括ケア病棟の「中間評価」創設を、急性期病棟とのケアミクスは柔軟に認めよ―地ケア推進病棟協・仲井会長
効率的で質の高い入院医療提供のため、「病院・病床の機能分化、集約化」だけでなく「病院経営の維持」を実現せよ―中医協総会(1)
白内障手術など「入院」から「外来(短期滞在手術等基本料1)」への移行をさらに進めるために何が必要か―入院・外来医療分科会(4)
病院におけるポリファーマシー対策などの前提となる「病院薬剤師の確保」を診療報酬でどう進めていけば良いか―入院・外来医療分科会(3)
2026年度診療報酬改定、内科症例の看護必要度評価の見直し、地域包括医療病棟の施設基準緩和などを実施せよ—日病協
特定機能病院で「再来患者の逆紹介」が進まない背景に何が?連携強化診療情報提供料の要件を緩和すべきか?―入院・外来医療分科会(2)
2024年度の自治体病院決算は85%が経常赤字、95%が医業赤字の異常事態、診療報酬の大幅引き上げが必要—全自病・望月会長
地域包括医療病棟と急性期2-5のケアミクス、「内科が不利にならない」ような配慮等をどう考えるか―入院・外来医療分科会(1)
費用対効果評価制度で「介護費用」の取り扱いをどう考えるのか、評価結果を診療ガイドライン等にどう反映させるべきか―中医協
外来医療ニーズ減少の中で「クリニックの在り方」をどう考えるか、かかりつけ医機能を診療報酬でどう評価するか—中医協総会
2024年度薬価制度改革から1年余りで画期的新薬の開発進む、2026年度改革でもイノベーション評価医の充実を—中医協・薬価専門部会
救急患者の「高次救急→一般病院」転院搬送、受け入れ側の一般病院に対する経済的評価も検討してはどうか―入院・外来医療分科会(4)
DPC、複雑性指数をより急性期入院医療を適切に評価する内容に見直し、入院期間IIをより短く設定してはどうか―入院・外来医療分科会(3)
看護必要度、内科系症例でA・C項目が低くなりがちな点をどう考えるか?B項目の取り扱いをどう考えるか?―入院・外来医療分科会(2)
一般的・拠点的「急性期機能病院」の診療報酬評価、救急受け入れ・全身麻酔手術・総合性の3軸中心に検討―入院・外来医療分科会(1)
院外リハや退院前訪問指導、早期リハ、管理栄養士の活躍、適切な入院時の食事提供に向け診療報酬で何ができるか―入院・外来医療分科会(3)
2026年度の薬価・材料価格制度改革論議始まる、「購入価格>償還価格(薬価、材料価格)」となるケースにどう対応するか—中医協
看護師確保が困難となる中、ICT利活用や看護補助者へのタスク・シフト等による業務負担軽減が必要不可欠―入院・外来医療分科会(2)
早期の退院・円滑な在宅復帰を目指す「入退院支援加算」等はどうあるべきか、病棟別の要件設定など検討すべきか―入院・外来医療分科会(1)
2026年度診療報酬改定、診療側は「病院経営の安定」を、支払側は「最適な医療資源の配分、医療機関の機能分化」など重視—中医協総会
骨太方針2025の「経済・物価動向に相当する増加分加算」方針を評価、2026年度診療報酬の大幅プラス改定と改定前の対応に期待—日病協
健全なオンライン診療の普及、「D to P with D」や「D to P with N」の利活用促進などに向けて何が考えられるか―入院・外来医療分科会(4)
かかりつけ医機能の体制を評価する【機能強化加算】、「かかりつけ医機能報告制度」踏まえて施設基準など見直しては―入院・外来医療分科会(3)
生活習慣病の治療・管理を途中で中断してしまう患者が相当程度いる、患者は定期受診のために「予約診療」を重視―入院・外来医療分科会(2)
外来データ提出加算等の届け出は低調、データ作成・提出の負担軽減に向け「提出データの項目整理」など検討―入院・外来医療分科会(1)
骨太方針2025の「経済・物価動向に相当する増加分加算」方針を歓迎、2026年度診療報酬改定に反映されるよう活動を続ける—四病協
2026年度診療報酬改定、「人員配置中心の診療報酬評価」から「プロセス、アウトカムを重視した診療報酬評価」へ段階移行せよ—中医協(1)
包括期入院医療のあるべき姿はどのようなものか、実質的な医療・介護連携を診療報酬でどう進めるかを更に議論―入院・外来医療分科会(4)
療養病棟における「中心静脈栄養からの早期離脱、経腸栄養への移行」が2026年度診療報酬改定でも重要論点―入院・外来医療分科会(3)
回復期リハビリ病棟の「リハ効果」に着目し、「ADLが低下してしまう患者」割合が一定以下などの新基準設けるか―入院・外来医療分科会(2)
骨太方針2025を閣議決定、医療・介護の関係予算について「人件費・物価高騰」や「病院経営安定」などを勘案した増額行う
地域包括医療病棟、急性期病棟とのケアミクスや地域包括ケア病棟等との役割分担、施設基準の在り方などどう考えるか―入院・外来医療分科会(1)
病院従事者の2025年度賃上げ率は平均「2.41%」どまりで一般産業の半分程度、早急に「十分な賃上げ」を可能とする環境整備を—四病協
物価・人件費の急騰に対応できる診療報酬の「仕組み」を創設せよ、2025年度における病院スタッフの賃上げ実態を調査—四病協
2026年度の診療報酬改定、「過去のコスト上昇補填不足分」など含め、病院について10%以上の引き上げが必要—医法協・加納会長と太田副会長
社会保障関係費の伸びを「高齢化の範囲内に抑える」方針を継続、診療所の良好経営踏まえた診療報酬改定を—財政審建議
社会保障関係費の伸びを「高齢化の範囲内に抑える」方針を継続し、外来管理加算や機能強化加算の整理など進めよ―財政審
【リハビリ・栄養・口腔連携体制加算】や【救急患者連携搬送料】など、取得・算定率改善に向けた要件見直し論議を―入院・外来医療分科会(4)
ICUを持つが「救急搬送受け入れも、全身麻酔手術実施も極めて少ない」病院が一部にあることなどをどう考えるか―入院・外来医療分科会(3)
「小規模なケアミクス病院のDPC参加」「特定病院群では急性期充実体制加算などの取得病院が多い」点をどう考える―入院・外来医療分科会(2)
新たな地域医療構想で検討されている「急性期拠点病院」、診療報酬との紐づけなどをどう考えていくべきか―入院・外来医療分科会(1)
物価・人件費等の急騰で病院経営は危機、入院基本料の引き上げ・消費税補填点数の引き上げ・ベースアップ評価料の見直しなど必要—日病
物価・人件費等の急騰で病院経営は危機、窮状を打破するため「診療報酬も含めた経営支援策」を急ぎ実施せよ—九都県市首脳会議
少子化の進展で医療人材確保は困難、「人員配置によらないプロセス・アウトカム評価の導入」を今から研究・検討せよ—日病協
物価・人件費等の急騰で病院経営は危機、入院基本料の大幅引き上げ・人員配置によらないアウトカム評価の導入などが必要—日病協
社会保障関係費の伸びを「高齢化の範囲内に抑える」方針を継続し、外来管理加算や機能強化加算の整理など進めよ―財政審
ICTで在宅患者情報連携進める在宅医療情報連携加算の取得は低調、訪看療養費1の障壁は同一建物患者割合70%未満要件—中医協(2)
2026年度診療報酬改定、診療側は「診療報酬の大幅引き上げによる病院等経営維持」を強く求めるが、支払側は慎重姿勢—中医協総会(1)
2026年度の次期診療報酬改定に向け「外科医療の状況」「退院支援の状況」「医療・介護連携の状況」などを詳しく調査—入院・外来医療分科会
リフィル処方箋の利活用は極めて低調、バイオシミラーの患者認知度も低い、医師・薬剤師からの丁寧な説明が重要—中医協(2)
2026年度診療報酬改定、物価急騰等により医療機関経営が窮迫するなど従前の改定時とは状況が大きく異なる—中医協総会(1)
2026年度の次期診療報酬改定に向け「新たな地域医療構想、医師偏在対策、医療DX推進」なども踏まえた調査実施—入院・外来医療分科会
医療機関経営の窮状踏まえ、補助金対応・2026年度改定「前」の期中改定・2026年度改定での対応を検討せよ—6病院団体・日医
2024年度診療報酬改定後に医業赤字病院は69%、経常赤字病院は61.2%に増加、「物価・賃金の上昇」に対応できる病院診療報酬を—6病院団体





