2018年度同時改定、「国民の負担増を考慮せよ」とプラス改定論議を牽制—財政審
2017.5.26.(金)
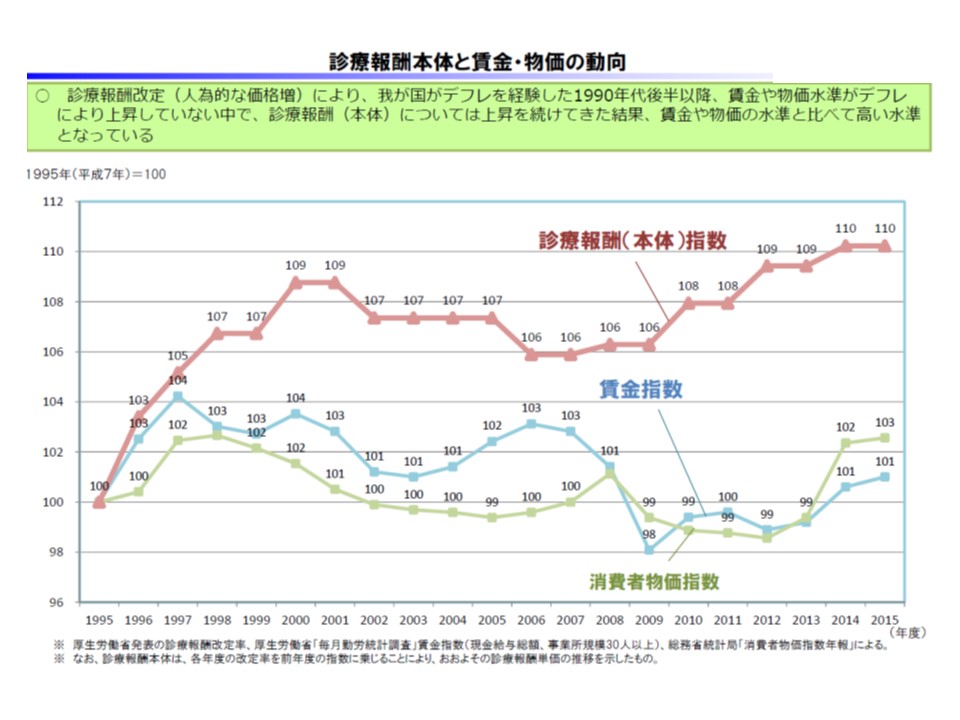
賃金・物価と診療報酬本体とギャップは未だ大きく、国民負担が増加し続けていることを踏まえて、2018年度診療報酬・介護報酬の改定率を考えるべきである—。
財政制度等審議会(財政審)が25日、このように「プラス改定論議を牽制する」内容を盛り込んだ建議「『経済・財政再生計画」の着実な実施に向けた建議』を麻生太郎財務大臣に行いました(関連記事はこちら)(財務省のサイトはこちら)。
目次
医療費・介護費の4分の1は国庫負担、財務省も社会保障改革を重視
財政審は、名称どおり我が国の財政について審議し、財相に建議する審議会です。医療費・介護費の4分の1は国が負担しており、これらが税収を超えて伸びていけば「我が国の財政は破綻してしまう」(結果、公的医療保険・介護保険は崩壊する)ため、社会保障改革に向けた内容も建議に盛り込まれるのです。
とくに、経済・財政再生が緊急課題とされる昨今では、社会保障改革に向けた極めて具体的な項目を提言しています。これらの提言は、次年度予算編成などにも色濃く反映されることから、2018年度以降の診療報酬・介護報酬同時改定や医療・介護保険制度改革にも大きな影響を及ぼします。
建議では、2016・17年度には「社会保障関係費などの伸びを『目安』(3年間で1兆5000億円)の範囲内にとどめる予算編成を2年連続で実現した」ことを説明し、2018年度も「2020年度のプライマリバランス黒字化に向けて、『目安』に沿った歳出改革(つまり社会保障費の伸びは5000億円以内に抑える)を続けるべき」と要望。具体的な社会保障改革案を列挙しています。今般の建議では、医療・介護分野でどのような改革を行うべきとしているのか、眺めてみましょう。
2018年度同時改定、「国民の負担増が続いている」ことなどを考えた改定率を
まず2018年度に控える診療報酬・介護報酬の同時改定の「改定率」について、▼デフレーションで賃金・物価が下落する一方、診療報酬本体は伸び続け、両者のギャップは未だ大きい▼高齢化・医療技術の高度化で医療・介護費は増加し、これを支える国民負担が増加し続けている—ことを考えるべきとし、プラス改定論議を強く牽制しています。
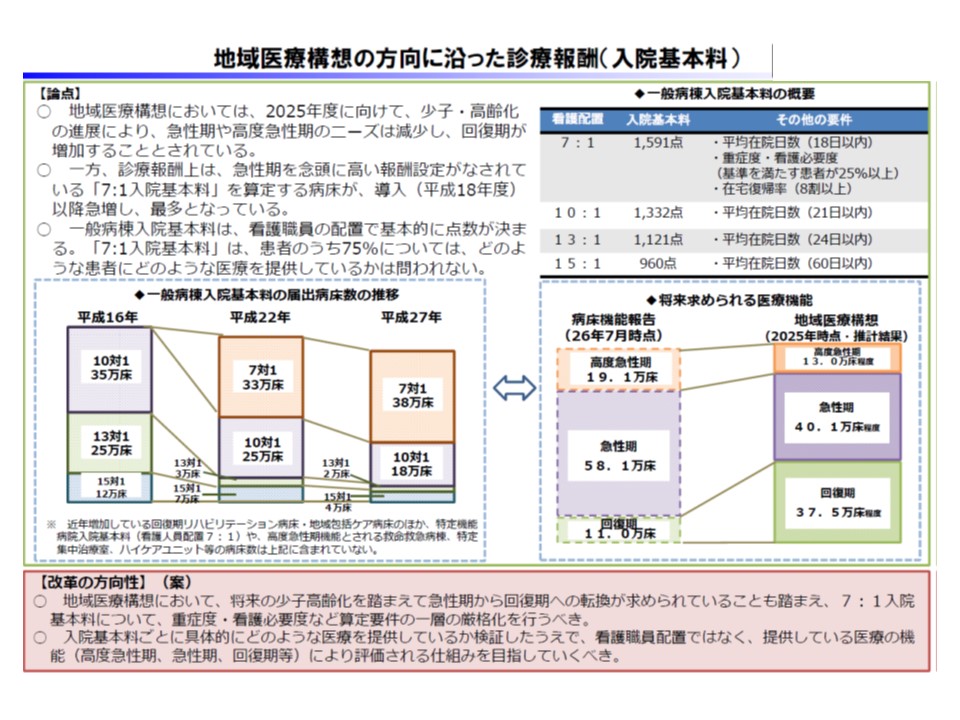
また建議本体には具体的な改定項目への言及は含まれていませんが、参考診療の中で▼看護職員配置ではなく、提供している医療の機能(⾼度急性期、急性期、回復期など)により評価される仕組みを⽬指す▼⾃⽴⽀援・重度化防⽌に向けた質の⾼いサービス提供が⾏われていない場合には、介護報酬の減算などの適正化を図る—ことなどを提言してます(財務省のサイトはこちら)。
新薬創出等加算は廃止し、新たなイノベーションを評価する加算などの新設を
また現在、中央社会保険医療協議会で議論されている薬価制度抜本改革に関しては、国民負担の軽減につながる改革が必要と指摘。▼年度途中における新規収載について、保険財政や国民負担の観点から、必要な措置を講じる▼効能追加などで販売額が増加する場合に、速やかに薬価を引き下げる仕組みを講じる▼中間年の薬価引き下げ対象品目について、「通常の薬価改定と比べた国民負担軽減の効果」を踏まえて検討する▼新薬創出・適用外薬解消等促進加算制度は廃止し、国民負担を軽減する▼イノベーションの評価に関しては、費用対効果などの観点で「客観的に他の医薬品よりも優れていると認められる医薬品」を見極めて、必要な加算などを行う仕組みを検討する—という具合に、抜本改革基本方針から一歩踏み込んだ提言を行っています。
地域医療構想の実現などに向け、都道府県の権限を強化すべき
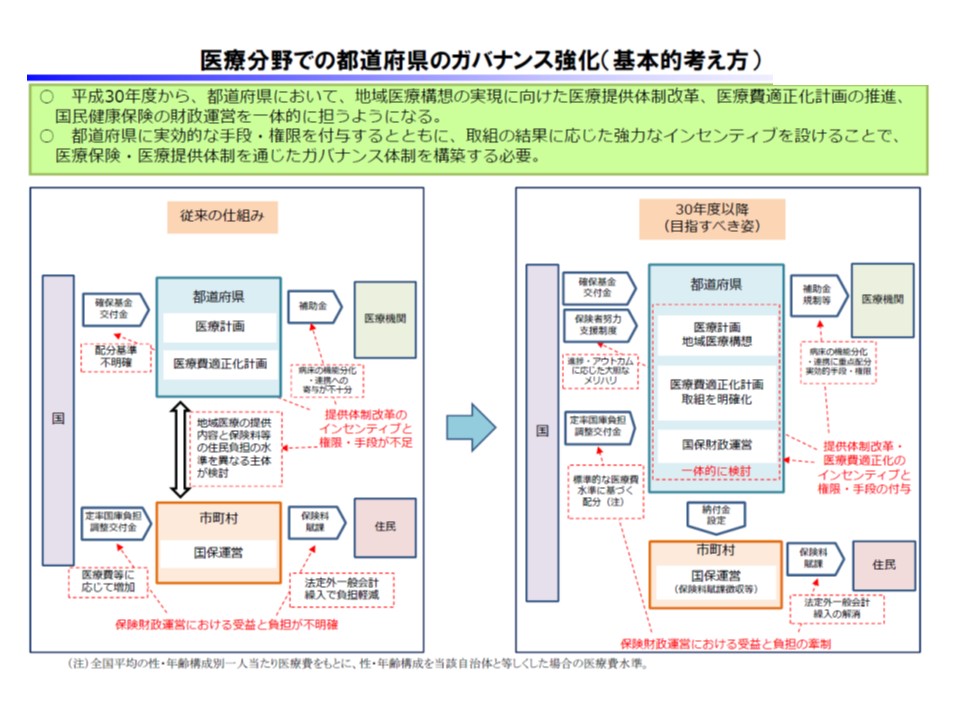
一方、2018年度から、都道府県が国民健康保険の財政責任を担い、医療提供体制だけでなく保険制度についての責任主体となることを踏まえ、「地域医療構想や医療費適正化計画を実現するために、▼都道府県に実効的な手段・権限を付与する▼結果に応じた強力なインセンティブを設ける—必要がある」と指摘(関連記事はこちら)。
前者の手段・権限については、▼介護施設や在宅医療などへの移行など、「慢性期機能の再編」に向けた地域における標準的な意思決定プロセスの整備▼地域医療構想推進に向け、要請・勧告に応じない保険医療機関の指定拒否を可能とする—ことを提言しました。
後者のインセンティブについては、▼地域医療介護総合確保基金(医療分)を地域医療構想の進捗(『医療機関ごとの機能分化』などの取組方針策定など)に応じた配分とする▼保険者努力支援制度について、地域医療構想の進捗度合いや医療費などのアウトカム指標に応じた配分とする▼国民健康保険の普通調整交付金について、医療費の全国平均を踏まえた標準的な医療費水準に基づく配分とする—ことなどを検討するよう求めました。
さらに医療費適正化に関しては、▼医療費適正化計画で「高齢者の多剤投与などを適正化する」取り組みなどを強化する▼標準的な診療ガイドラインによる地域差の縮減▼医療費適正化に向けた地域の協議の枠組みを構築する▼地域別診療報酬(高齢者医療確保法第14条)の活用方策を検討する—よう求めています。
かかりつけ医以外を受診した場合の定額負担導入などを検討せよ
このほか医療分野については、▼受診時定額負担については、まずは病院・診療所の機能分化の観点から、現行の選定療養を見直し、保険財政の負担軽減につながる仕組みとする▼かかりつけ医機能の在り方を検討し、かかりつけ医以外を受診した場合の定額負担の導入を検討する(関連記事はこちら)▼薬剤の種類に応じた保険償還率の設定、一定額までの全額自己負担などを検討する▼70-74歳の自己負担割合段階引上げ(2018年度末までに2割へ)と同様に、75歳以上についても2019年度から段階的に2割負担とする▼後発医薬品使用割合80%の達成時期をできるだけ早期に設定し、効果的な促進策を講じる▼後発品の平均価格を超える部分を自己負担とする仕組みを導入する(関連記事はこちら)—ことを求めています。
一方、介護保険に関しては、介護保険法改正案に盛り込まれた「給付費適正化に向けた取組へのインセンティブ付与」について、財政的インセンティブを付与する場合には、「具体的かつ客観的な成果指標(例:年齢調整後1人当たり介護費の水準や低下率など)に応じて、調整交付金(介護給付費の5%)の一部を活用すべき」と提言しました(関連記事はこちら)。
【関連記事】
2018年度予算編成に向け、「重症度、医療・看護必要度」などの厳格化を要請—財政審
紹介状なし外来患者の定額負担、500床未満の病院にも拡大の可能性—経済財政諮問会議
地域包括ケア病棟、「病院の規模」や「7対1の有無」などと関連させた議論に—中医協総会(1)
医療療養2、介護医療院などへの移行に必要な「経過措置」を検討—中医協総会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
複数医療機関による訪問診療を認めるべきか、患者の状態に応じた在宅医療の報酬をどう考えるか—中医協(1)
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
生活習慣病の重症化予防、かかりつけ医と専門医療機関・保険者と医療機関の連携を評価―中医協総会(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
7対1・10対1入院基本料、看護配置だけでなくパフォーマンスも評価する報酬体系に―中医協総会(1)
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
2018年度改定に向け入院医療の議論も始まる、機能分化に資する入院医療の評価を検討―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会
2018年度診療報酬改定で、オンライン診療を組み合わせた生活習慣病対策などを評価—未来投資会議
製薬メーカーが新薬創出等加算の継続を強く要望―中医協・薬価専門部会
後発品の薬価、現在3区分の価格帯をさらに集約していくべきか-中医協・薬価専門部会
原価計算方式における薬価算定、製薬メーカーの営業利益率などどう考えるか-中医協・薬価専門部会
薬価調査において、医療機関に対する価格調査は継続すべきか-中医協・薬価専門部会
中間年の薬価見直し、対象品目の基準(乖離率など)を事前に示しておくべきか―中医協・薬価専門部会
新薬の薬価設定で、比較対象薬(類似薬)に付加された補正加算をどう考えるべきか―中医協・薬価専門部会
材料価格制度も「皆保険の維持」や「イノベーション」目的に、2018年度に抜本改革―医療材料専門部会
薬価の外国平均価格調整、診療・支払両側から「米国価格は参照対象から除外すべき」との指摘―中医協・薬価専門部会
効能追加などで市場拡大した医薬品の薬価再算定、対象や引き下げ方法の議論開始―中医協薬価専門部会
薬価の毎年改定方針を決定、DPC点数表も毎年改定へ―厚労省
参照価格制の議論再燃、あるいは先発品の薬価を後発品と同額まで引き下げるか—医療保険部会
2018年度からの第3期医療費適正化計画、保険者・自治体・医療関係者・企業の連携が必要—社保審・医療保険部会